Содержание
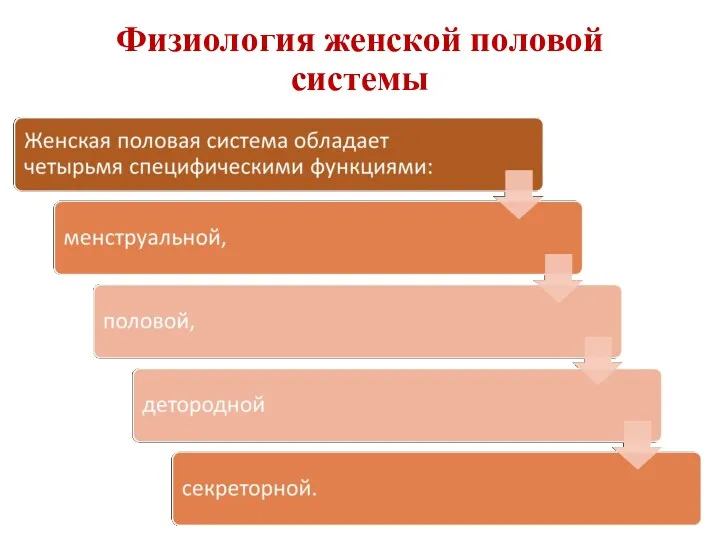
- 2. Физиология женской половой системы
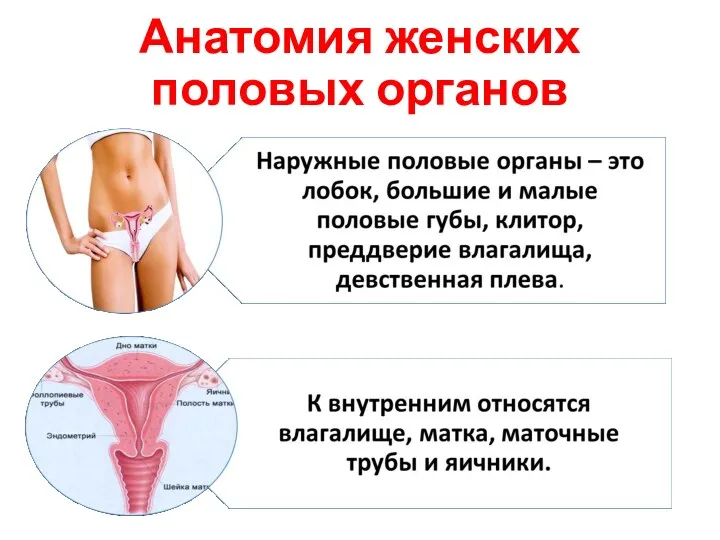
- 3. Анатомия женских половых органов
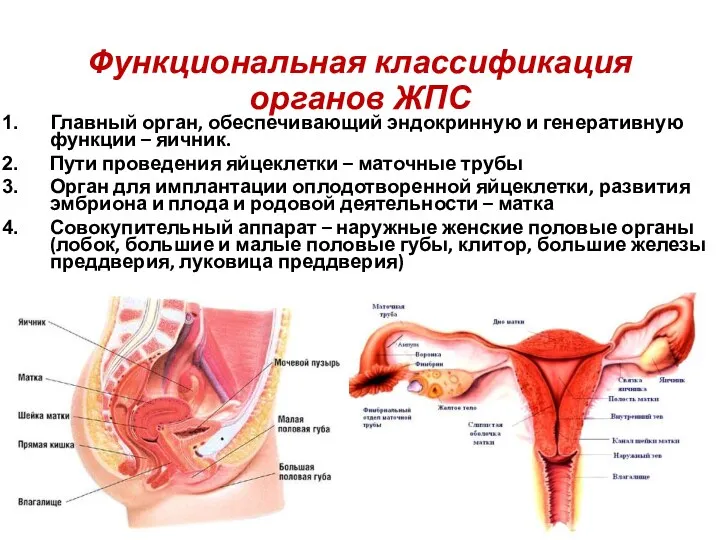
- 4. Функциональная классификация органов ЖПС Главный орган, обеспечивающий эндокринную и генеративную функции – яичник. Пути проведения яйцеклетки
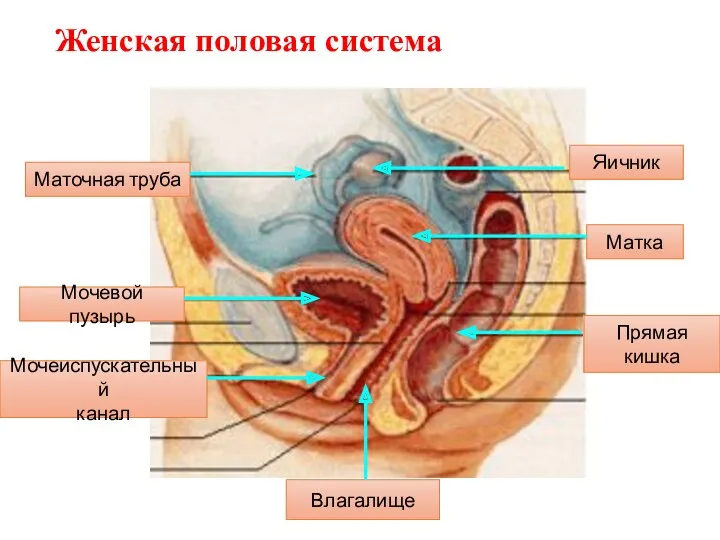
- 5. Женская половая система Яичник Маточная труба Матка Мочевой пузырь Мочеиспускательный канал Влагалище Прямая кишка
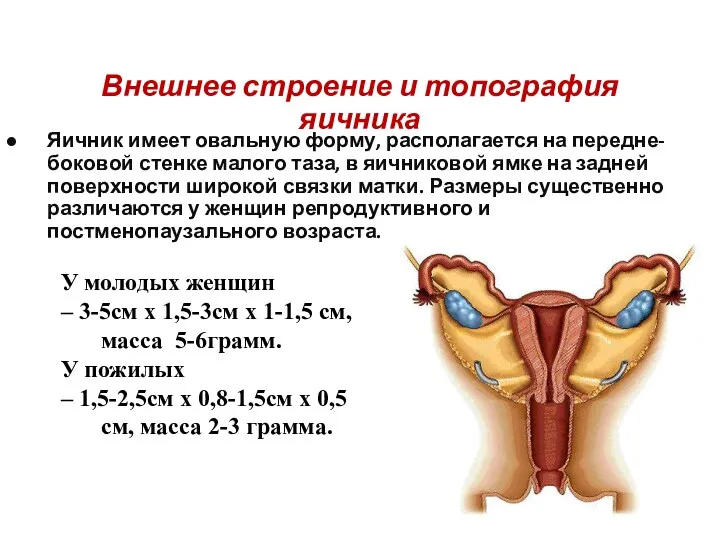
- 6. Внешнее строение и топография яичника Яичник имеет овальную форму, располагается на передне-боковой стенке малого таза, в
- 8. В яичнике различают две свободные поверхности: медиальную, facies medialis, обращенную в сторону полости малого таза, и
- 10. Сосуды и нервы яичника Яичник кровоснабжается ветвями яичниковой артерии (a. ovаrica - от брюшной части аорты)
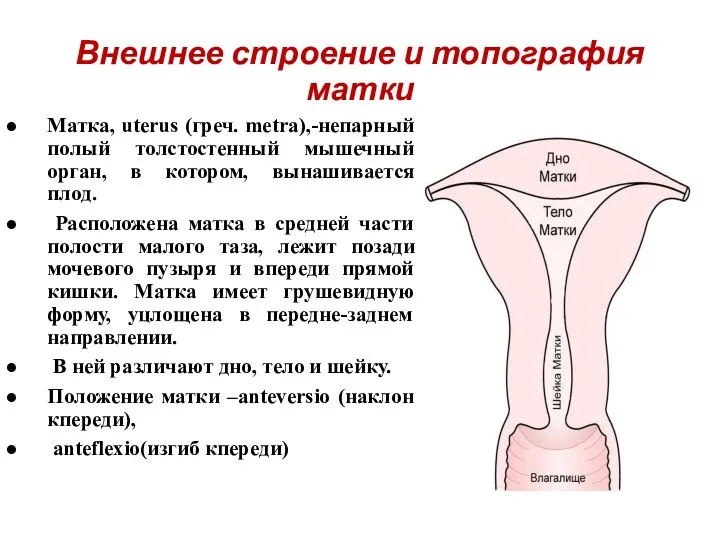
- 11. Внешнее строение и топография матки Матка, uterus (греч. metra),-непарный полый толстостенный мышечный орган, в котором, вынашивается
- 12. Матка имеет переднюю и заднюю поверхности. Передняя поверхность матки, обращенная к мочевому пузырю, носит название пузырной,
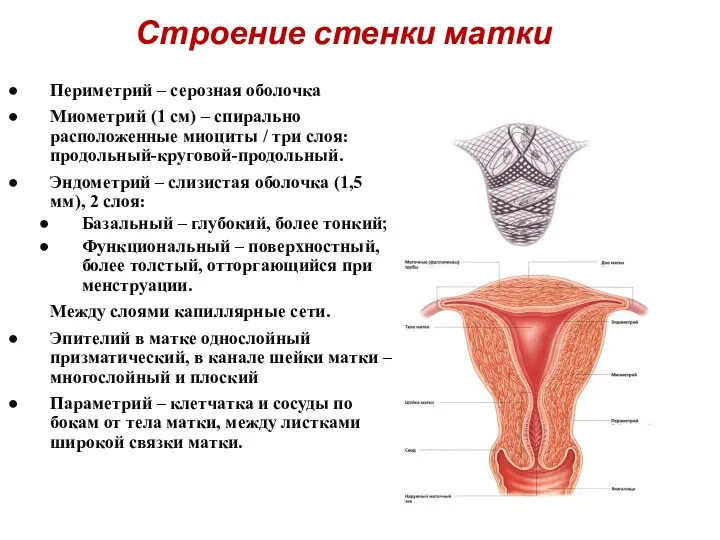
- 13. Строение стенки матки Периметрий – серозная оболочка Миометрий (1 см) – спирально расположенные миоциты / три
- 14. Отношение матки к брюшине. Большая часть поверхности матки покрыта брюшиной (за исключением влагалищной части шейки). Два
- 16. Связки матки Широкая связка матки – дупликатура брюшины. Имеет три части: mesosalpinx mesovarium mesometrium Между листками
- 19. Матка получает артериальную кровь из a. uterina и частично из a. ovarica. A. uterina, питающая матку,
- 20. Кровь от матки оттекает по венам, образующим plexus uterinus. Из этого сплетения кровь оттекает по трем
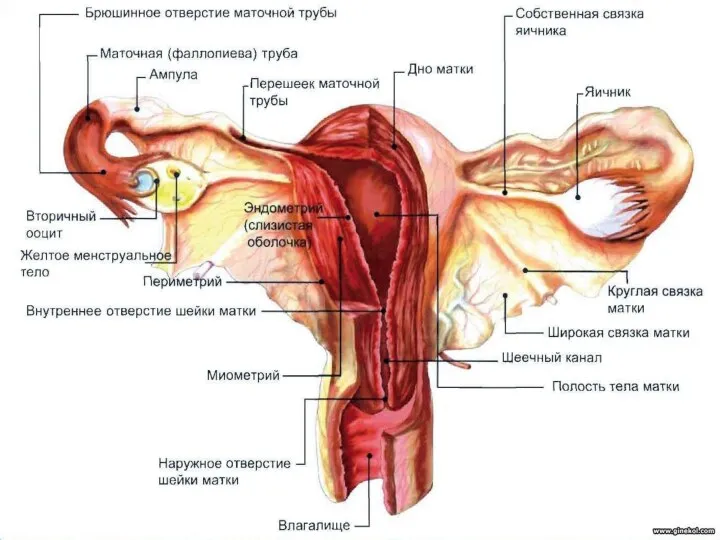
- 21. Маточная (Фаллопиева) труба Путь проведения яйцеклетки от яичника (из брюшной полости) в полость матки. Длина 10-12
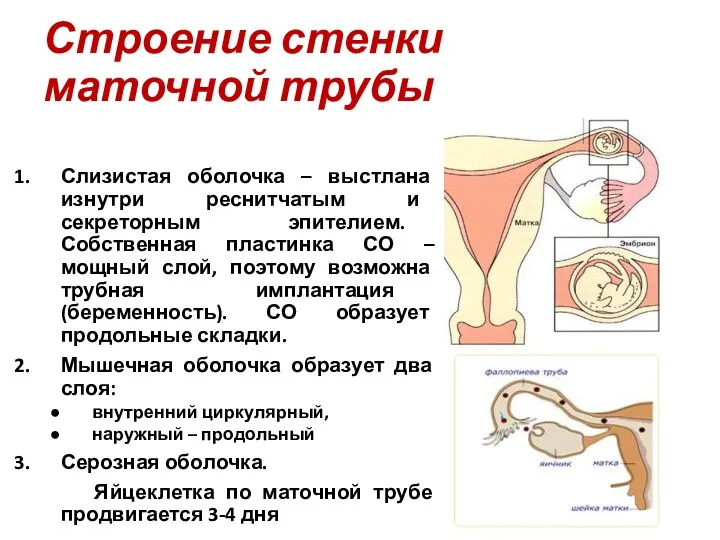
- 22. Строение стенки маточной трубы Слизистая оболочка – выстлана изнутри реснитчатым и секреторным эпителием. Собственная пластинка СО
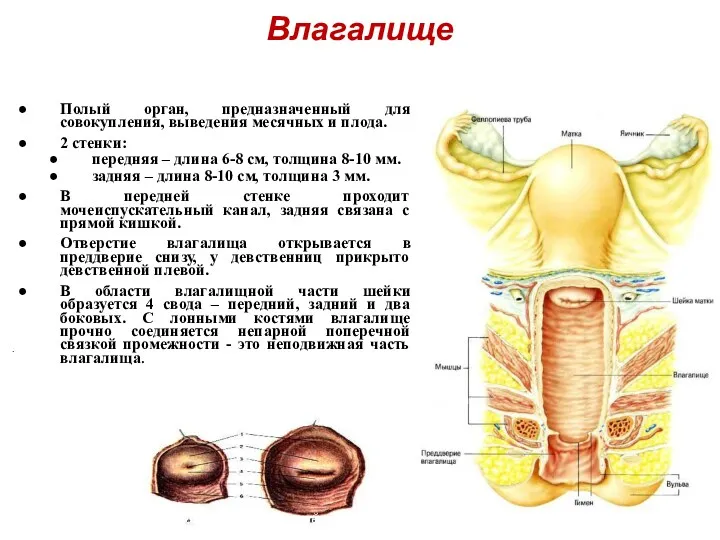
- 23. Влагалище Полый орган, предназначенный для совокупления, выведения месячных и плода. 2 стенки: передняя – длина 6-8
- 24. Позади влагалища проходит прямая кишка, спереди находятся мочеиспускательный канал и мочевой пузырь. Со всеми прилегающими органами
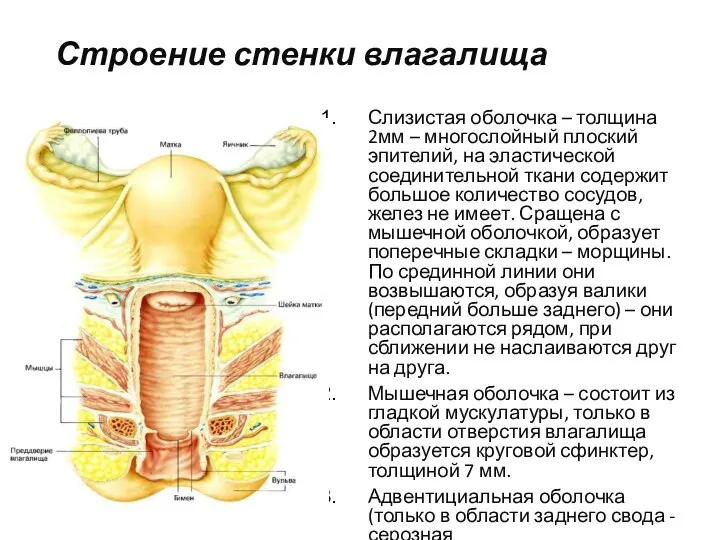
- 25. Строение стенки влагалища Слизистая оболочка – толщина 2мм – многослойный плоский эпителий, на эластической соединительной ткани
- 26. Мышечная оболочка влагалища образована внутренними циркулярными и наружными продольными гладкими мышечными волокнами. При этом наружная оболочка
- 27. Сосуды и нервы влагалища Влагалищные артерии происходят из маточных артерий, а также из нижних мочепузырных, средних
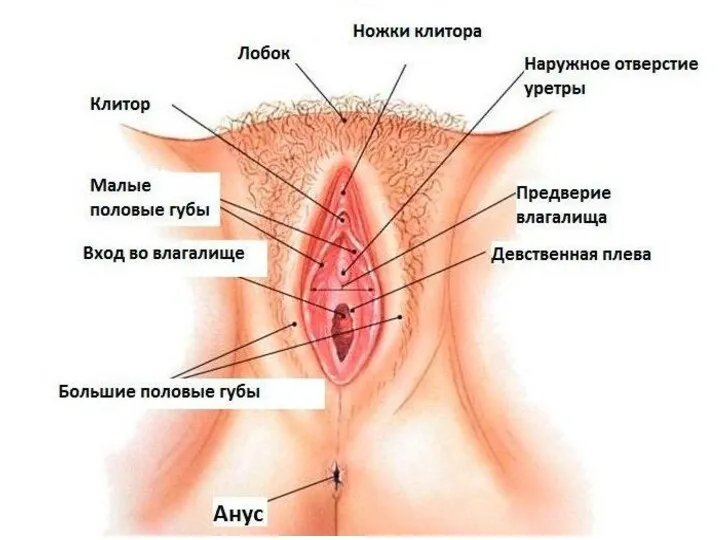
- 29. Большие половые губы представляют собой валикообразные складки кожи, соединенные друг с другом передней спайкой губ, располагающейся
- 30. Срастаясь друг с другом, малые половые губы образуют уздечку половых губ. Спереди в преддверие открывается наружное
- 31. Луковицы преддверия располагаются с каждой стороны преддверия и представляют собой пещеристые тела, в заднем конце которых
- 32. Молочная железа, или грудь, является парным органом, располагающимся на поверхности большой грудной мышцы на уровне III–IV
- 34. Тело молочной железы половозрелой женщины образовано отдельными дольками в количестве 15–20. Дольки отделяются друг от друга
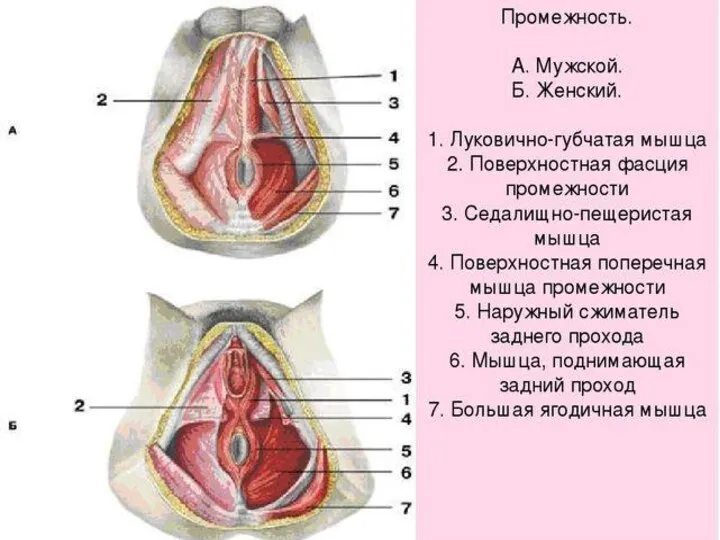
- 35. Промежность является дном таза, которое образовано группой поперечно-полосатых мышц и фасциями, прикрывающими отверстие тазового выхода. В
- 36. К мышцам тазового дна относятся: — мышца, поднимающая задний проход является основой тазовой диафрагмы, поднимает тазовое
- 37. — глубокая поперечная мышца промежности образующая мочеполовую диафрагму. Точка начала мышцы располагается на седалищных буграх, откуда
- 38. — мышца, сжимающая мочеиспускательный канал, парная, окружает перепончатую часть мочеиспускательного канала, срастается с влагалищем; — седалищно-пещеристая
- 39. Фасция таза покрывает мышцы тазового дна сверху. Она является непосредственным продолжением внутрибрюшной фасции и состоит из
- 41. Важная роль в регуляции менструального цикла принадлежит гипоталамо-гипофизарной системе. Под влиянием рилизинг-факторов гипоталамуса в передней доле
- 42. Менструальный цикл. Продолжительность одного менструального цикла считают от первого дня последней менструации до первого дня последующей
- 43. Овуляцией называется процесс разрыва зрелого фолликула и выход из его полости созревшей яйцеклетки, покрытой снаружи блестящей
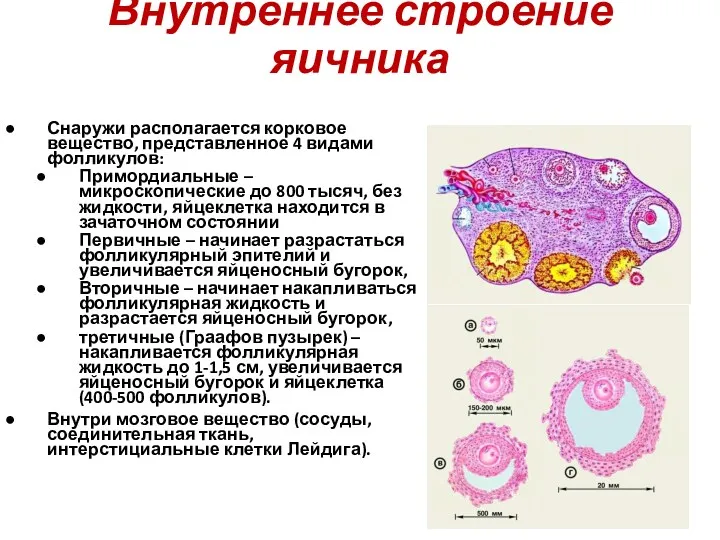
- 44. Внутреннее строение яичника Снаружи располагается корковое вещество, представленное 4 видами фолликулов: Примордиальные – микроскопические до 800
- 45. Эндокринная функция яичника Женские половые гормоны (эстрогены) продуцируются в мозговом веществе яичника и фолликулами. На протяжении
- 47. Скачать презентацию






























 Многообразие земноводных
Многообразие земноводных Способы классификации. Лекция 01
Способы классификации. Лекция 01 Будова і функції шкіри
Будова і функції шкіри Эмбриональное развитие человеческого организма
Эмбриональное развитие человеческого организма § 18 Водоросли
§ 18 Водоросли Неживая природа осенью (2 класс)
Неживая природа осенью (2 класс) Классификация микроорганизмов
Классификация микроорганизмов Тигрова Акула
Тигрова Акула презентация Значение медоносной пчелы в жизни человека
презентация Значение медоносной пчелы в жизни человека Ендокринна регуляція функцій організму людини
Ендокринна регуляція функцій організму людини Отряды насекомых с неполным превращением. Отряд Стрекозы
Отряды насекомых с неполным превращением. Отряд Стрекозы Основы разведения животных
Основы разведения животных Презентация 6 класс
Презентация 6 класс Гены, обусловливающие темно-синий окрас глаз
Гены, обусловливающие темно-синий окрас глаз Биогеоценоз и экосистема
Биогеоценоз и экосистема Четвероногие друзья
Четвероногие друзья Получение ранней продукции кабачков при выращивании посевом семян в открытый грунт и рассадным способом
Получение ранней продукции кабачков при выращивании посевом семян в открытый грунт и рассадным способом Загрязнение атмосферы автономным транспортом
Загрязнение атмосферы автономным транспортом Попугаи. Виды
Попугаи. Виды Нервная ткань. Органы нервной системы. Лекция №6
Нервная ткань. Органы нервной системы. Лекция №6 Обобщающий урок в форме конференции по итогам изучения раздела Нервная система и органы чувств
Обобщающий урок в форме конференции по итогам изучения раздела Нервная система и органы чувств Мышцы конечностей
Мышцы конечностей Механизм мышечного сокращения
Механизм мышечного сокращения Опорно-двигательная система (животные)
Опорно-двигательная система (животные) Строение и значение нервной системы
Строение и значение нервной системы Сообщества. Экосистемы
Сообщества. Экосистемы Бактериялардың өсу және көбеюі
Бактериялардың өсу және көбеюі Гименолепидоз. Систематическое положение
Гименолепидоз. Систематическое положение