Содержание
- 2. Кровотечения в первом триместре беременности. Основные причины кровотечений в первом триместре беременности: Прерывание беременности (начавшийся, самопроизвольный
- 3. Самопроизвольный аборт (выкидыш) При непроизвольном прерывании беременности двумя ведущими симптомами является: болевой синдром симптомы кровопотери. Самопроизвольные
- 4. Угрожающий выкидыш: -кровянистые выделения могут быть очень скудными: боли или отсутствуют или носят ноющий, тупой характер
- 5. Начавшийся выкидыш: -кровотечение может быть медленным; -боли носят схваткообразный характер; -шейка матки может слегка укорочена, наружный
- 6. На госпитальном этапе женщине необходимо создать покой, применить седативные препараты: внутримышечно можно ввести спазмолитики (ганглерон, но-шпа,
- 7. Аборт в ходу: -кровотечение обильное; -боли носят схваткообразный характер; -при гинекологическом исследовании в зеркалах: шейка матки
- 8. При неполном самопроизвольном аборте --кровянистые выделения темно-красного цвета, со сгустками; -сопровождается схваткообразными болями внизу живота. при
- 9. При полном самопроизвольном выкидыше: -кровотечения нет, плодное яйцо полностью выделилось из матки. Неотложной помощи не требуется.
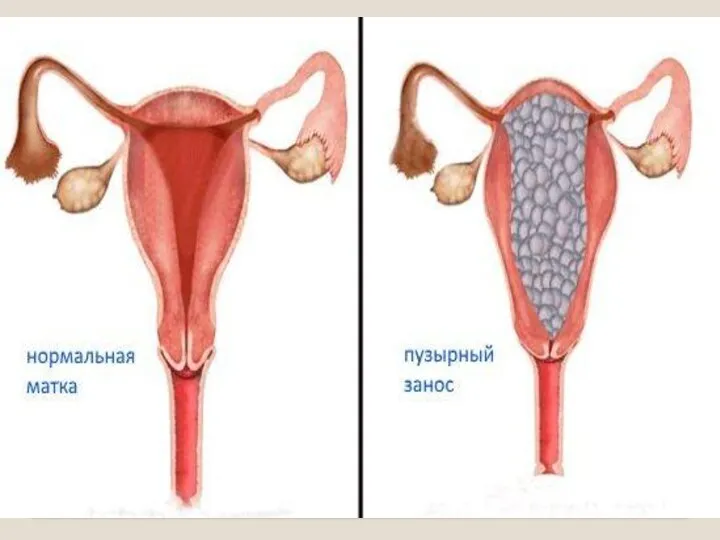
- 10. Пузырный занос Данная патология заключается в том, что ворсины хориона превращаются в груздевидные образования. И все
- 12. Диагностика основана на определении беременности по вероятным, сомнительным признакам беременности. В отличие от нормально протекающей беременности
- 13. Диагноз пузырного заноса ставится на основании : -несоответствия размеров матки сроку задержки менструации, что можно определить
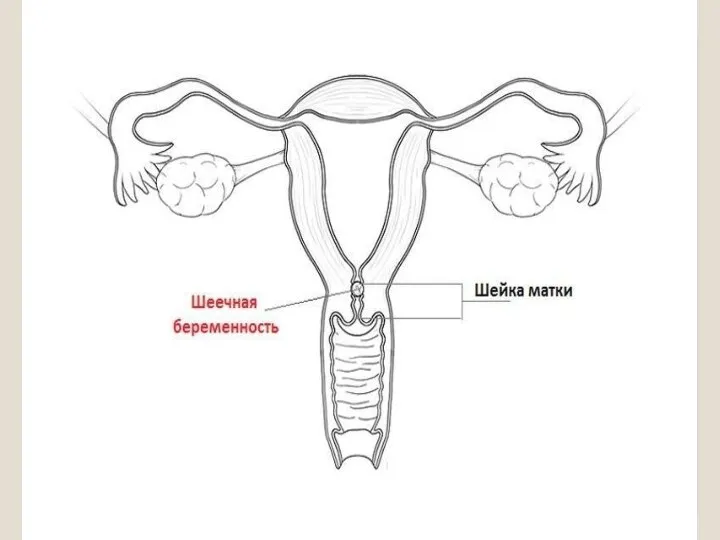
- 14. Шеечная беременность. Практически никогда не бывает доношенной. Беременность прерывается чаще всего до 12 недель. В группу
- 16. Диагноз может быть поставлен при гинекологическом исследовании: -при осмотре шейки в зеркалах, шейка матки выглядит бочкообразной,
- 17. Кровотечения при шеечной беременности всегда очень обильное. Толщина шейки матки значительно меньше толщины матки в области
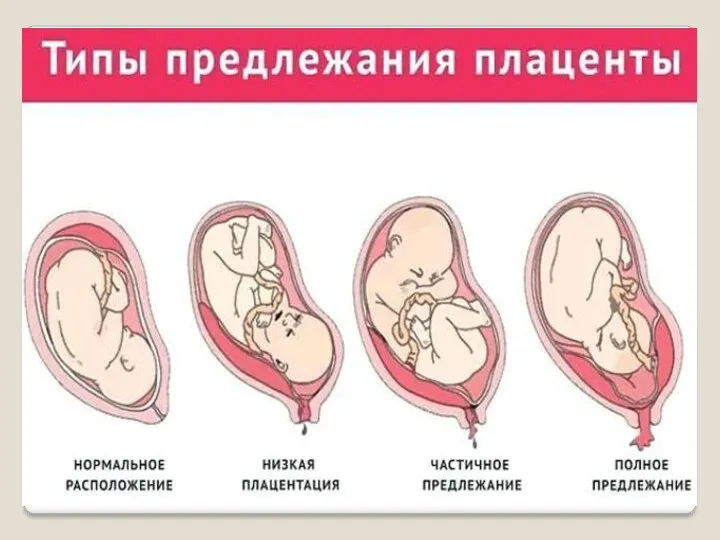
- 18. Предлежания плаценты Низкое расположение плаценты Краевое предлежание плаценты Полное предлежание плаценты Преждевременная отслойка нормально расположенной плаценты
- 19. Предлежание плаценты В норме плацента прикреплена в самом верху матки, вдали от входа. Но иногда по
- 20. Клиника предлежания плаценты Основное проявление предлежания плаценты – безболезненное кровотечение из половых путей во второй половине
- 22. Виды предлежаний плаценты В зависимости от степени перекрытия маточного зева предлежание бывает разной степени: Полное –
- 23. При предлежании плаценты основной симптом – кровотечение Основное проявление предлежания плаценты – это кровотечение. Обычно оно
- 24. Развитие кровотечения связано с изменениями, которые происходят в матке для подготовки к родам: ее нижняя часть
- 25. Диагностика предлежания плаценты Главный способ диагностики – это УЗИ. Более точный результат получается, если УЗИ проводят
- 26. Ведение беременности с предлежанием плаценты Если предлежание выявлено на 20–27 неделе, высока вероятность миграции (перемещения) плаценты
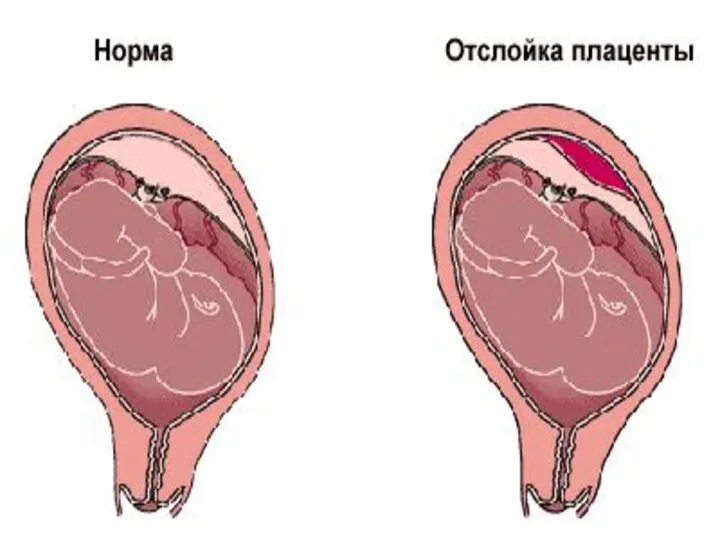
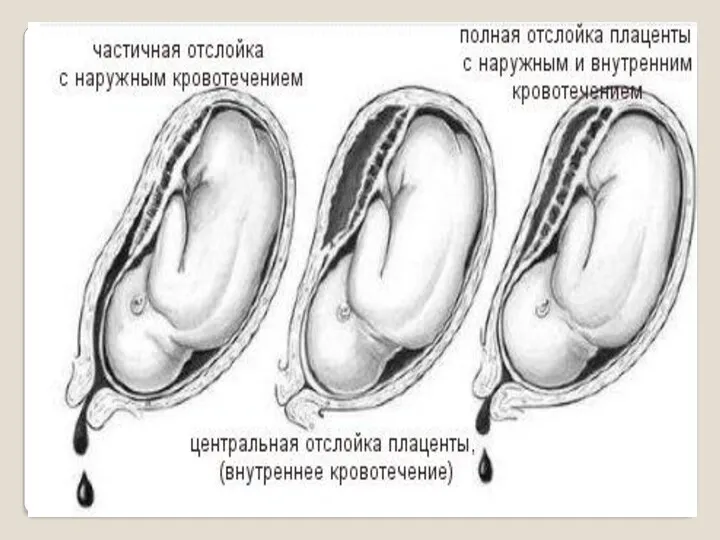
- 27. ПРЕЖДЕВРЕМЕННАЯ ОТСЛОЙКА НОРМАЛЬНО РАСПОЛОЖЕННОЙ ПЛАЦЕНТЫ Это отслойка плаценты, расположенной вне нижнего сегмента матки во время беременности
- 29. Клиника преждевременной отслойки плаценты 1. Болевой синдром: острая боль в проэкции локализации плаценты. Боль наиболее выражена
- 32. Скачать презентацию
























 Патоморфологія запалення
Патоморфологія запалення Түсіктер бедеуліктің қауіп факторы ретінде
Түсіктер бедеуліктің қауіп факторы ретінде Экстрагенитальные заболевания и беременность
Экстрагенитальные заболевания и беременность Плевральді пункция
Плевральді пункция Остеоартроз. Строение хрящевой ткани
Остеоартроз. Строение хрящевой ткани Основы производственной санитарии и гигиены труда
Основы производственной санитарии и гигиены труда Травмы глаз
Травмы глаз Коронавирусная инфекция COVID-19
Коронавирусная инфекция COVID-19 Лекарственные средства, регулирующие функции центральной нервной системы
Лекарственные средства, регулирующие функции центральной нервной системы Дәрігерлік қабылдау мәдениеті. Ортопедиялық стоматология клиникасында келіспеушіліктің дамуы мен туындауын ескеру
Дәрігерлік қабылдау мәдениеті. Ортопедиялық стоматология клиникасында келіспеушіліктің дамуы мен туындауын ескеру Вред алкоголя на организм человека
Вред алкоголя на организм человека Возбудители бактериальных инфекций наружных покровов: Гонококки
Возбудители бактериальных инфекций наружных покровов: Гонококки Приобретенные структуры полости рта
Приобретенные структуры полости рта Паранеопластический синдром. Общая характеристика ПНС
Паранеопластический синдром. Общая характеристика ПНС Выделительная система
Выделительная система О коронавирусе детям
О коронавирусе детям Анатомо-фізіологічні особливості шлунково-кишкового тракту. Методика обстеження ШКТ. (Лекція 4)
Анатомо-фізіологічні особливості шлунково-кишкового тракту. Методика обстеження ШКТ. (Лекція 4) Ботулизм
Ботулизм Гинекологический перитонит
Гинекологический перитонит Общие принципы строения слизистой оболочки полости рта
Общие принципы строения слизистой оболочки полости рта Диабетикалық табан
Диабетикалық табан Фармациядағы менеджменттің функционалдық мазмұны. Басқару шешімдері
Фармациядағы менеджменттің функционалдық мазмұны. Басқару шешімдері Ведение пожилых больных в поликлинике
Ведение пожилых больных в поликлинике Вегетативная нервная система
Вегетативная нервная система Приемы и способы оказания первой медицинской помощи
Приемы и способы оказания первой медицинской помощи Сестринская помощь при термических поражениях
Сестринская помощь при термических поражениях Интенсивная терапия и реанимация при острых отравлениях
Интенсивная терапия и реанимация при острых отравлениях Нарушение обмена веществ и функций органов при гипоксии
Нарушение обмена веществ и функций органов при гипоксии