Содержание
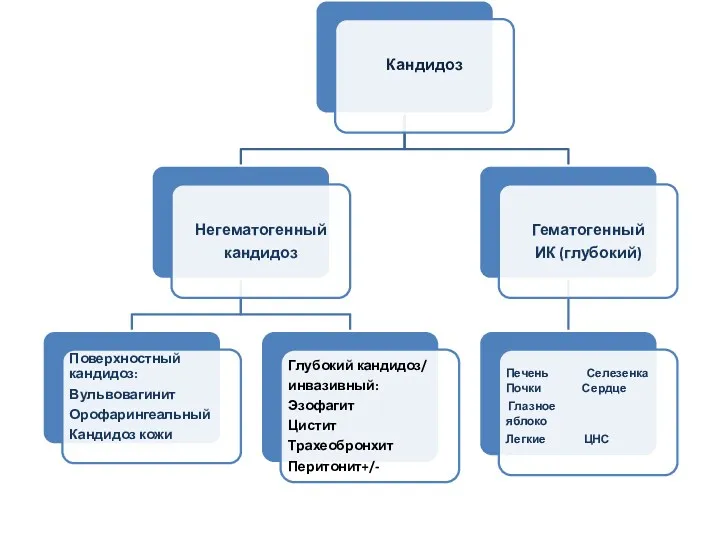
- 2. Инвазивный кандидоз –состояние, при котором грибы рода Candida выделяются из стерильных биосубстратов.
- 4. Группы риска Пациенты ОРИТ Онкология ТГСК Органная трансплантология Недоношенные С аутоиммунными заболеваниями
- 6. Основные факторы риска ИК Предшествующая а/бактериальная терапия ЦВК ППП Абдоминальная хирургия Вторичный перитонит - ОР 1,72*
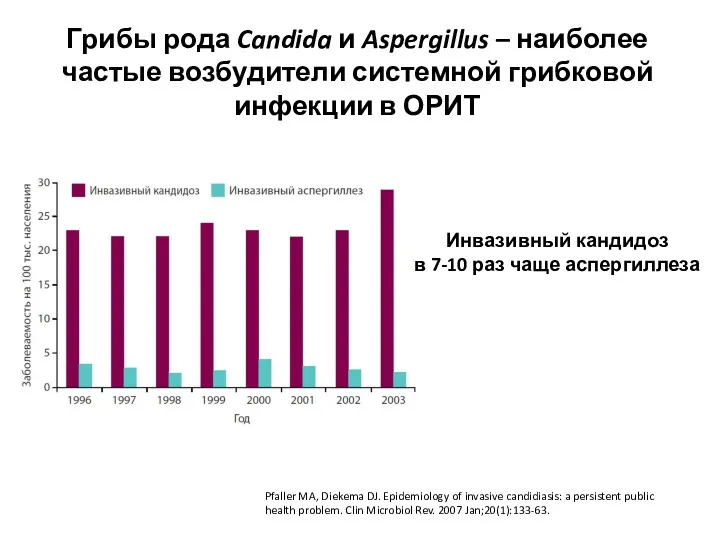
- 7. Грибы рода Candida и Aspergillus – наиболее частые возбудители системной грибковой инфекции в ОРИТ Pfaller MA,
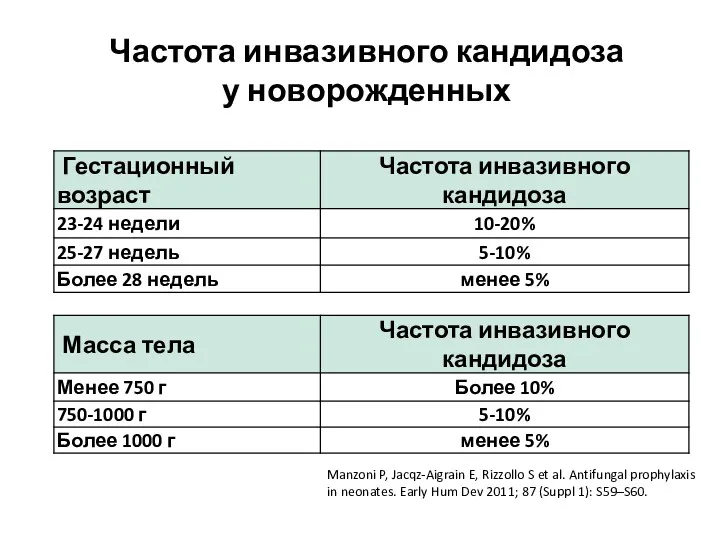
- 8. Частота инвазивного кандидоза у новорожденных Manzoni P, Jacqz-Aigrain E, Rizzollo S et al. Antifungal prophylaxis in
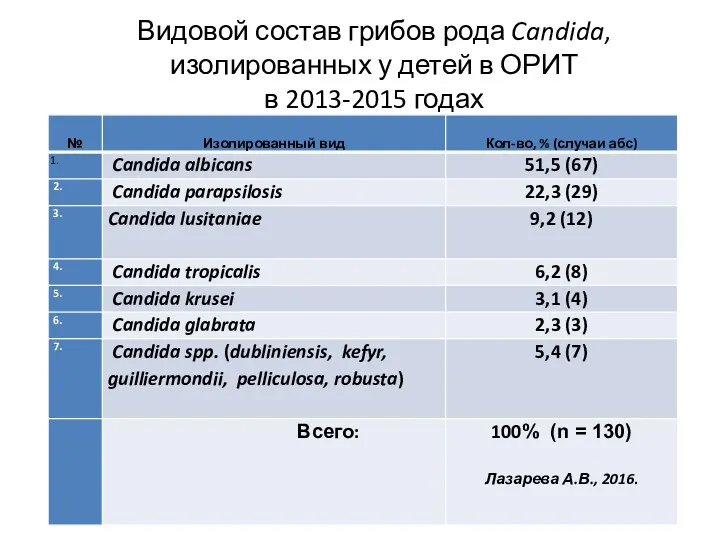
- 9. Видовой состав грибов рода Candida, изолированных у детей в ОРИТ в 2013-2015 годах
- 10. Актуальная проблема: высокая атрибутивная летальность При ОДК/кандидемии у взрослых до 49% на фоне терапии* *Gudlaugsson O,
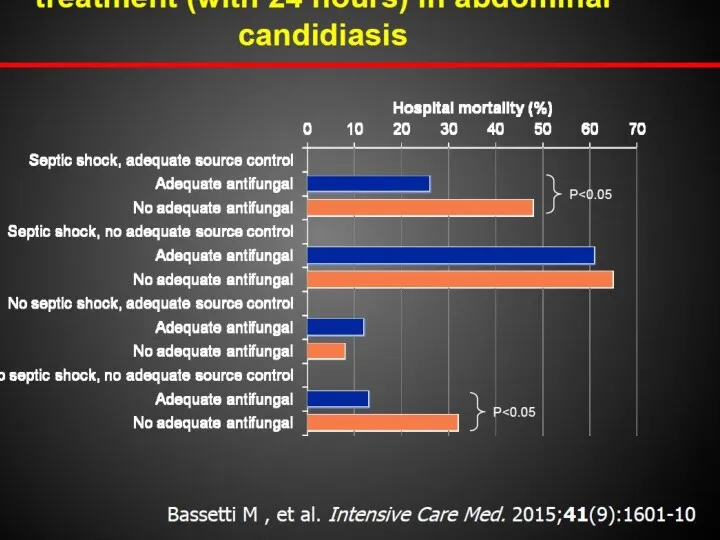
- 11. Причины высокой атрибутивной летальности Позднее начало терапии* Летальность при раннем начале терапии до 10% и ниже
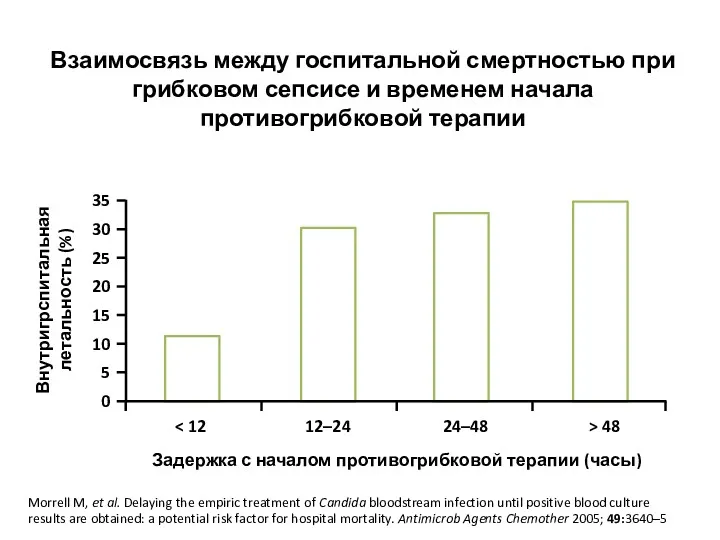
- 12. Взаимосвязь между госпитальной смертностью при грибковом сепсисе и временем начала противогрибковой терапии Внутригрспитальная летальность (%) 0
- 14. Несовершенство лабораторной диагностики?!
- 15. Лабораторная диагностика инвазивного кандидоза Определение гемокультуры и видовая идентификация – «золотой стандарт» Но! Не является методом
- 16. Посев крови при подозрении на Candida Взятие крови Из 3 (2-4) мест в течение 30 минут
- 17. Лабораторная диагностика инвазивного кандидоза Ранняя диагностика Определение в крови маннана и антиманнановых антител Не является самостоятельным
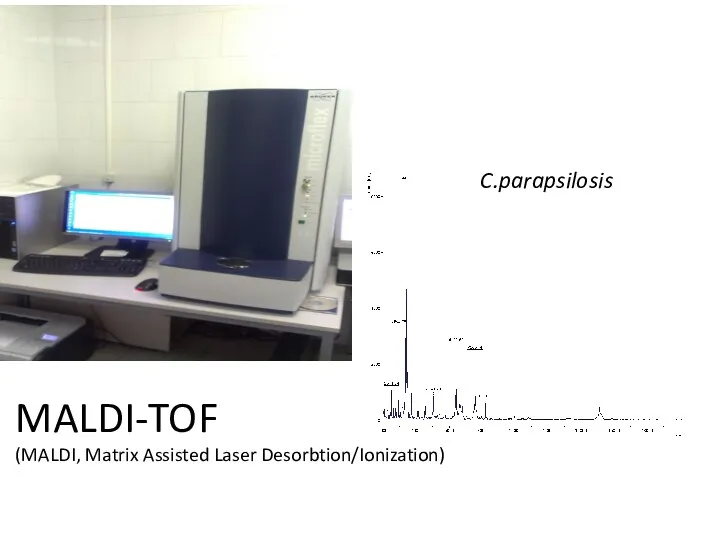
- 18. MALDI-TOF (MALDI, Matrix Assisted Laser Desorbtion/Ionization) C.parapsilosis
- 19. Причины высокой атрибутивной летальности Резистентность к азолам Резистентность Candida к флуконазолу в России 10-30%* *Диагностика и
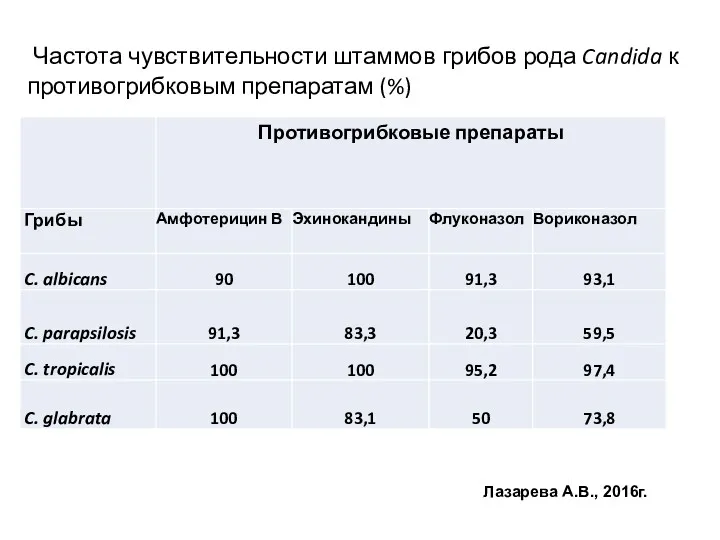
- 20. Частота чувствительности штаммов грибов рода Candida к противогрибковым препаратам (%) Лазарева А.В., 2016г.
- 21. Остается клиника?!
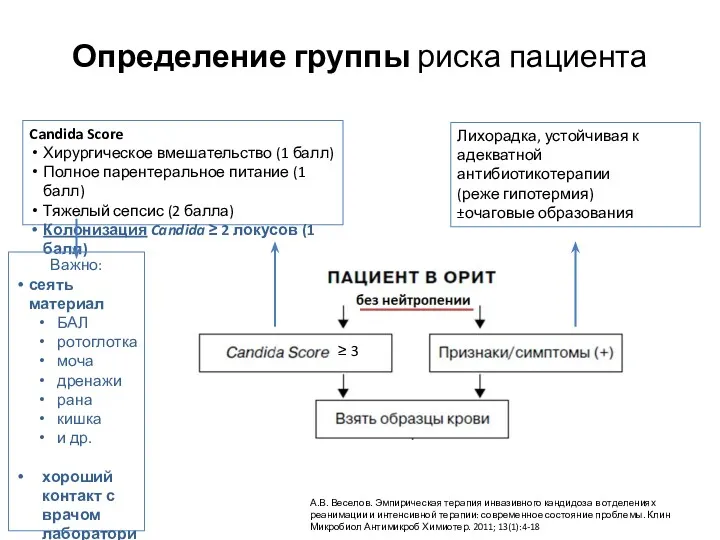
- 22. Оценка риска инвазивного кандидоза с целью начала антимикотической терапии у больного без нейтропении в ОРИТ обычно
- 23. Поверхностная колонизация Candida spp. Распространенной считается колонизация более 2 нестерильных в норме локусов: трахеобронхиальное дерево (посевы
- 24. Прогностические правила
- 25. 1. León C, Ruiz-Santana S, Saavedra P, et al. Usefulness of the "Candida score" for discriminating
- 26. Прогностическое правило (для детей) Пациент без нейтропении с лихорадкой, устойчивой к адекватной антибиотикотерапии длительностью > 4-6
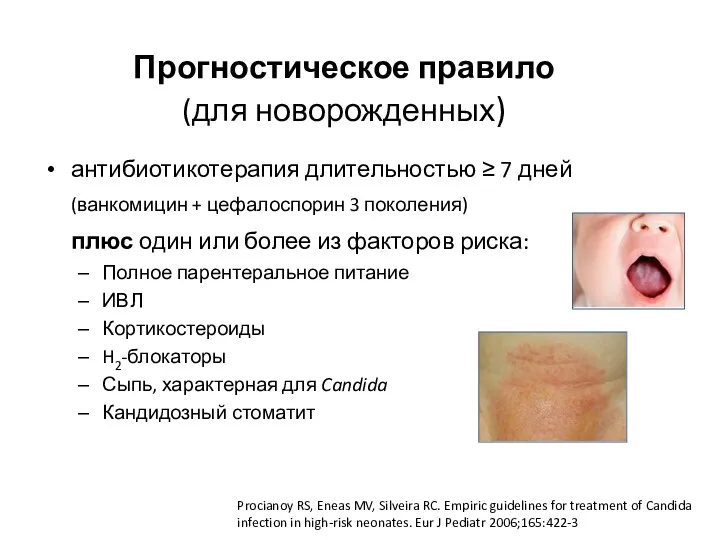
- 27. Прогностическое правило (для новорожденных) антибиотикотерапия длительностью ≥ 7 дней (ванкомицин + цефалоспорин 3 поколения) плюс один
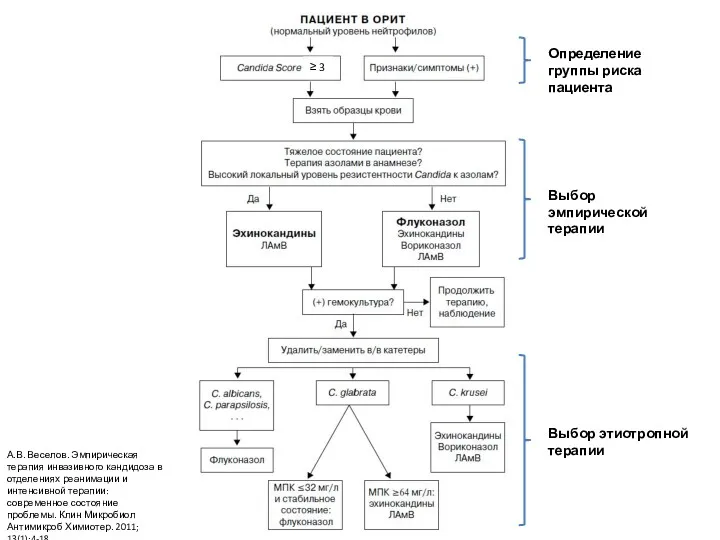
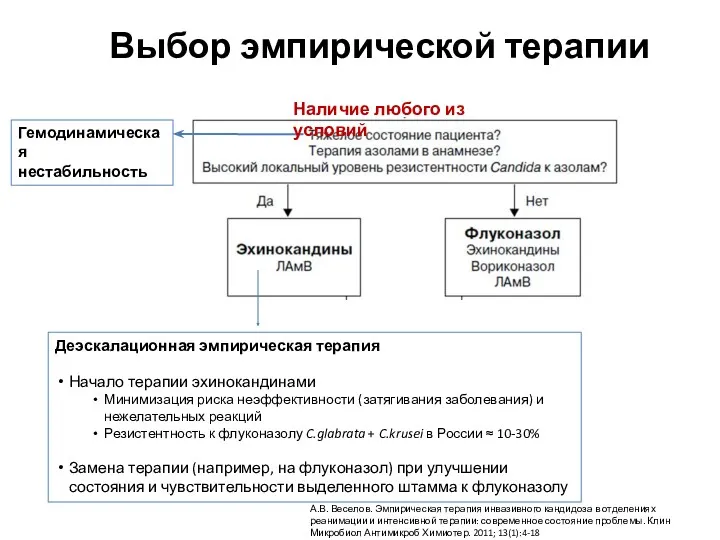
- 28. Алгоритм лечения больного с высоким риском инвазивного кандидоза
- 29. А.В. Веселов. Эмпирическая терапия инвазивного кандидоза в отделениях реанимации и интенсивной терапии: современное состояние проблемы. Клин
- 30. Candida Score Хирургическое вмешательство (1 балл) Полное парентеральное питание (1 балл) Тяжелый сепсис (2 балла) Колонизация
- 31. Деэскалационная эмпирическая терапия Начало терапии эхинокандинами Минимизация риска неэффективности (затягивания заболевания) и нежелательных реакций Резистентность к
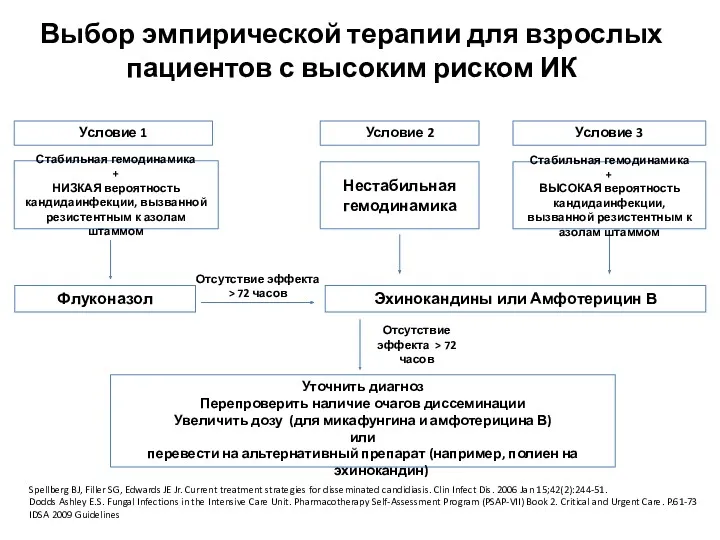
- 32. Выбор эмпирической терапии для взрослых пациентов с высоким риском ИК Нестабильная гемодинамика Эхинокандины или Амфотерицин В
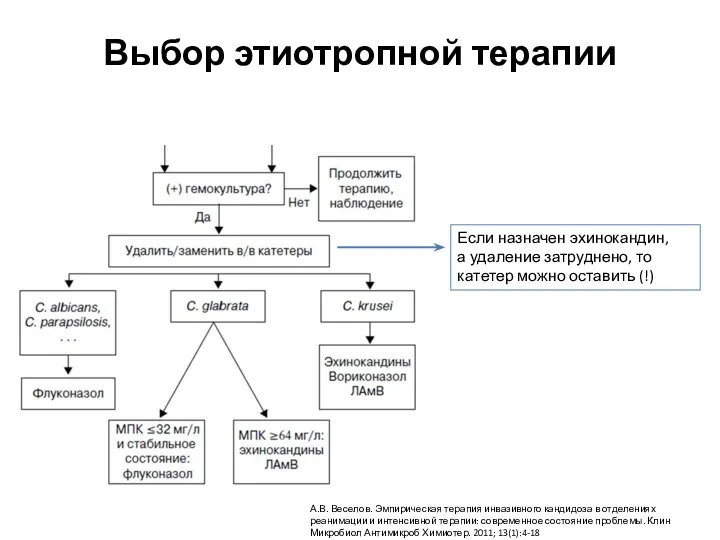
- 33. Если назначен эхинокандин, а удаление затруднено, то катетер можно оставить (!) А.В. Веселов. Эмпирическая терапия инвазивного
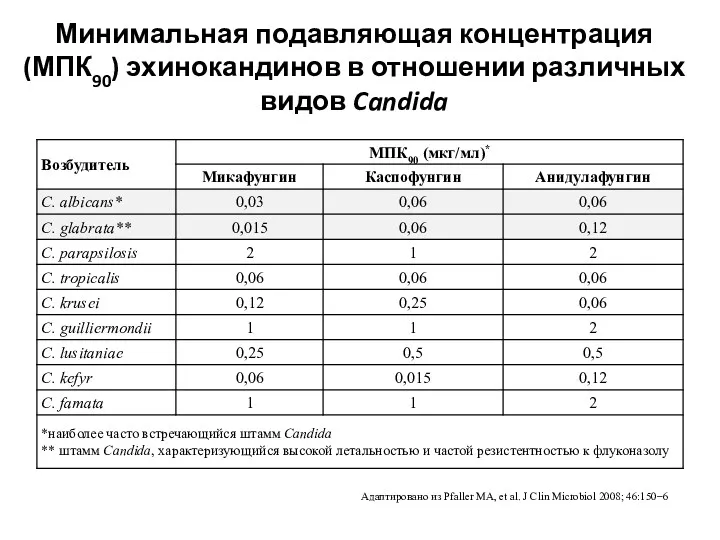
- 34. Минимальная подавляющая концентрация (МПК90) эхинокандинов в отношении различных видов Candida Адаптировано из Pfaller MA, et al.
- 35. Резистентность C.glabrata Резистентность Candida spp. при кандидемии варьирует от 5 до 7 % По данным Европейских
- 37. Терапия кандидемии у пациентов без нейтропении Эхинокандины – инициальная терапия Флуконазол – терапия у отдельных групп
- 38. Транзит – деэскалация эхинокандины – флуконазол AmB - флуконазол Транзит возможен только в случае: пациент клинически
- 39. Терапия кандидемии у пациентов с нейтропенией Эхинокандины – инициальная терапия Липидные формулы AmB использование ограничено токсичностью
- 40. Наиболее значимые правила антимикотической терапии Избегайте профилактического назначения. Дифференцируйте инфекция/колонизация. Используйте клинические и не культуральные критерии
- 42. Скачать презентацию






















 Первая помощь пострадавшим и её значение
Первая помощь пострадавшим и её значение Инородное тело глотки
Инородное тело глотки Профилактическая косметология
Профилактическая косметология Косметические средства по уходу за кожей рук
Косметические средства по уходу за кожей рук Жедел көмей стенозы
Жедел көмей стенозы ХҚТУ. ПИ, Рамфьорда, КПИ индекстері
ХҚТУ. ПИ, Рамфьорда, КПИ индекстері Системы здравоохранения
Системы здравоохранения Влияние никотина и алкоголя на организм беременной женщины
Влияние никотина и алкоголя на организм беременной женщины Бүйрек обыры
Бүйрек обыры Чувствительная кожа
Чувствительная кожа Системная красная волчанка
Системная красная волчанка Диабеттік ретинопатия
Диабеттік ретинопатия Искусственное пришлифовывание зубов
Искусственное пришлифовывание зубов Метод сухой химии в исследовании мочи
Метод сухой химии в исследовании мочи Тұқым қуалаушылық жүйке-бұлшықет аурулары
Тұқым қуалаушылық жүйке-бұлшықет аурулары Опухоли. Опухолевый процесс
Опухоли. Опухолевый процесс Психические болезни и наркология. Психозы
Психические болезни и наркология. Психозы Организация работы специализированных и линейных бригад скорой помощи
Организация работы специализированных и линейных бригад скорой помощи Жидкие лекарственные формы. Лекция № 9. Растворы ВМВ
Жидкие лекарственные формы. Лекция № 9. Растворы ВМВ Стволовые клетки
Стволовые клетки Анатомо-физиологические особенности эндокринной системы у детей
Анатомо-физиологические особенности эндокринной системы у детей Общая онкология. История онкологии. Этиология ЗНО. Организация онкослужбы. Деонтология в онкологии. Лекция №1
Общая онкология. История онкологии. Этиология ЗНО. Организация онкослужбы. Деонтология в онкологии. Лекция №1 Лекарственные средства для парентерального применения
Лекарственные средства для парентерального применения Еліміздегі денсаулық сақтау саласы әлеуметтік-экономикалық жағдайдың мониторингі бойынша ақпарат
Еліміздегі денсаулық сақтау саласы әлеуметтік-экономикалық жағдайдың мониторингі бойынша ақпарат Антибактериальные средства в интенсивной терапии
Антибактериальные средства в интенсивной терапии Общие принципы строения слизистой оболочки полости рта
Общие принципы строения слизистой оболочки полости рта Фізіологічні основи оздоровчої фізичної культури
Фізіологічні основи оздоровчої фізичної культури Нейроэндокринды синдромдар
Нейроэндокринды синдромдар