Содержание
- 2. Дифференциальная диагностика инфильтративного туберкулёза легких наиболее часто проводится с: крупозной пневмонией периферическим раком легкого эозинофильным инфильтратом
- 3. Несмотря на постоянное техническое совершенствование рентгеновского оборудования и разработку методологических подходов в дифференциальной диагностике одиночных образований
- 4. Туберкулез - хроническая гранулематозная инфекция Постепенное нарастание симптомов, чередование периодов обострений и ремиссии, различные фазы воспалительной
- 5. Дифференциально-диагностический алгоритм Возраст , пол больного Анамнез жизни (наличие туб.контакта) Начало и развитие заболевания Общее состояние
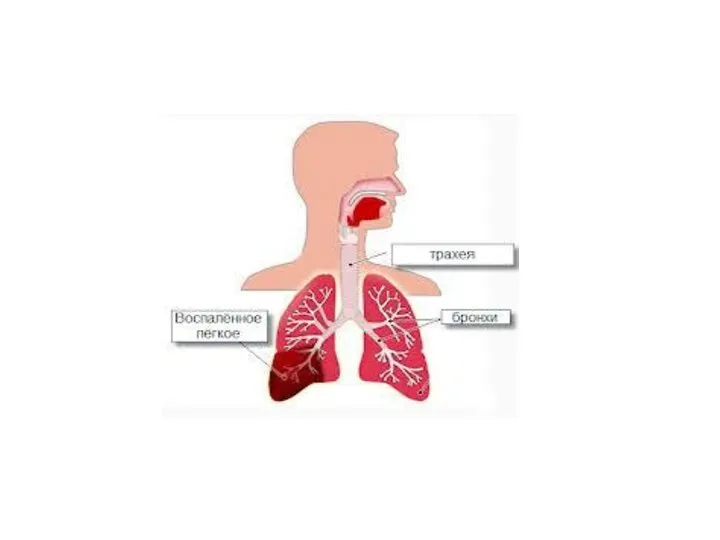
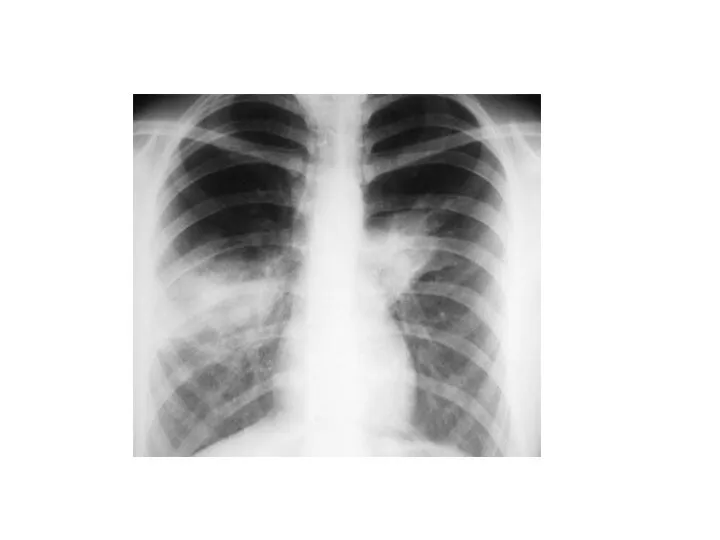
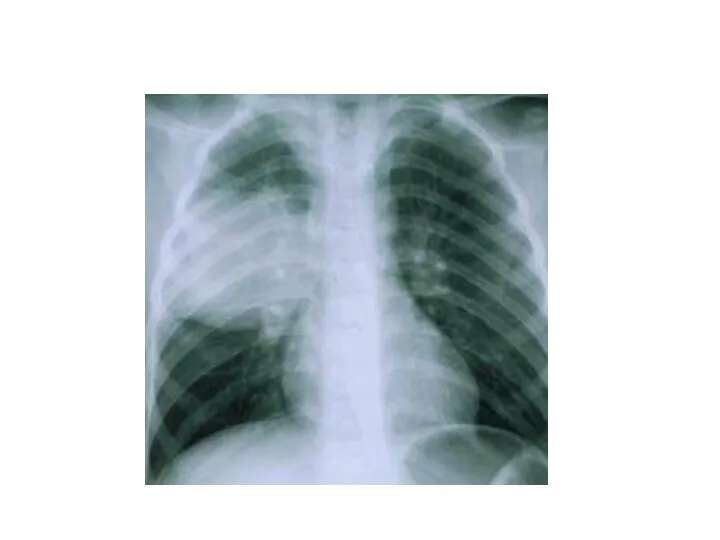
- 6. Дифференциальная диагностика инфильтративного туберкулёза легких с крупозной пневмонией Крупозная пневмония Начало пневмонии острое, без продромальных явлений.
- 7. Дифференциальная диагностика инфильтративного туберкулёза легких с крупозной пневмонией Крупозная пневмония Рентгенологически инфильтрация однородного характера нижней доли
- 8. Дифференциальная диагностика инфильтративного туберкулёза легких с крупозной пневмонией Крупозная пневмония Противовоспалительная терапия с применением антибиотиков широкого
- 13. Дифференциальная диагностика инфильтративного туберкулёза с эозинофильной пневмонией. Эозинофильная пневмония или так называемый летучий эозинофильный инфильтрат имеет
- 14. Рентгенологически единичные или множественные округлые затемнения с нечеткими контурами. Полости распада и отводящая дорожка к корню
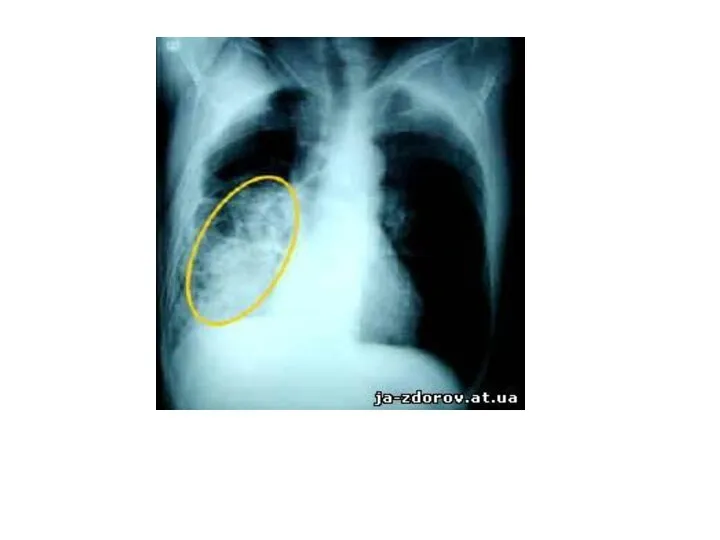
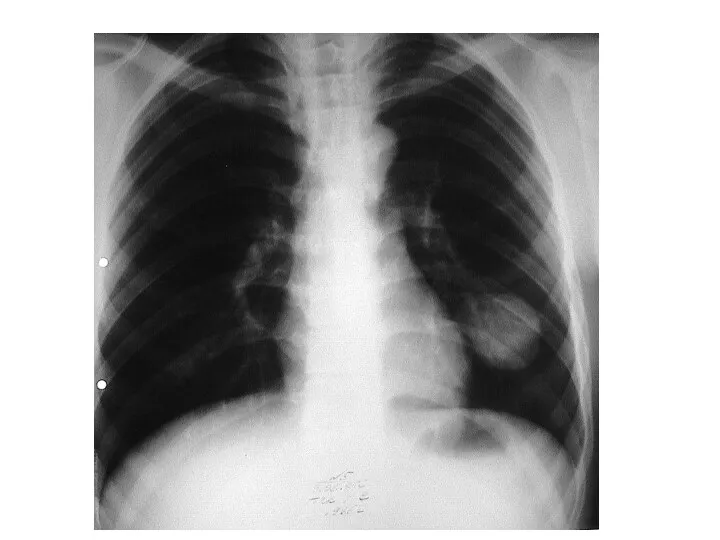
- 16. Дифференциальная диагностика туберкулеза с периферическим раком легкого. Термин «шаровидное или округлое образование» подразумевает наличие одиночного округлой
- 17. Симптом «округлого образования» или «округлой тени» встречается при таких формах туберкулеза как: Округлый инфильтрат (инфильтрат Ассмана-Редекера)
- 18. Дифференциальная диагностика округлого инфильтрата и туберкулом с периферическим раком легкого. Периферический рак легкого Кашель носит длительный
- 19. Дифференциальная диагностика округлого инфильтрата и туберкулом с периферическим раком легкого. Периферический рак легкого Интоксикационный синдром -слабость,
- 21. Дифференциальная диагностика округлого инфильтрата и туберкулом с периферическим раком легкого. Периферический рак легкого Гематологические показатели- нарастающая
- 22. Дифференциальная диагностика округлого инфильтрата и туберкулом с периферическим раком легкого. Периферический рак легкого Обнаружение в мокроте
- 23. Контуры • Частота злокачественных очагов: – Спикулы – 97% – Неровный нечеткий контур – 93% –
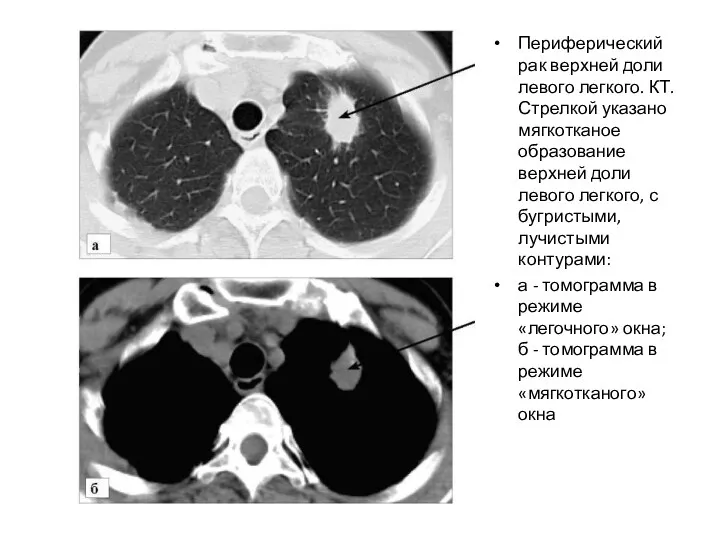
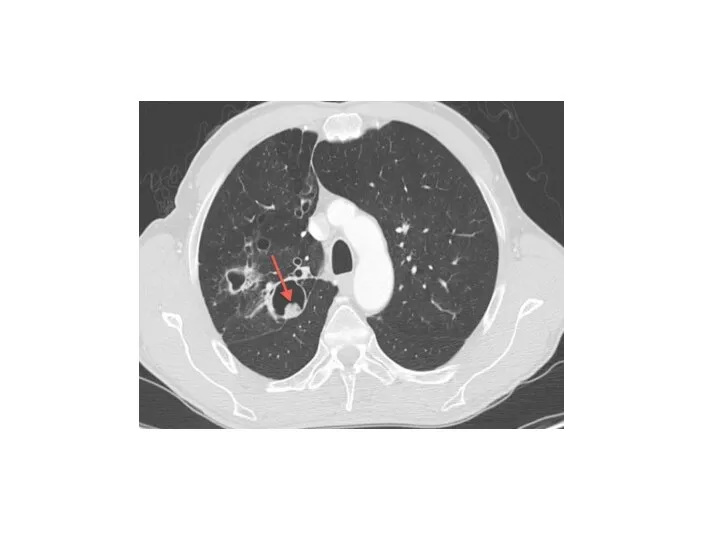
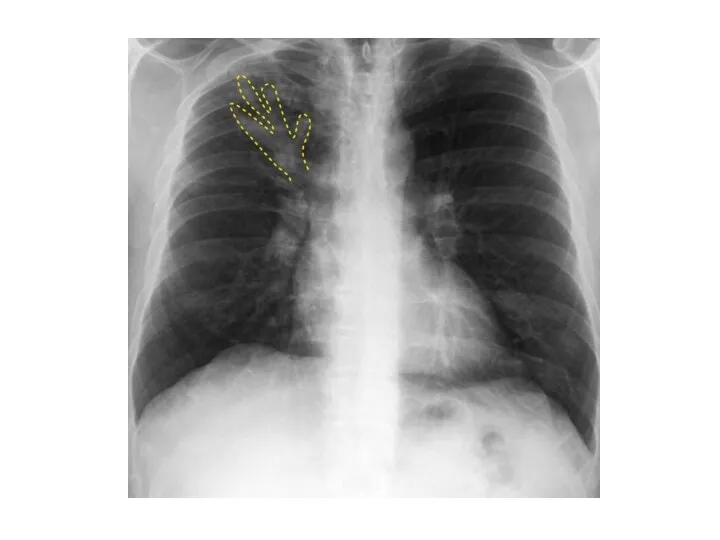
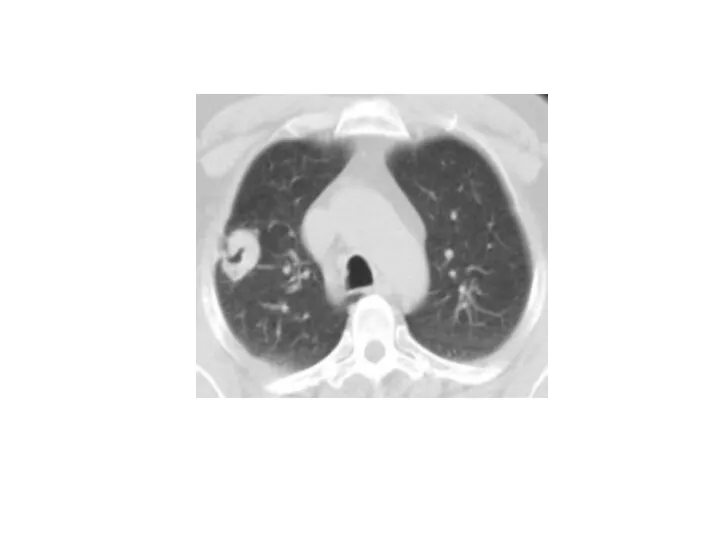
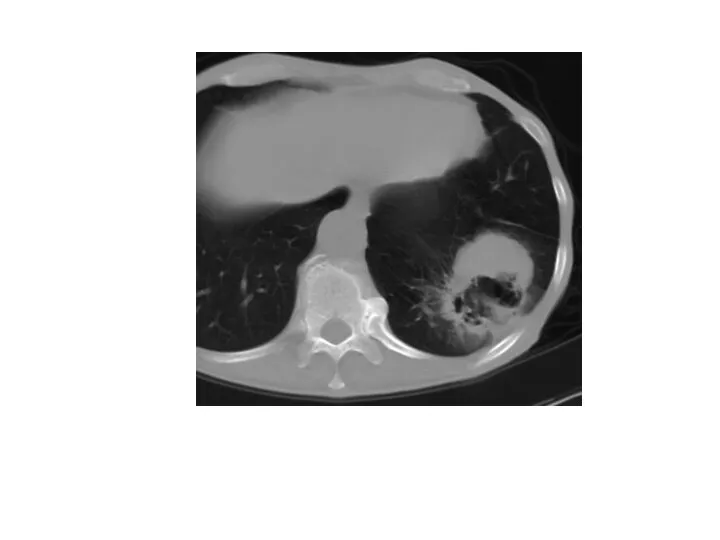
- 24. Периферический рак верхней доли левого легкого. КТ. Стрелкой указано мягкотканое образование верхней доли левого легкого, с
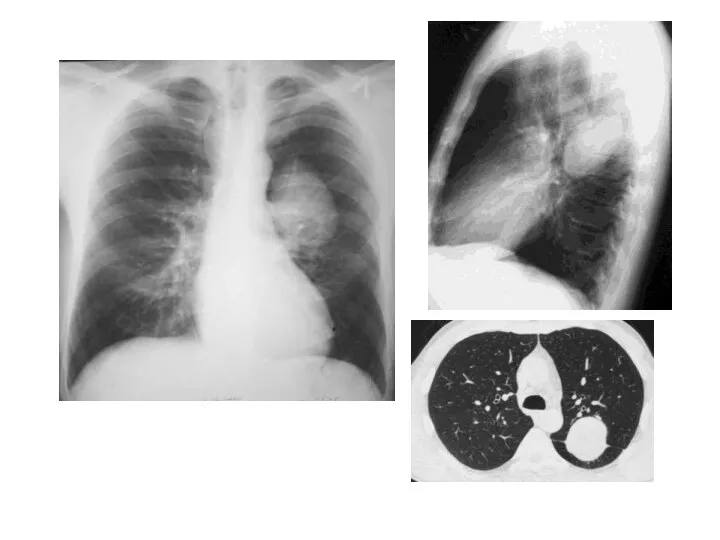
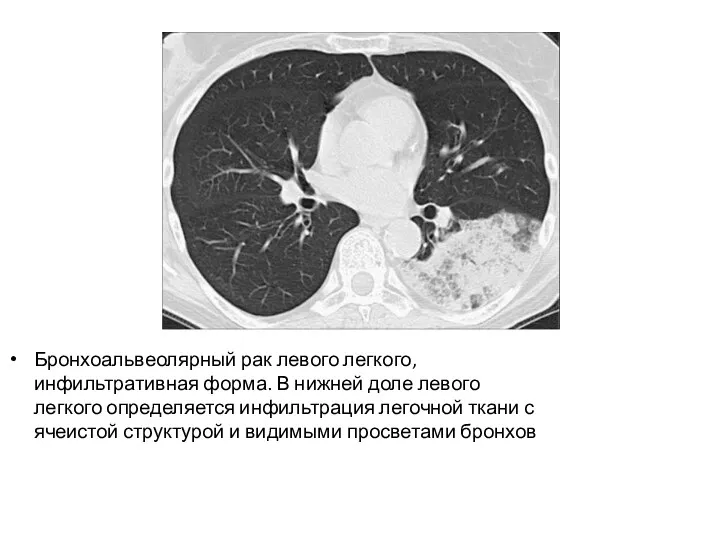
- 26. Бронхоальвеолярный рак левого легкого, инфильтративная форма. В нижней доле левого легкого определяется инфильтрация легочной ткани с
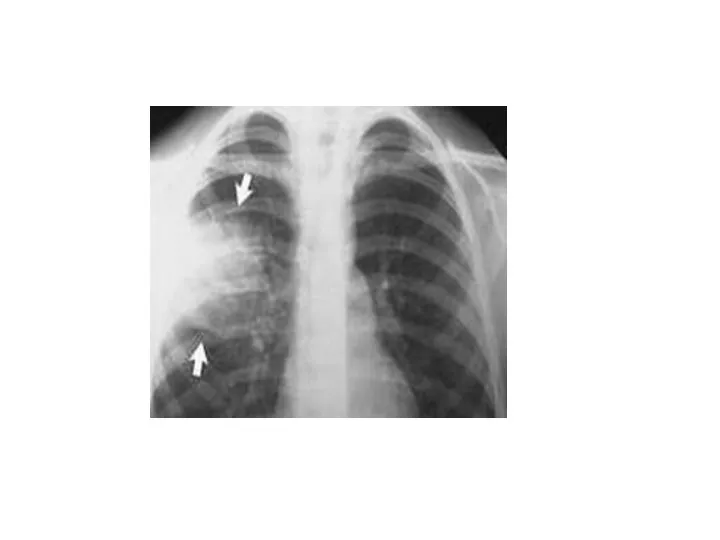
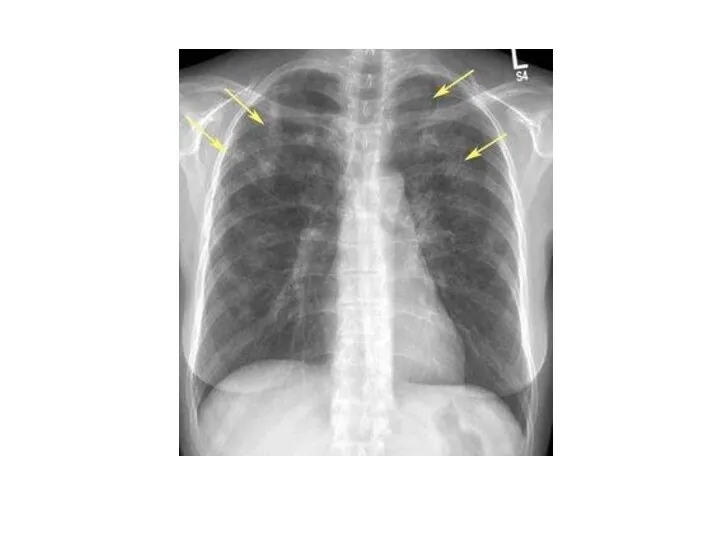
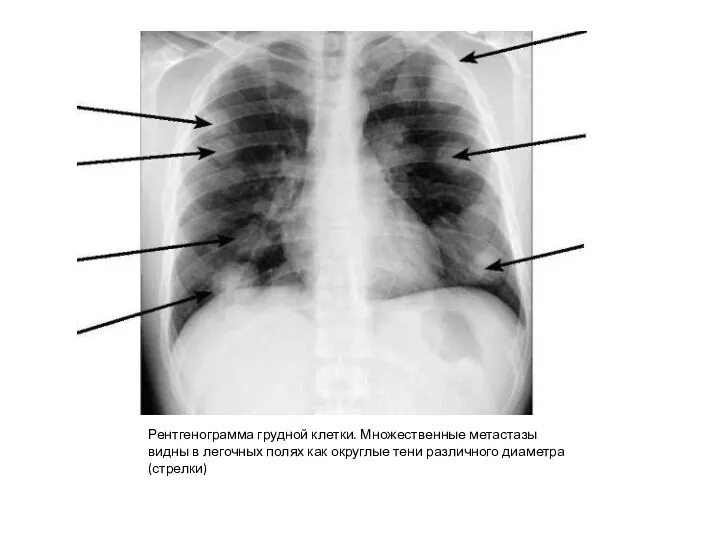
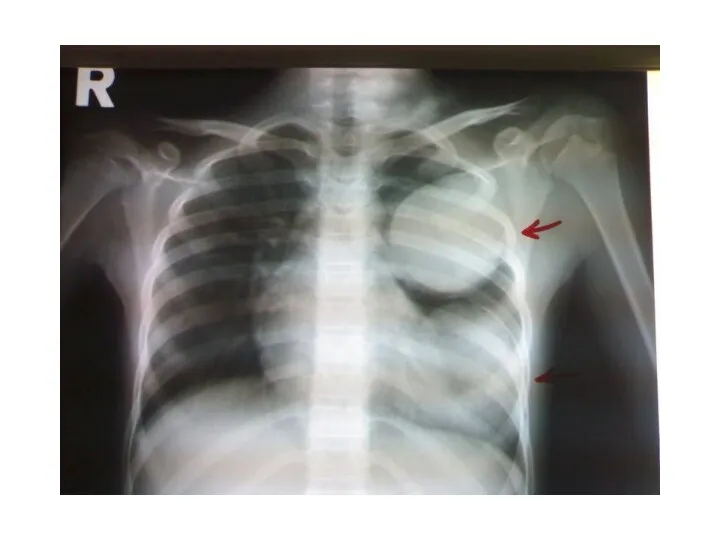
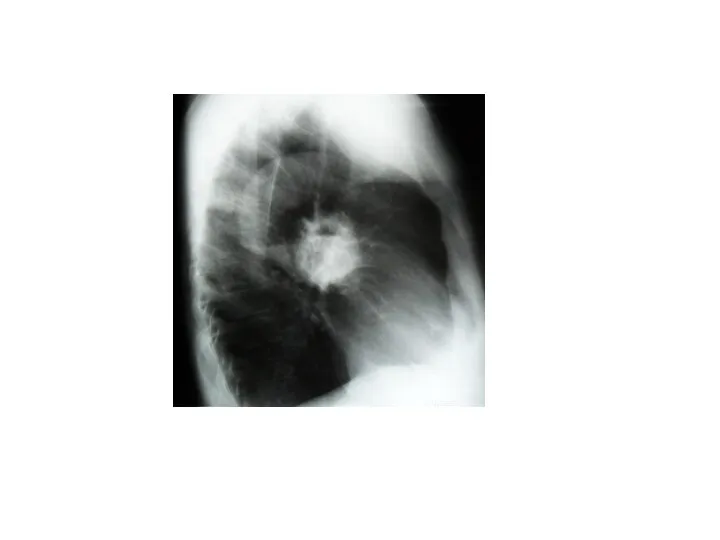
- 28. Рентгенограмма грудной клетки. Множественные метастазы видны в легочных полях как округлые тени различного диаметра (стрелки)
- 29. При периферическом раке легкого, как правило, наблюдается прогрессирующий рост узла, при этом в течение года он
- 30. Основные КТ-признаки центрального рака легкого включают: наличие опухолевого узла или перибронхиальной инфильтрации, отсутствие дифференцировки между новообразованием
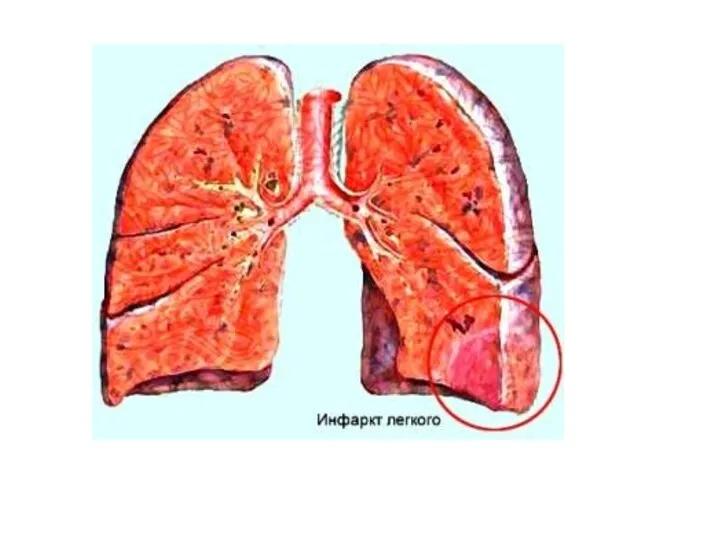
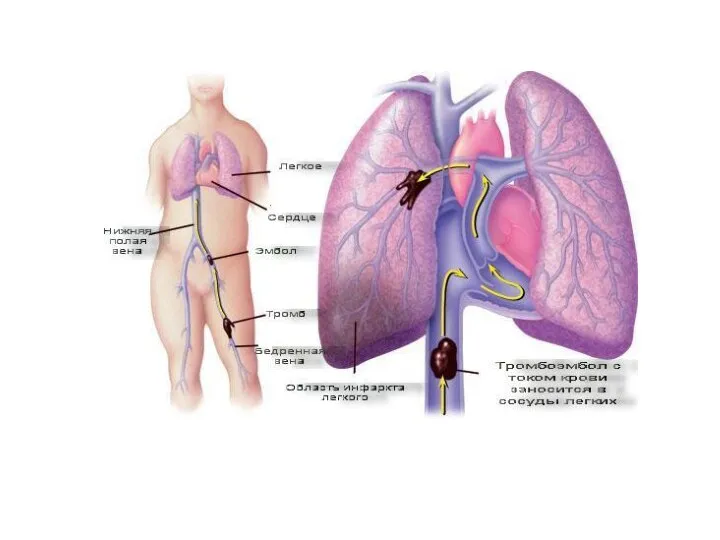
- 31. Дифференциальная диагностика с инфарктом легкого В анамнезе у больных инфарктом - флебиты и тромбофлебиты нижних конечностей.
- 35. Дифференциальная диагностика полостных образований в легких Симптом «кольцевидной тени» при туберкулезе может наблюдаться в фазе распада
- 36. Дифференциальная диагностика полостных образований в легких наиболее часто проводится с: абсцесс легких (острый и хронический) быстрорастущий
- 37. Абсцесс легкого - ограниченный гнойно-деструктивный процесс в легочной ткани. Чаще всего абсцессы возникают на фоне неразрешившейся
- 38. Абсцесс легкого: Чаще встречается у мужчин среднего возраста, 2/3 больных злоупотребляют алкоголем. Болезнь начинается остро: озноб,
- 39. Трудности диф.диагностики возникают при хроническом течении абсцесса. Критерием перехода острого абсцесса в хроническую форму условно принято
- 40. Рентгенологически у больных с хроническими абсцессами обычно наблюдается участок пневмосклероза и полость неправильной формы, локализующиеся чаще
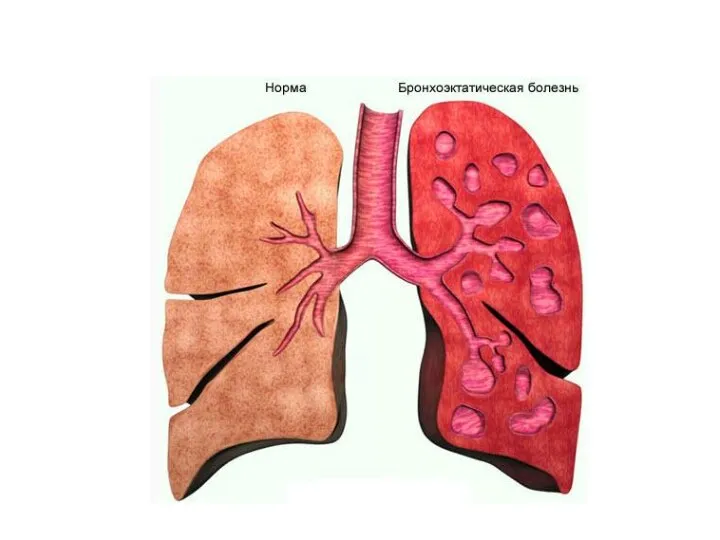
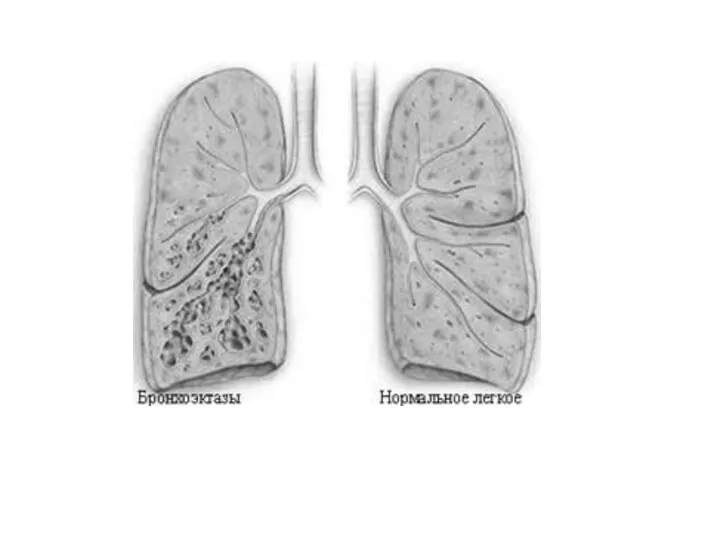
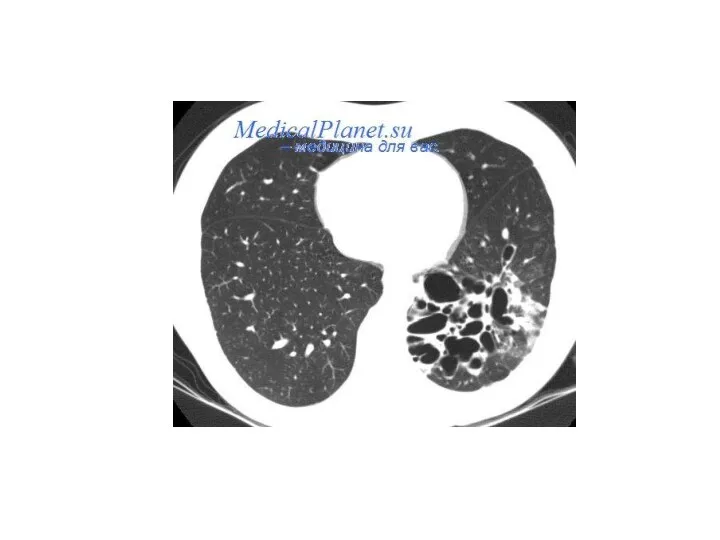
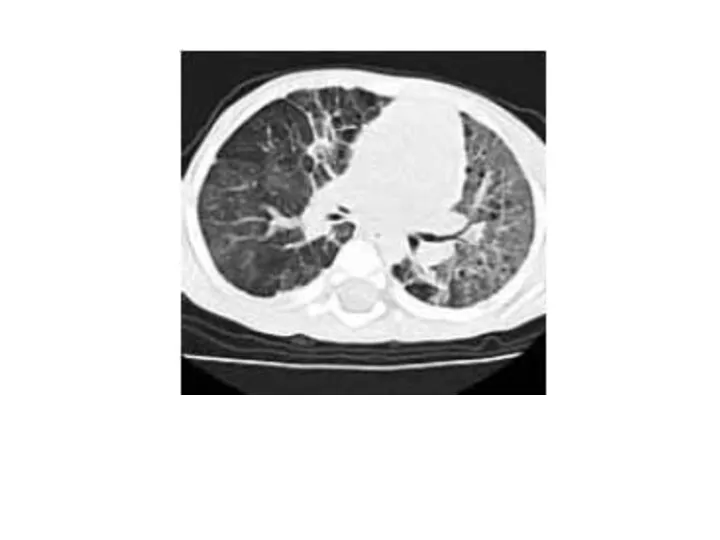
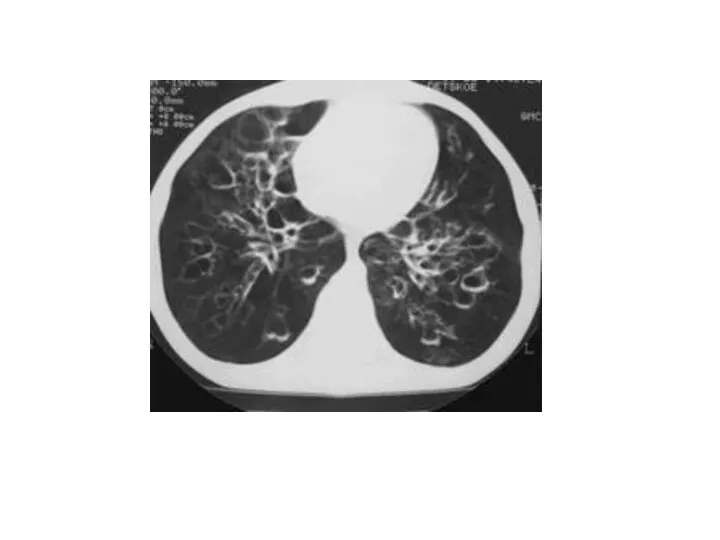
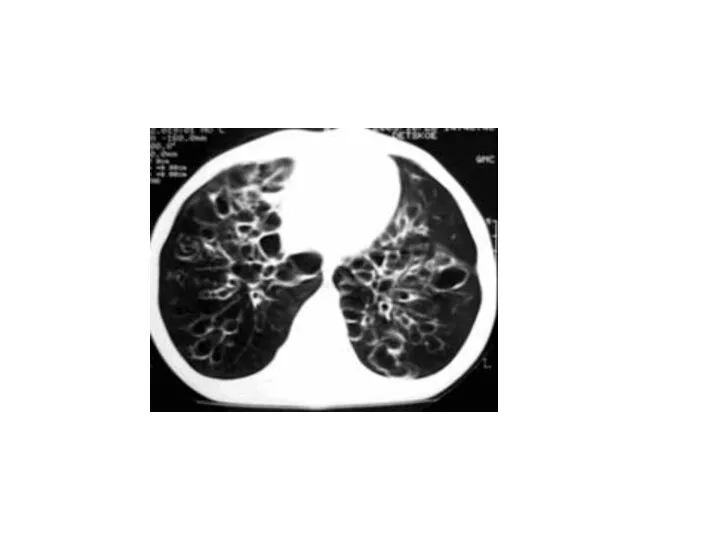
- 43. Бронхоэктатическая болезнь (бронхоэктазии) представляет собой приобретенное или врожденное заболевание, связанное с необратимыми изменениями стенок бронхов, преимущественно
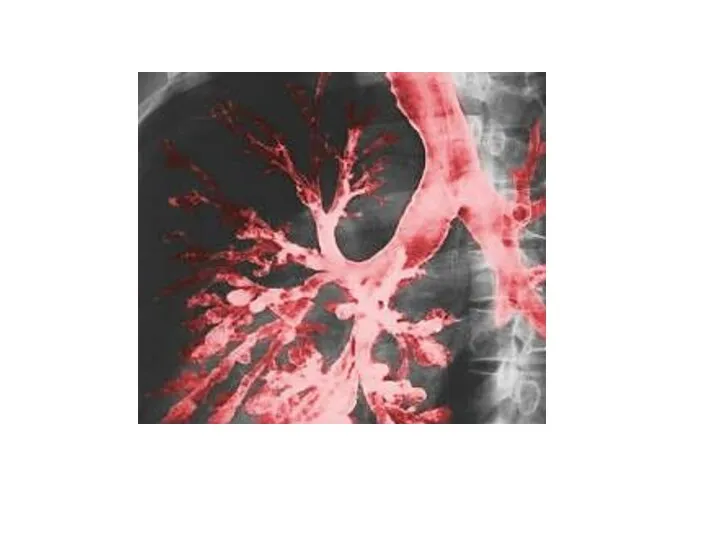
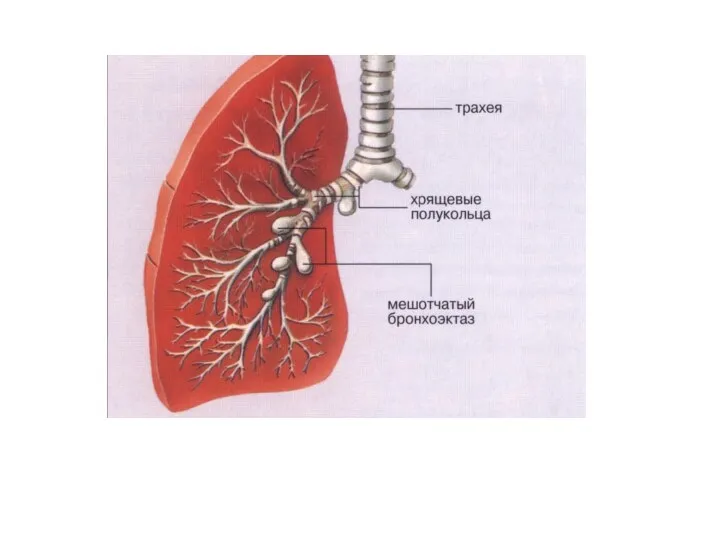
- 48. Основным методом, подтверждающим наличие к уточняющим локализацию бронхоэктазов является бронхография, позволяющая определить мешотчатые и цилиндрические бронхоэктазы,
- 50. Кисты и кистозные дисплазии легких могут быть врожденного и приобретенного характера. Морфологические изменения при врожденной кистозной
- 51. Наиболее информативным методом диагностики единичных и множественных кист является рентгенологическое и томографическое исследование, в том числе
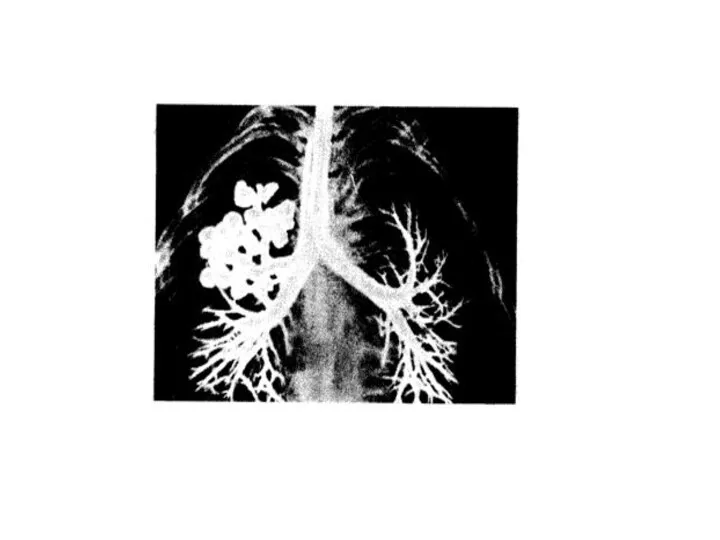
- 57. Аспергиллез - первый по частоте микоз легких. Аспергиллы встречаются повсеместно. Их выделяют из почвы, воздуха и
- 58. Аспергиллема легких - развивается у лиц с неблагоприятным преморбидным фоном и нарушенными функциями легких (фиброз легких,
- 59. На рентгенограмме легких аспергиллема легких выглядит как круглое образование, иногда подвижное, расположенное внутри сферической или овальной
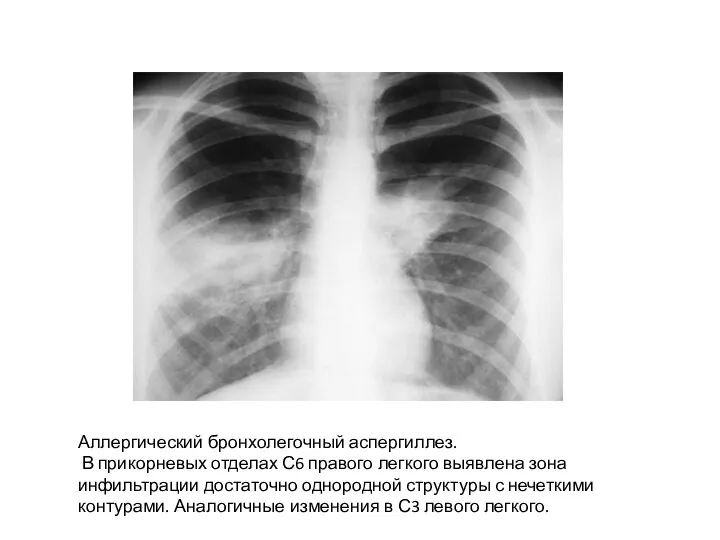
- 61. Аллергический бронхолегочный аспергиллез. В прикорневых отделах С6 правого легкого выявлена зона инфильтрации достаточно однородной структуры с
- 62. Эхинококкоз развивается в связи с внедрением и ростом в различных органах личинки ленточного глиста – эхинококка.
- 63. Снаружи эхинококковый пузырь окружен фиброзной капсулой, образующейся в результате постоянного давления кисты на окружающую ткань или
- 67. Периферический рак с распадом. Рак легкого занимает первое место среди структуры онкологической заболеваемости в России у
- 68. Клиническая картина. Периферический рак легких с распадом длительное время протекает бессимптомно и лишь при далеко зашедшем
- 69. Дифференциальная диагностика периферического рака легкого с распадом с туберкулемой основывается на данных: анамнеза, осмотра рентгенологической картины
- 70. В окружающей опухоль легочной ткани ,как правило, отсутствуют патологические изменения, тогда как при туберкулемах обнаруживаются плотные
- 71. Рентгенологические изменения зависят от локализации и формы роста опухоли. При периферическом раке рентгенологически выявляется тонкостенная полость;
- 76. Скачать презентацию







































 Компоненты и основные этапы общей анестезии. Классификация видов обезболивания
Компоненты и основные этапы общей анестезии. Классификация видов обезболивания Хирургическая рана. Процесс заживления раны и его нарушения
Хирургическая рана. Процесс заживления раны и его нарушения Жоғарғы тыныс жолдарының аурулары. Ринит. Трахеит. Ларингит
Жоғарғы тыныс жолдарының аурулары. Ринит. Трахеит. Ларингит Заболевания желудка и двенадцатиперсной кишки. Лекция №3
Заболевания желудка и двенадцатиперсной кишки. Лекция №3 Колоректальный рак
Колоректальный рак Наркотики и беременность
Наркотики и беременность Көктамырға егу жасау техникасы жəне қан алу
Көктамырға егу жасау техникасы жəне қан алу Анестезиология и реаниматология. Введение в дисциплину
Анестезиология и реаниматология. Введение в дисциплину Терморегуляция организма. Закаливание
Терморегуляция организма. Закаливание Психотропные средства. Нейролептики. Транквилизакторы. Седативные средства
Психотропные средства. Нейролептики. Транквилизакторы. Седативные средства Папулосквамозні та бульозні дерматози
Папулосквамозні та бульозні дерматози Атопический дерматит
Атопический дерматит Гормоны
Гормоны Синдром эмоционального выгорания. Распространенность синдрома
Синдром эмоционального выгорания. Распространенность синдрома Травматизм. Виды травматизма. Травматический токсикоз. Травмы головы, груди, живота
Травматизм. Виды травматизма. Травматический токсикоз. Травмы головы, груди, живота Функциональные пробы и тесты, применяемые для оценки функционального состояния организма
Функциональные пробы и тесты, применяемые для оценки функционального состояния организма Основы эпидемиологии, инфекционные заболевания
Основы эпидемиологии, инфекционные заболевания Бактериальный вагиноз при беременности
Бактериальный вагиноз при беременности Ас қорыту жүйесі. Сүт тістерінің құрылыс ерекшелігі. Тіс алмасу
Ас қорыту жүйесі. Сүт тістерінің құрылыс ерекшелігі. Тіс алмасу Балалардағы хейлиттер
Балалардағы хейлиттер Миома матки
Миома матки Предмет и задачи патофизиологии
Предмет и задачи патофизиологии Процессы адаптации и компенсации. Регенерация и репарация. Склероз
Процессы адаптации и компенсации. Регенерация и репарация. Склероз Хроническая обструктивная болезнь легких
Хроническая обструктивная болезнь легких Одонтогенные флегмоны челюстно-лицевой области
Одонтогенные флегмоны челюстно-лицевой области Основные законы гемодинамики и их математическое выражение
Основные законы гемодинамики и их математическое выражение Weight Loss Challenge. Бросьте вызов лишнему весу. Углеводы, сахар и гликемический индекс
Weight Loss Challenge. Бросьте вызов лишнему весу. Углеводы, сахар и гликемический индекс Рак мочевого пузыря
Рак мочевого пузыря