Содержание
- 2. Уремический синдром и токсины Уремический синдром характеризуется аккумуляцией токсических веществ, которые в нормальном состоянии секретируются в
- 3. Основные проявления ПН Задержка конечных продуктов метаболизма Задержка жидкости (гипергидратация) Нарушение баланса электролитов крови (дисэлектролитемия) Нарушение
- 4. Симптомы неадекватного диализа (традиционная оценка лечения при ЗПТ) ЖКТ - тошнота, рвота, анорексия. Нутриционные – гипоальбуминемия.
- 5. Первые подходы к контролю адекватности диализа (В. Scribner,1974) Показатели со стороны пациента – тощая масса тела,
- 6. ДОЗА ДИАЛИЗА – ОДИН ИЗ ВАЖНЕЙШИХ ПОКАЗАТЕЛЕЙ ЕГО АДЕКВАТНОСТИ (НО ДАЛЕКО НЕ ЕДИНСТВЕННЫЙ)
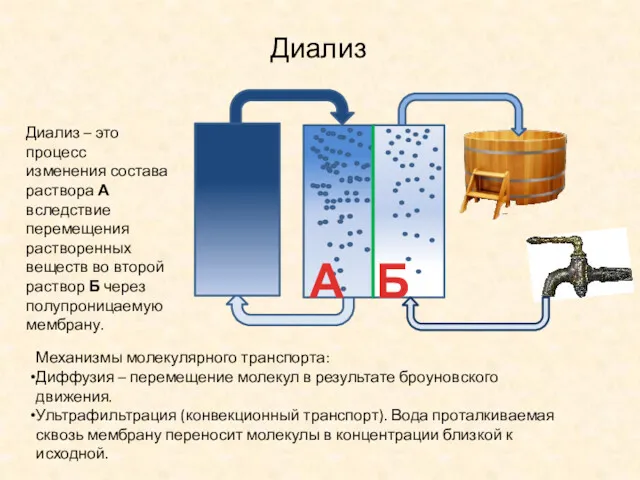
- 7. Диализ Диализ – это процесс изменения состава раствора А вследствие перемещения растворенных веществ во второй раствор
- 8. Факторы, определяющие скорость диффузии Градиент концентрации; Молекулярный вес (с увеличением молекулярного веса замедляется транспорт из-за изменения
- 9. Клиренс – показатель эффективности диализатора Клиренс (Cl) - это объем крови или плазмы, полностью очищаемой от
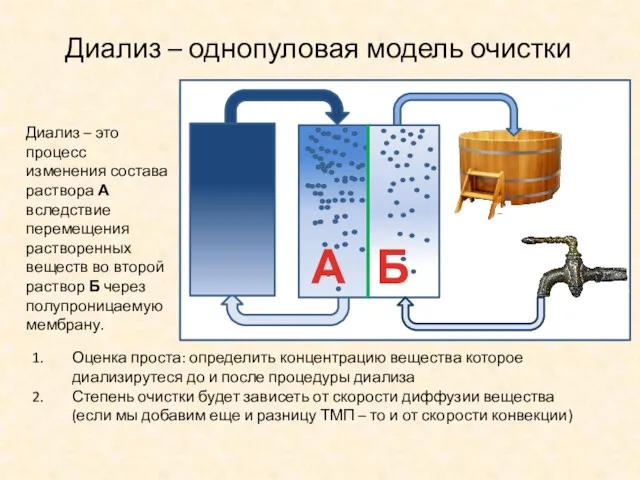
- 10. Диализ – однопуловая модель очистки Диализ – это процесс изменения состава раствора А вследствие перемещения растворенных
- 11. Самый простой способ Выбираем правильную молекулу – Мочевина Оцениваем как она снижается в процессе процедуры диализа
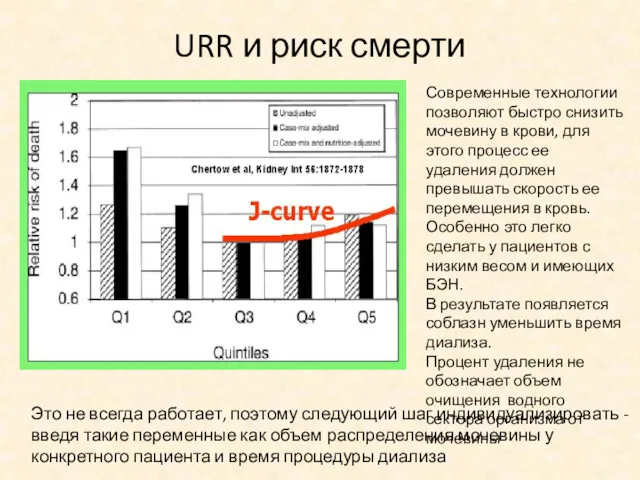
- 12. URR и риск смерти Это не всегда работает, поэтому следующий шаг индивидуализировать - введя такие переменные
- 13. Sargent и Gotch придумали Kt/V С целью количественной оценки удаления уремических токсинов Sargent and Gotch предложили
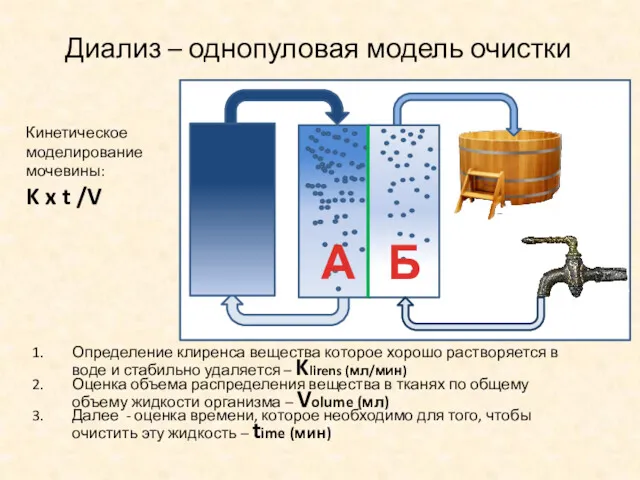
- 14. Диализ – однопуловая модель очистки Кинетическое моделирование мочевины: K x t /V Определение клиренса вещества которое
- 15. Однопуловая модель используется Для расчета назначенной дозы диализа K л/час) x t (час)= Объем очищенной крови
- 16. Расчет назначенной дозы диализа Необходим для выбора диализатора и времени процедуры диализа Есть исходные данные: вес
- 17. Назначенная доза диализа нужна для того чтобы очень грубо не промахнуться с диализатором и временем диализа
- 18. Определение фактической дозы диализа Есть мочевина до диализа и после диализа Есть фактическое время Есть объем
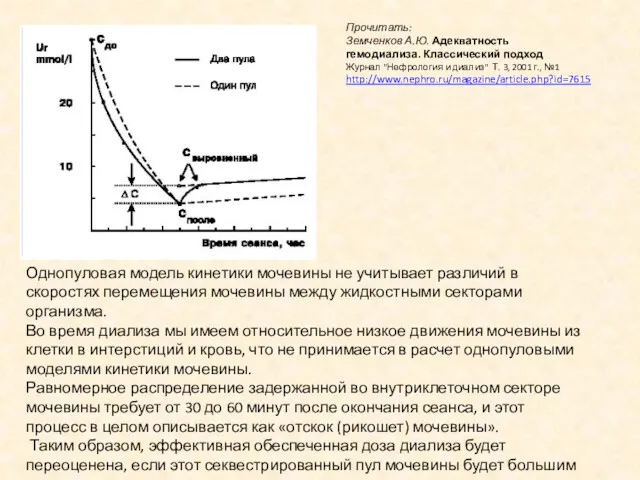
- 19. Прочитать: Земченков А.Ю. Адекватность гемодиализа. Классический подход Журнал "Нефрология и диализ" Т. 3, 2001 г., №1
- 20. Синдром отдачи мочевины Величина PDUR (синдром «отдачи» мочевины), измеренная в процентах повышения концентрации мочевины от конца
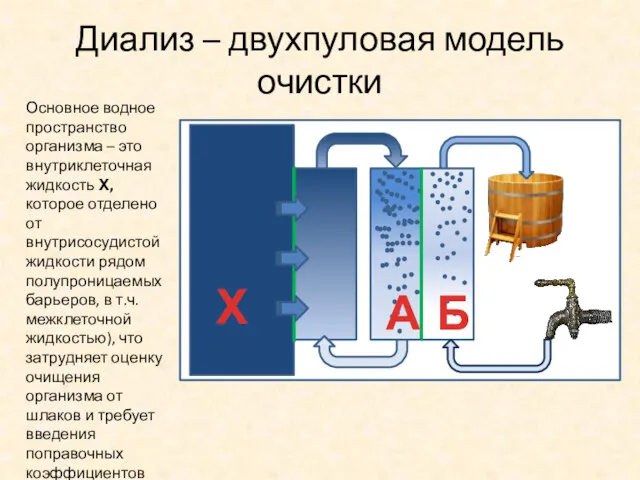
- 21. Диализ – двухпуловая модель очистки Х Основное водное пространство организма – это внутриклеточная жидкость Х, которое
- 22. Доза ГД должна выражаться через эквилибрированный Kt/V (eKt/V) по уравнению, основанному на региональнокровотоковой двухпуловой модели кинетики
- 23. Минимально предписываемая доза ГД на сеанс при лечении 3 раза в неделю eKt/V ≥ 1.20 (spKt/V
- 24. Основные причины занижения дозы ГД: Неверно взятые пробы крови Неправильная калибровка насоса крови Недостаточный поток диализата
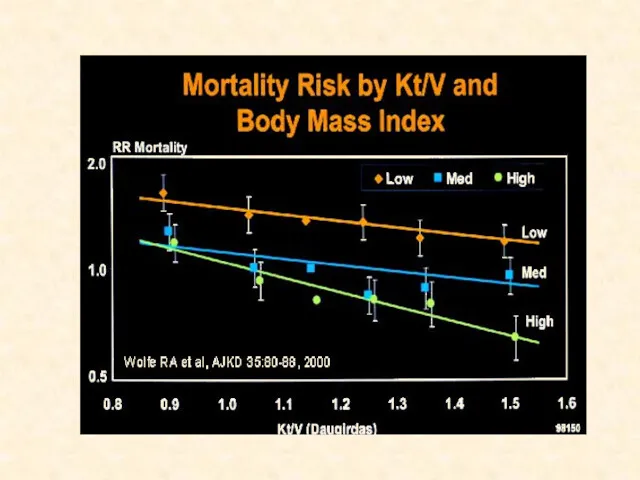
- 25. Аргументы за то, чтобы считать Kt/V суррогатным критерием эффективности диализа Наличие доказательств связи с летальностью: Ретроспективные
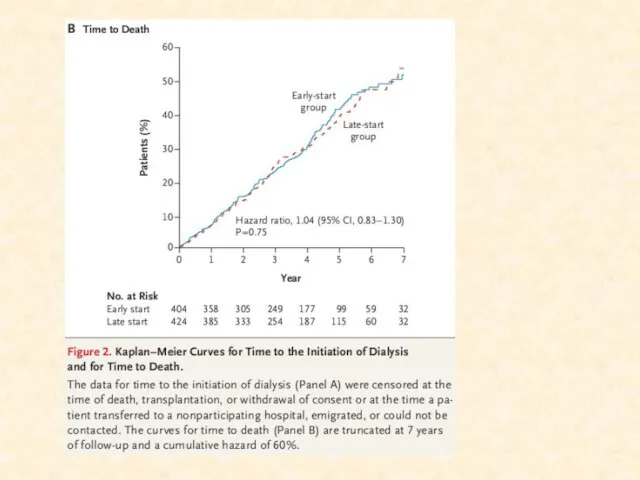
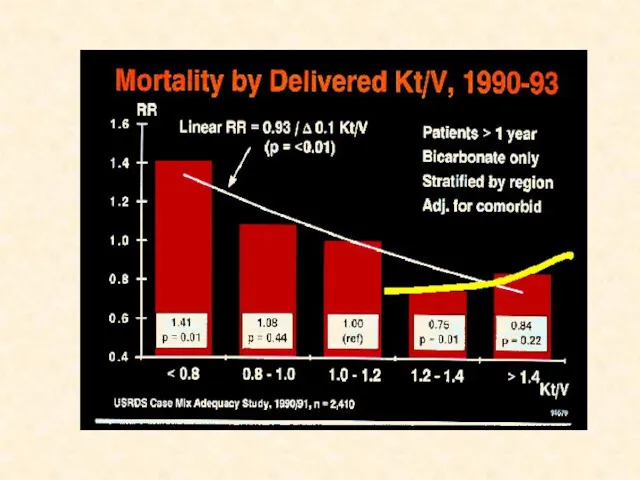
- 26. На сегодняшний день мы можем говорить о минимальной дозе диализа, ниже которой нарастает летальность В исследовании
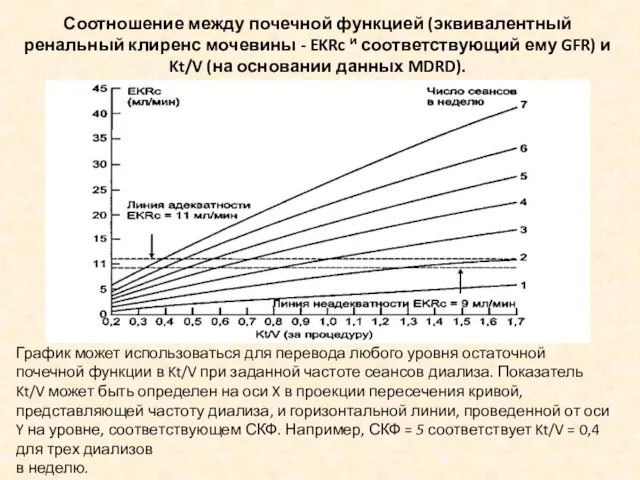
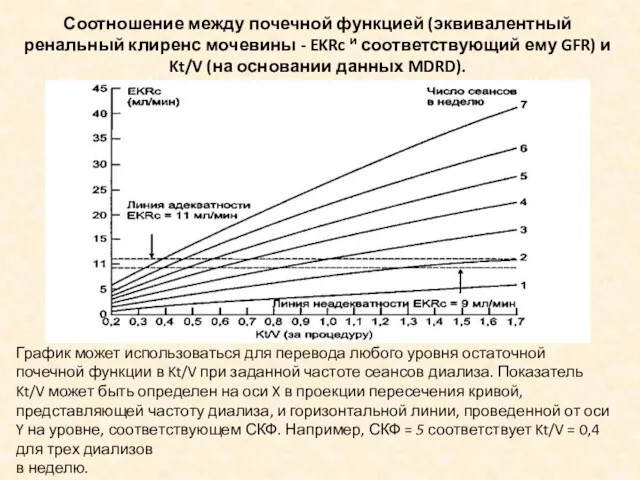
- 27. График может использоваться для перевода любого уровня остаточной почечной функции в Kt/V при заданной частоте сеансов
- 28. Если оценивать Kt/V как эквивалент СКФ (эквивалентный почечный клиренс -EKR), мы обнаружим, что стандартный 3-х разовый
- 29. КАКОВЫ ПОКАЗАНИЯ К НАЧАЛУ ЗПТ, ЕСЛИ НЕТ СИМПТОМАТИКИ?
- 32. Увеличение частоты или длительности диализа Длительный 3-х разовый диализ ‘Tassin style’, короткий ежедневный диализ ‘Italian style’,
- 33. График может использоваться для перевода любого уровня остаточной почечной функции в Kt/V при заданной частоте сеансов
- 35. Минусы Kt/V Значение Kt/V можно хитро изменить модифицируя клиренс диализатора, время или объем, например уменьшить время
- 36. Одно и то же значение Kt/V при разном времени может иметь разные последствия для удаления токсинов.
- 37. ОБЪЕМ РАСПРЕДЕЛЕНИЯ МОЧЕВИНЫ
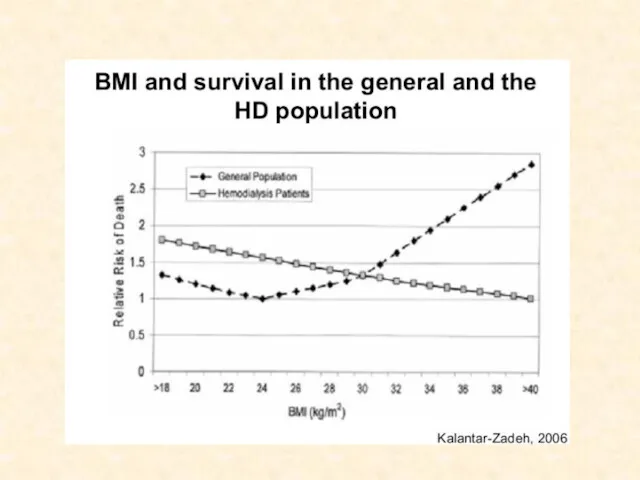
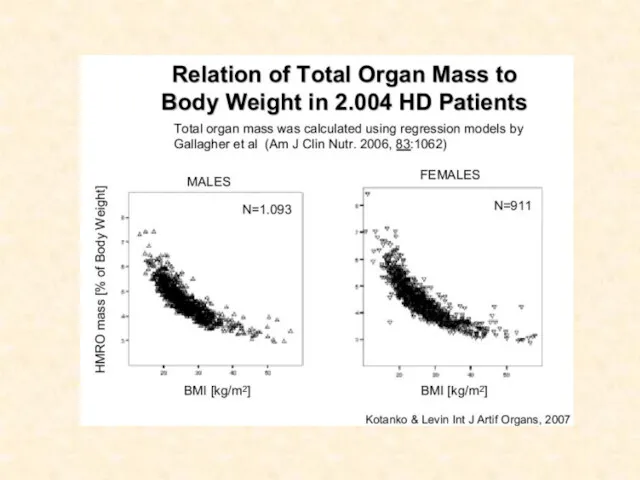
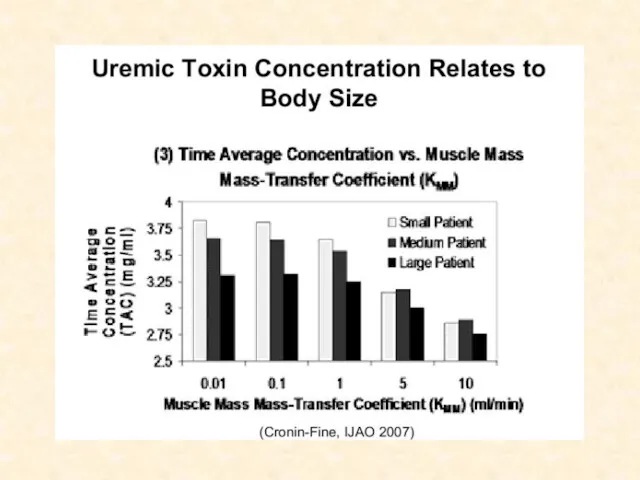
- 40. Объем распределения мочевины (V) Может быть фактором который искажает результат (зависит от пола, ИМТ) Не точно
- 42. Проблема клиренса низкомолекулярных токсинов, связанных с белком. Большинство уремических токсинов - это связанные с белком молекулы
- 43. Проблема клиренса низкомолекулярных токсинов, связанных с белком Эти токсины сложно удалить доступными техниками диализа. Международные исследования,
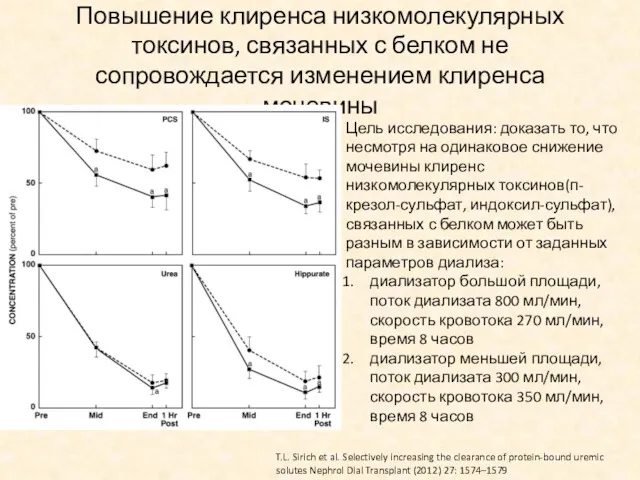
- 44. Повышение клиренса низкомолекулярных токсинов, связанных с белком не сопровождается изменением клиренса мочевины Цель исследования: доказать то,
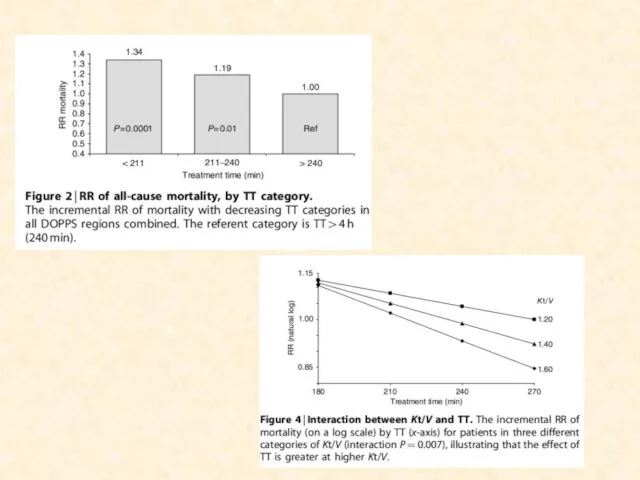
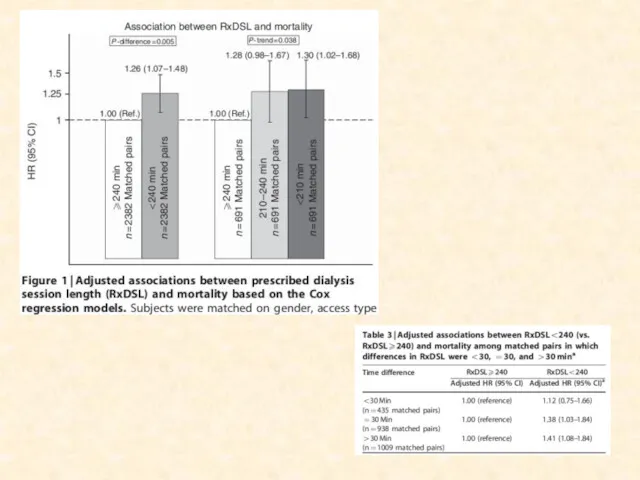
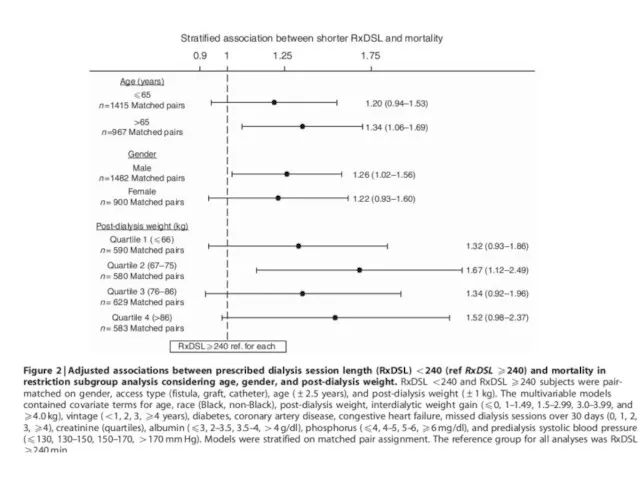
- 46. ВРЕМЯ ДИАЛИЗА
- 52. ОБЪЕМ УЛЬТРАФИЛЬТРАЦИИ
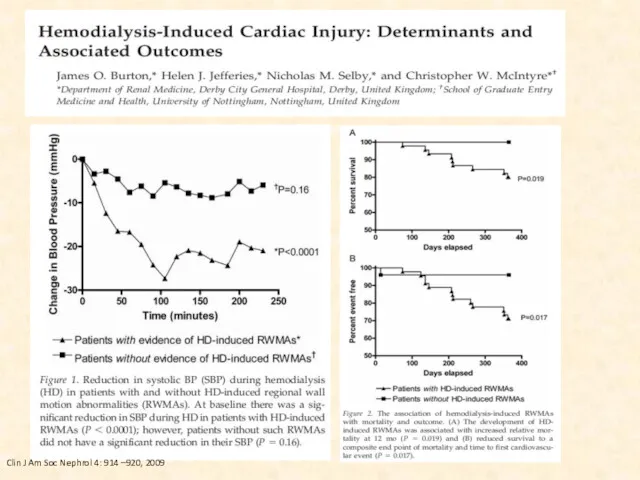
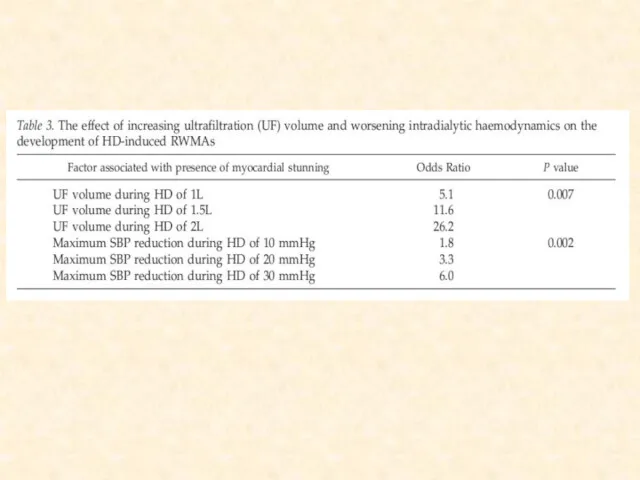
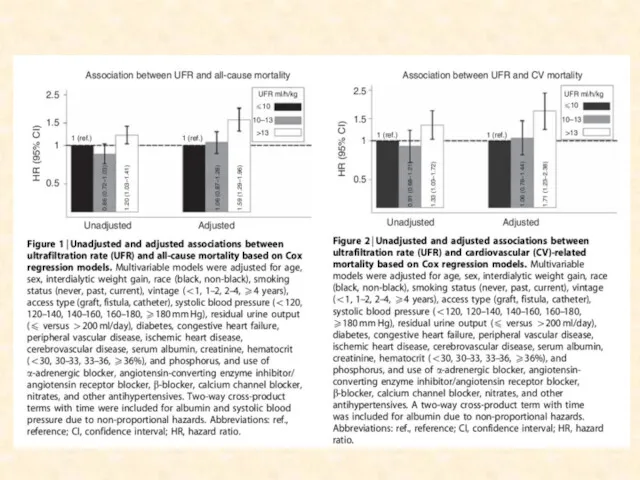
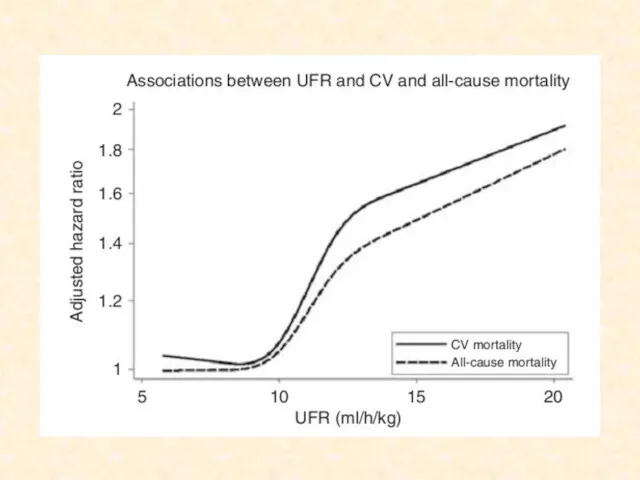
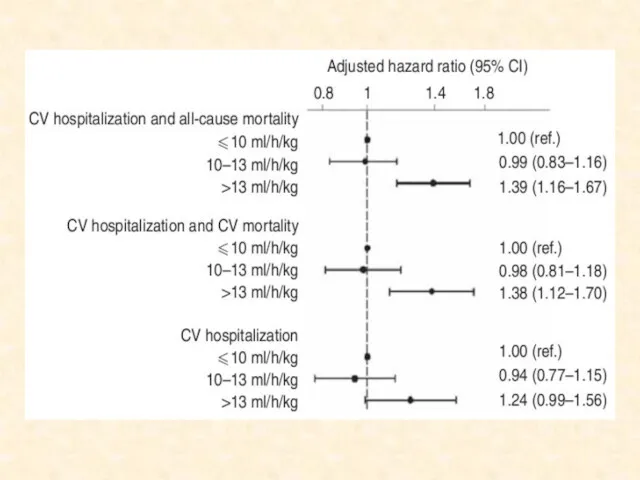
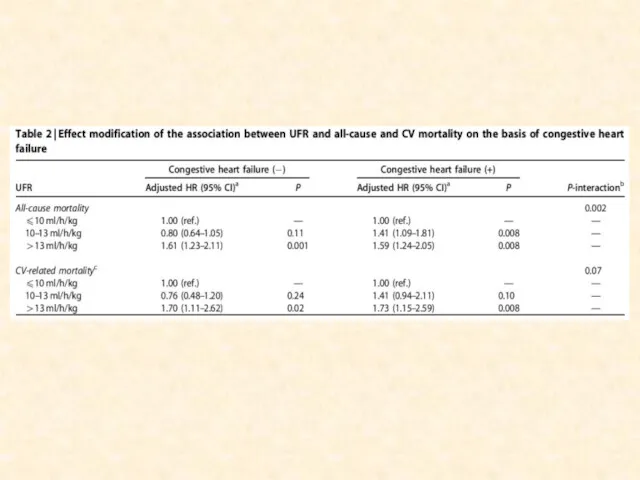
- 53. Почему важен объем УФ Во время диализа жидкость удаляется из внутрисосудистого пространства Когда восполнение внутрисосудистой жидкости
- 54. Clin J Am Soc Nephrol 4: 914 –920, 2009
- 61. Пути оптимизации объема УФ Вероятно фактором риска является не сам объем УФ, а скорость УФ Поэтому
- 63. Скачать презентацию




































 Работа главной медицинской сестры по программе производственного контроля
Работа главной медицинской сестры по программе производственного контроля Анализ основных и дополнительных методов окраски, применяемых при гистологической диагностике в городской клинической больнице
Анализ основных и дополнительных методов окраски, применяемых при гистологической диагностике в городской клинической больнице Основы иммунологии. Иммунитет. Иммунная система человека
Основы иммунологии. Иммунитет. Иммунная система человека Анатомо-фізіологічні особливості шлунково-кишкового тракту. Методика обстеження ШКТ. (Лекція 4)
Анатомо-фізіологічні особливості шлунково-кишкового тракту. Методика обстеження ШКТ. (Лекція 4) Диагностика болезней сердечно-сосудистой системы и органов дыхания у мелких домашних животных
Диагностика болезней сердечно-сосудистой системы и органов дыхания у мелких домашних животных Этиология и патогенез раннего детского аутизма
Этиология и патогенез раннего детского аутизма Травмы полового члена
Травмы полового члена OKI
OKI Электрокардиограмма. Норма ЭКГ
Электрокардиограмма. Норма ЭКГ Медицинские средства защиты
Медицинские средства защиты Лечение проявлений гемофилии
Лечение проявлений гемофилии Изготовление лекарственной формы по прописи, используя теоретические знания в соответствии с требованиями нд
Изготовление лекарственной формы по прописи, используя теоретические знания в соответствии с требованиями нд Борьба с грызунами и насекомыми
Борьба с грызунами и насекомыми Цирроз печени
Цирроз печени Кавернозный туберкулез легких
Кавернозный туберкулез легких Ортопедическое лечение при патологической стираемости зубов
Ортопедическое лечение при патологической стираемости зубов Медикаментозная терапия при лихорадке
Медикаментозная терапия при лихорадке 20 мая – международный день памяти жертв СПИДА
20 мая – международный день памяти жертв СПИДА Нарушения роста
Нарушения роста Имя существительное
Имя существительное Первая помощь при переломах, ушибах, вывихах
Первая помощь при переломах, ушибах, вывихах Подходы к оценке рисков при применении лекарств у кормящих. Что нам может сказать инструкция
Подходы к оценке рисков при применении лекарств у кормящих. Что нам может сказать инструкция Вегетативно-сосудистая дистония: проблемы диагностики и лечения
Вегетативно-сосудистая дистония: проблемы диагностики и лечения Энцефалит. Классификация
Энцефалит. Классификация Острый аппендицит
Острый аппендицит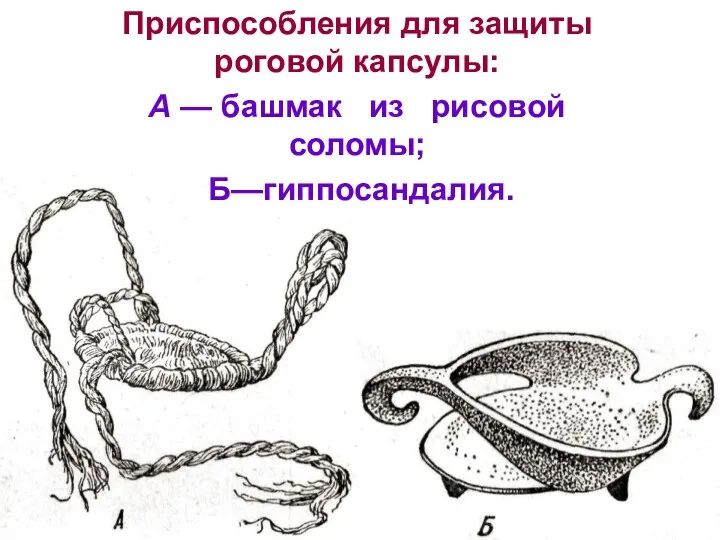 презентацияПодковывание лошадей
презентацияПодковывание лошадей Profilaxia tumorilor la copii și adolescenți
Profilaxia tumorilor la copii și adolescenți Гистология. Понятие о тканях. Виды тканей. Строение и функции эпителиальной ткани
Гистология. Понятие о тканях. Виды тканей. Строение и функции эпителиальной ткани