Слайд 2
План:
Этиология
Эпидемиология
Патогенез
Клиническая картина
Диагностика
Лечение
Профилактика и меры борьбы

Слайд 3
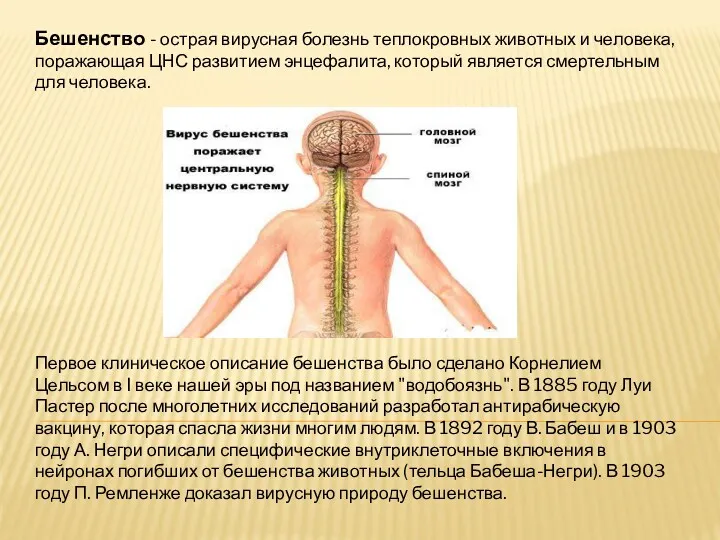
Бешенство - острая вирусная болезнь теплокровных животных и человека, поражающая ЦНС развитием энцефалита, который
является смертельным для человека.
Первое клиническое описание бешенства было сделано Корнелием Цельсом в I веке нашей эры под названием "водобоязнь". В 1885 году Луи Пастер после многолетних исследований разработал антирабическую вакцину, которая спасла жизни многим людям. В 1892 году В. Бабеш и в 1903 году А. Негри описали специфические внутриклеточные включения в нейронах погибших от бешенства животных (тельца Бабеша-Негри). В 1903 году П. Ремленже доказал вирусную природу бешенства.
Слайд 4
Этиология.
Возбудителем бешенства является нейротропный вирус семейства Rabdoviridae рода Lyssavirus. Размеры вируса 80..180 нм,
пулевидной формы, нуклеокапсид вируса представлен однонитчатой РНК.
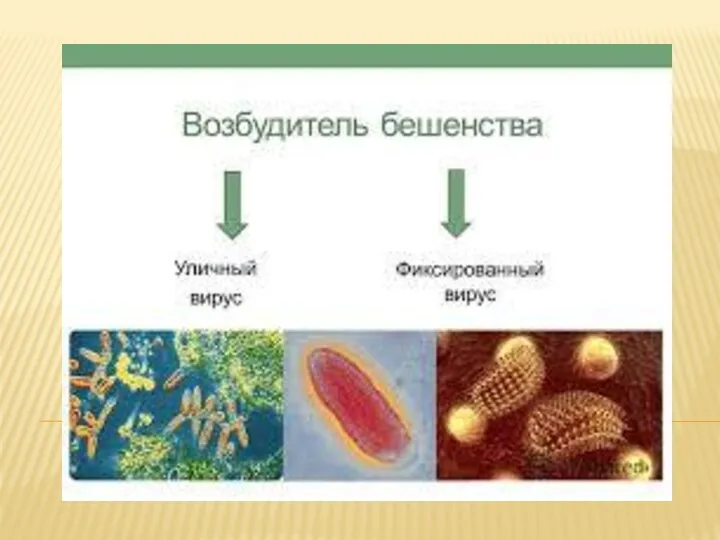
Существуют два варианта вируса:
уличный вирус, который циркулирует в естественных условиях среди животных;
фиксированный вирус, который применяют для получения антирабических вакцин, а также естественные биовары вируса бешенства: вирус дикования и вирус безумной собаки.
Вакцинные штаммы фиксированного вируса создают полноценный иммунитет к уличному вирусу.
Вирус бешенства нестоек во внешней среде: погибает в течение 2 минут при кипячении, быстро погибает в 3% растворе лизола и хлорамина, но устойчив к низким температурам.

Слайд 5
Слайд 6
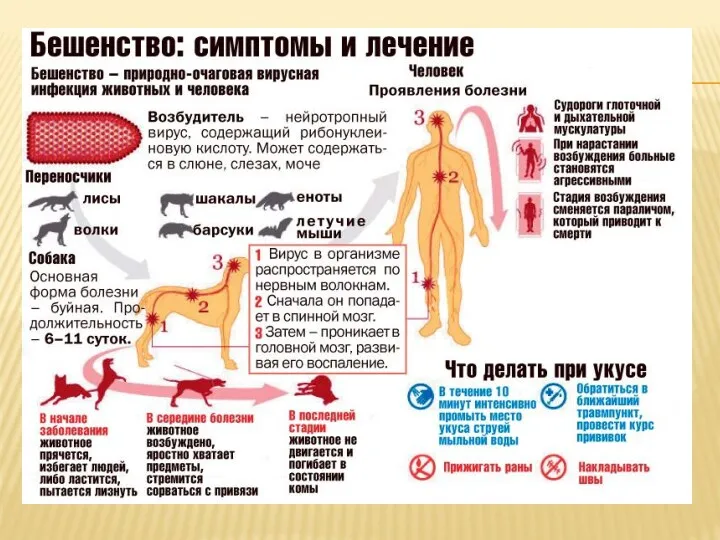
Эпидемиология.
Бешенство является зоонозной инфекцией. Основные источники инфекции - плотоядные животные (в первую
очередь лисицы): енотовидные собаки, волки, скунсы, шакалы, летучие мыши, мангусты, домашние животные. Заражение животных и человека происходит при прокусе больным животным кожных покровов, реже - при ослюнении слизистых оболочек. От человека вирус, как правило, не передается.
Восприимчивость к вирусу всеобщая. Наибольшему риску подвержены дети в сельской местности, особенно в летне-осенний период, когда происходит наиболее интенсивный контакт людей с дикими животными и бродячими собаками.

Слайд 7
Клиническая картина.
У больных бешенством выделяют 4 периода заболевания:
инкубационный;
начальный (проднормальный);
разгара;
терминальный (паралитический).

Слайд 8
Инкубационный период обычно длится от 10 дней до 3 месяцев (в редких случаях до
1 года и более). Все зависит от локализации укуса (наиболее короткий при укусах в голову, кисти рук; наиболее длинный - в стопы ног); возраста укушенного (у детей болезнь развивается быстрее); вида укусившего животного; реактивности микроорганизма; размера и глубины раны; дозы возбудителя. После инкубационного периода болезнь протекает очень быстро - обычно в течение 3..7 дней больной умирает, в редких случаях 2-х и более недель.
Первые признаки болезни проявляются в проднормальный период, который длится 1-3 дня. Рубец на месте укуса краснеет, припухает, появляется зуд и невралгические боли по ходу нервных путей, наиболее близко лежащих к месту укуса. Больной жалуется на недомогание, головную боль, отсутствие аппетита, повышенную чувствительность к слуховым и зрительным раздражителям, подавленность, плохой сон, тревогу, тоску, беспричинный страх.

Слайд 9
Далее наступает период разгара болезни, который длится 2-3 дня (до 6 дней). В это время
апатия и депрессия сменяются беспокойством, учащенным дыханием и пульсом. Возникают и прогрессируют расстройства дыхания и глотания. Больной начинает панически бояться воды, у него появляются чувство ужаса и болезненные спазмы мышц глотки и гортани даже при упоминании воды. Приступы пароксизма могут быть спровоцированы движением воздуха (аэрофобия); ярким светом (фотофобия); резким звуком (акустофобия). Во время приступа дыхание больного становится шумным, прерывистым, возникает ощущение сдавленности в груди, нехватки воздуха. Сильные судороги искажают лицо больного, которое выражает ужас, зрачки расширены, взгляд направлен в одну точку, шея вытягивается. Приступ длится несколько секунд, после чего спазм проходит. В этот период больные становятся агрессивными, царапают и кусают себя и окружающих, кричат, плюются, ломают мебель, проявляя недюжинную силу. Такие приступы сопровождаются помрачнением сознания, галлюцинациями устрашающего характера. После окончания приступа больной приходит в себя.

Слайд 10
Через 1-2 дня появляется усиленное слюноотделение (сиалорея), когда больной не может сглатывать слюну,
непрерывно ее выплевывая. Температура возрастает, кожа покрыта липким холодным потом, усиливается тахикардия, дыхательные и сердечнососудистые расстройства. Многие больные в период разгара болезни погибают от остановки сердца или дыхания. Если этого не происходит, то болезнь переходит в паралитическую стадию за 1-3 дня до смерти.

Слайд 11
Во время паралитического периода у больного исчезают страх и тревожно-тоскливое настроение, прекращаются приступы фобий, появляется
возможность есть и пить. При этом нарастает вялость, апатия, появляются различные по локализации параличи конечностей и черепных нервов, нарушается функция тазовых органов, температура тела поднимается до 42°C. В итоге больной умирает от паралича сердца или дыхательного центра.
Очень редко встречается паралитическая форма бешенства, так называемое "тихое бешенство", когда отсутствует фаза возбуждения, а больной умирает от медленно прогрессирующих параличей.

Слайд 12
Диагностика.
Если пациент попал в больницу сразу после укуса зараженного животного, врачи должны срочно
приступить к очистке раны, хирургической обработке раны и к тщательному осмотру раны на наличие инородных тел (например, сломанный зуб), все это должно занять не более 10 минут.
Если животное, которое укусило пациента было схвачено, оно должно быть сразу доставлено к ветеринару для дальнейшего анализа или эвтаназии, если наличие инфекции у животного будет подтверждено.
Биопсия кожи с затылка
Антигены вируса бешенства могут быть обнаружены в кожных нервах затылочной кожи.
Анализ эпителия роговицы – этот метод менее предпочтителен, но анализ эпителия роговицы на антитела вируса может быть полезным. Это метод требует нанесение местного глазного анестетика, которое лучше всего проводить у офтальмолога.
Полимеразная цепная реакция (ПЦР) культур с вирусами

Слайд 13
Анализ газов в крови
Общий анализ мочи и крови
Электроэнцефалография. Электроэнцефалография может указать на наличие
энцефалопатии. В связи с развитием вазоспазм церебральных артерий в течение первой недели болезни, амплитуда ЭЭГ может резко упасть и тем самым она может проимитировать смерть мозга. Поэтому более надежным средством определения смерти мозга в случае бешенства может быть сканирование церебрального артериального потока, который может продемонстрировать его отсутствие. Другим вариантом является биопсия мозга.

Слайд 14
Лечение.
Эффективных способов нет. Лечение направлено на уменьшение психомоторного возбуждения и страданий больного. Для
питания и восстановления потерь жидкости необходимо парентеральное введение солевых растворов, растворов глюкозы, витаминов. Показаны препараты хлоралгидрата (2 г на 100 г крахмального отвара), морфин, аминазин, димедрол, сердечные средства. Введение курареподобных препаратов, применение управляемого дыхания позволяют продлить жизнь больного лишь на 2—3 дня. Больных помещают в отдельную затемненную комнату. При уходе необходимо остерегаться укусов и плевков больных.

Слайд 15
Слайд 16
Профилактика и меры борьбы.
Профилактика бешенства проводится по двум основным направлениям: борьба с источником
инфекции и специфическая профилактика.
В борьбе с бешенством большое значение имеет истребление животных, являющихся источником инфекции. Планомерное истребление плотоядных хищников осуществляется охотничьими организациями. Постоянно проводятся отлов и уничтожение бродячих собак и кошек, животных, искусанных бешеными животными, регистрация собак, содержание их на привязи, выведение собак на улицу только в намордниках, ветеринарный надзор за больными собаками и другими животными, профилактическая иммунизация собак. Все эти мероприятия осуществляются органами милиции и ветеринарного надзора.

Слайд 17
Собаки и другие животные, искусавшие людей или животных, должны находиться под наблюдением ветеринарных
работников на дому у хозяина или в ветеринарном учреждении в течение 10 дней. При появлении признаков бешенства животное изолируют или умерщвляют, о чем немедленно сообщают в медицинское или ветеринарное учреждение и в органы милиции. Голову или труп убитого животного направляют в лабораторию для исследования.
Первая медицинская помощь лицам, обратившимся по поводу укуса, оцарапания, ослюнения, произведенного любым животным, а также лицам, пострадавшим при разделке туш или вскрытии трупов животных, павших от бешенства, при вскрытии трупов людей, умерших от бешенства, оказывается во всех больничных и амбулаторно-поликлинических учреждениях. Пострадавшему обильно промывают раны, царапины, ссадины, места ослюнения струей воды с мылом, обрабатывают края раны спиртовым раствором йода, накладывают стерильную повязку, проводят экстренную профилактику столбняка и направляют в травматологический пункт (кабинет), а при его отсутствии — в хирургический кабинет для значения и проведения антирабических прививок.

Слайд 18
Продолжительность курса прививок и дозы вакцины зависят от характера и локализации укуса, состояния
здоровья животного в строгом соответствии с инструкцией. Госпитализации на время проведения безусловногo курса прививок подлежат лица с множественными укусами, лица, проживающие в сельской местности, прививаемые повторно, имеющие в анамнезе заболевание нервной системы.
Санитарно-эпидемиологическая станция, после получения экстренного извещения, организует и проводит мероприятия по профилактике бешенства: 1) эпидемиологическое обследование каждого пострадавшего (подозрительного на бешенство) — контроль за явкой пострадавших для назначения и прохождения курса антирабических прививок, за доставкой животного, нанесшего повреждение, в ветеринарное учреждение для осмотра и наблюдения в течение 10 дней (в течение этого времени пострадавшему назначаются прививки по условным показаниям), за правильностью хранения антирабических препаратов в местах их применения; 2) осуществляет постоянную связь и взаимную информацию с органами ветеринарного надзора на всей обслуживаемой территории по вопросу эпизоотического состояния местности; 3) информацию врачей лечебно-профилактической сети об эпизоотической обстановке и т.д.


















 Антиадренергиялық заттар
Антиадренергиялық заттар Специфические заболевания ЛОР-органов
Специфические заболевания ЛОР-органов Функциональный контроль при поражении спинного мозга, при детских церебральных параличах. (Лекция 4)
Функциональный контроль при поражении спинного мозга, при детских церебральных параличах. (Лекция 4) Оказание первой помощи при отсутствии сознания
Оказание первой помощи при отсутствии сознания Nobel laureate Karl Landsteiner
Nobel laureate Karl Landsteiner Биомаркеры ишемического инсульта
Биомаркеры ишемического инсульта Психотические расстройства вызванные употреблением ПАВ
Психотические расстройства вызванные употреблением ПАВ Medical Education in Czech Republic
Medical Education in Czech Republic Еда на пользу и во вред
Еда на пользу и во вред Источники доказательной медицины. Базы данных: определение, классификация
Источники доказательной медицины. Базы данных: определение, классификация Глоссалгия. Этиологиясы. Клинкалық көрінісі
Глоссалгия. Этиологиясы. Клинкалық көрінісі Итранатальные повреждения ЦНС (родовая травма)
Итранатальные повреждения ЦНС (родовая травма) Лихоманка у дітей
Лихоманка у дітей Неврология. Нервная система. (Лекция 1)
Неврология. Нервная система. (Лекция 1) Хвороби шкіри
Хвороби шкіри Ювенилді дерматомиозит емі кезінде преднизолон мен циклоспорин және метотрексатты қосымша қолдану
Ювенилді дерматомиозит емі кезінде преднизолон мен циклоспорин және метотрексатты қосымша қолдану German Medical Association
German Medical Association Теоретичні основи фізичної терапії та ерготерапії
Теоретичні основи фізичної терапії та ерготерапії Воспаление. Причинные факторы воспаления (флогогены)
Воспаление. Причинные факторы воспаления (флогогены) Анемии: патогенетическая классификация
Анемии: патогенетическая классификация Дети с ограниченными возможностями здоровья
Дети с ограниченными возможностями здоровья Особенности логопедической работы при ринолалии. Совершенствование артикуляционной моторики
Особенности логопедической работы при ринолалии. Совершенствование артикуляционной моторики Антисекреторные препараты. Ингибиторы протонной помпы
Антисекреторные препараты. Ингибиторы протонной помпы Эпидемиология и дерматовенерология
Эпидемиология и дерматовенерология Бронх демікпесі және балалардағы диспансерлік бақылау
Бронх демікпесі және балалардағы диспансерлік бақылау Правила личной гигиены и здоровье
Правила личной гигиены и здоровье Заболевания поджелудочной железы
Заболевания поджелудочной железы Гнатология и функциональная диагностика ВНЧС
Гнатология и функциональная диагностика ВНЧС