Этиология, характеристика эпидемического процесса, противоэпидемические и профилактические мероприятия при шигеллезе и холере презентация
Содержание
- 2. Шигеллез Инфекционное заболевание вызываемое бактериями рода Шигелл, с фекально-оральным механизмом передачи. Клинически характеризуется развитием синдрома интоксикации
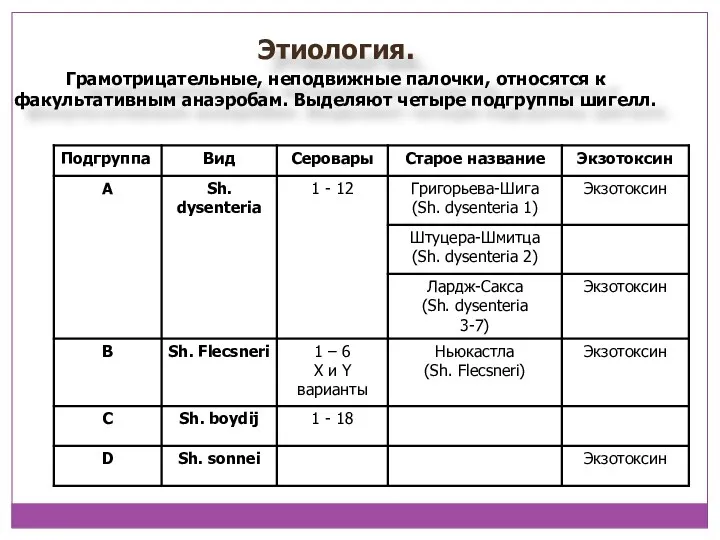
- 3. Этиология. Грамотрицательные, неподвижные палочки, относятся к факультативным анаэробам. Выделяют четыре подгруппы шигелл.
- 4. Эпидемиология Источник инфекции – больной или носитель. Наибольшей контагиозностью обладают: шигеллы погруппы А; шигеллы Флекснера (min.
- 5. Патогенез Фаза токсинемии: токсины способствуют развитию ваготонии. в кишечнике - вызывают спазм сосудов с развитием циркуляторных
- 6. Катаральный – отек, гиперемия, подслизистые точечные кровоизлияния, редко - мелкие эрозии. Иногда подобные изменений могут быть
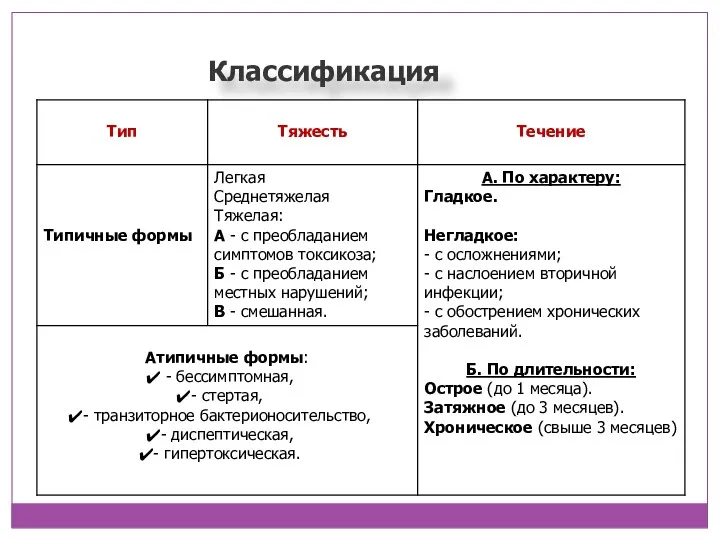
- 7. Классификация
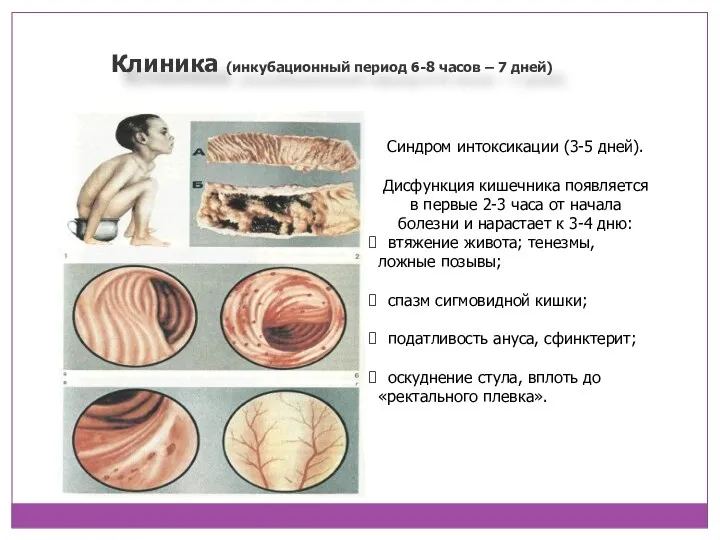
- 8. Клиника (инкубационный период 6-8 часов – 7 дней) Синдром интоксикации (3-5 дней). Дисфункция кишечника появляется в
- 9. Атипичные формы Стертая (к/о стул 1-2 раза в течение 1-2 дней). Бессимптомная (в очаге). Транзиторное бактериовыделение.
- 10. Особенности клиники Шигеллез Sh. Sonnae – острое начало с явлениями гастрита или гастроэнтерита (боли в правой
- 11. Дифференциальный диагноз Амебная дизентерия (инкубационный период от 2 недель до 3 месяцев) Постепенное начало с болей
- 12. Дифференциальная диагностика
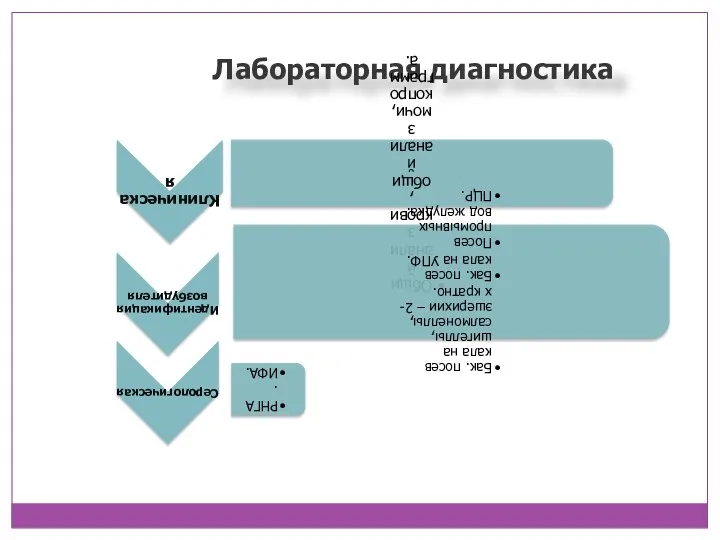
- 13. Лабораторная диагностика
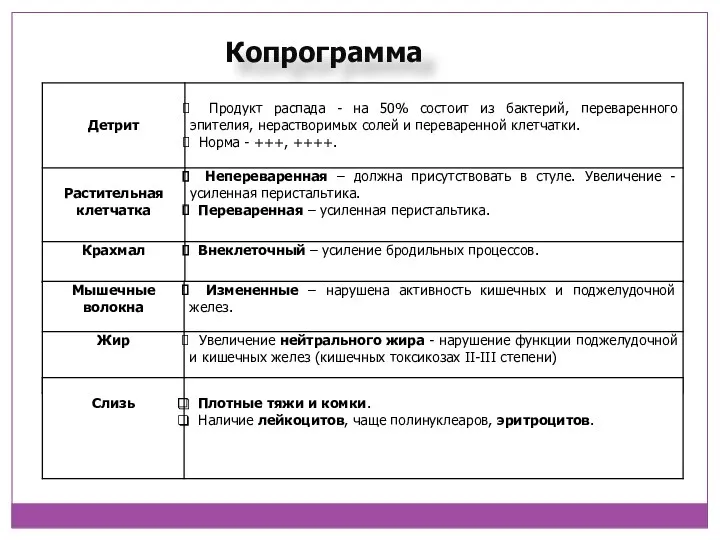
- 14. Копрограмма
- 15. Принципы терапии Госпитализация. Режим. Диета. Регидратационная и дезинтоксикационная терапия. Этиотропная терапия. Патогенетическая терапия. Симптоматическая терапия.
- 16. Показания к госпитализации
- 17. Диета Детям до 1 года – стол «Индивидуальный» Детям от 1-4 лет – водно-чайная пауза на
- 18. В острый период не рекомендуется цельное молоко; каши на цельном молоке; ржаной хлеб и ржаные сухари;
- 19. Дезинтоксикация и регидратация I этап – восстановительный. Глюкозо-солевые растворы - из расчета 50 мл/кг в течение
- 20. Дезинтоксикация и регидратация Если при проведении оральной регидратации возникает рвота - сделать паузу на 15-20 минут.
- 21. Дезинтоксикация и регидратация Показания для проведения парентеральной регидратации: Эксикоз II-III степени. Нейротоксикоз. Гиповолемический шок. ИТШ (при
- 22. Энтеросорбенты
- 23. Этиотропная терапия (курс 5-7 дней)
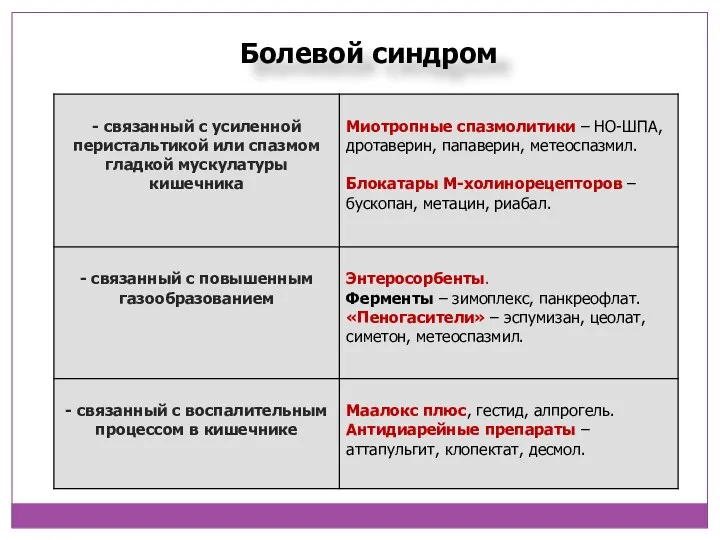
- 24. Болевой синдром
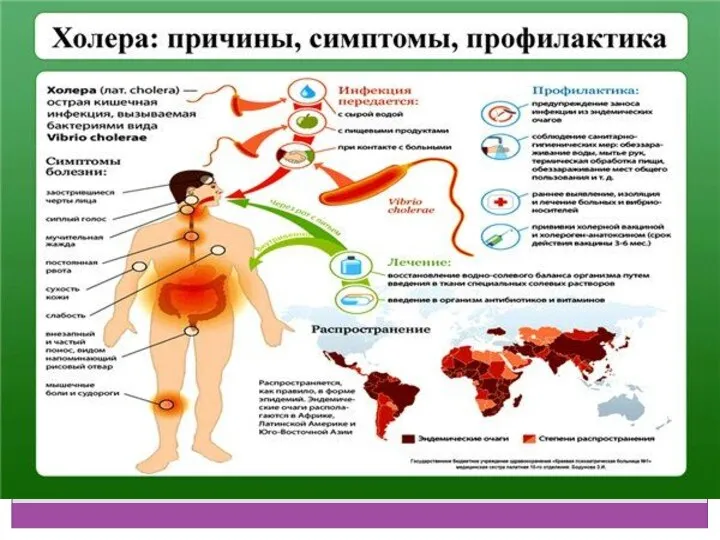
- 25. Холера - это острая антропонозная кишечная инфекция, вызываемая холерным вибрионом и характеризующаяся водянистой диареей с последующим
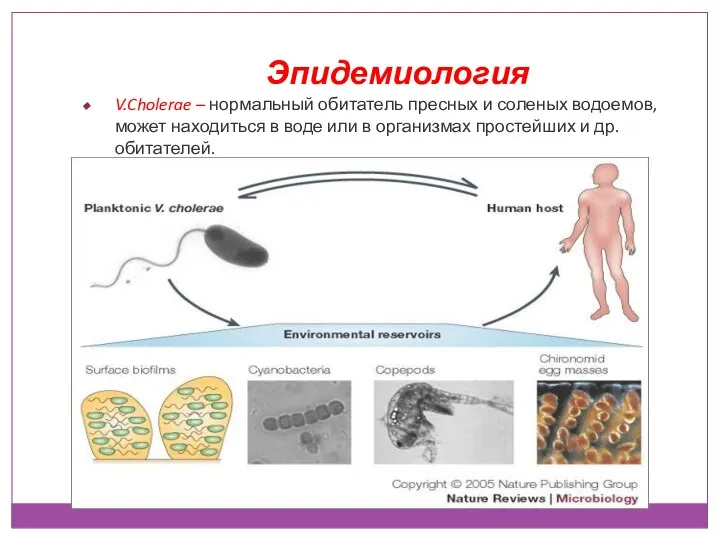
- 26. Эпидемиология V.Cholerae – нормальный обитатель пресных и соленых водоемов, может находиться в воде или в организмах
- 27. Источник инфекции – больной или носитель Резервуар – водный Путь передачи – фекально-оральный Холера – особо
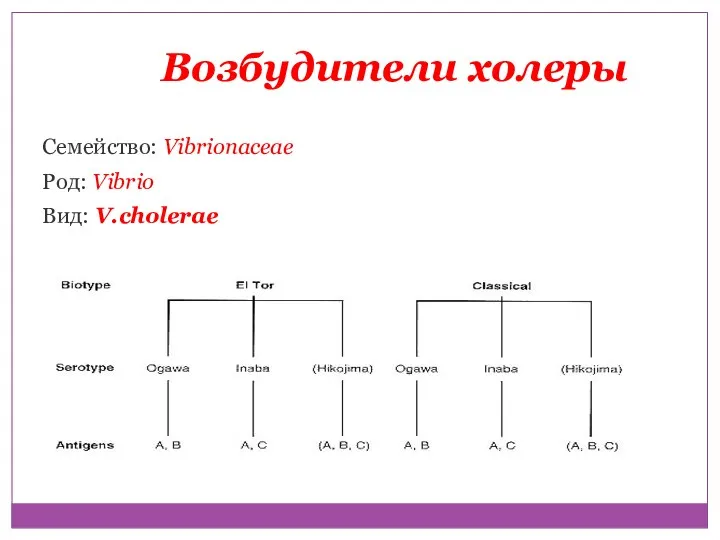
- 29. Возбудители холеры Семейство: Vibrionaceae Род: Vibrio Вид: V.cholerae
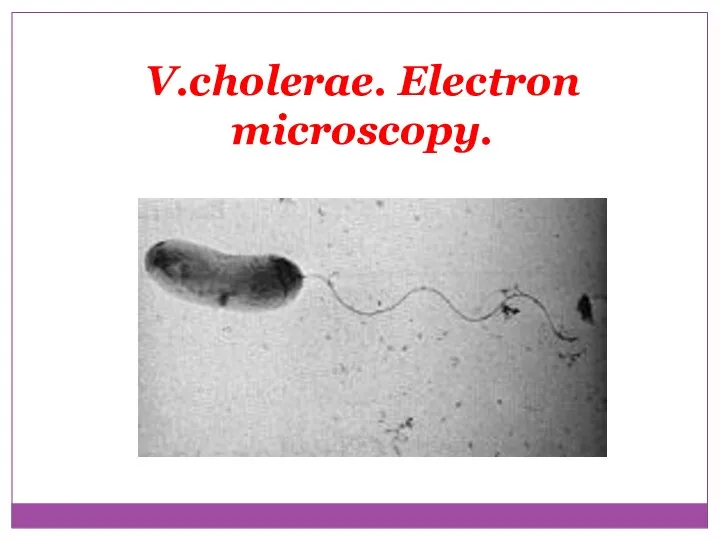
- 30. V.cholerae. Electron microscopy.
- 31. V.cholerae. Окраска по Граму. Грамотрицательные прямые или изогнутые палочки с полярно расположенным жгутиком, аэробы (цитохромоксидаза положительна),
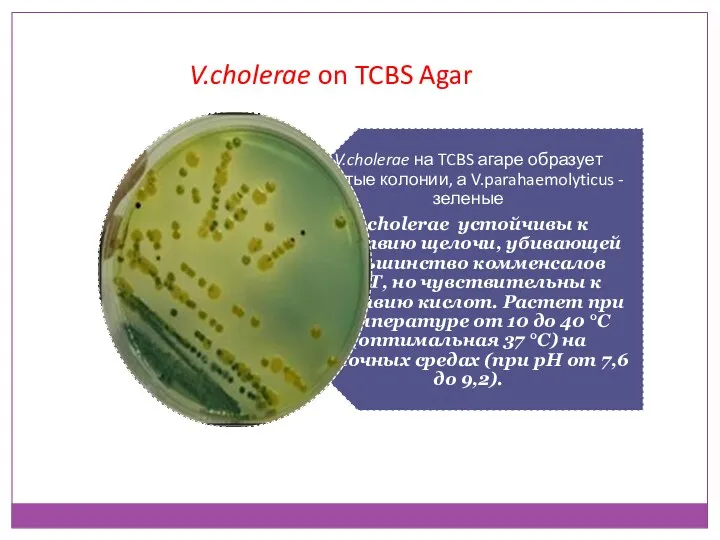
- 32. V.cholerae on TCBS Agar
- 33. Биохимические свойства V.Cholerae обладает невысокой сахаролитической и высокой протеолитической активностью. Холерные вибрионы Эль-Тор в отличие от
- 34. Антигены О –антиген (полисахаридная часть ЛПС), термостабильный; по его специфичности выделяют 139 серогрупп, большинство непатогенны; возбудителями
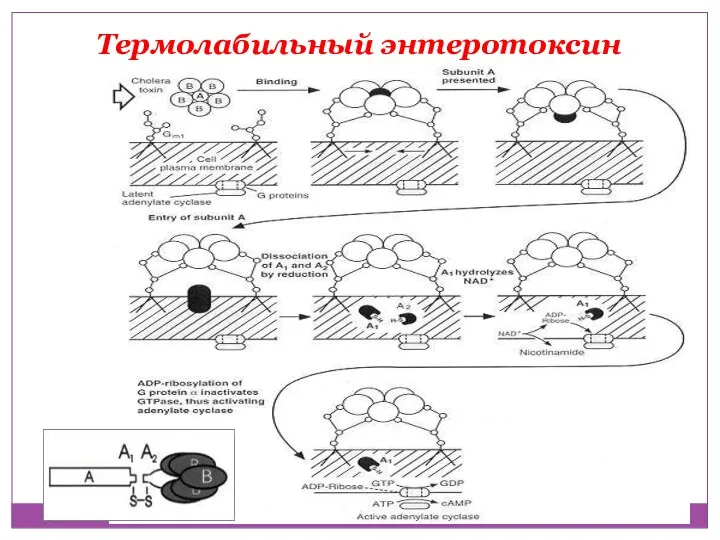
- 35. Термолабильный энтеротоксин
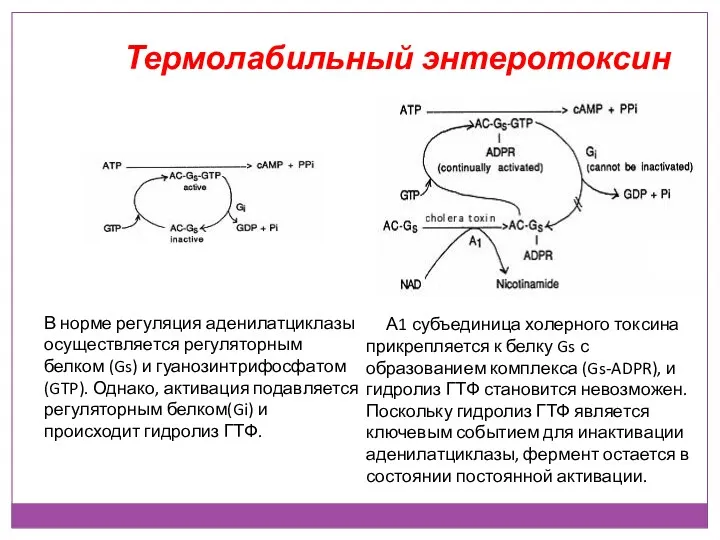
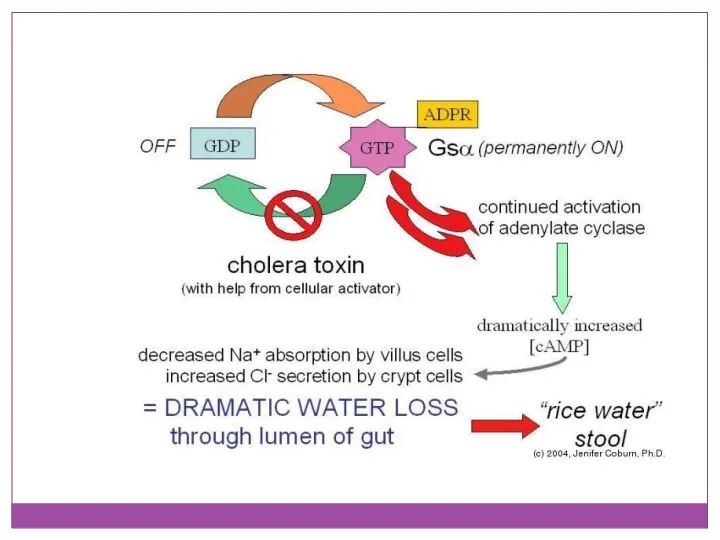
- 36. Термолабильный энтеротоксин В норме регуляция аденилатциклазы осуществляется регуляторным белком (Gs) и гуанозинтрифосфатом(GTP). Однако, активация подавляется регуляторным
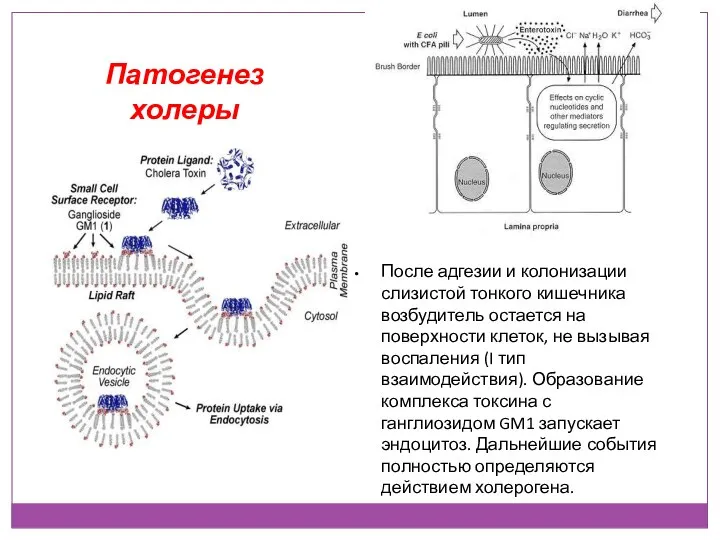
- 37. Патогенез холеры После адгезии и колонизации слизистой тонкого кишечника возбудитель остается на поверхности клеток, не вызывая
- 39. Потеря воды и электролитов приводит к обезвоживанию организма: Падает артериальное давление Нарушается микроциркуляция Развивается гипоксия тканей
- 40. Клиника Инкубационный период длится 1-5 дней. На этот срок (5 дней) накладывается карантин. Периоды заболевания: Холерный
- 41. Классификация академика Покровского (по степени обезвоживания): 1 - дефицит массы тела больного 1-3% 2 - дефицит
- 42. Так же отмечают типичные и атипичные формы заболевания. Типичные формы это когда имеется энтерит, с последующим
- 43. Первые порции кала носят полуоформленный характер, а в последующем теряют каловый характер, отсутствуют примеси, испражнения напоминают
- 44. При неблагоприятном течении заболевания нарастает частота стула, снижается АД, наблюдается резкая тахикардия, появляется распространенный цианоз, тургор
- 45. Температура тела в разгар заболевания снижается до 35-34 градусов. Тоны сердца при тяжелом течении заболевания не
- 46. ЛАБОРАТОРНАЯ ДИАГНОСТИКА: Основные показатели: удельный вес плазмы крови, контроль за гематокритом, электролитами специфическая диагностика: 1. микроскопия
- 47. УСКОРЕННЫЕ МЕТОДЫ ДИАГНОСТИКИ Метод макроагглютинации вибрионов после подращивания на пептонной воде (ответ через 4 часа) Метод
- 48. Лечение Обязательно госпитализация. Случаи заболевания требуют сообщения в ВОЗ. На первом этапе - патогенетическая терапия: восполнение
- 49. Первичная регидратация осуществляется внутривенным введением жидкости в 2-3 вены. Используют раствор Филипса 1 или раствор трисоль.
- 50. В первые часы в клинике жидкость вводят внутривенно струйно (скорость 1-2 литра в час). В последующем
- 51. Антибактериальная терапия назначается перорально. Если у больного тяжелый гастроэнтерит, рвота, то пероральная терапия будет неэффективной. Назначается
- 52. Профилактика Профилактические меры направлены на предупреждение заноса возбудителя холеры из-за рубежа и распространения его на территории
- 54. Скачать презентацию


































 Первая помощь пострадавшим и её значение
Первая помощь пострадавшим и её значение Инородное тело глотки
Инородное тело глотки Профилактическая косметология
Профилактическая косметология Косметические средства по уходу за кожей рук
Косметические средства по уходу за кожей рук Жедел көмей стенозы
Жедел көмей стенозы ХҚТУ. ПИ, Рамфьорда, КПИ индекстері
ХҚТУ. ПИ, Рамфьорда, КПИ индекстері Системы здравоохранения
Системы здравоохранения Влияние никотина и алкоголя на организм беременной женщины
Влияние никотина и алкоголя на организм беременной женщины Бүйрек обыры
Бүйрек обыры Чувствительная кожа
Чувствительная кожа Системная красная волчанка
Системная красная волчанка Диабеттік ретинопатия
Диабеттік ретинопатия Искусственное пришлифовывание зубов
Искусственное пришлифовывание зубов Метод сухой химии в исследовании мочи
Метод сухой химии в исследовании мочи Тұқым қуалаушылық жүйке-бұлшықет аурулары
Тұқым қуалаушылық жүйке-бұлшықет аурулары Опухоли. Опухолевый процесс
Опухоли. Опухолевый процесс Психические болезни и наркология. Психозы
Психические болезни и наркология. Психозы Организация работы специализированных и линейных бригад скорой помощи
Организация работы специализированных и линейных бригад скорой помощи Жидкие лекарственные формы. Лекция № 9. Растворы ВМВ
Жидкие лекарственные формы. Лекция № 9. Растворы ВМВ Стволовые клетки
Стволовые клетки Анатомо-физиологические особенности эндокринной системы у детей
Анатомо-физиологические особенности эндокринной системы у детей Общая онкология. История онкологии. Этиология ЗНО. Организация онкослужбы. Деонтология в онкологии. Лекция №1
Общая онкология. История онкологии. Этиология ЗНО. Организация онкослужбы. Деонтология в онкологии. Лекция №1 Лекарственные средства для парентерального применения
Лекарственные средства для парентерального применения Еліміздегі денсаулық сақтау саласы әлеуметтік-экономикалық жағдайдың мониторингі бойынша ақпарат
Еліміздегі денсаулық сақтау саласы әлеуметтік-экономикалық жағдайдың мониторингі бойынша ақпарат Антибактериальные средства в интенсивной терапии
Антибактериальные средства в интенсивной терапии Общие принципы строения слизистой оболочки полости рта
Общие принципы строения слизистой оболочки полости рта Фізіологічні основи оздоровчої фізичної культури
Фізіологічні основи оздоровчої фізичної культури Нейроэндокринды синдромдар
Нейроэндокринды синдромдар