Содержание
- 2. Наиболее распространенными факторами риска являются гиподинамия, переедание, психоэмоциональное напряжение, неумение отключаться и правильно отдыхать, злоупотребление алкоголем
- 3. Болезнь – это жизнь, нарушенная в своем течении повреждением структуры и функций организма под влиянием внешних
- 4. Предболезнь – это латентный, скрытый период болезни или стадия функциональной готовности организма к развитию определенного заболевания.
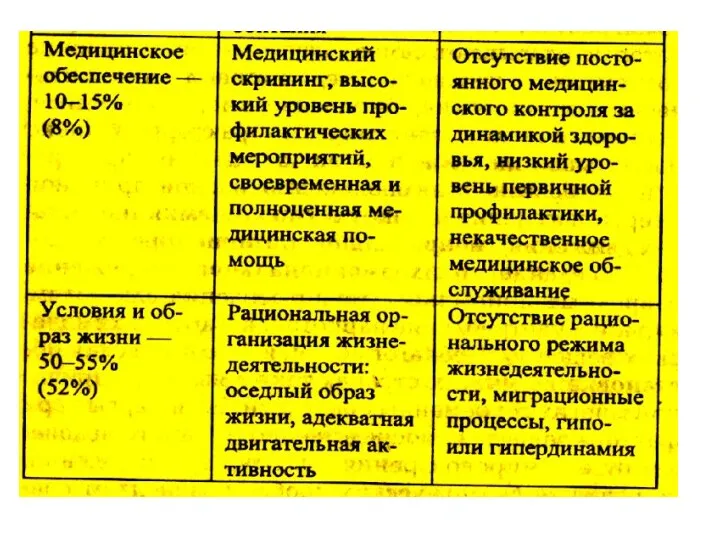
- 5. Факторов, влияющих на здоровье человека очень много. Эксперты ВОЗ определили ориентировочно соотношение различных факторов обеспечения здоровья
- 9. 2. Генетические факторы. В обеспечении здоровья человека важную роль играют наследственные факторы. Индивидуальное развитие дочерних организмов
- 10. Такой абсолютной зависимости в природе не существует. Ведь ребенок наследует признаки и от родителей, и от
- 11. Два гена, несущих патологический признак. Более высокую вероятность этого имеют близкородственные браки и, наоборот, браки между
- 12. Хромосомы половых клеток и их гены могут подвергаться вредным воздействиям экологической обстановки, нездорового образа жизни, перенесенным
- 13. условия для нормального созревания половых клеток. Генетический аппарат особенно раним на раннем этапе эмбрионального развития, когда
- 14. Изменениями функций отдельных генов, группы генов или всего генетического аппарата. Повреждение любого гена может сопровождаться в
- 15. Около 2% детей появляется на свет с той или иной наследственной патологией. Наиболее часто встречаются: Болезнь
- 16. Наиболее обширную группу наследственной патологии представляют болезни с наследственным предрасположением. Примером их являются атеросклероз, гипертония, шизофрения,
- 17. Морфофункциональный тип человека определяет многие морфологические, психологические, биоритмологические его качества. Морфофункциональная конституция человека определяется наследственностью. Выделяют
- 18. к болезням крови и дыхательной системы, нарушениям в опорно-двигательном аппарате и др., для гиперстеника – к
- 19. Типы реактивности отражают особенности долговременных адаптационных стратегий на внешние воздействия. Выделяют типы реактивности: «спринтеры», «стайеры» и
- 20. Следовательно, условия для социальной активности и трудоспособности для них должны быть разные, Это важно учитывать при
- 21. В настоящее время психологи и педиатры используют разные системы психофизиологической оценки. Так, в классификации Г. Айзенко
- 22. До конца неясно наследуются ли эти типы или приобретаются в течение жизни. Таким образом, жизненные доминанты
- 23. 3. Медицинское обеспечение Доля ответственности этого фактора за обеспечение здоровья, по данным ВОЗ составляет всего 7-8%,
- 24. Проблема заключается в том, что наука о болезнях превалирует над наукой о здоровье. Это сказывается в
- 25. В настоящее время структура заболеваний В мире изменилась и инфекции составляют в статистике заболеваемости лишь 10%.
- 26. Казалось бы, наиболее эффективной должна быть работа со здоровыми и находящимися в состоянии предболезни людьми. Однако
- 28. Оттавская хартия (1986) призвала членов ВОЗ больше внимания уделять вопросам здоровья, а не болезням и изменить
- 29. - подготовка врачей идет в направлении все большей специализации, Врач - специалист (узкий) не может оценить
- 30. Не имея модели здоровья, врач не владеет и методологией оздоровления, построенной на использовании адаптационных возможностях организма.
- 31. Использование же природных сил или переход к ЗОЖ дает результат намного медленнее, да и требует приложить
- 32. Обстоятельств: 1. Человек не набор органов, а целостная система, в которой все физические составляющие непрерывно связаны
- 33. 3. Состояние здравоохранения в России Интегральные результаты деятельности системы здравоохранения оценивают по показателям здоровья населения (медико-демографическим
- 34. Государственные расходы на здравоохранение складываются из средств федерального бюджета, консолидированных бюджетов субъектов РФ и средств ОМС.
- 35. 2.2.Нерациональное расходование государственных средств Следует отметить, что в РФ отсутствуют единые предельные закупочные цены на лекарства
- 36. 2.3. Дефицит врачей, который особенно выражен в амбулаторно-поликлиническом звене и сельской местности По данным Минздрава, в
- 37. 2.5. Недостаточное лекарственное обеспечение населения в амбулаторных условиях В РФ в 2014 г. подушевые расходы на
- 39. Скачать презентацию



































 Біоінженерні технології: цито- та гістотехнології
Біоінженерні технології: цито- та гістотехнології Диагностика отосклероза по данным МСКТ
Диагностика отосклероза по данным МСКТ Изменения в организме женщины во время беременности
Изменения в организме женщины во время беременности Несахарный диабет
Несахарный диабет Хронический гастрит
Хронический гастрит Лекарственные средства, вызывающие тонические сокращения миометрия матки
Лекарственные средства, вызывающие тонические сокращения миометрия матки Современные представления о роли HLA в патогенезе гестозов
Современные представления о роли HLA в патогенезе гестозов Сепсис. Виды сепсиса. Принципы диагностики и лечения
Сепсис. Виды сепсиса. Принципы диагностики и лечения Жүкті әйелдерге арналған стоматологиялық аурулардың алдын алу бағдарламасы
Жүкті әйелдерге арналған стоматологиялық аурулардың алдын алу бағдарламасы Антибиотикотерапия у детей
Антибиотикотерапия у детей Термические и химические ожоги. Электротравма
Термические и химические ожоги. Электротравма Подагра. История заболевания. Клинические проявления. Эпидемиология. Этиология. Патогенез
Подагра. История заболевания. Клинические проявления. Эпидемиология. Этиология. Патогенез Патогенез. Обоснование дифференцированного лечения МКН при ХБП. Алгоритмы терапии
Патогенез. Обоснование дифференцированного лечения МКН при ХБП. Алгоритмы терапии Полимирезді тізбекті реакция (ПТР)
Полимирезді тізбекті реакция (ПТР) Нарушения водно-электролитного обмена
Нарушения водно-электролитного обмена Биоэтика, предмет, цели, задачи
Биоэтика, предмет, цели, задачи Расстройства крово- и лимфообращения
Расстройства крово- и лимфообращения Музыкотерапия (история возникновения)
Музыкотерапия (история возникновения) Гипогликемическая и гипергликемическая комы
Гипогликемическая и гипергликемическая комы Природные антибиотики
Природные антибиотики Профессиональная интоксикация пестицидами
Профессиональная интоксикация пестицидами Нарушения кровообращения
Нарушения кровообращения Компрессионно-ишемические невропатии
Компрессионно-ишемические невропатии Клиническое ведение пациентов с COVID-19
Клиническое ведение пациентов с COVID-19 Экспертиза и регистрация изделий медицинского назначения
Экспертиза и регистрация изделий медицинского назначения Эффекты повреждения мозжечка
Эффекты повреждения мозжечка Клиническая фармакология противокашлевых, отхаркивающих, антигистаминных ЛС
Клиническая фармакология противокашлевых, отхаркивающих, антигистаминных ЛС Требования к продуктам питания и их хранению в дошкольных учреждениях и школах
Требования к продуктам питания и их хранению в дошкольных учреждениях и школах