Содержание
- 2. «Ребенка рожают не врачи, не акушерки, не администраторы больницы, не изобретатели монитора и других механизмов или
- 3. Роды (partus) – физиологический процесс изгнания из матки плода со всеми его эмбриональными образованиями (плацента, оболочки,
- 4. Физиологические (срочные, своевременные) роды – при сроке 266-294 дней (38-42 нед.) В среднем – 280 дней
- 5. Индуцированные роды – это искусственно вызванные роды по показаниям со стороны матери или плода, а также
- 6. Факторы риска Возраст Рост Паритет Осложненный акушерский анамнез (мертворождения, кесарево сечение в анамнезе и др.) Осложнения
- 7. Предвестники родов Появляется "горделивая походка" за счет перемещения центра тяжести тела кпереди Ввиду растяжения нижнего сегмента
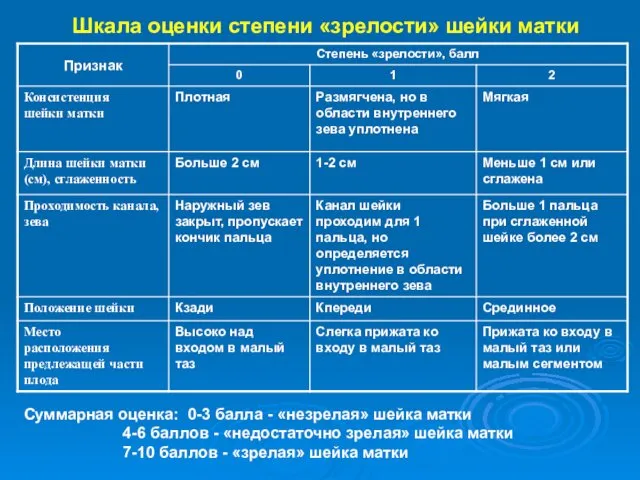
- 8. Шкала оценки степени «зрелости» шейки матки Суммарная оценка: 0-3 балла - «незрелая» шейка матки 4-6 баллов
- 9. Физиологический прелиминарный период В 70% случаев клинически не проявляется Нерегулярные, болезненные схватки продолжающиеся не более 6-8
- 10. Патологический прелиминарный период При функциональных сдвигах в цнс и внс, эндокринных нарушениях, патологической импульсации от плодного
- 11. Клиническое течение родов I – период раскрытия шейки матки II – период изгнания плода III –
- 12. Основные компоненты родового акта Родовые изгоняющие силы (схватки, потуги) Родовой канал Плод как объект родов Клиническое
- 13. Первый период родов (от начала родов, до полного открытия шейки матки) Продолжительность:10-11 ч у первородящих 7-9
- 14. Схватки – это непроизвольные, периодически повторяющиеся сокращения гладкой мускулатуры матки (во все периоды родов и после
- 15. Принцип тройного нисходящего градиента Волна сокращений матки – "пейсмекер", начинается в области одного из трубных углов
- 16. Характеристика схваток Интенсивность схваток усиливается по мере развития родов, в норме в I периоде = от
- 17. Потуги Сокращение поперечно-полосатых мышц брюшного пресса и диафрагмы Возникают рефлекторно вследствие раздражения предлежащей частью нервных элементов
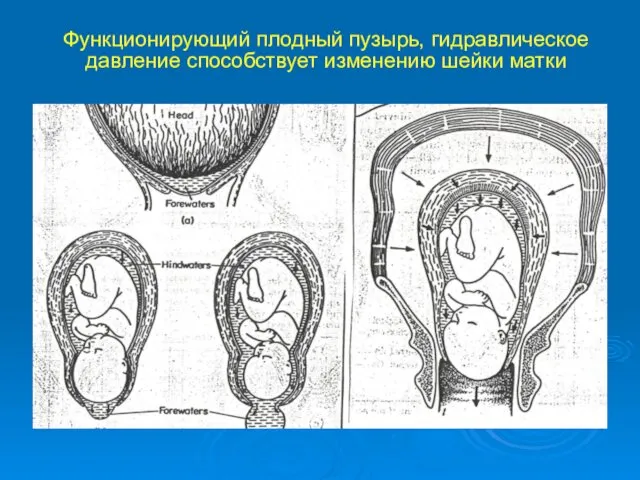
- 18. Функционирующий плодный пузырь, гидравлическое давление способствует изменению шейки матки
- 19. Варианты отхождения околоплодных вод Преждевременное (15%) – до начала родовой деятельности Раннее (20%) – родовая деятельность
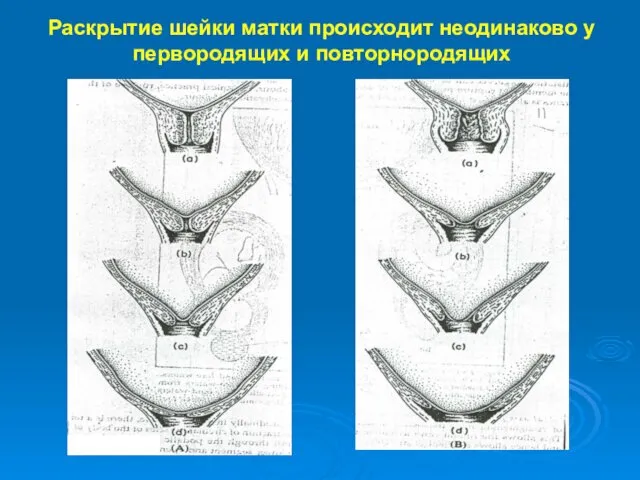
- 20. Раскрытие шейки матки происходит неодинаково у первородящих и повторнородящих
- 21. Контракционное кольцо Граница между нижним сегментом и телом матки имеет вид поперечно идущей борозды (контракционное кольцо)
- 22. Ведение I периода родов Наблюдение за общим состоянием роженицы (АД, пульс, tºC) Наблюдение за сократительной активностью
- 23. Наружное акушерское исследование (проводят многократно) Оценка формы матки и ее тонуса во время схватки Высота стояния
- 24. Влагалищное исследование (по строгим показаниям) при поступлении роженицы в стационар после излития околоплодных вод каждые 4-6
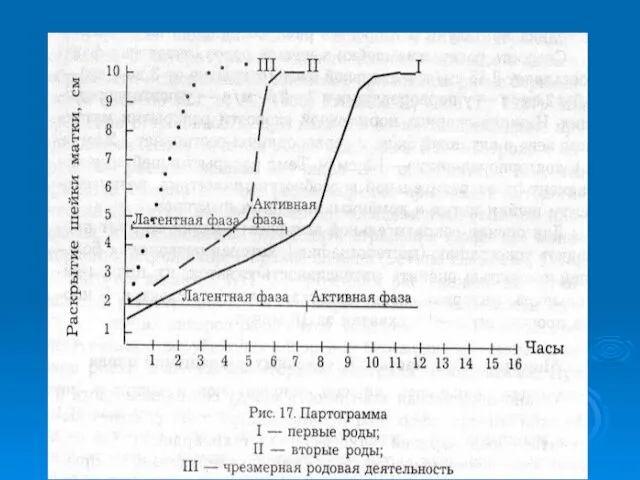
- 25. Партограмма (графический метод изображения раскрытия шейки матки) I. Латентная фаза – от начала регулярных схваток до
- 27. Отношение головки плода к плоскостям таза Головка плода над Головка плода малым входом малого таза сегментом
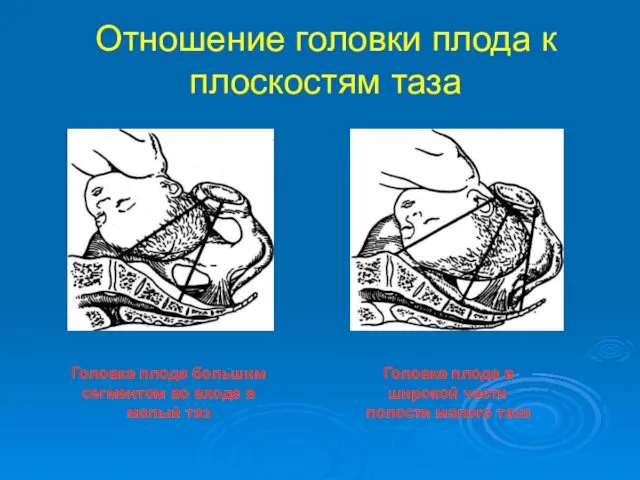
- 28. Отношение головки плода к плоскостям таза Головка плода большим сегментом во входе в малый таз Головка
- 29. Отношение головки плода к плоскостям таза Головка плода в узкой части полости малого таза Головка плода
- 30. Ведение второго периода родов (от полного раскрытия шейки матки до рождения плода) Продолжительность: у первородящих -
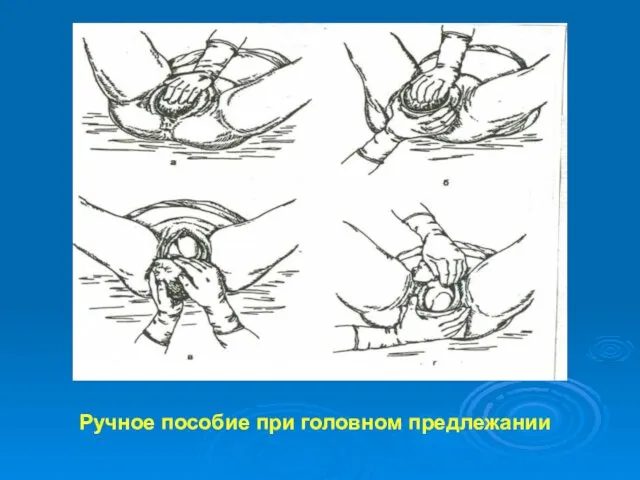
- 31. Ручное пособие при головном предлежании
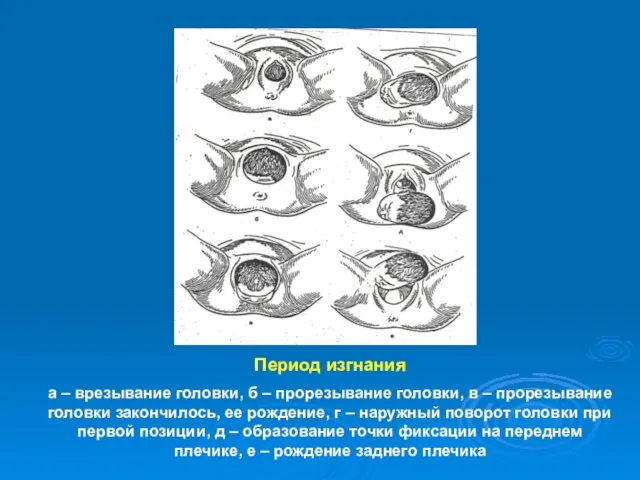
- 32. Период изгнания а – врезывание головки, б – прорезывание головки, в – прорезывание головки закончилось, ее
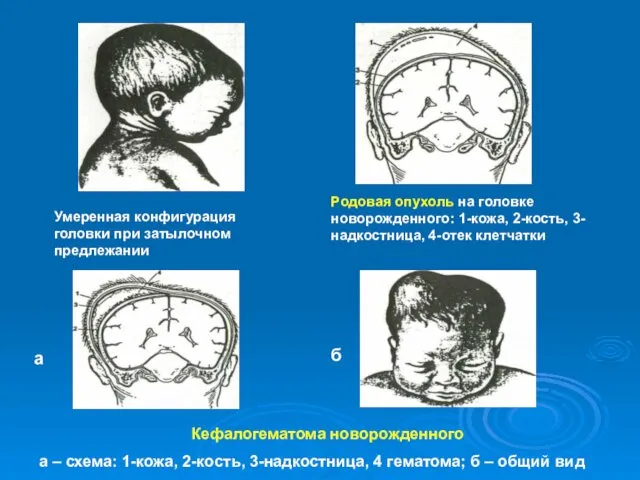
- 33. Умеренная конфигурация головки при затылочном предлежании Родовая опухоль на головке новорожденного: 1-кожа, 2-кость, 3-надкостница, 4-отек клетчатки
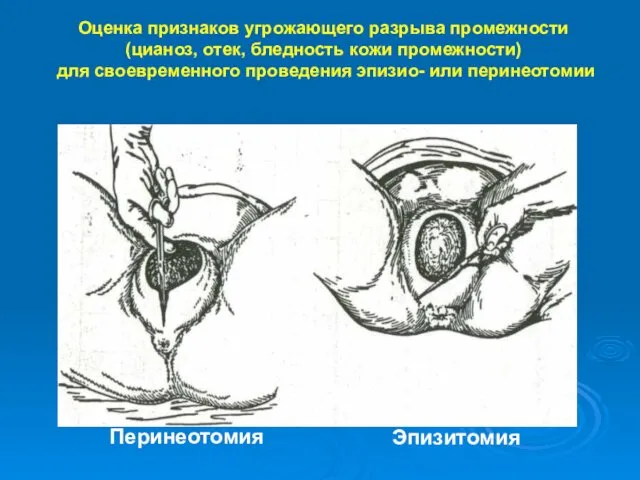
- 34. Оценка признаков угрожающего разрыва промежности (цианоз, отек, бледность кожи промежности) для своевременного проведения эпизио- или перинеотомии
- 35. Ведение третьего периода родов (от рождения плода до рождения последа) Средняя продолжительность 10-15 мин (до 1
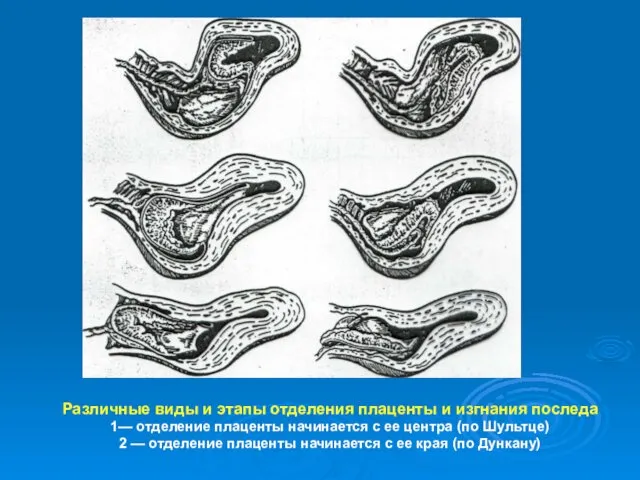
- 36. Различные виды и этапы отделения плаценты и изгнания последа 1— отделение плаценты начинается с ее центра
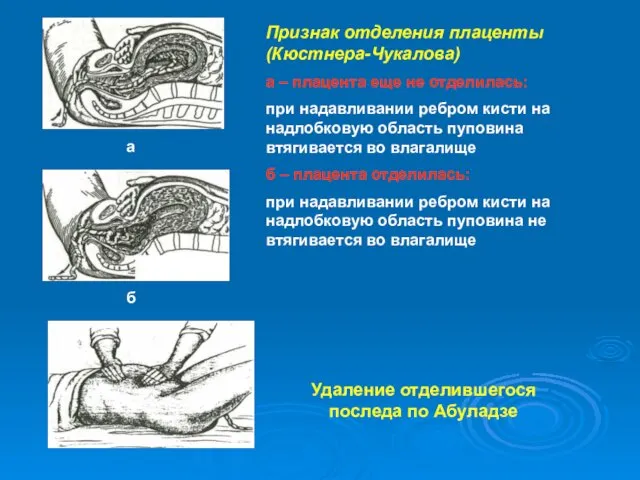
- 37. Признак отделения плаценты (Кюстнера-Чукалова) а – плацента еще не отделилась: при надавливании ребром кисти на надлобковую
- 38. В норме ворсины хориона находятся на уровне спонгиозного слоя децидуальной оболочки В случае анатомо-функциональной недостаточности спонгиозного
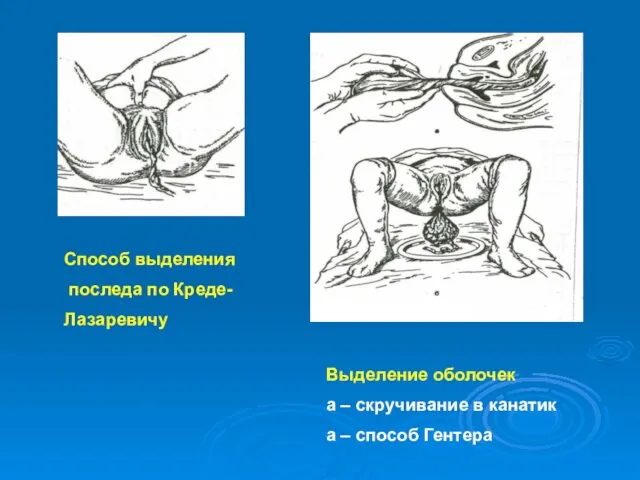
- 39. Способ выделения последа по Креде- Лазаревичу Выделение оболочек а – скручивание в канатик а – способ
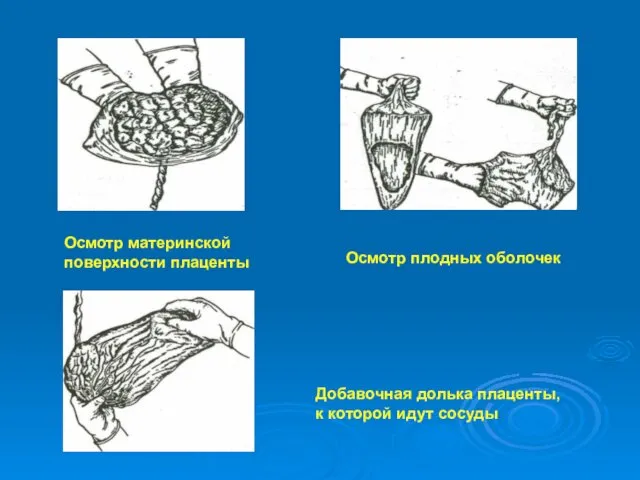
- 40. После рождения послед тщательно осматривается (материнская и плодовая поверхность): гладкая, дольки выражены отчетливо, нет оборванных сосудов,
- 41. Осмотр материнской поверхности плаценты Осмотр плодных оболочек Добавочная долька плаценты, к которой идут сосуды
- 42. «...Чем лучше все существа на планете, тем лучше качество нашей жизни. Мы все должны вдохновлять друг
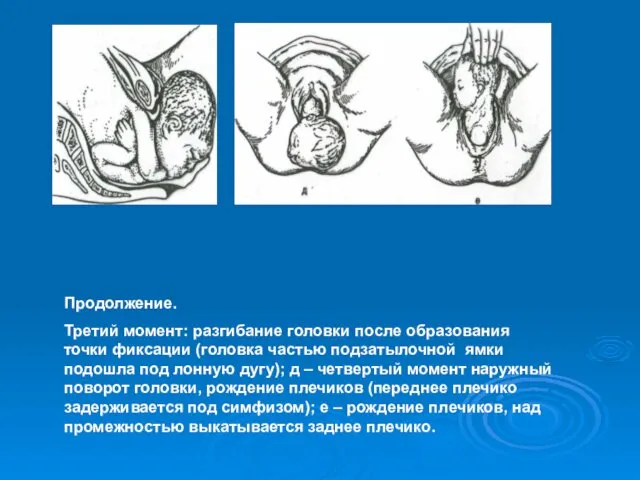
- 43. Продолжение. Третий момент: разгибание головки после образования точки фиксации (головка частью подзатылочной ямки подошла под лонную
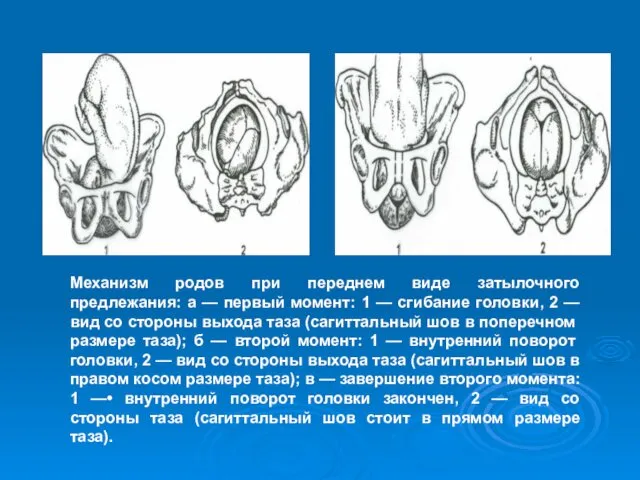
- 44. Механизм родов при переднем виде затылочного предлежания: а — первый момент: 1 — сгибание головки, 2
- 46. Скачать презентацию




























 Нейротропные средства
Нейротропные средства Заикание. Типы заикания. Диагностика. Лечение
Заикание. Типы заикания. Диагностика. Лечение Раны. Раневой процесс. Лечение ран
Раны. Раневой процесс. Лечение ран Организация питания пациентов в стационаре
Организация питания пациентов в стационаре Дене биомеханикасы туралы түсінік
Дене биомеханикасы туралы түсінік Жүрек-тамыр жүйесі зақымдануларындағы өмірге қауіп кезін анықтау мен жедел жәрдем көрсету
Жүрек-тамыр жүйесі зақымдануларындағы өмірге қауіп кезін анықтау мен жедел жәрдем көрсету Средства, влияющие на функции органов пищеварения
Средства, влияющие на функции органов пищеварения Орталық жүйке жүйесінің электорлық белсенділігі. Электроэнцефалография
Орталық жүйке жүйесінің электорлық белсенділігі. Электроэнцефалография Күйістілерді ценуроз бен эхинококкозға аллергиялық зерттеу
Күйістілерді ценуроз бен эхинококкозға аллергиялық зерттеу Припасовка металлического каркаса мостовидного протеза во рту. Подбор цвета облицовочного материала
Припасовка металлического каркаса мостовидного протеза во рту. Подбор цвета облицовочного материала Блокады сердца
Блокады сердца Стоматологическое материаловедение
Стоматологическое материаловедение Видеотрансляция операции Лабиринт IIIB
Видеотрансляция операции Лабиринт IIIB Гуморальная регуляция (1)
Гуморальная регуляция (1) Острая дыхательная недостаточность
Острая дыхательная недостаточность Relationship of ontogenesis and phylogenesis
Relationship of ontogenesis and phylogenesis SAM иммобилизация таза II
SAM иммобилизация таза II Тұқымқуалайтын ауруларда дәрі-дәрмектер тек симптомдарды жоюға ғана әсер етеді.Ген дефекті сақталады
Тұқымқуалайтын ауруларда дәрі-дәрмектер тек симптомдарды жоюға ғана әсер етеді.Ген дефекті сақталады Bases physiques de l’échographie EPG. Theme 15
Bases physiques de l’échographie EPG. Theme 15 Организмнің бейарнамалы қорғаныш факторлары, сыртқы және ішкі тосқауылдары
Организмнің бейарнамалы қорғаныш факторлары, сыртқы және ішкі тосқауылдары Участие медицинской сестры в работе Школы здоровья для больных ишемической болезнью сердца
Участие медицинской сестры в работе Школы здоровья для больных ишемической болезнью сердца Система крови
Система крови Оборудование в медицинской реабилитции
Оборудование в медицинской реабилитции Физическая и психопрофилактическая подготовка к родам
Физическая и психопрофилактическая подготовка к родам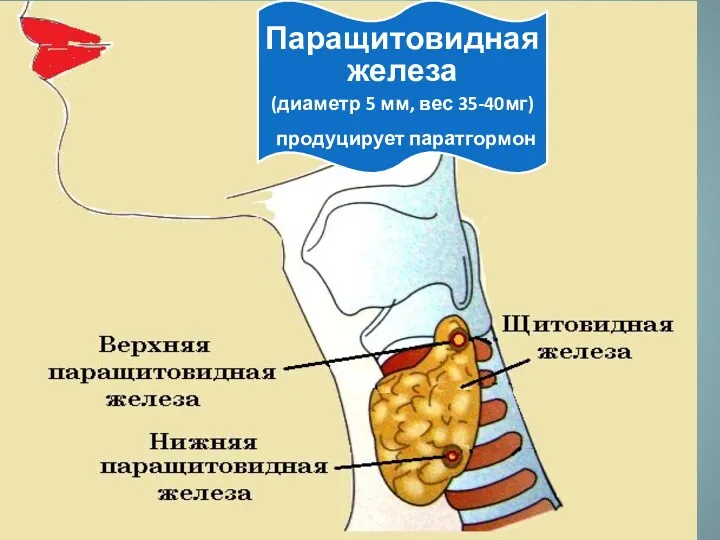 Паращитовидная железа
Паращитовидная железа Сальмонеллез. Этиология
Сальмонеллез. Этиология Проверка зубных паст
Проверка зубных паст Виды перевязок
Виды перевязок