Содержание
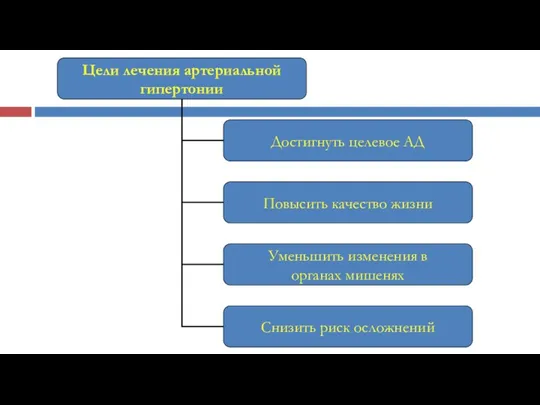
- 3. Принципы лечения Соблюдение рекомендаций врача! Самоконтроль АД. Непрерывность лечения. Навыки оказания самопомощи при повышении АД. Коррекция
- 5. Современные препараты Препараты длительного действия (24 часа – 1 таблетка в сутки). Комбинации препаратов в одной
- 6. Основные группы препаратов: Ингибиторы АПФ Блокаторы рецептровов АТ II Антагонисты кальция Диуретики Бета-блокаторы Альфа-адреноблокаторы Препараты центрального
- 7. Всем пациентам с АГ (кроме пациентов низкого риска с АД Предпочтительные комбинации должны включать блокатор ренин-ангиотензиновой
- 8. Ингибиторы АПФ Предотвращают спазмы сосудов и повышение АД; Обратное развитие ГЛЖ; Защита внутренних органов (органопротекторное действие);
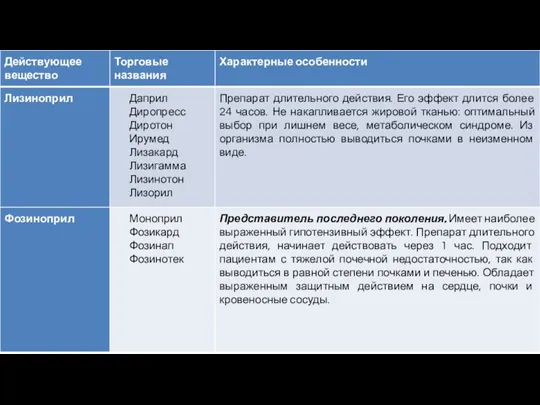
- 11. Ингибитор АПФ – препарат выбора для лечения гипертонической болезни с такими сопутствующими заболеваниями, как: Сахарный диабет
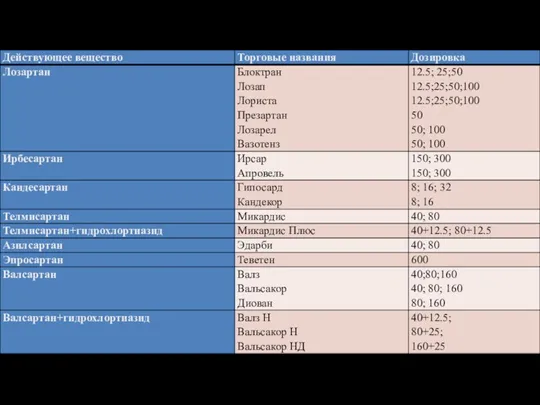
- 12. Блокаторы рецепторов ангиотензина II(БРА) – сартаны Сартаны блокируют рецепторы к ангиотензину II, тем самым приводя в
- 13. Показания для назначения БРА: АГ; СН; период после инфаркта миокарда; микроальбуминурия/протеинурия; нефропатия при СД II; гипертрофия
- 14. Преимущества сартанов Защита клеток нервной системы. Этот эффект связан с гипотензивным влиянием сартанов. Однако они оказывают
- 15. Побочные эффекты Блокаторы рецепторов ангиотензина II очень редко вызывают побочные эффекты. Все нижеперечисленные побочные эффекты отмечают
- 16. Лекарственное взаимодействие Нежелательно сочетание препаратов этой группы с препаратами калия и калийсберегающими диуретиками. Возможные комбинации. Эта
- 17. Противопоказания: беременность, гиперкалиемия, индивидуальная непереносимость. телмисартан также противопоказан больным с обструкцией желчевыводящих путей.
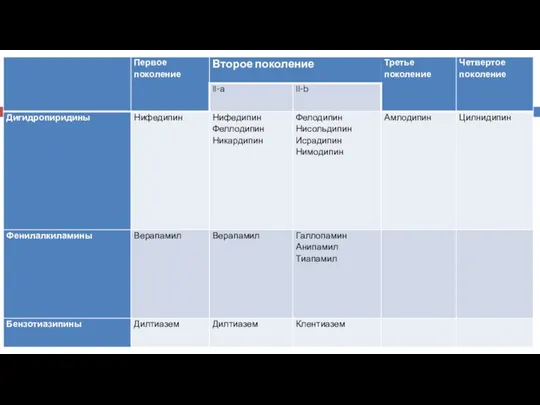
- 19. Блокаторы кальциевых каналов Особенностью этих препаратов является то, что они оказывают преимущественное воздействие на артерии, а
- 20. Гипотензивные эффект на: периферические сосуды (уменьшает общее сопротивление, понижает АД). Антиангинальный эффект на: миокард (уменьшает силу
- 21. Это связано с тем, что снижение периферического сопротивления сосудов и падение АД при приеме препарата короткого
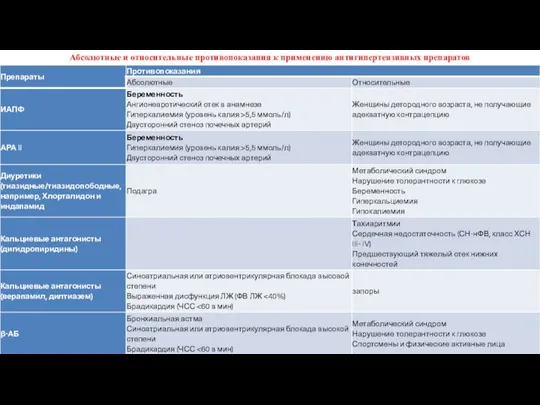
- 22. Противопоказания Беременность. Не считая периода, когда близится разрешение и есть риск начала процесса до нормального физиологического
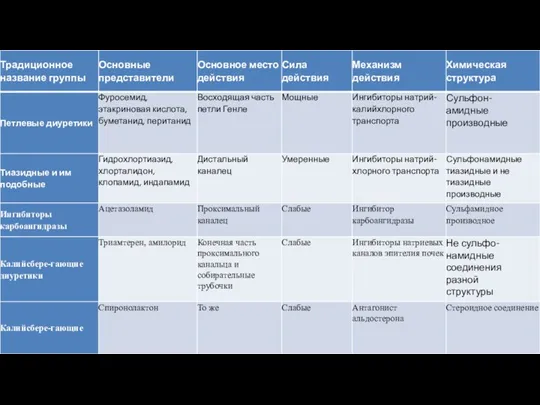
- 24. Диуретики(мочегонные) Уменьшение ОЦК. Выделение натрия, воды. Снижение АД. Мочегонными средствами (диуретиками) называют лекарственные средства, взаимодействующие с
- 25. Классификация мочегонных средств По локализации действия в области нефрона: проксимальный каналец: ингибиторы карбоангидраз (диакарб), осмодиуретики (маннит);
- 26. По влиянию на обмен ионов калия: выводящие калий из организма в мочу: фуросемид, урегит, дихлотиазид и
- 27. По влиянию на кислотно-щелочное равновесие: диуретики, вызывающие выраженный метаболический ацидоз: диакарб; диуретики, вызывающие при длительном применении
- 29. - препараты, действующие на кортикальный сегмент петли Генле. По химической структуре они представляют собой производные сульфамоилантраниловой
- 30. Тиазидные и нетиазидные (тиазидоподобные) диуретики препараты, действующие на начальную часть дистального канальца. Увеличивая диурез, они уменьшают
- 31. На фоне приёма тиазидных диуретиков возможно развитие следующих побочных эффектов: гипокалиемия, гиперурикемия, диспепсия, нарушение метаболизма глюкозы,
- 32. К группе повышенного риска развития нежелательных лекарственных реакций относят пациентов, принимающих антиаритмические препараты I и III
- 33. Калийсберегающие диуретики - увеличивают выделение ионов натрия, но вместе с тем уменьшают выделение ионов калия. Они
- 34. Выделяют следующие побочные эффекты ингибиторов почечных эпителиальных натриевых каналов: гиперкалиемия (высокая концентрация в крови калия), тошнота,
- 35. Абсолютные противопоказания к применению диуретиков при лечении АГ Подагра Почечная недостаточность Гиперкалиемия Беременность. Метаболический синдром Относительные
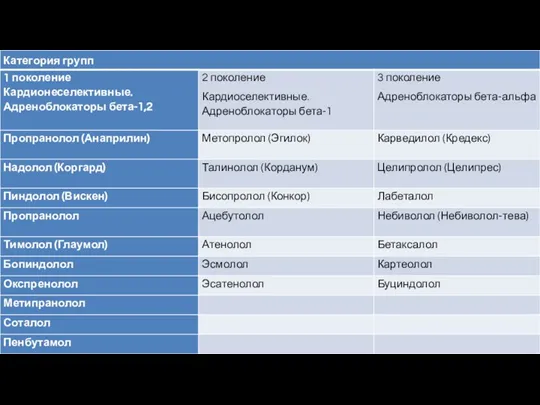
- 36. Бета – блокаторы Бета-блокаторы, или блокаторы бета-адренергических рецепторов – это группа препаратов, которые связываются с бета-адренорецепторами
- 37. Способность блокировать бета-адренорецепторы сердечной мышцы и других тканей, вызывает ряд эффектов, являющихся составляющими механизма гипотензивного действия
- 38. Повышение выработки сосудорасширяющих факторов (простациклина, простагландина е2, оксид азота (II)). Снижение обратного всасывания ионов натрия в
- 39. Антиагрегантная способность – замедляют агрегацию тромбоцитов и стимулируют синтез простациклина в эндотелии сосудистой стенки, уменьшают вязкость
- 41. Показание к назначению: эссенциальная артериальная гипертония; вторичная артериальная гипертензия; признаки гиперсимпатикотонии (тахикардия, высокое пульсовое давление, гиперкинетический
- 42. Противопоказания Со стороны сердечно-сосудистой системы: брадикардия; атриовентрикулярная блокада 2-3 степени; артериальная гипотензия; острая сердечная недостаточность; кардиогенный
- 43. нарушения со стороны дыхательной системы (бронхоспазм, нарушение бронхиальной проходимости, обострение хронических заболеваний легких); периферическое сужение сосудов
- 44. При сахарном диабете второго типа предпочтение отдают селективным бета-адреноблокаторам, поскольку их дисметаболические свойства (гипергликемия, снижение чувствительности
- 45. Взаимодействие с другими ЛС Бета-блокаторы могут вступать во взаимодействия с другими ЛС. Назначение бета–адреноблокаторов с нитратами
- 46. Синдром отмены бета-блокаторов Внезапная отмена блокаторов бета-адренорецепторов после их продолжительного применения, особенно в высоких дозах, может
- 47. Препараты центрального действия Препятствует задержке натрия, воды. Уменьшает действие адреналовой системы в ЦНС, надпочечниках. Нет феномена
- 48. Альфа-блокаторы Принимать на ночь. (возможно резкое снижение АД). Стрессовое недержание мочи (при кашле). Расширение артерий и
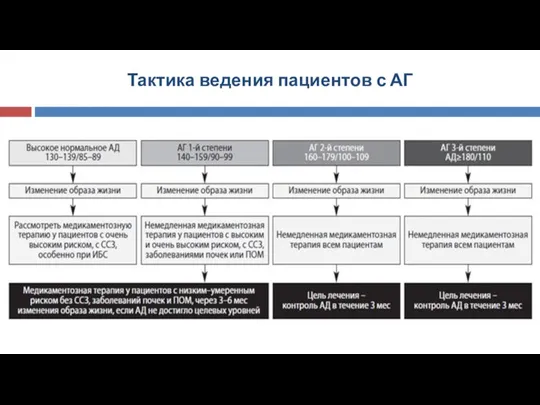
- 49. Тактика ведения пациентов с АГ
- 50. Абсолютные и относительные противопоказания к применению антигипертензивных препаратов
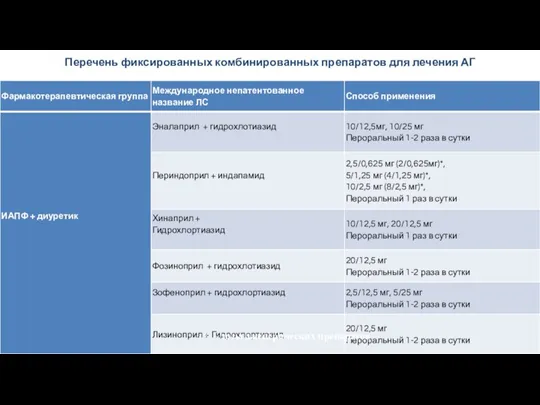
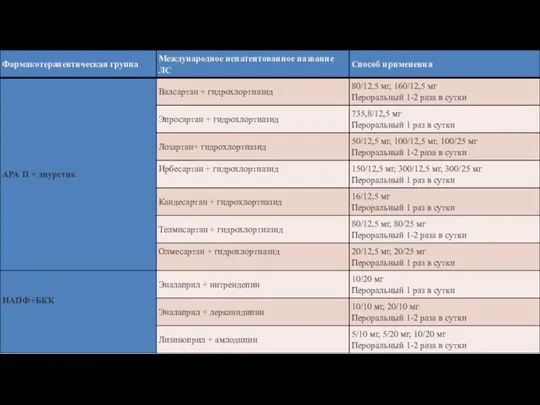
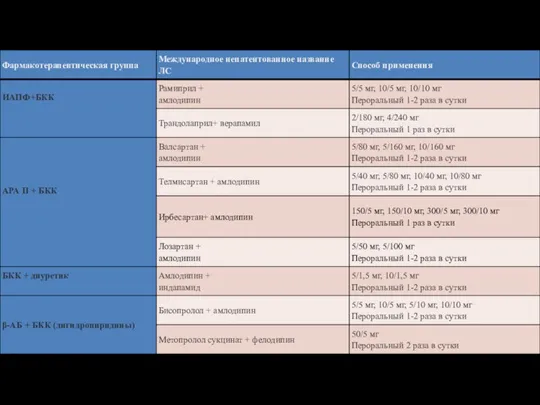
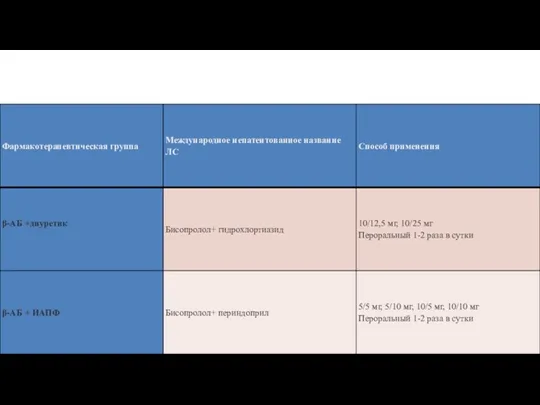
- 51. Перечень фиксированных комбинированных препаратов для лечения АГ * – дозы дженерических препаратов
- 55. Стратегия лекарственной терапии АГ У большинства больных лечение следует начинать с назначения фиксированных комбинаций двух препаратов
- 56. Особенности лечения артериальной гипертонии в отдельных клинических ситуациях Стратегия лекарственной терапии при сочетании АГ и ИБС
- 57. Стратегия лекарственной терапии при сочетании АГ и ХСН Рекомендуется начинать лечение пациентам с АГ и сердечной
- 58. Артериальная гипертония у пациентов с цереброваскулярной болезнью АГ является основным фактором риска геморрагического и ишемического инсульта,
- 59. Пациентам с АГ, перенесшим ишемический инсульт, рекомендуется антигипертензивная терапия через несколько дней после цереброваскулярного события; у
- 60. Артериальная гипертония и фибрилляция предсердий При необходимости контроля частоты следует назначать β-АБ или недигидропиридиновые БКК в
- 61. Стратегия лекарственной терапии при сочетании АГ и ХБП АГ является важнейшим фактором риска развития и прогрессирования
- 62. Тактика антигипертензивной терапии у больных пожилого и старческого возраста Рекомендуется больным АГ пожилого и старческого возраста
- 63. Артериальная гипертония у пациентов с метаболическим синдромом или сахарным диабетом МС характеризуется увеличением массы висцерального жира,
- 64. Антигипертензивная терапия беременных Классификация АГ у беременных: Хроническая АГ (предшествующая) – повышение уровня АД≥140/90 мм рт.
- 65. Медикаментозная антигипертензионная терапия у беременных рекомендуется при: гестационной АГ; хронической АГ в сочетании с гестационной АГ,
- 66. Препараторы выбора для контроля АГ при беременности рекомендуются метилдопа, БКК и блокаторы бета-адренергических рецепторов. ИАПФ, БРА
- 67. Артериальная гипертония у пациентов с заболеваниями легких Пациентам с АГ в сочетании с бронхиальной астмой (БА)
- 68. – остро возникшее выраженное повышение АД, сопровождающееся клиническими симптомами, требующее немедленного контролируемого его снижения с целью
- 69. Осложненный гипертонический криз Осложненный ГК сопровождается жизнеугрожающими осложнениями, появлением или усугублением поражения органов - мишений (ПОМ)
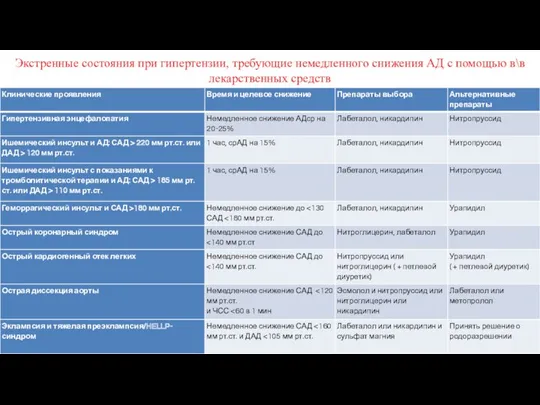
- 71. Экстренные состояния при гипертензии, требующие немедленного снижения АД с помощью в\в лекарственных средств
- 72. После купирования экстренной гипертензии, ведение пациента в зависимости от клинического состояния в соответствии с утверждёнными протоколами
- 73. Важно запомнить! Курсового лечения нет!!! Ступенчатый подбор препарата в течение 4х недель! Лечение эффективнее, если удается
- 76. Скачать презентацию




























































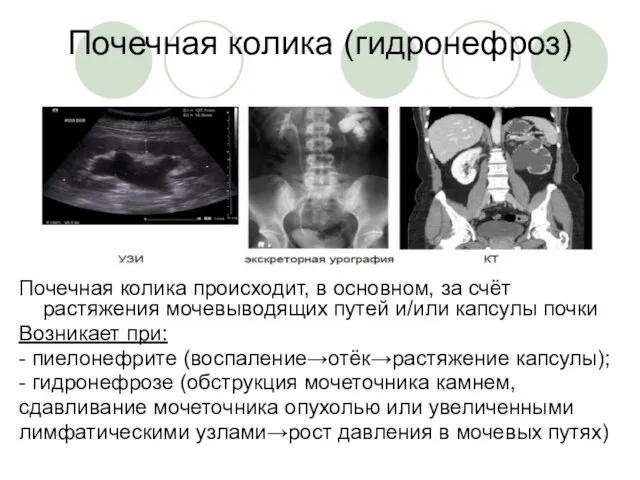 Неотложная радиология в урологии. Почечная колика
Неотложная радиология в урологии. Почечная колика Психикалық және мінез-құлық бұзылыстарының этиологиясы және таралуы
Психикалық және мінез-құлық бұзылыстарының этиологиясы және таралуы Regularities of post-embryonic development
Regularities of post-embryonic development Инфекционная безопасность пациента и персонала
Инфекционная безопасность пациента и персонала Гражданско-правовая ответственность медицинских работников
Гражданско-правовая ответственность медицинских работников Инфекции, связанные с оказанием медицинской помощи. ИСМП
Инфекции, связанные с оказанием медицинской помощи. ИСМП Гиперпластические процессы и рак эндометрия
Гиперпластические процессы и рак эндометрия Босанған әйелдерде қаламаған жүктілікті алдын алу мақсатында жатыр ішілік спираль (жіс) мен гормональды контрацепцияның
Босанған әйелдерде қаламаған жүктілікті алдын алу мақсатында жатыр ішілік спираль (жіс) мен гормональды контрацепцияның Правовое регулирование установления инвалидности
Правовое регулирование установления инвалидности Клинические практические руководства. Принципы разработки и внедрения в практику. Преимущества и недостатки
Клинические практические руководства. Принципы разработки и внедрения в практику. Преимущества и недостатки Асептика және антисептика
Асептика және антисептика Лапароскопия
Лапароскопия Формулярная система: разработка формуляров на различных уровнях системы здравоохранения
Формулярная система: разработка формуляров на различных уровнях системы здравоохранения Превентивные мероприятия в ветеринарной практике
Превентивные мероприятия в ветеринарной практике Баланың физикалық және жүйке-психикалық дамуын бағалау
Баланың физикалық және жүйке-психикалық дамуын бағалау Оказание первой доврачебной помощи пострадавшим
Оказание первой доврачебной помощи пострадавшим Антигены: строение молекул, свойства
Антигены: строение молекул, свойства Гигиена кожи
Гигиена кожи Геморрагическа я лихорадка Эбола
Геморрагическа я лихорадка Эбола Рентгенологические методы исследования заболеваний почек и мочевыводящих путей в педиатрии
Рентгенологические методы исследования заболеваний почек и мочевыводящих путей в педиатрии Гормональна контрацепція
Гормональна контрацепція Хронический панкреатит. Консервативное лечение
Хронический панкреатит. Консервативное лечение Қазақстандағы денсаулық сақтау ұйымы және бағдарламалары
Қазақстандағы денсаулық сақтау ұйымы және бағдарламалары Дисбиоз кишечника. Как поставить диагноз практическому врачу
Дисбиоз кишечника. Как поставить диагноз практическому врачу Су - Джок терапия для детей и взрослых
Су - Джок терапия для детей и взрослых Личная гигиена
Личная гигиена Школы здоровья ИБС и АГ
Школы здоровья ИБС и АГ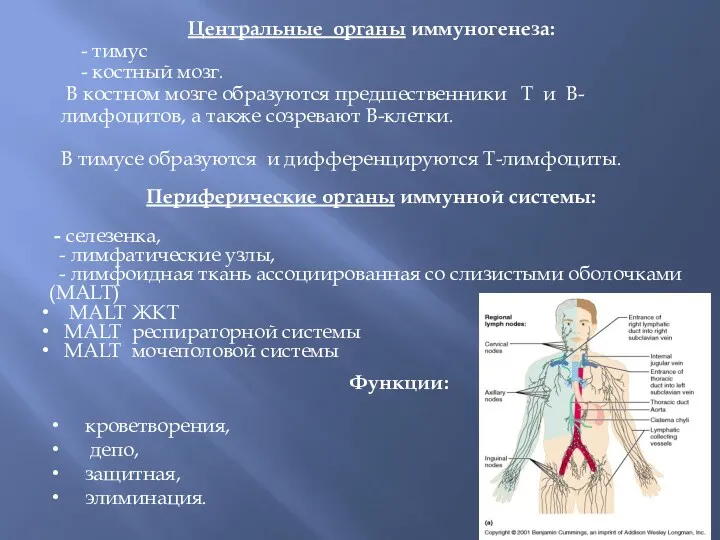 Центральные органы иммуногенеза
Центральные органы иммуногенеза