Содержание
- 2. Опухоли мозга Опухоли мозга в отличие от экстрацеребральных опухолей: Поражают все возрастные группы и не имеют
- 3. Клинические методы Невролог Офтальмолог Отоневролок Психоневролог Эндокринолог Физиолог Клиническая и биохимическая лаборатория
- 4. Нейрорадиологические методы исследования Краниография КТ (с к/у, без к/у, КТ-перфузия) МРТ (Gd, ДВИ, ПВИ, спектрография, fМРТ,)
- 5. Показания к КТ- и МРТ- исследованию Первичная диагностика опухоли КТ- или МРТ-навигация, интраоперационній контроль, стереотаксическая биопсия
- 6. Постпроцессинг данных КТ, МРТ Двух-, трехмерные реконструкции с помощью программ обработки MPR, 3D, MIP, Volume rendering
- 7. Функциональные методы в нейроонкоологии Перфузия (КТ, МРТ) – количественная оценка мозгового кровотока, патофизиология кровотока (неоангиогенез –
- 8. Опухоли мозга Первичные и вторичные Первичные: Нейроэпителиальные (51%) Мезодермальные (23%) Эктодермальные (12%) Дизонтогенетические (3%) Опухолеподобные (7%)
- 9. Классификация ВОЗ (2003) Опухоли ЦНС Нейроэпителиальные Астроцитарные Астроцитомы фибрилярные (диффуз.): (доброкачественная, анапластическая, глиобластома) пилоцитарные (отграничен- ные)
- 10. Классификация ВОЗ (2003) (продолжение) Опухоли сосудистых сплетений: папиломы, карциномы Опухоли спинальных и краниальных нервов: шванномы,нейрофибромы Опухоли
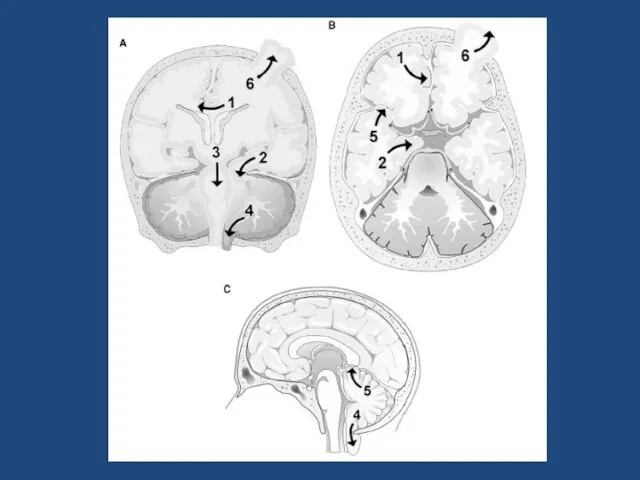
- 11. Супратенториальные: внутримозговые внемозговые внутрижелудочковые хиазмально-селлярные пинеальные Субтенториальные: внутримозговые внемозговые опухоли ствола опухоли основания
- 12. Супратенториальные опухоли (в детском возрасте) Злокачественные глиобластомы Злокачественные астроцитомы Высокодифференцированные астроцитомы – чаще фибриллярные. Гигантоклеточная астроцитома
- 13. Субтенториальные опухоли (у взрослых) Метастазы - наиболее часто Ангиоретикуломы (1-2%) Глиомы (редко) Менингиомы Опухоли мосто-мозжечкового угла
- 14. Доброкачественнные (Grade I) Условно доброкачественные (Grade II) Условно злокачественные (Grade III) Злокачественные (Grade IV) Задачи методов
- 16. Глиомы Нейроэпителиальные опухоли составляют до 50 % всех новообразований головного мозга Глиомы составляют ¾ всех нейроэпителиальных
- 17. Степень злокачественности определяется по гистологическим критериям опухолевой анаплазии. Полиморфизм ядер, митозы Пролиферация эндотелия сосудов Гипоксия/некроз ДВИ,
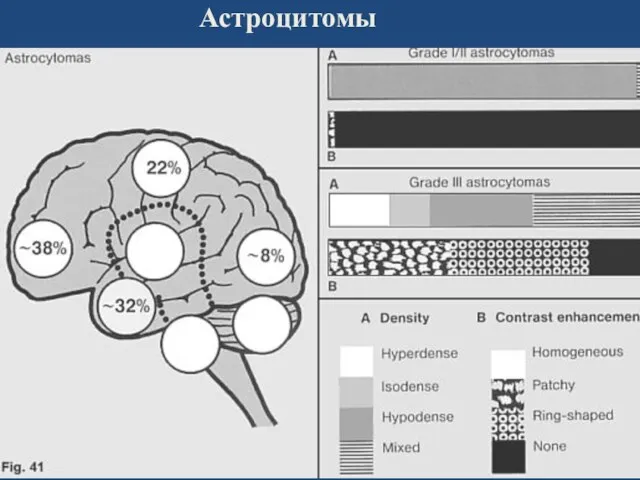
- 18. Астроцитомы
- 19. Астроцитомы пилоцитарная астроцитома (спонгиобластома) Все возрастные группы, (преобладание детского и юношеского). Медленный рост, локализация преимущественно –
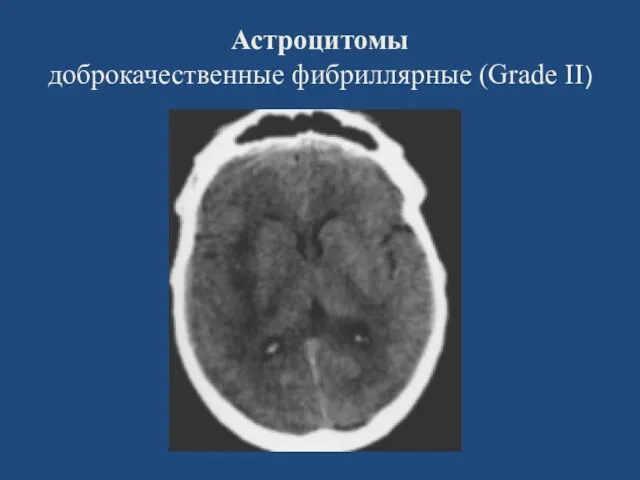
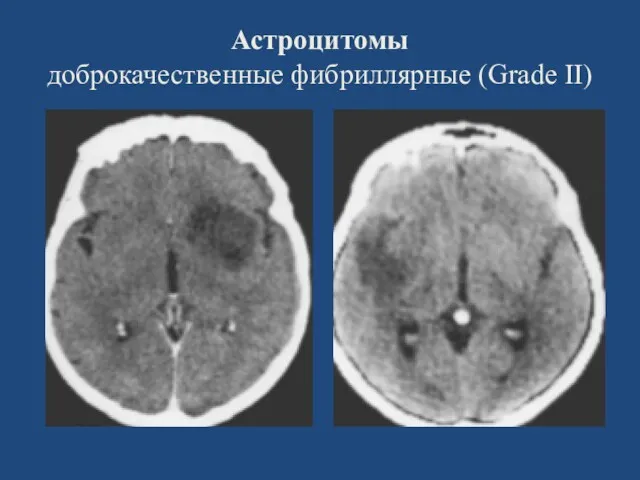
- 20. Астроцитомы доброкачественные фибриллярные (Grade II)
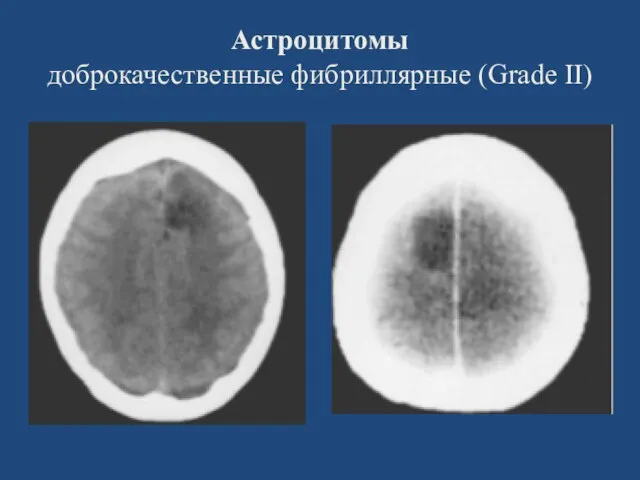
- 21. Астроцитомы доброкачественные фибриллярные (Grade II)
- 22. Астроцитомы доброкачественные фибриллярные (Grade II)
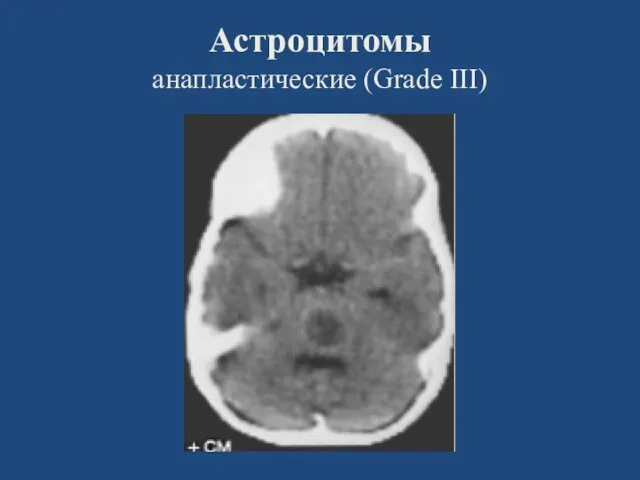
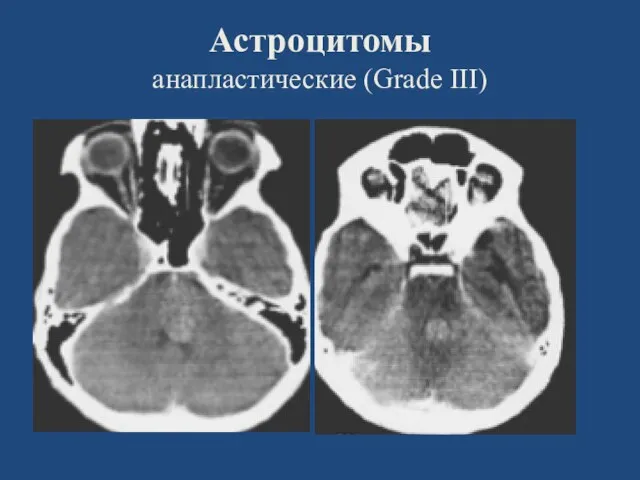
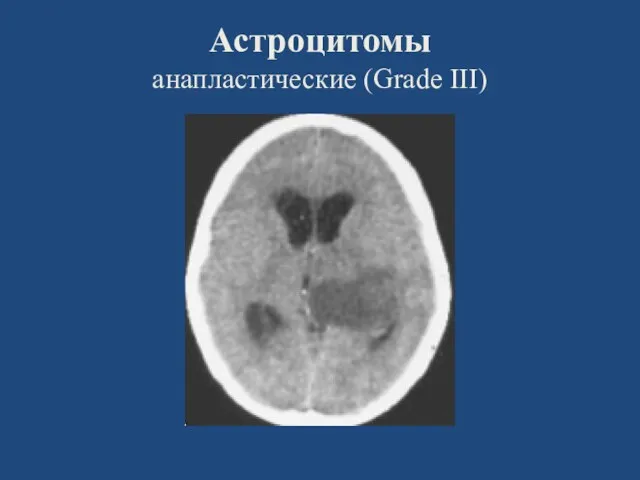
- 23. Астроцитомы анапластические (Grade III) (GrII)
- 24. Астроцитомы анапластические (Grade III)
- 25. Астроцитомы анапластические (Grade III)
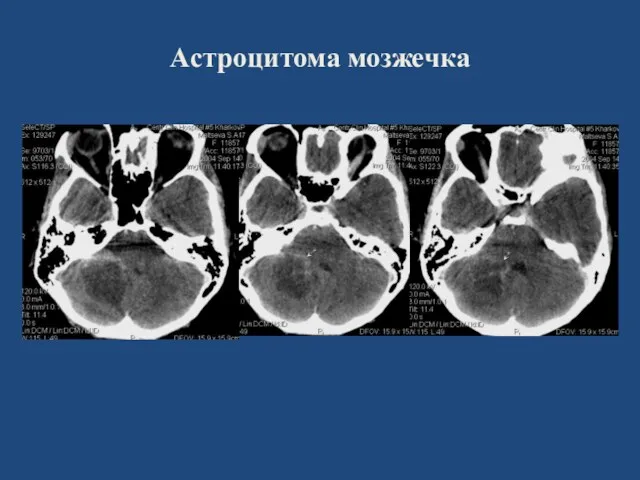
- 26. Астроцитома мозжечка
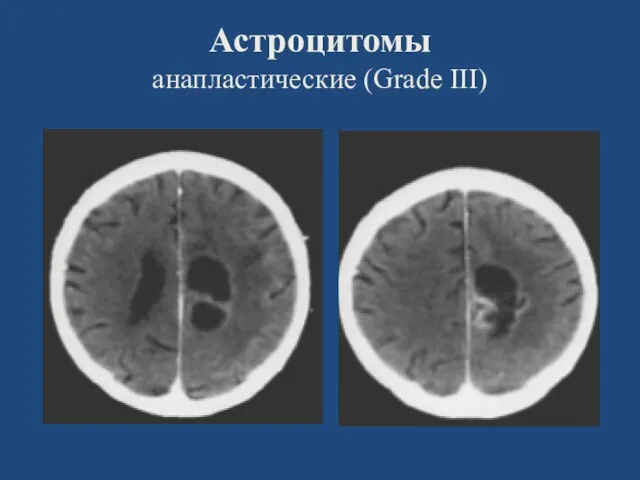
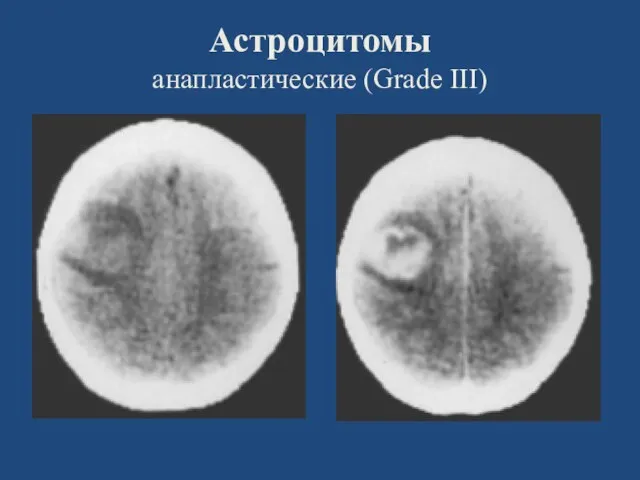
- 27. Астроцитомы анапластические (Grade III)
- 28. Астроцитомы анапластические (Grade III)
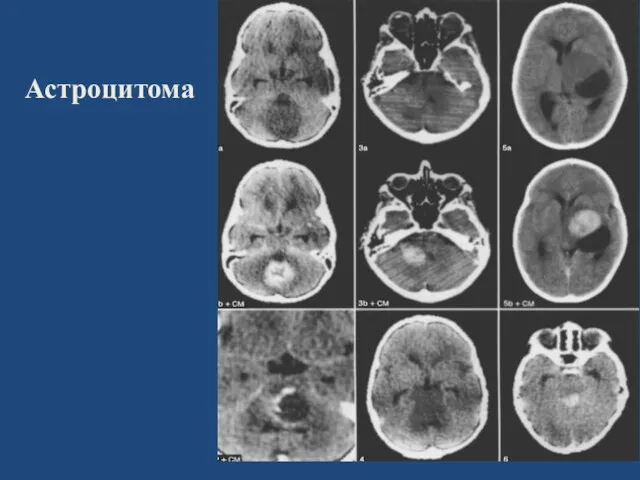
- 29. Астроцитома
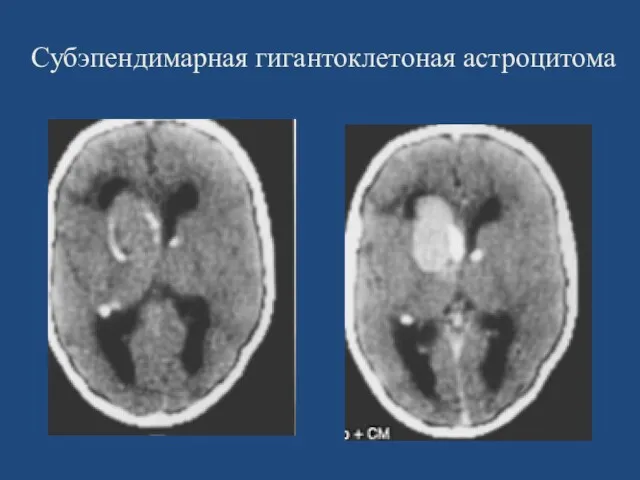
- 30. Cубэпендимарная гигантоклеточная астроцитома 1,4% интракраниальных опухолей. Наиболее частая опухоль в составе нейро-кожного факоматоза (туберозный склероз) –
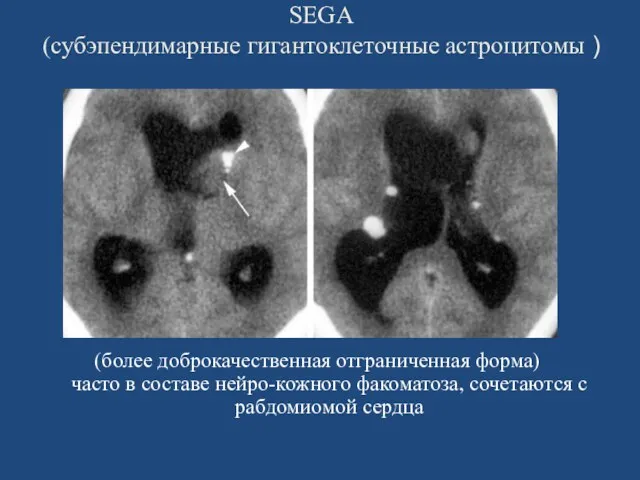
- 31. SEGA (субэпендимарные гигантоклеточные астроцитомы ) (более доброкачественная отграниченная форма) часто в составе нейро-кожного факоматоза, сочетаются с
- 32. Субэпендимарная гигантоклетоная астроцитома
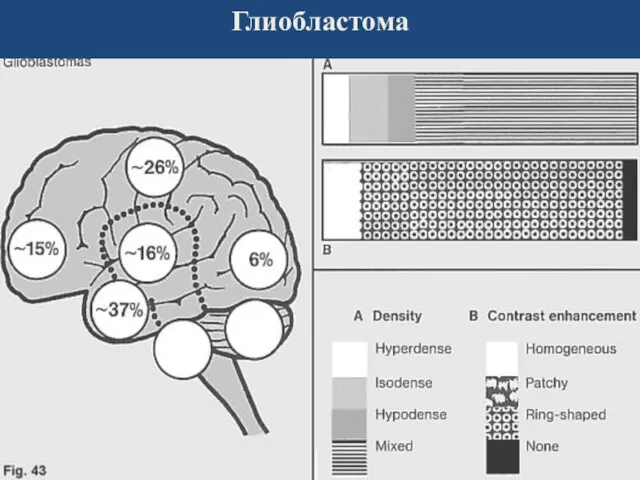
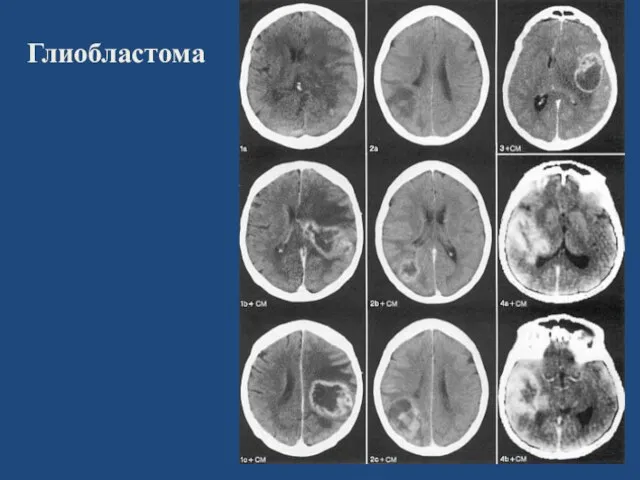
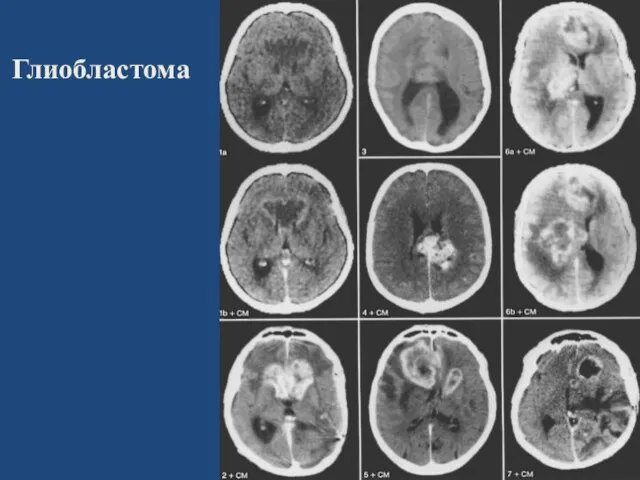
- 33. Глиобластома Высшая степень злокачественности - полиморфизм ткани, богатая митозами с некрозами и васкулярной пролиферацией. встречается чаще
- 34. Глиобластома
- 35. Глиобластома
- 36. Глиобластома
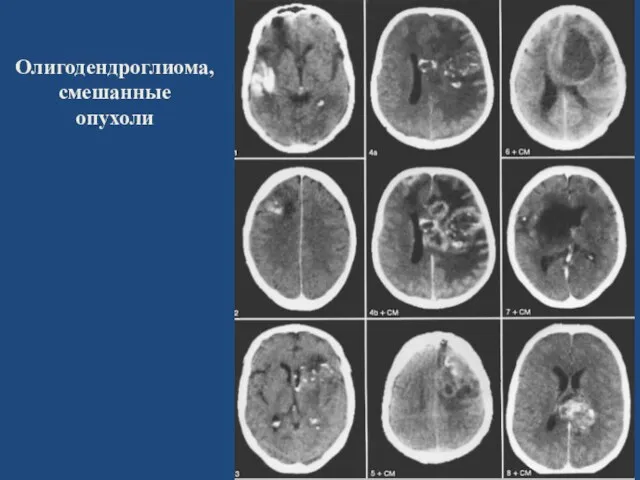
- 37. Олигодендроглиома локализация - субкортикально вдоль борозд, может пенетрировать в субдуральное пространство, иногда имитирует мозговую извилину. КТ
- 38. Олигодендроглиома, смешанные опухоли
- 39. Первичные лимфомы (чаще паренхиматозной локализации) Вовлечение ЦНС в системные лимфопролиферативные процессы (чаще лептоменингиальные, дуральные) Частота увеличивается
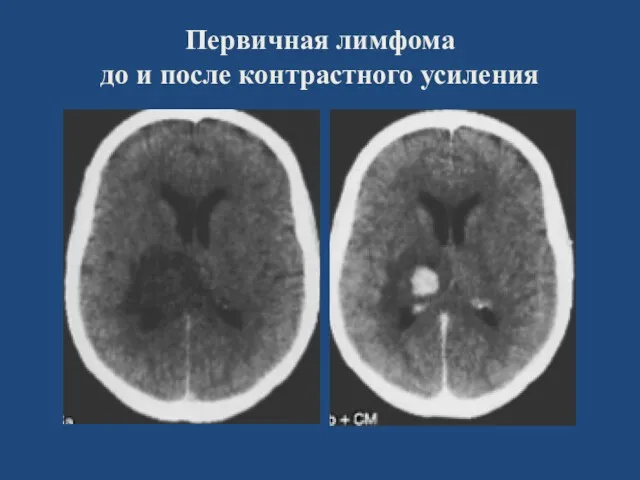
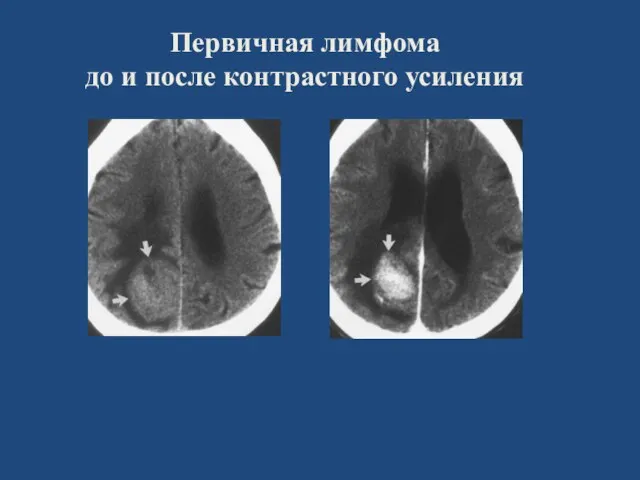
- 40. Первичная лимфома до и после контрастного усиления
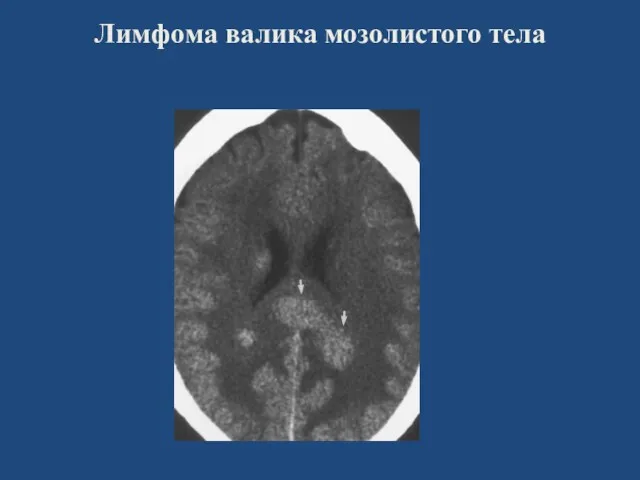
- 41. Лимфома валика мозолистого тела
- 42. Первичная лимфома до и после контрастного усиления
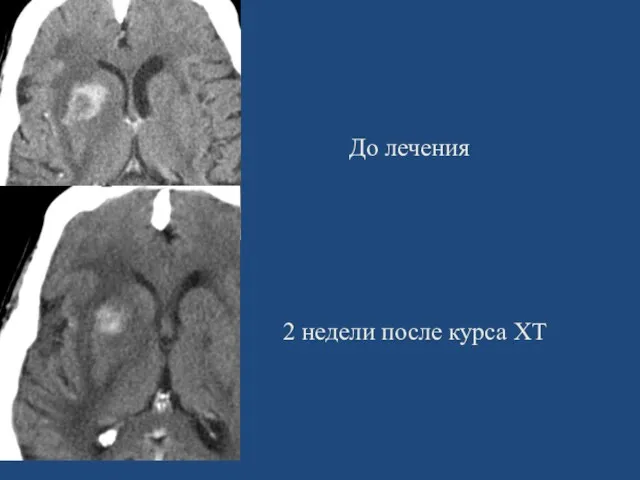
- 43. До лечения 2 недели после курса ХТ
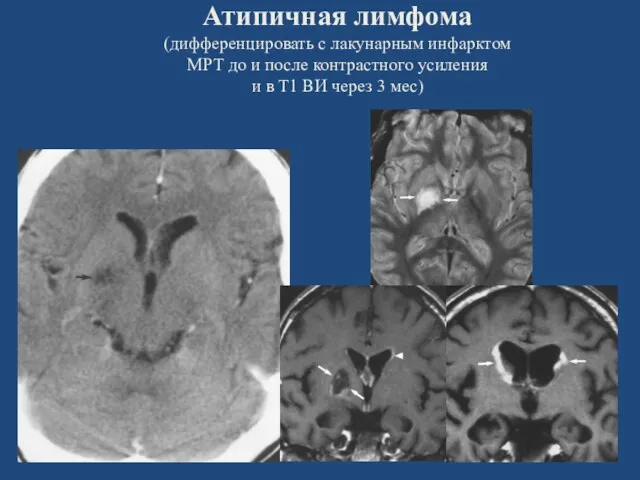
- 44. Атипичная лимфома (дифференцировать с лакунарным инфарктом МРТ до и после контрастного усиления и в Т1 ВИ
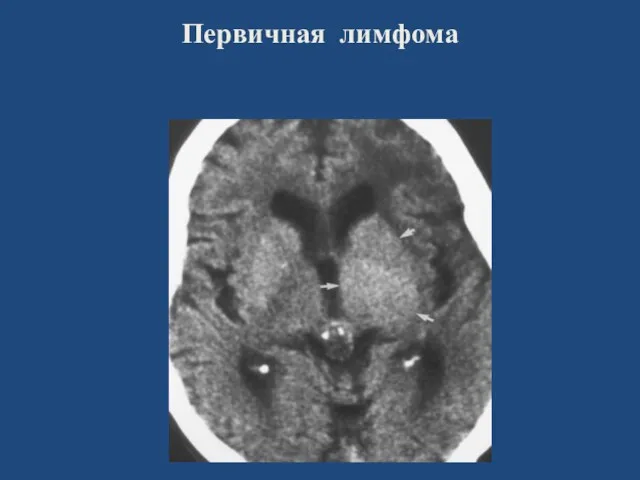
- 45. Первичная лимфома
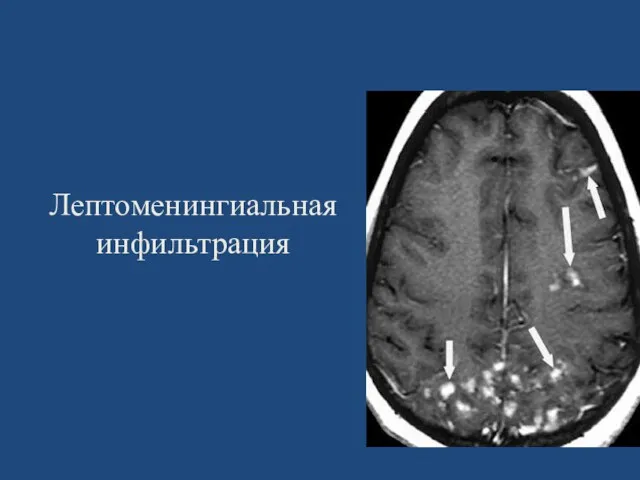
- 46. Лептоменингиальная инфильтрация
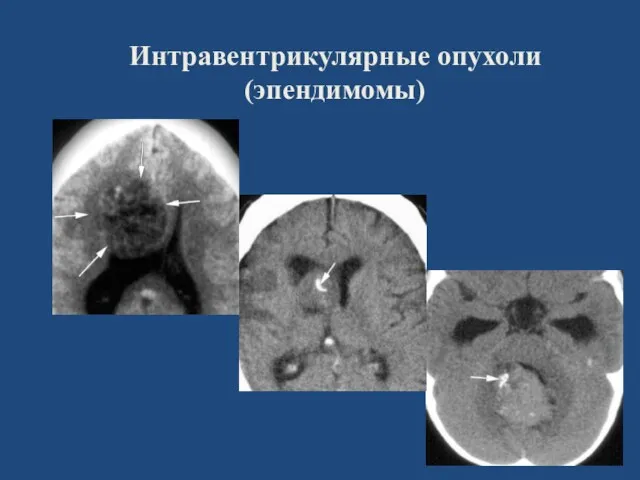
- 47. Интравентрикулярные опухоли Клинически проявляются гидроцефалией – причина – реактивный эпендимит Опухоли исходящие из стенок желудочков и
- 48. Эпендимома 1/3 всех опухолей мозга в возрасте менее 3 лет (9-13% - в педиатрической практике). Развиваются
- 49. Интравентрикулярные опухоли (эпендимомы)
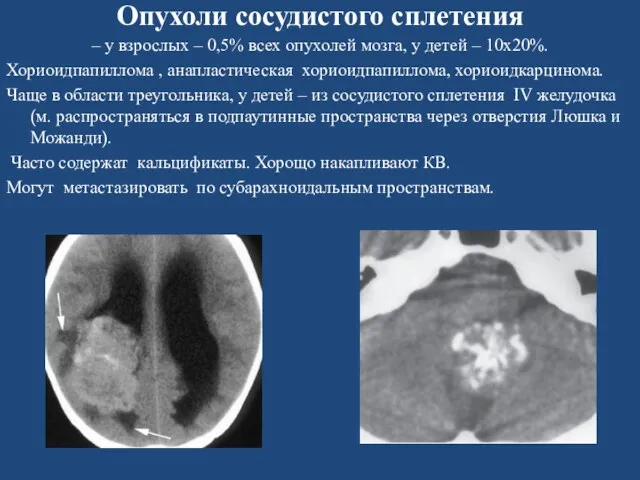
- 50. Опухоли сосудистого сплетения – у взрослых – 0,5% всех опухолей мозга, у детей – 10х20%. Хориоидпапиллома
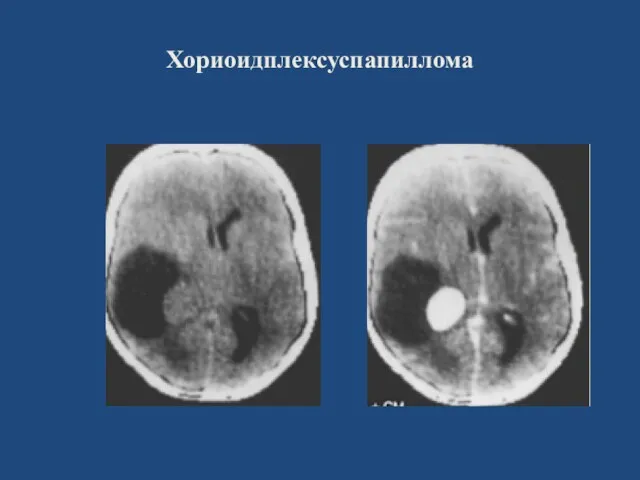
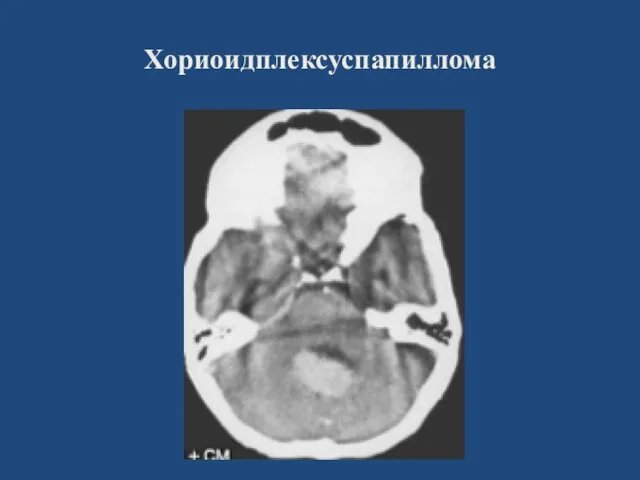
- 51. Хориоидплексуспапиллома
- 52. Хориоидплексуспапиллома
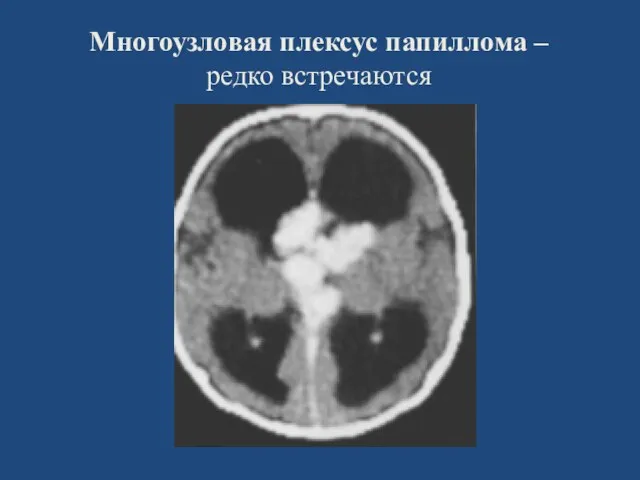
- 53. Многоузловая плексус папиллома – редко встречаются
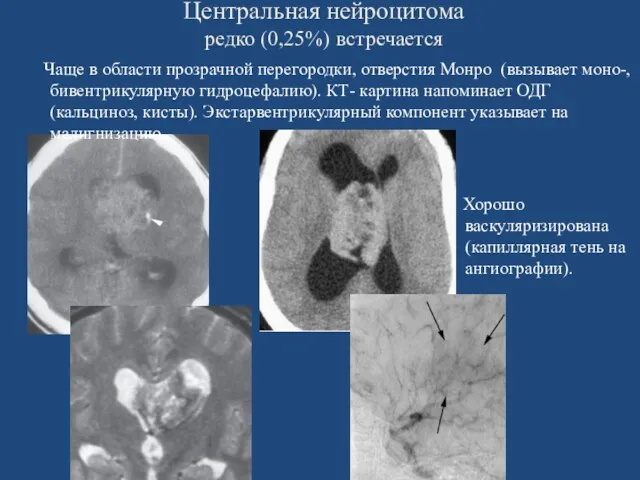
- 54. Центральная нейроцитома редко (0,25%) встречается Чаще в области прозрачной перегородки, отверстия Монро (вызывает моно-, бивентрикулярную гидроцефалию).
- 55. Интравентрикулярные опухоли Melanoma metastasis. Intraventricular meningioma.
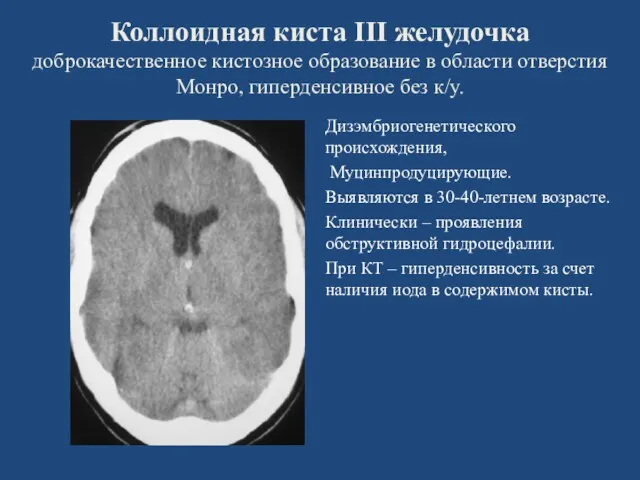
- 56. Коллоидная киста III желудочка доброкачественное кистозное образование в области отверстия Монро, гиперденсивное без к/у. Дизэмбриогенетического происхождения,
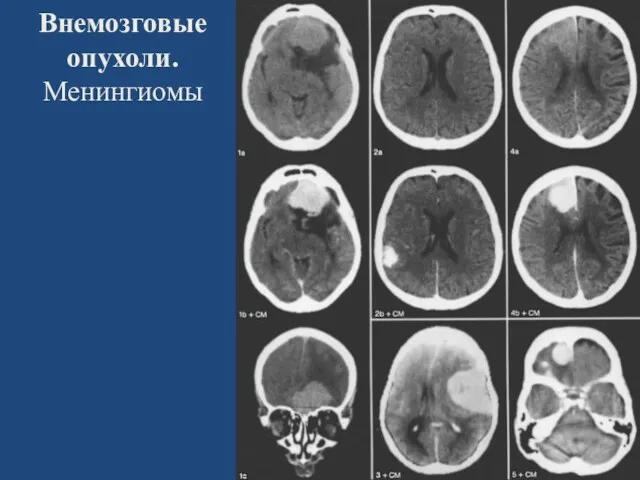
- 57. Внемозговые опухоли. Менингиомы Типичные (до 65 %) Атипичные (до 25%) Анапластические (до 10 %) Локализация: Парасагиттальные
- 58. Менингиома 15-20 % всех опухолей ЦНС Возраст – 40-60 лет, встречается чаще у мужчин (от 2:1
- 59. Внемозговые опухоли. Менингиомы
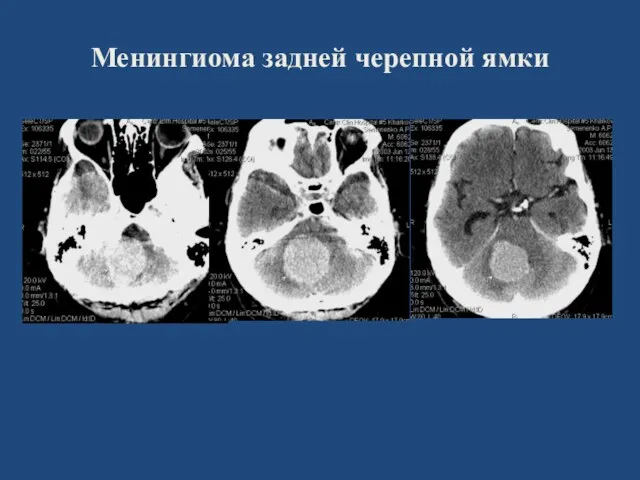
- 60. Менингиома задней черепной ямки
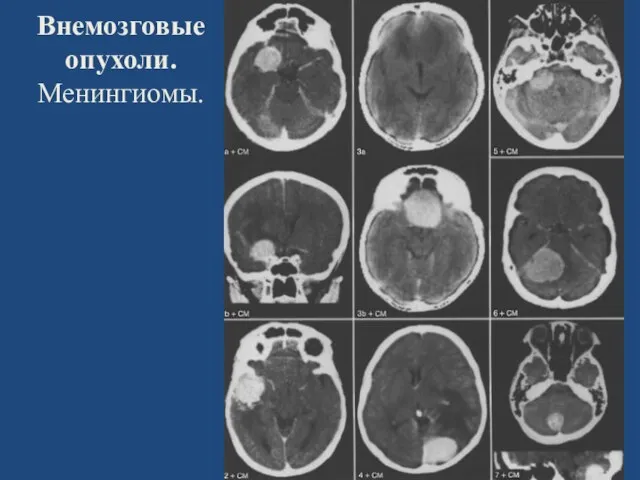
- 61. Внемозговые опухоли. Менингиомы.
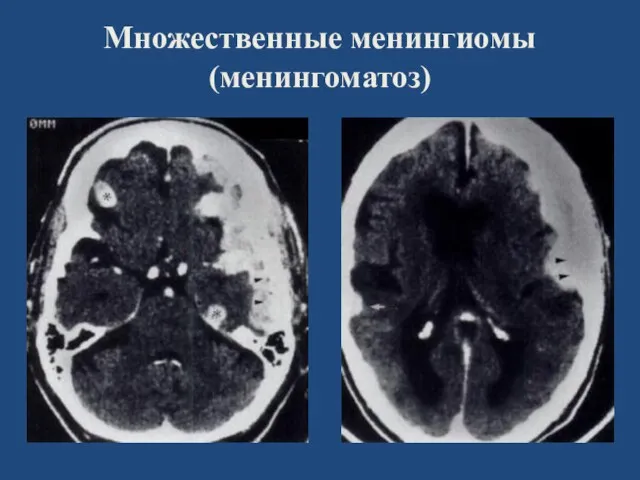
- 62. Множественные менингиомы (менингоматоз)
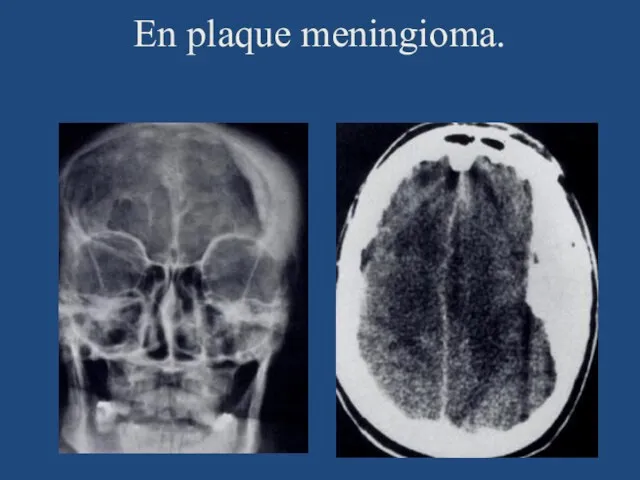
- 63. En plaque meningioma.
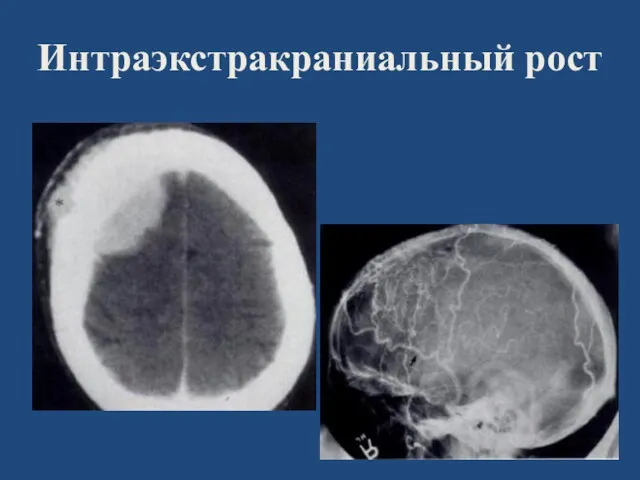
- 64. Интраэкстракраниальный рост
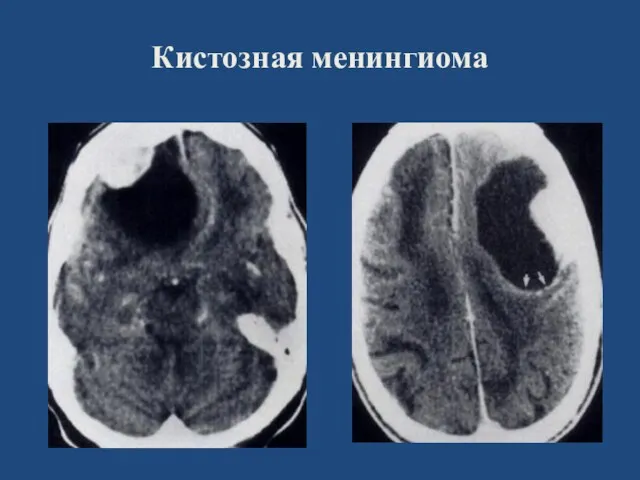
- 65. Кистозная менингиома
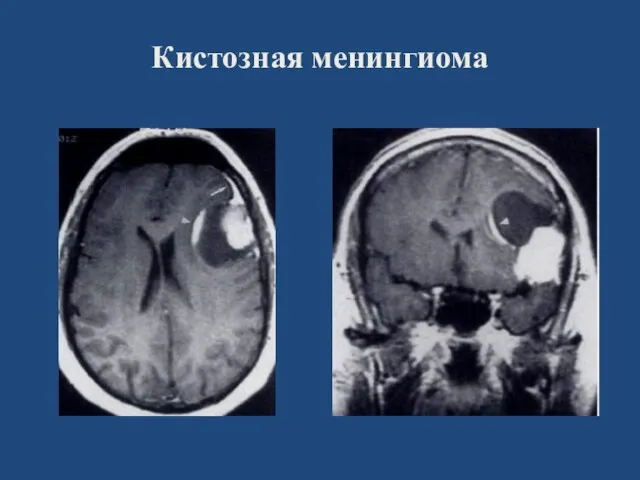
- 66. Кистозная менингиома
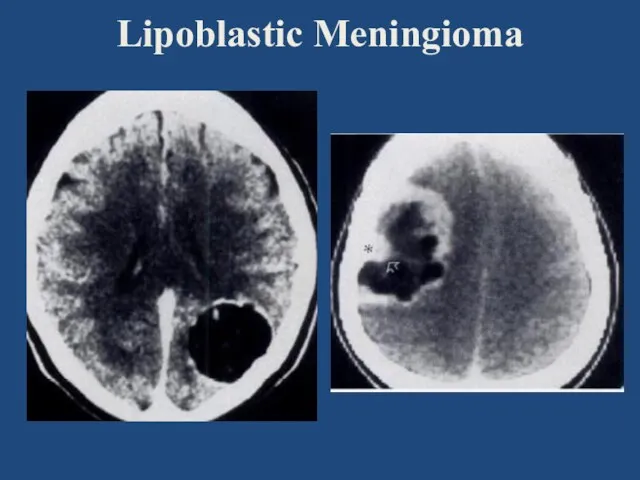
- 67. Lipoblastic Meningioma
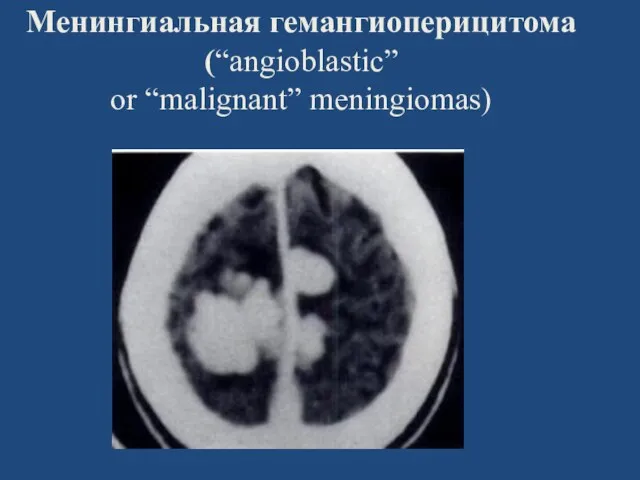
- 68. Менингиальная гемангиоперицитома (“angioblastic” or “malignant” meningiomas)
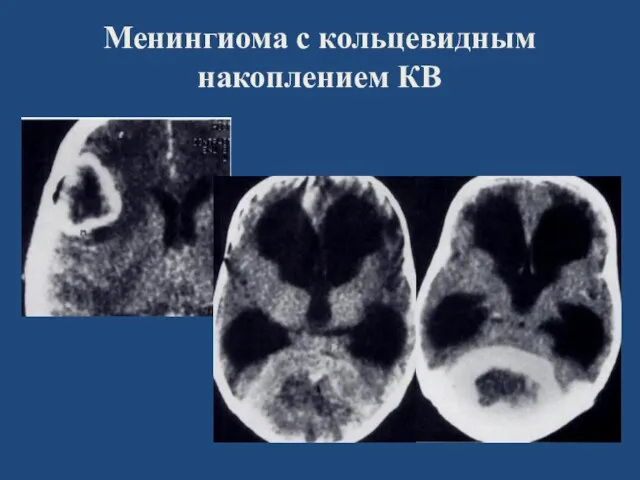
- 69. Менингиома с кольцевидным накоплением КВ
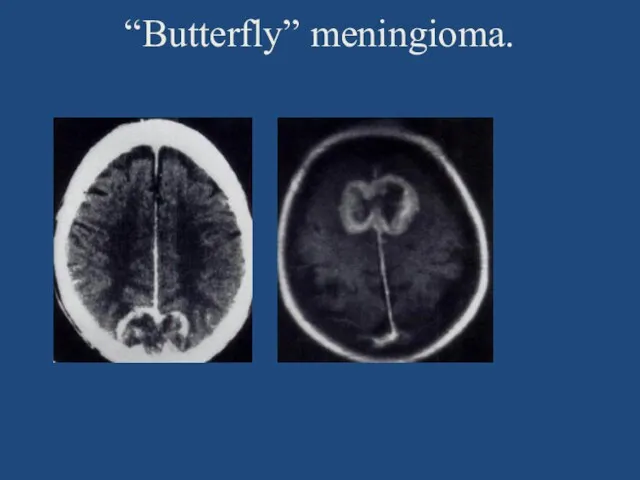
- 70. “Butterfly” meningioma.
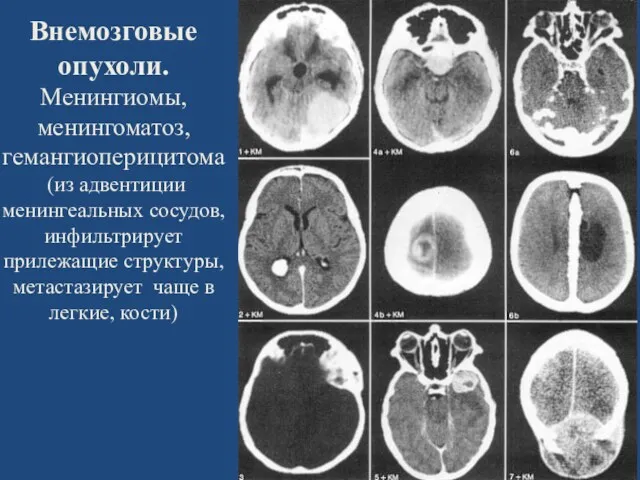
- 71. Внемозговые опухоли. Менингиомы, менингоматоз, гемангиоперицитома (из адвентиции менингеальных сосудов, инфильтрирует прилежащие структуры, метастазирует чаще в легкие,
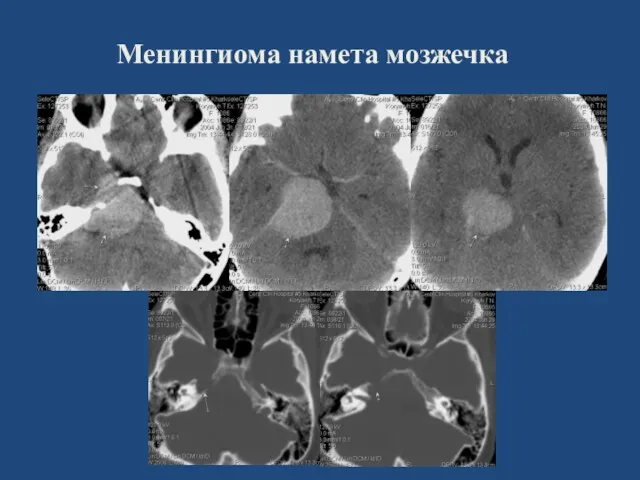
- 72. Менингиома намета мозжечка
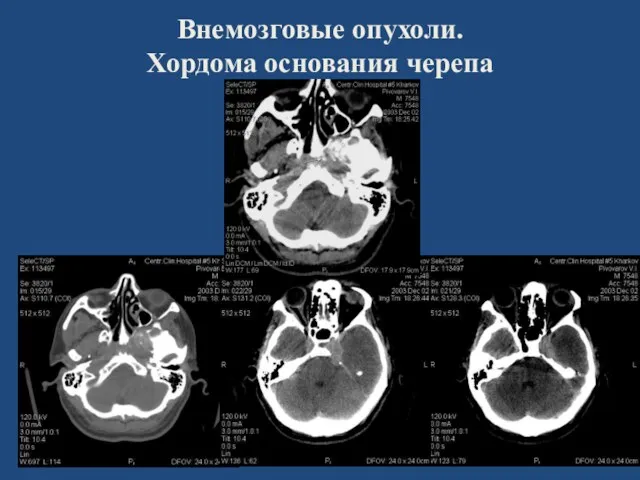
- 73. Хордома Хордомы – редкие опухоли. Чаще у мужчин, в 20-40 лет. Преимущественная локализация: скат, тело основной
- 74. Внемозговые опухоли. Хордома основания черепа
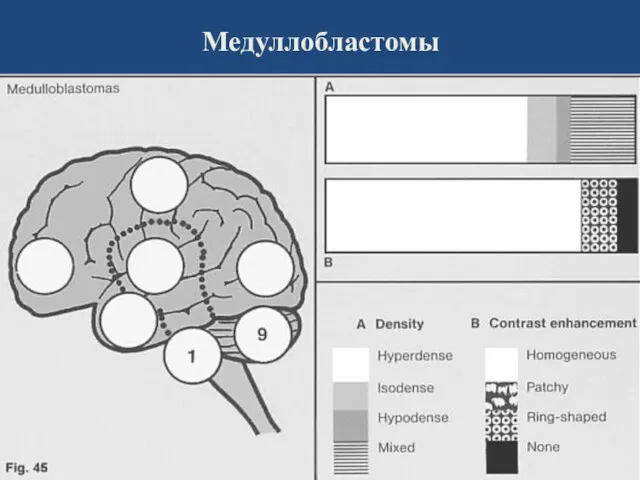
- 75. Медуллобластомы – примитивные нейроэктодермальные опухоли Опухоли ствола до 15-20% опухолей мозга в детском возрасте. Другие формы
- 76. Субтенториальные опухоли (внемозговые) Невриномы V III пары (6-8%) – из шванновских клеток вестибулярной порции. Невриномы V
- 77. Субтенториальные опухоли По локализации: Опухоли мосто-мозжечкового угла Опухоли ствола Опухоли гемисфер и червя мозжечка Препонтийные образования
- 78. Гемангиобластома До 7 % всех опухолей у взрослых (2,5% опухолей ЦНС) 40% - ассоциация с болезнью
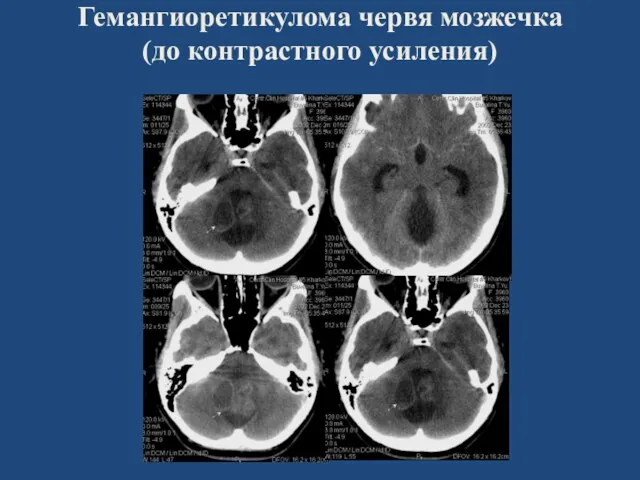
- 79. Гемангиоретикулома червя мозжечка (до контрастного усиления)
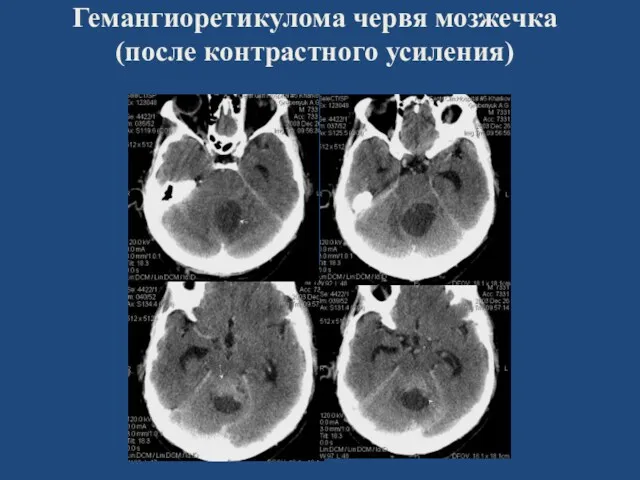
- 80. Гемангиоретикулома червя мозжечка (после контрастного усиления)
- 81. Медуллобластомы (ПНЭТ) Частота – у детей 38% всех супратенториальных опухолей (75% всех МД выявляются у детей
- 82. Медуллобластомы
- 83. Нетипичная картина: нечеткие контуры, вторичная геморрагия, отсутствие парафокального отека, гидроцефалии, отсутствие накопления контрастного вещества, «первичная» лепто-менингиальная
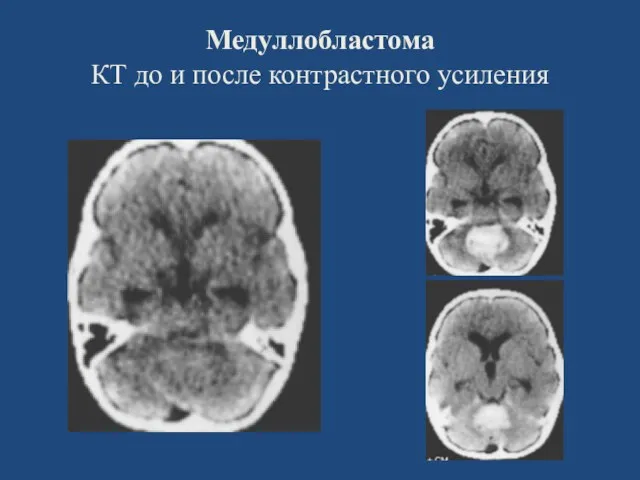
- 84. Медуллобластома КТ до и после контрастного усиления
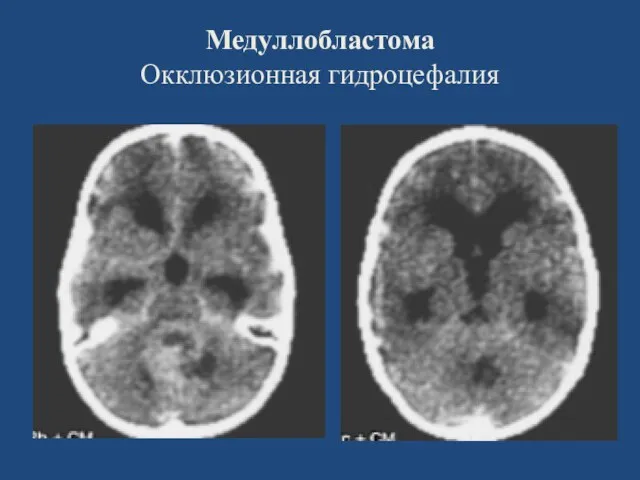
- 85. Медуллобластома Окклюзионная гидроцефалия
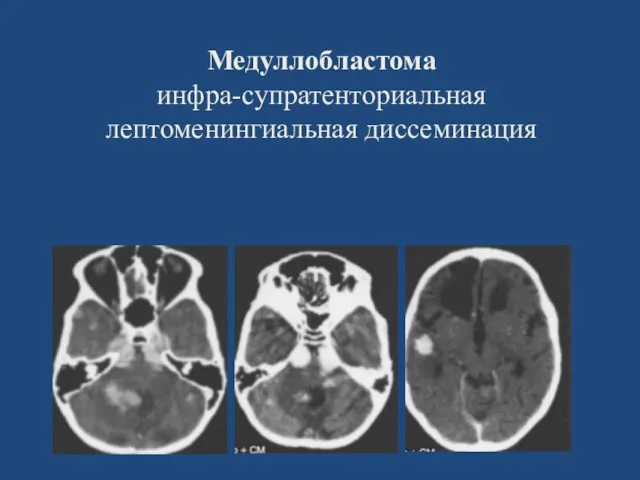
- 86. Медуллобластома инфра-супратенториальная лептоменингиальная диссеминация
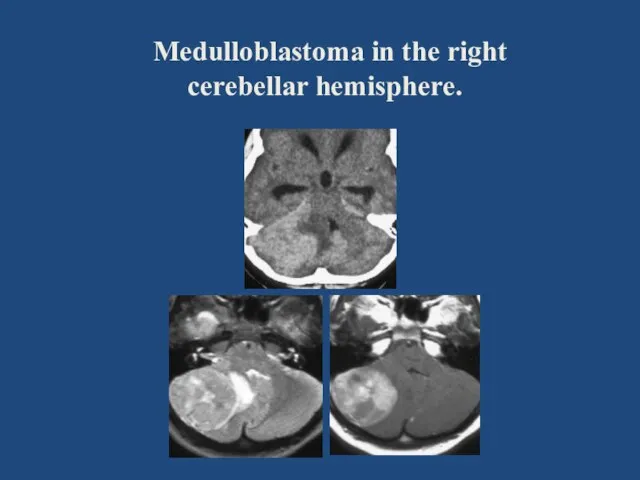
- 87. Medulloblastoma in the right cerebellar hemisphere.
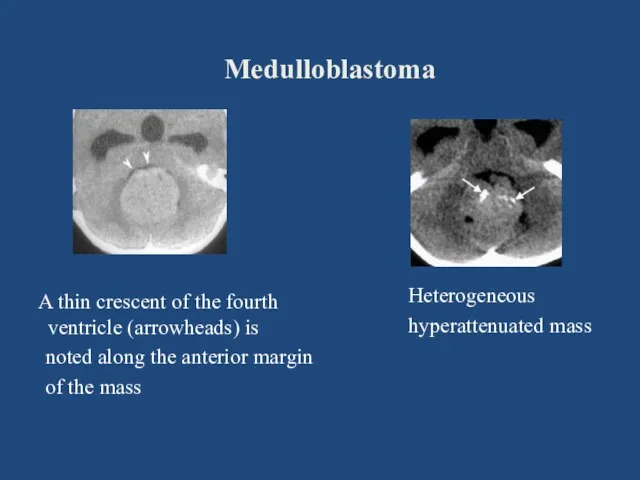
- 88. Medulloblastoma Heterogeneous hyperattenuated mass A thin crescent of the fourth ventricle (arrowheads) is noted along the
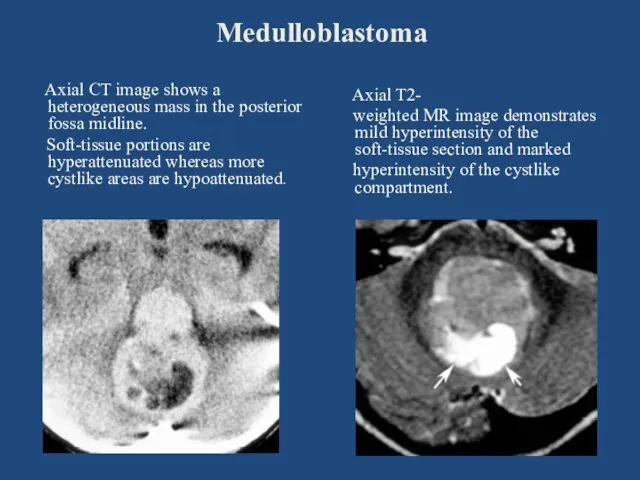
- 89. Medulloblastoma Axial CT image shows a heterogeneous mass in the posterior fossa midline. Soft-tissue portions are
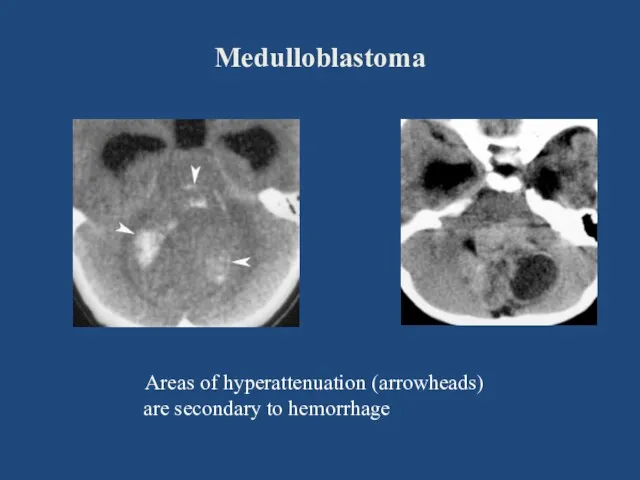
- 90. Medulloblastoma Areas of hyperattenuation (arrowheads) are secondary to hemorrhage
- 91. Образования мосто-мозжечкового угла Невринома слухового нерва Менингиомы Эпидермоидная киста Дермоидная опухоль Арахноидальная киста Гломусная опухоль Паразитарные
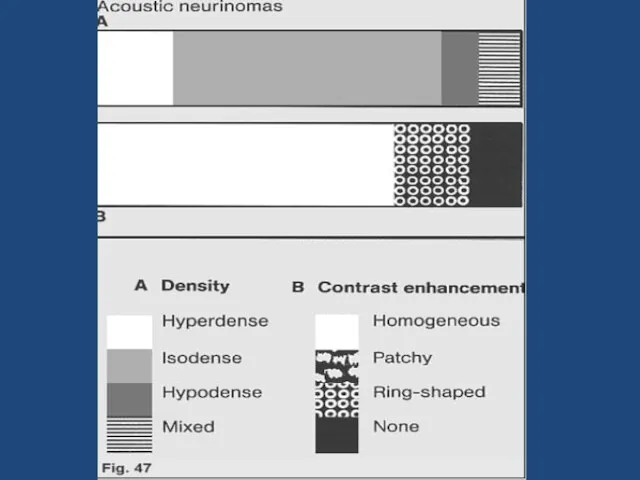
- 92. Невриномы Невриномы V пары (гассерова узла, корешка, I ветви)– очень редко встречаются. Невриномы V III пары
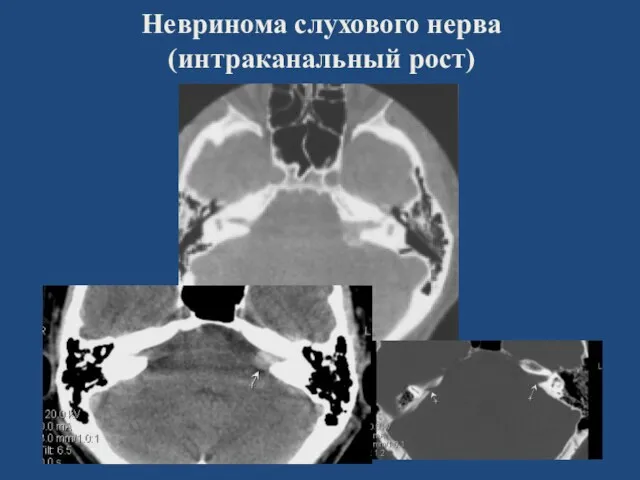
- 94. Невринома слухового нерва (интраканальный рост)
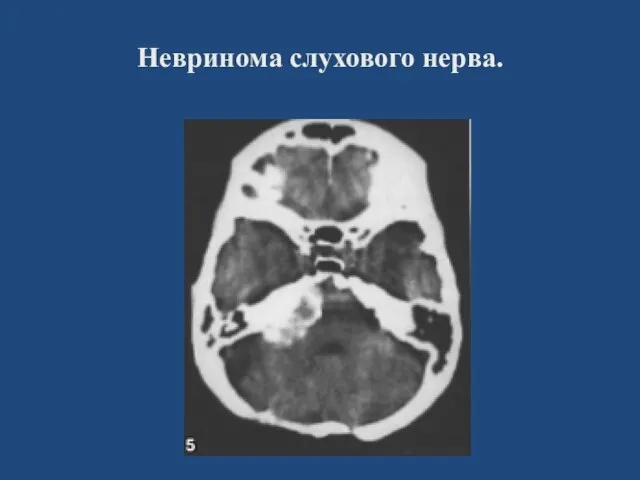
- 95. Невринома слухового нерва.
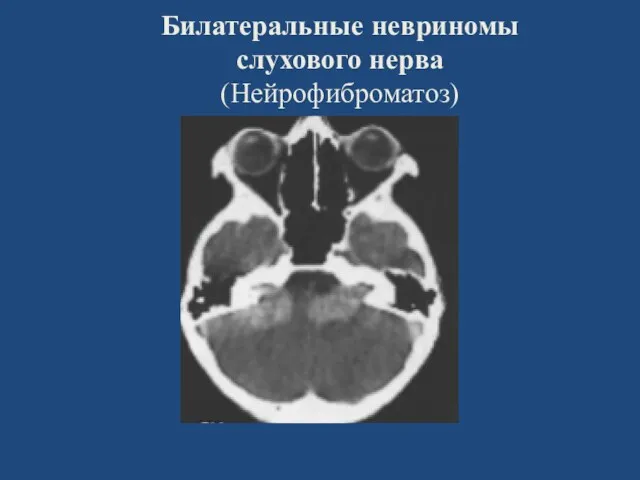
- 96. Билатеральные невриномы слухового нерва (Нейрофиброматоз)
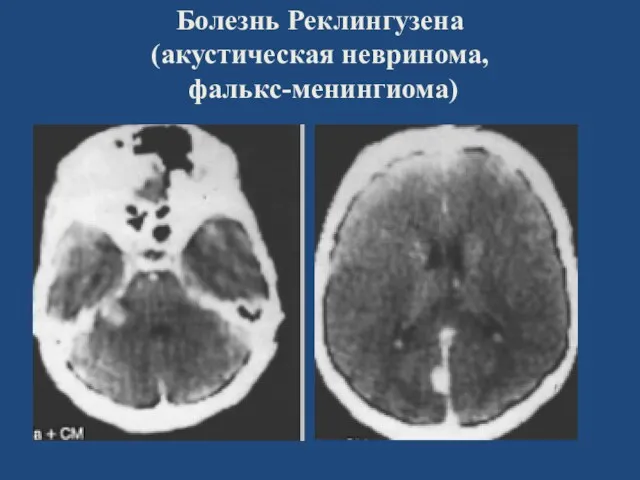
- 97. Болезнь Реклингузена (акустическая невринома, фалькс-менингиома)
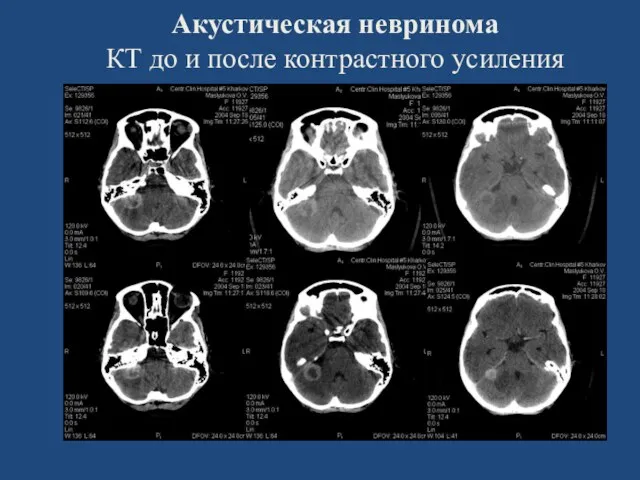
- 98. Акустическая невринома КТ до и после контрастного усиления
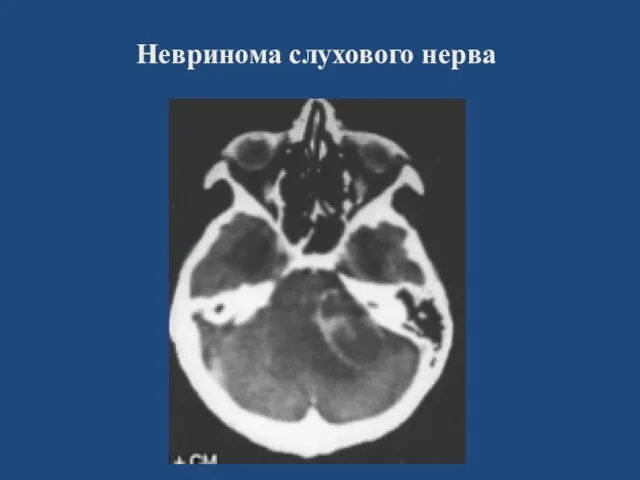
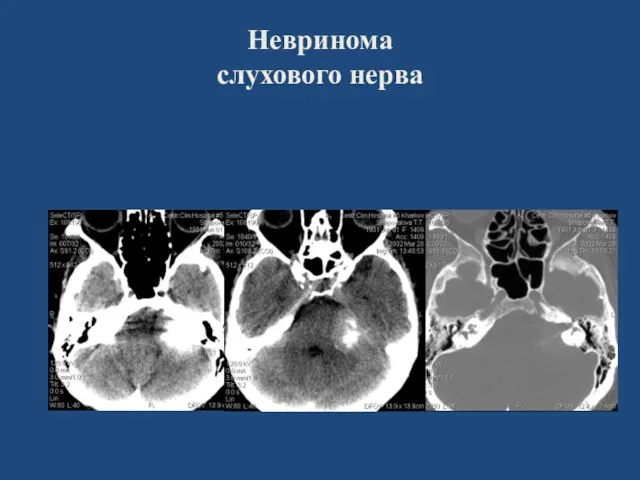
- 99. Невринома слухового нерва
- 100. Невринома слухового нерва
- 101. 5% всех интракраниальных менингиом. Возраст – 45-55 лет. Нередко у больных нейрофиброматозом. Характерно: широкое прикрепление к
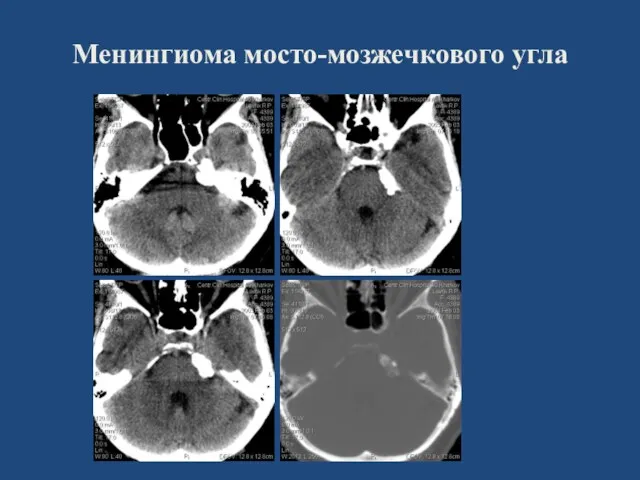
- 102. Менингиома мосто-мозжечкового угла
- 103. до 15-20% опухолей мозга в детском возрасте. Ранее – применялись палиативные методы лечения. Сейчас считается, что
- 104. Опухоли ствола Типы роста: Экспансивно растущие (узловой тип ): пилоидные астроцитомы – характерно – кистозный компонент
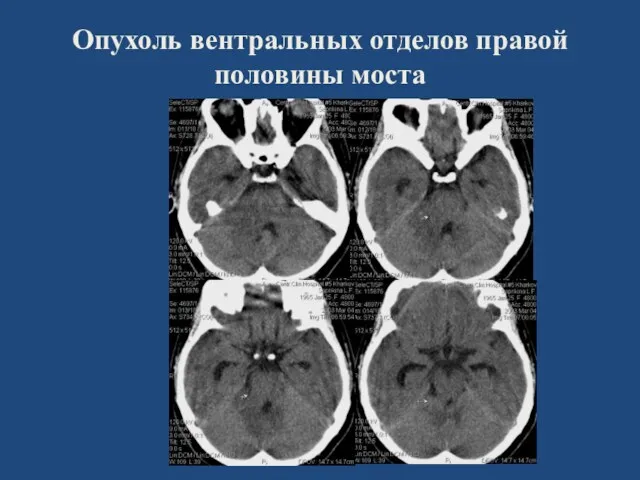
- 105. Опухоль вентральных отделов правой половины моста
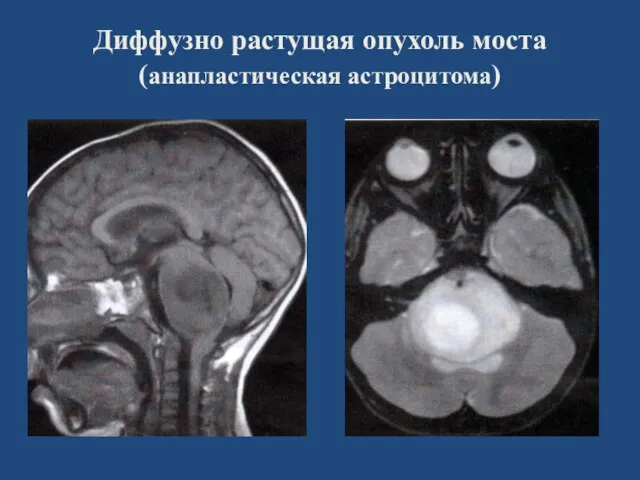
- 106. Диффузно растущая опухоль моста (анапластическая астроцитома)
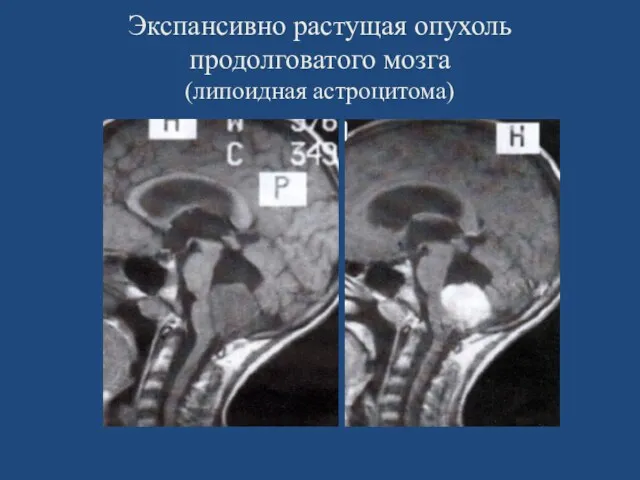
- 107. Экспансивно растущая опухоль продолговатого мозга (липоидная астроцитома)
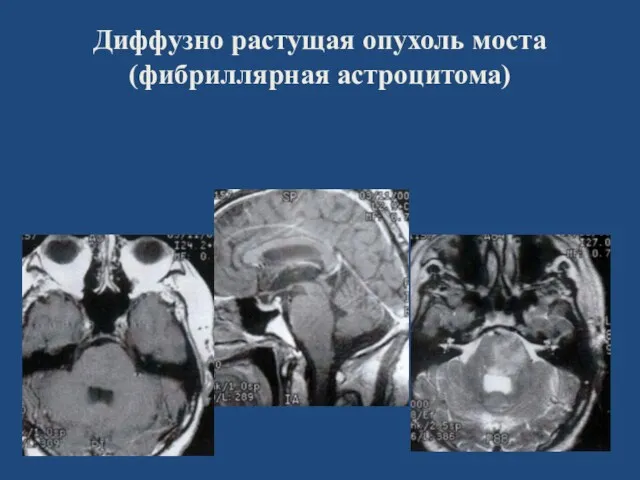
- 108. Диффузно растущая опухоль моста (фибриллярная астроцитома)
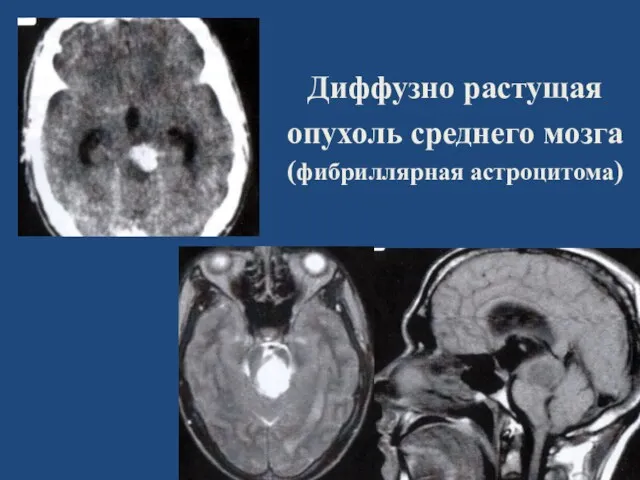
- 109. Диффузно растущая опухоль среднего мозга (фибриллярная астроцитома)
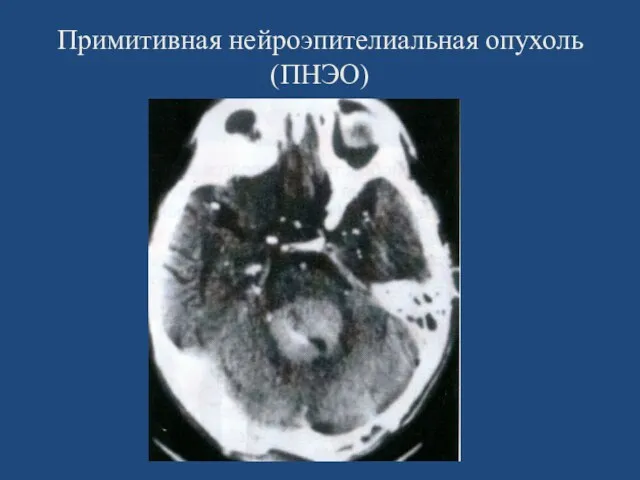
- 110. Примитивная нейроэпителиальная опухоль (ПНЭО)
- 111. Селлярные и околоселлярные образования Аденомы Краниофарингиомы Кисты кармана Ратке Менингиомы Тератомы, дермоидные кисты Герминомы Глиомы зрительных
- 112. СЕЛЛЯРНАЯ ОБЛАСТЬ: Турецкое седло с содержимым, цистерны с гипоталамусом, кавернозные синусы, дно третьего желудочка. Опухоли селлярной
- 113. Аденомы гипофиза По размеру Микроаденома Небольшая (15-25 Средних размеров (25-35 мм) Большая (36-59 мм) Гигантская По
- 114. Аденомы (4-15%) наиболее часто – пролактинома – из аденогипофиза. 25% - нефункционирующие. Клиника – компрессия или
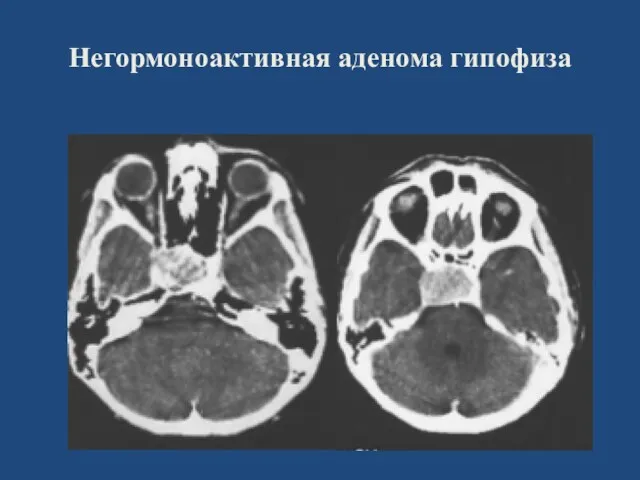
- 116. Негормоноактивная аденома гипофиза
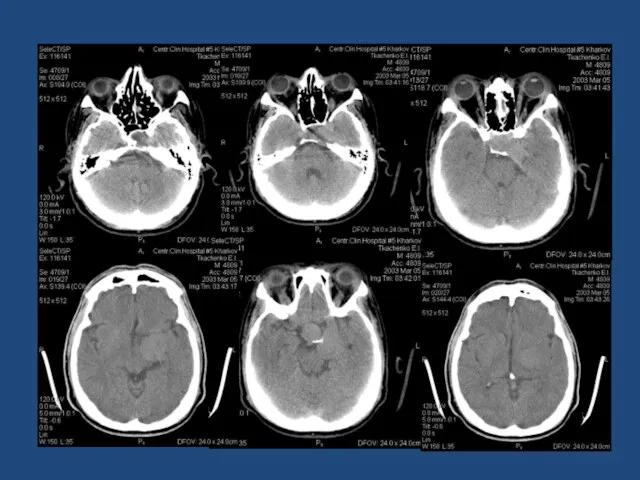
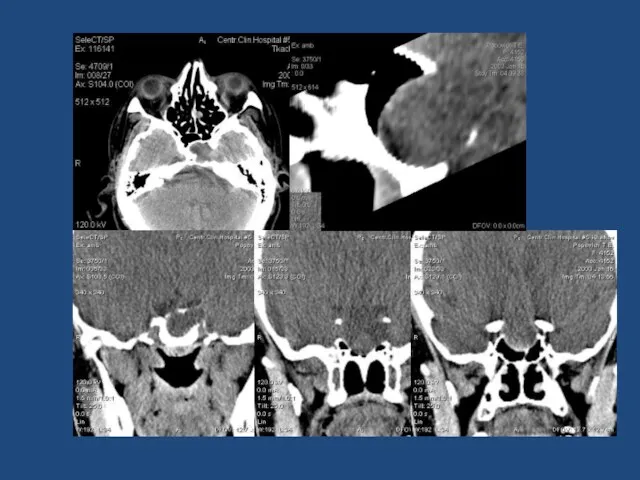
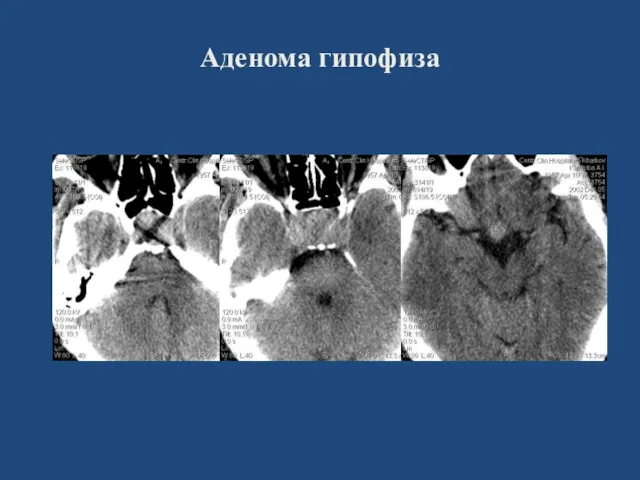
- 119. Аденома гипофиза
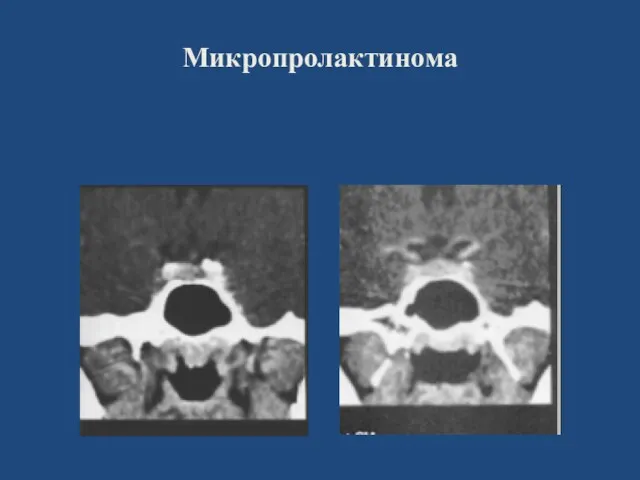
- 120. Микропролактинома
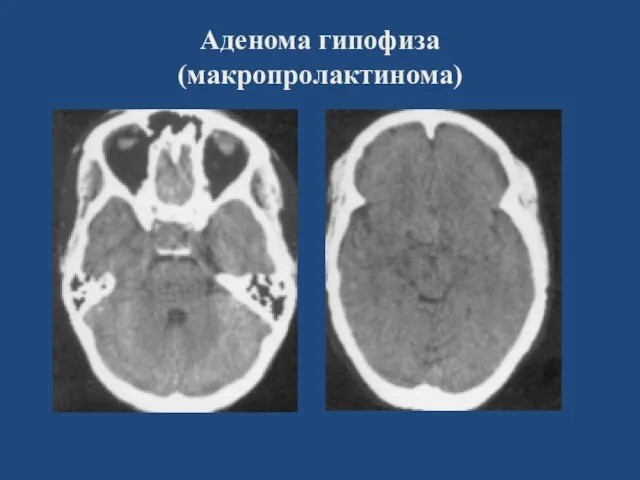
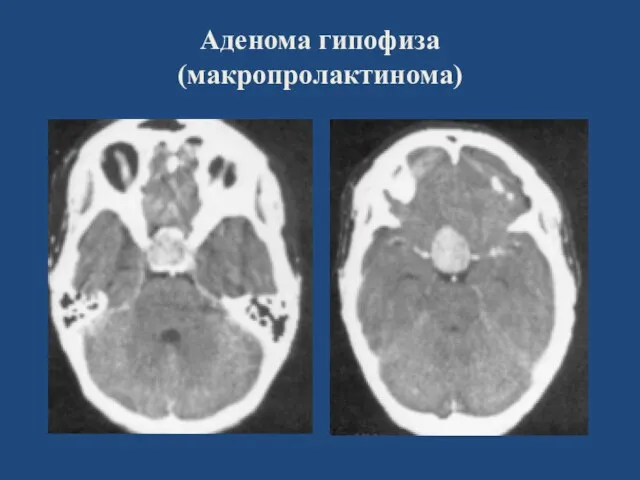
- 121. Аденома гипофиза (макропролактинома)
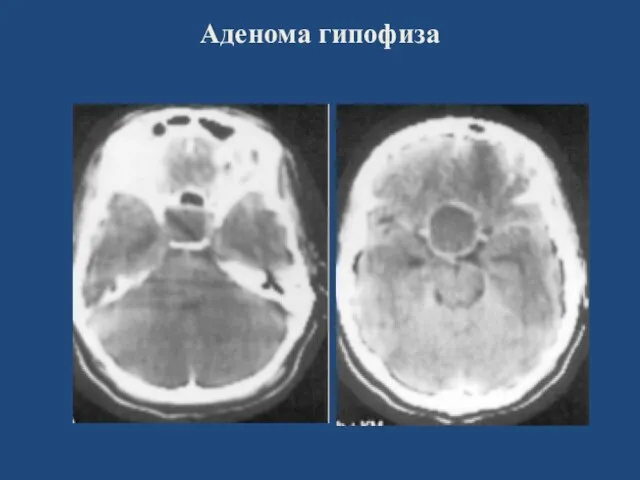
- 122. Аденома гипофиза
- 123. Аденома гипофиза (макропролактинома)
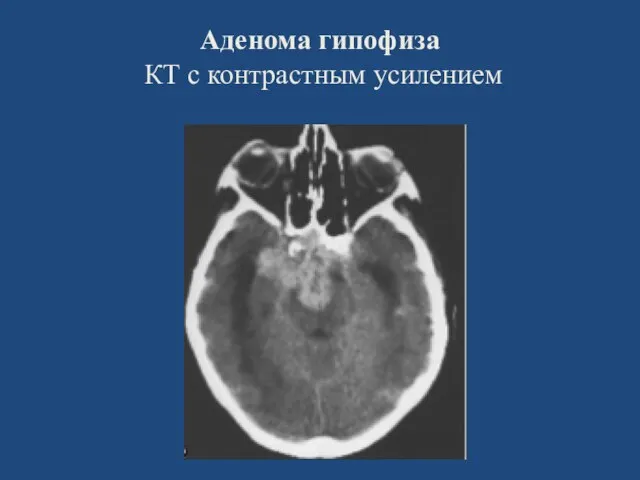
- 124. Аденома гипофиза КТ с контрастным усилением
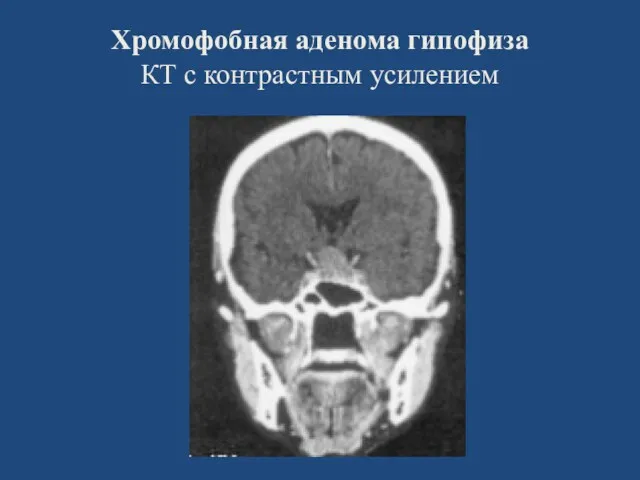
- 125. Хромофобная аденома гипофиза КТ с контрастным усилением
- 126. Менингиомы селлярной локализации По локализации: Гребня основной кости Диафрагмы тур. седла Стенки кавернозгного синуса Бугорка тур.
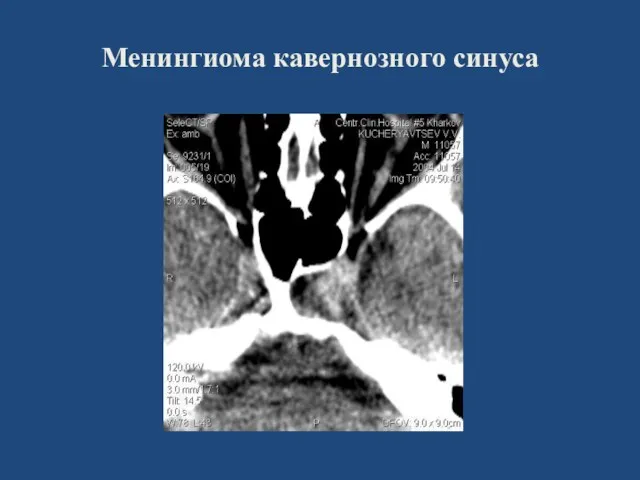
- 127. Менингиома кавернозного синуса
- 128. Краниофарингиомы Из остатков эмбрионального эпителия кранио-фарингеального протока (от дна III желудочка до стенки глотки) м. встречаться
- 129. Краниофарингиома Эндосупраселлярные (исходят из эпиталия на уровне аденогипофиза, стебель гипофиза атрофируется, сдавливается, включается в опухолевую капсулу.
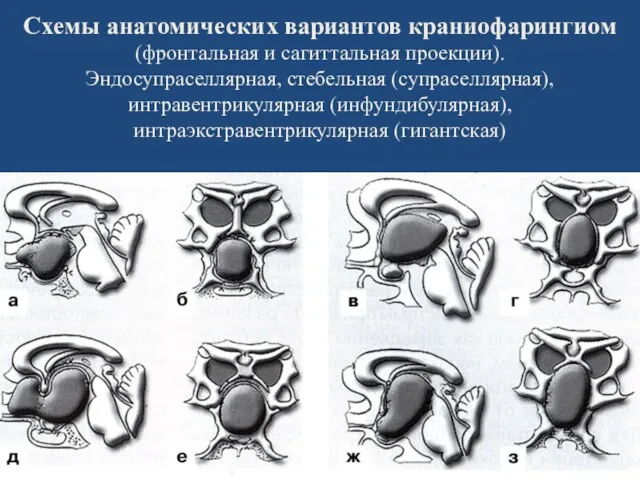
- 130. Схемы анатомических вариантов краниофарингиом (фронтальная и сагиттальная проекции). Эндосупраселлярная, стебельная (супраселлярная), интравентрикулярная (инфундибулярная), интраэкстравентрикулярная (гигантская)
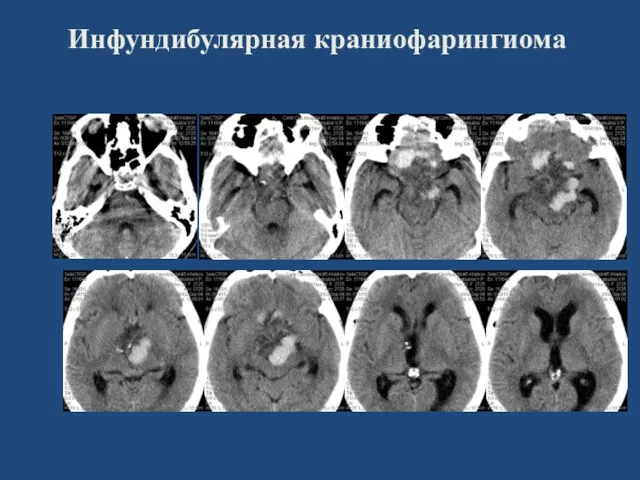
- 131. Инфундибулярная краниофарингиома
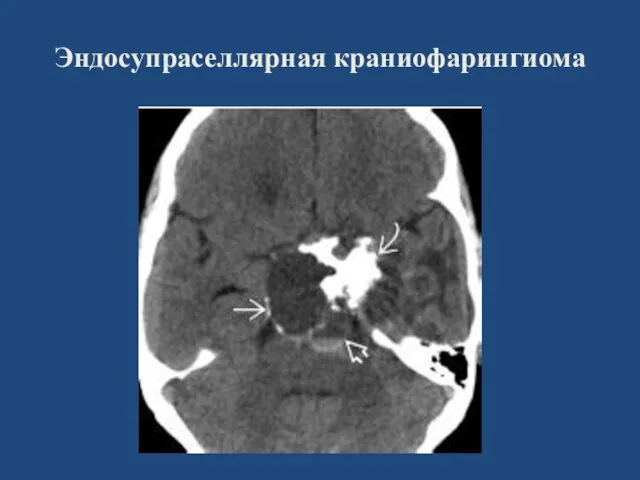
- 132. Эндосупраселлярная краниофарингиома
- 133. Глиомы хиазмы и гипоталамуса 3-7% среди интракраниальных опухолей у детей. В 20-30% - ассоциируются с нейрофиброматозом
- 134. Глиома зрительного нерва, хиазмы, гипоталамуса (в 20-50% - при нейрофиброматозе 1 – болезнь Реклингаузена. Чаще это
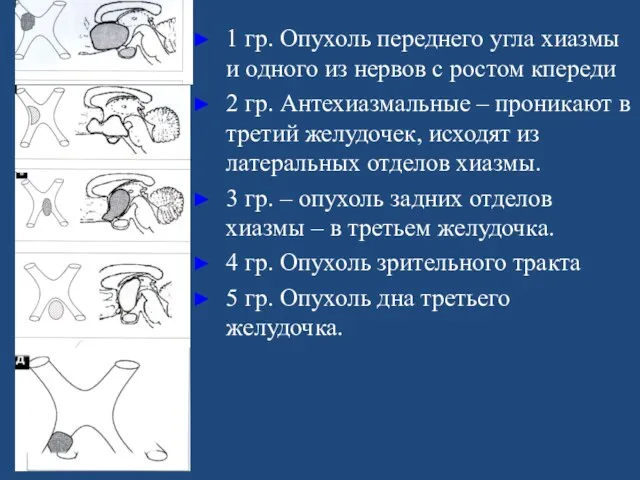
- 135. 1 гр. Опухоль переднего угла хиазмы и одного из нервов с ростом кпереди 2 гр. Антехиазмальные
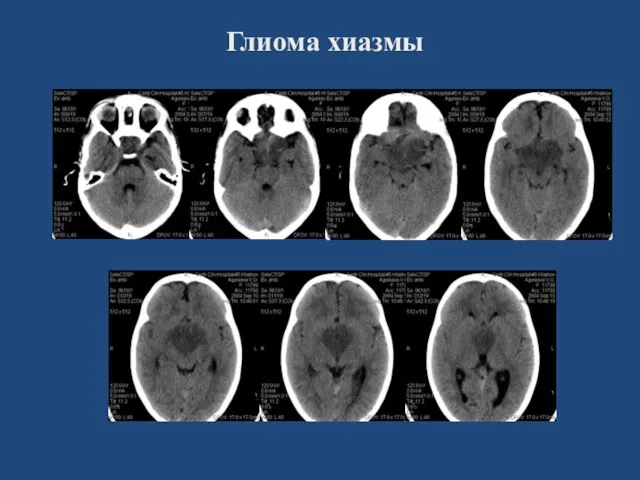
- 136. Глиома хиазмы
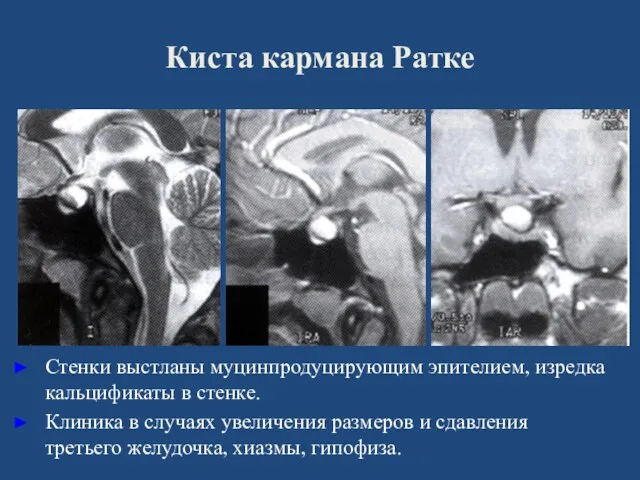
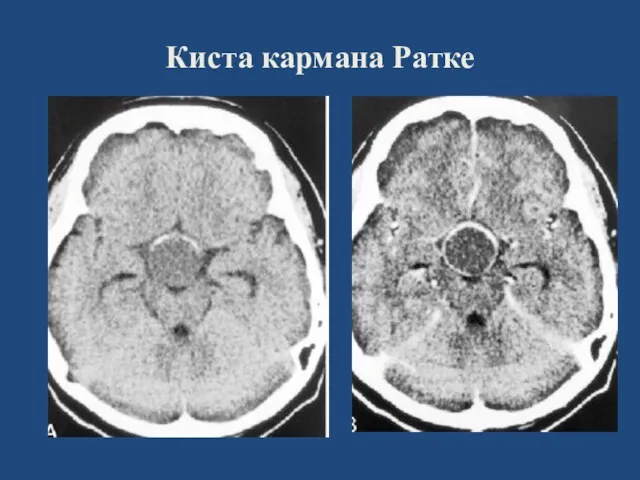
- 137. Киста кармана Ратке Стенки выстланы муцинпродуцирующим эпителием, изредка кальцификаты в стенке. Клиника в случаях увеличения размеров
- 138. Киста кармана Ратке
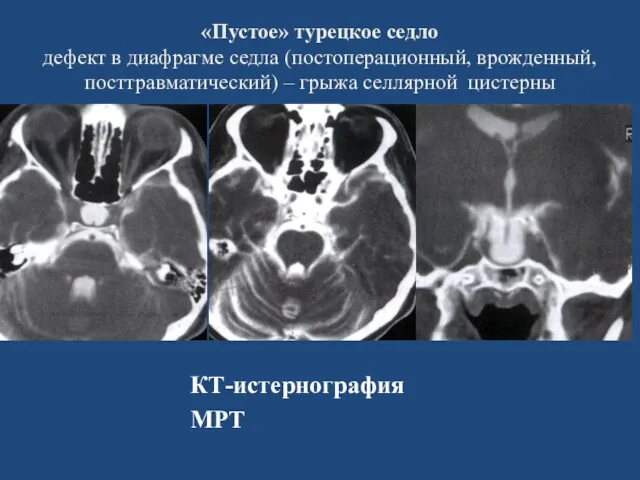
- 139. «Пустое» турецкое седло дефект в диафрагме седла (постоперационный, врожденный, посттравматический) – грыжа селлярной цистерны КТ-истернография МРТ
- 140. Опухоли пинеальной области Пинеальная область: шишковидная железа, зрительные бугры, задние отделы третього желудочка, огибающие цистерны, цистерна
- 141. Опухоли пинеальной области Классификация Герминативноклеточные опухоли (герминомы, тератомы, хориоэпителиома, эмбриональный рак, карцинома желточного мешка, смешанные герминогенные
- 142. Герминомы чаще у мальчиков, пик заболеваемости – 2 декада, эндокринный синдром (преждевременное половое развитие), гидроцефалия Субэпендимарное
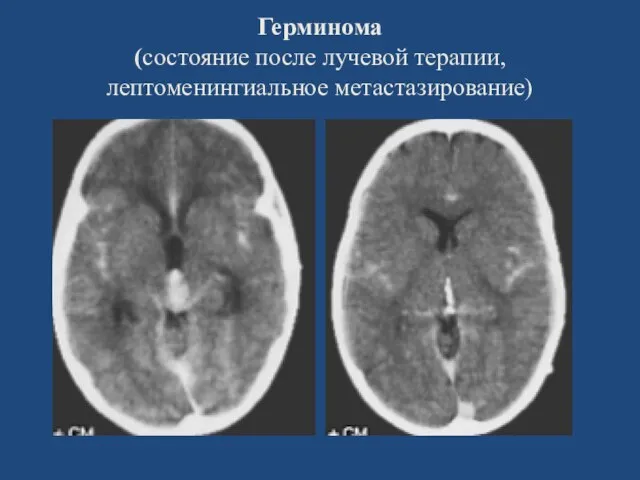
- 143. Герминома (состояние после лучевой терапии, лептоменингиальное метастазирование)
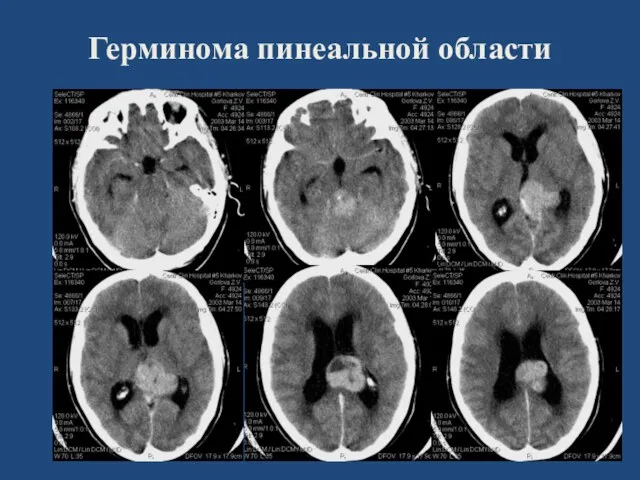
- 144. Герминома пинеальной области
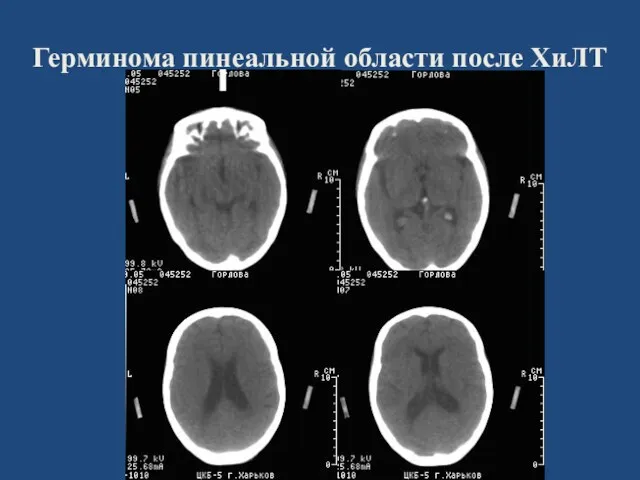
- 145. Герминома пинеальной области после ХиЛТ
- 146. Метастазы (6-10%) Определить вид и локализацию первичных опухолей невозможно. Предпочтительной локализации метастазов нет. Чаще – бронхогенный
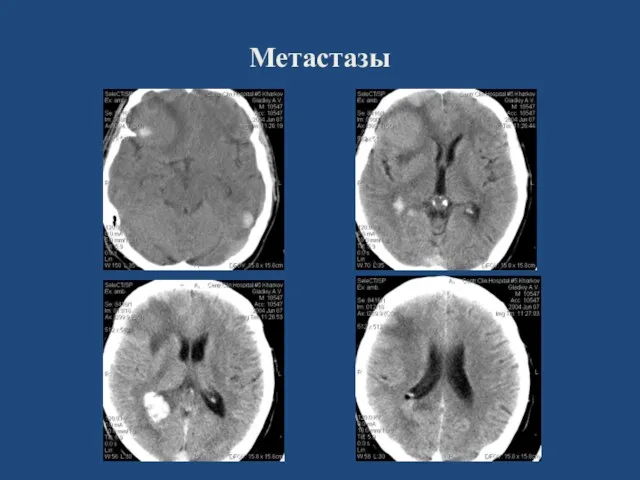
- 147. Метастазы
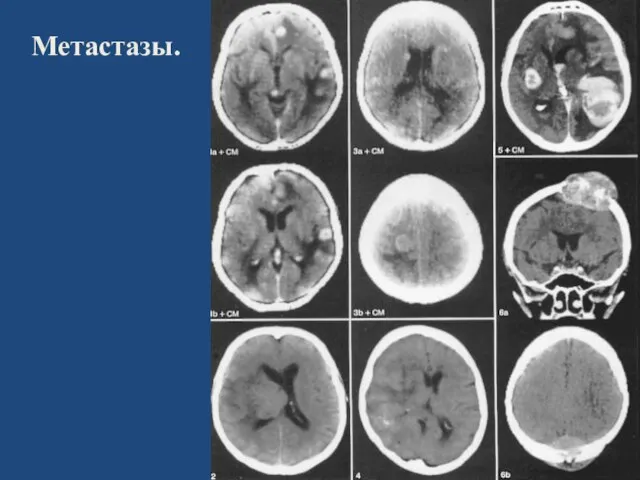
- 148. Метастазы.
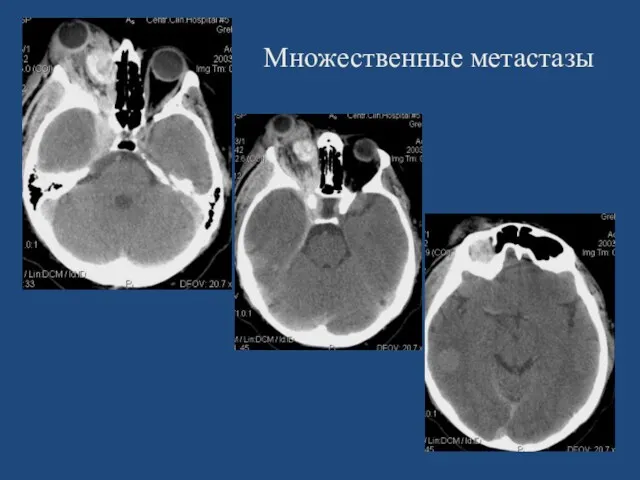
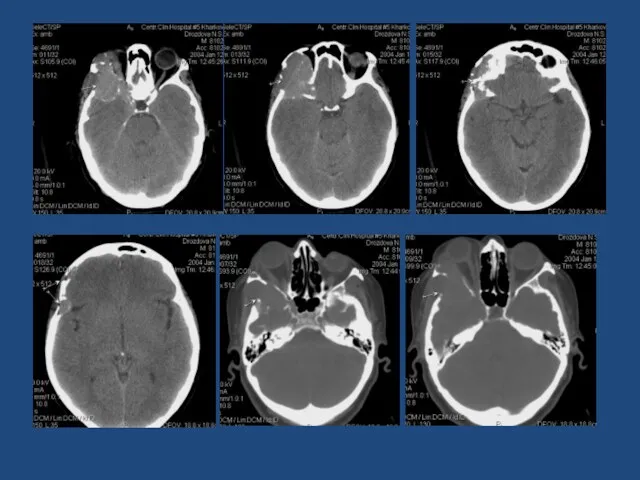
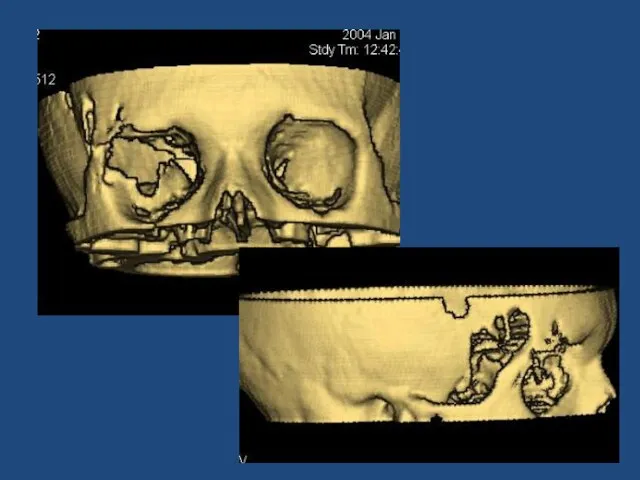
- 149. Множественные метастазы
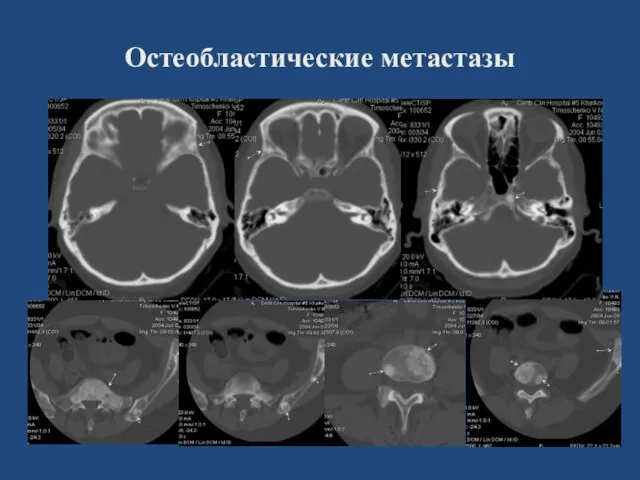
- 152. Остеобластические метастазы
- 154. Скачать презентацию



















































 СПИД. ВИЧ-инфекция
СПИД. ВИЧ-инфекция Несахарный диабет
Несахарный диабет Походная медицина
Походная медицина Неврозы и неврозоподобные состояния
Неврозы и неврозоподобные состояния Детский церебральный паралич
Детский церебральный паралич Переломы костей плеча
Переломы костей плеча Медико-профилактические аспекты близорукости у детей школьного возраста
Медико-профилактические аспекты близорукости у детей школьного возраста Сучасні моделі ендоскопів, інструментарію і допоміжного обладнання
Сучасні моделі ендоскопів, інструментарію і допоміжного обладнання Туберкулез костей и суставов
Туберкулез костей и суставов Hormones. Régulation du métabolisme
Hormones. Régulation du métabolisme Безопасность гемотрансфузии и гемокоррекции в педиатрической практике
Безопасность гемотрансфузии и гемокоррекции в педиатрической практике Лабораторная диагностика (ВОЗ)
Лабораторная диагностика (ВОЗ) Особенности аппаратной чистки лица
Особенности аппаратной чистки лица Общие основы массажа
Общие основы массажа Пульпиты. Классификация
Пульпиты. Классификация Шаншаров-фарм жшс кәсіпорынында сасықшөп тұндырмасы өндіріс үрдісін қарқындату
Шаншаров-фарм жшс кәсіпорынында сасықшөп тұндырмасы өндіріс үрдісін қарқындату Внутриутробное развитие организма. Развитие после рождения
Внутриутробное развитие организма. Развитие после рождения Грипп: этиология, эпидемиология, клиника, лечение
Грипп: этиология, эпидемиология, клиника, лечение Наследственные болезни человека
Наследственные болезни человека Заболевания пищеварительной системы
Заболевания пищеварительной системы Научно – обоснованная медицинская практика. Поиск доказательной информации. Базы данных
Научно – обоснованная медицинская практика. Поиск доказательной информации. Базы данных Неотложная медицинская помощь и лечение при астматическом статусе
Неотложная медицинская помощь и лечение при астматическом статусе Сибирская язва
Сибирская язва Лекарственные растения и сырье, содержащие жиры и жироподобные вещества. (Лекция 6)
Лекарственные растения и сырье, содержащие жиры и жироподобные вещества. (Лекция 6) Период грудного возраста
Период грудного возраста Белый порок сердца
Белый порок сердца Лабораторная диагностика стафилококковой инфекции
Лабораторная диагностика стафилококковой инфекции Понятие стресс. Фазы стресса. Схема развития стресс-реакции
Понятие стресс. Фазы стресса. Схема развития стресс-реакции