Содержание
- 2. Довести до сведения будущих врачей анатомо-физиологические сведения о поджелудочной железе, этиологию, патогенез, классифи-кацию, клинику, диагностику и
- 3. 1. Актуальность темы. 2. Анатомо-физиологические сведения о поджелудочной железе. 3. Этиология острого панкреатита. 4. Патогенез. 5.
- 4. Актуальность Больные с острым панкреатитом составляют 5-10% от общего числа пациентов хирургического профиля, занимая 2-3 место
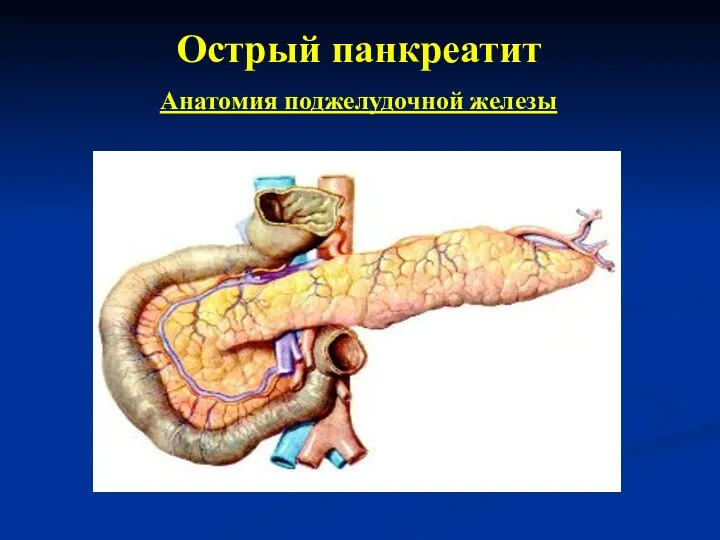
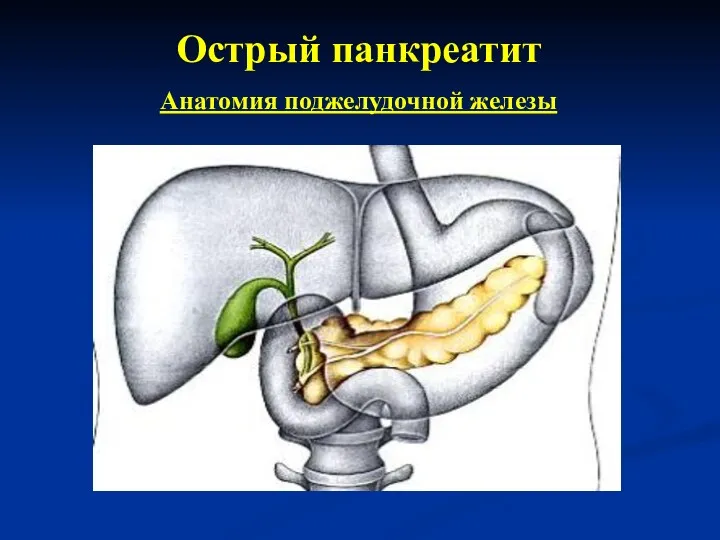
- 5. Острый панкреатит Анатомия поджелудочной железы
- 6. Острый панкреатит Анатомия поджелудочной железы
- 7. Острый панкреатит Физиология поджелудочной железы Экзокринная функция железы сводится к секреции панкреати-ческого сока (за сутки –
- 8. Острый панкреатит Этиология 1. Билиарные причины (холедохолитиаз, папиллит, дивер-тикул, стеноз, спазм БСДК, врожденные аномалии желчевыводящих путей,
- 9. Острый панкреатит Этиология 5. Системные нарушения (почечная недостаточность, уре-мия, саркоидоз). 6. Вирусные и бактериальные инфекции, глистные
- 10. Острый панкреатит Патогенез ▪ Активированные под влиянием лизосомальных ферментов протеазы- (первичные факторы агрессии), особенно трипсин, не
- 11. Острый панкреатит Классификация Острый панкреатит средней степени тяжести. Острый панкреатит с тяжелым течением. Острые жидкостные образования.
- 12. Острый панкреатит Классификация Панкреатит отечный (интерстициальный). Панкреатит некротический (панкреонекроз) стерильный: а – по характеру некротического поражения:
- 13. Острый панкреатит Классификация Осложнения острого панкреатита: а – парапанкреатический инфильтрат; б – панкреатогенный абсцесс; в –
- 14. Острый панкреатит Классификация Фазы течения I фаза - ферментативная (первые 5 суток): ▪ тяжёлый острый панкреатит
- 15. Острый панкреатит Клиника Общая симптоматика Триада Мондора (боль, рвота, метеоризм). Симптомы: Керте, Мейо-Робсона, Вос-кресенского, Мондора, Куллена,
- 16. Острый панкреатит Клиника Виды клинического течения по степени тяжести: ▪ легкое; ▪ средней степени тяжести; ▪
- 17. Острый панкреатит Клиника Тяжелый панкреатит (при наличии хотя бы 2-х признаков) а) клинические симптомы: ▪ перитонеальный
- 18. Острый панкреатит Диагностика Лабораторная диагностика: 1. Развернутый анализ крови: лейкоцитоз, ускорение СОЭ, сдвиг в формуле влево,
- 19. Острый панкреатит Диагностика Инструментальная диагностика: УЗИ Компьютерная томография Магнитная резонансная томография Чрескожная пункция и аспирация под
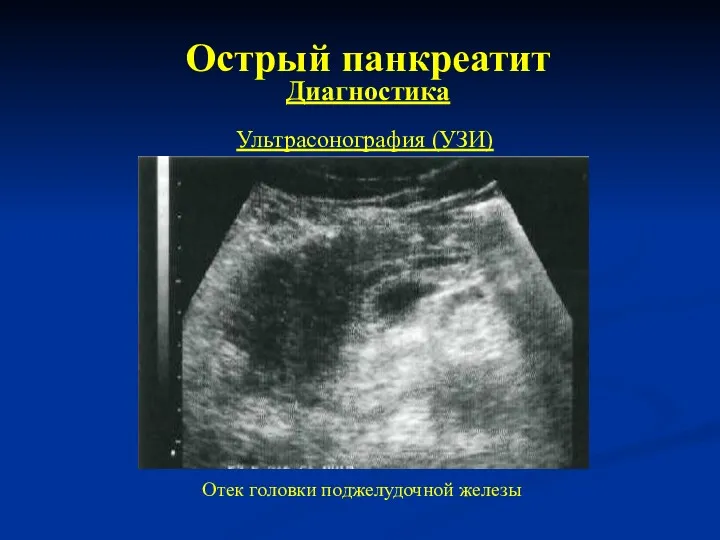
- 20. Острый панкреатит Диагностика Ультрасонография (УЗИ) Отек головки поджелудочной железы
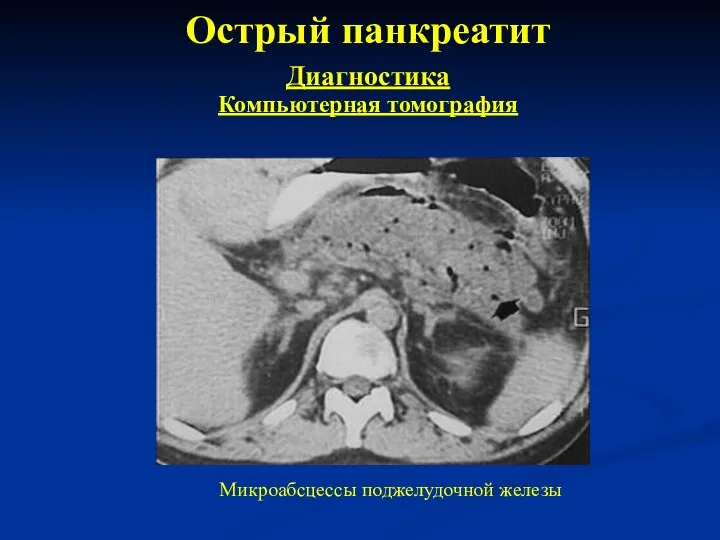
- 21. Острый панкреатит Диагностика Компьютерная томография Микроабсцессы поджелудочной железы
- 22. Острый панкреатит Диагностика Показания к выполнению КТ 1. Верификация клинической формы острого панкреатита при недостаточной информации
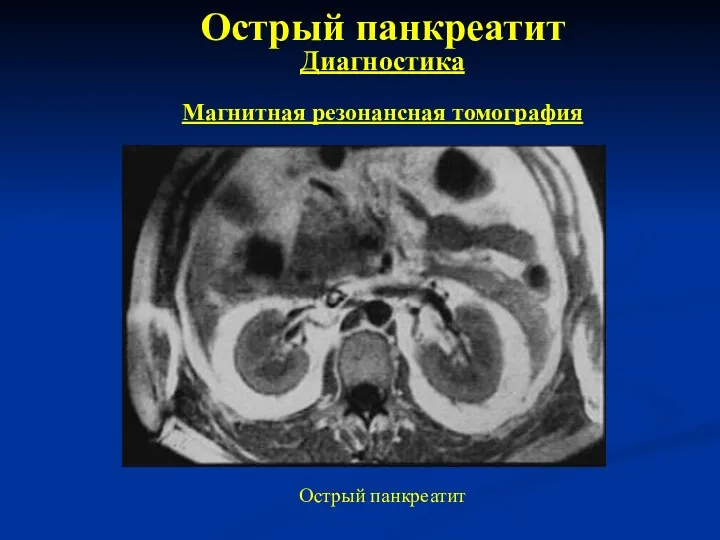
- 23. Острый панкреатит Диагностика Магнитная резонансная томография Острый панкреатит
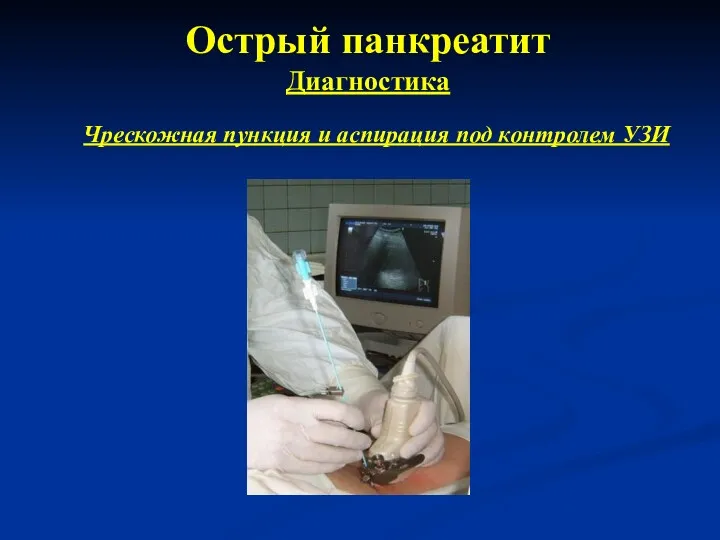
- 24. Острый панкреатит Диагностика Чрескожная пункция и аспирация под контролем УЗИ
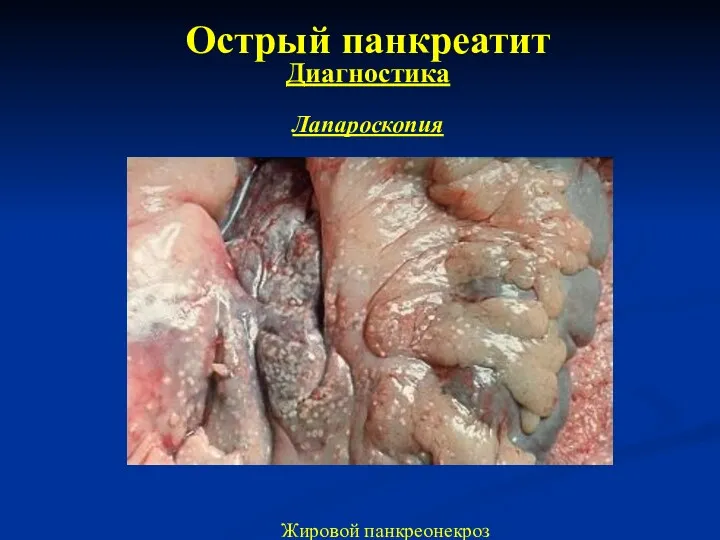
- 25. Острый панкреатит Диагностика Лапароскопия Жировой панкреонекроз
- 26. Острый панкреатит Диагностика Показания к выполнению лапароскопии 1. Верификация формы клинически диагностированного панкреонекроза и дренирования брюшной
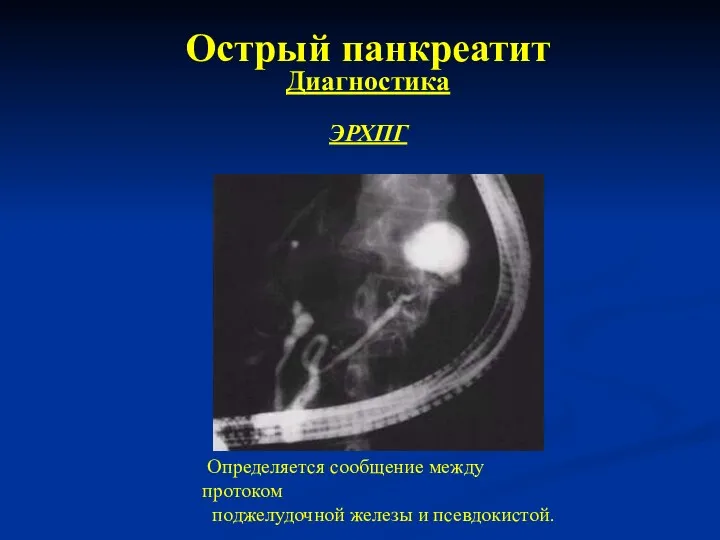
- 27. Острый панкреатит Диагностика ЭРХПГ Определяется сообщение между протоком поджелудочной железы и псевдокистой.
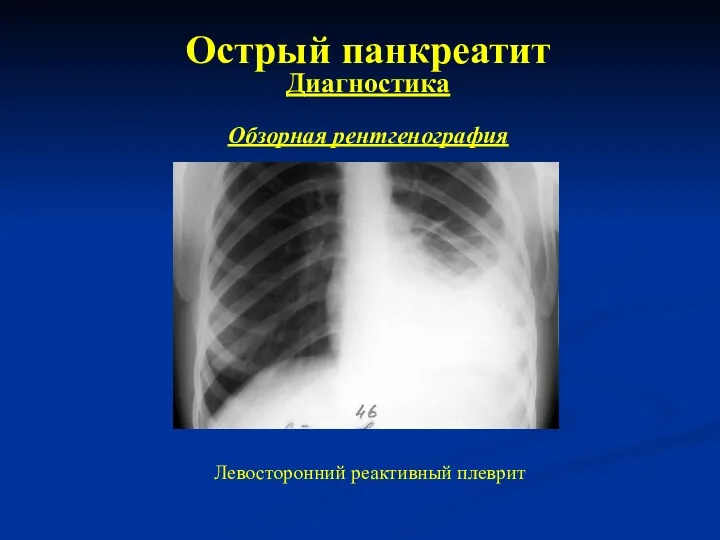
- 28. Острый панкреатит Диагностика Обзорная рентгенография Левосторонний реактивный плеврит
- 29. Острый панкреатит Консервативное лечение в ферментативной фазе Нетяжелый панкреатит Базисная терапия: ▪ голод (не менее 2-4
- 30. Острый панкреатит Консервативное лечение в ферментативной фазе Тяжелый панкреатит Базисная терапия + специализированный лечебный комплекс: ▪
- 31. Острый панкреатит Консервативное лечение в реактивной фазе ▪ Продолжение базисной инфузионно-трансфузионной терапии, направленной на восполнение водно-электролитных
- 32. Острый панкреатит Показания к оперативному лечению ▪ Инфицированный панкреонекроз и/или панкреатогенный абсцесс, септическая флегмона забрюшинной клетчатки,
- 33. Острый панкреатит Оперативное лечение Методы дренирующих операций «Закрытый» «Открытый» «Полуоткрытый»
- 34. Острый панкреатит Оперативное лечение Закрытый метод ▪ Активное дренирование забрюшинной клетчатки и брюшной полости в условиях
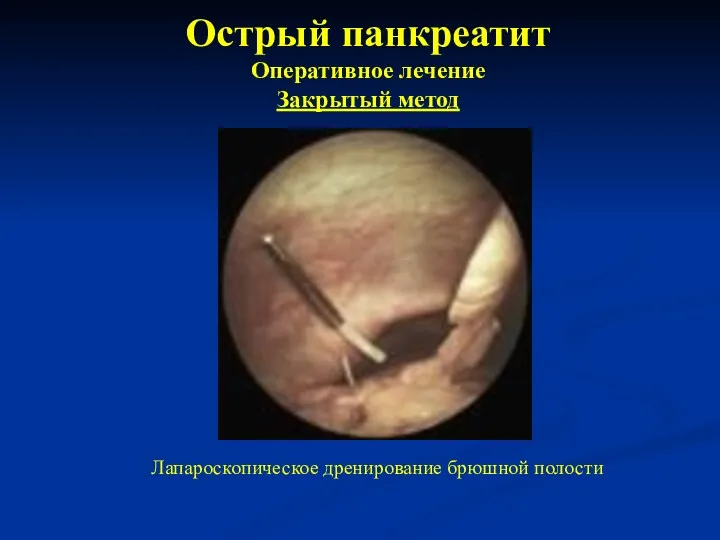
- 35. Острый панкреатит Оперативное лечение Закрытый метод Лапароскопическое дренирование брюшной полости
- 36. Острый панкреатит Оперативное лечение Закрытый метод Дренирование брюшной полости под УЗ-контролем
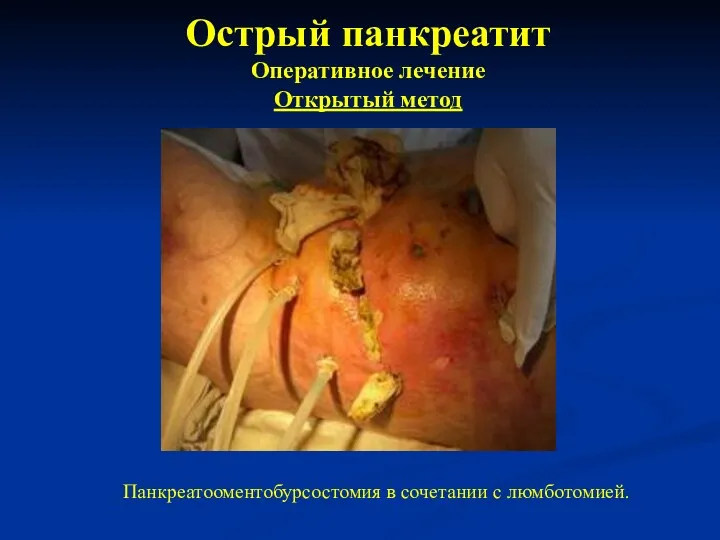
- 37. Острый панкреатит Оперативное лечение Открытый метод ▪ Панкреатооментобурсостомия в сочетании с люмботомией. Показание: инфицированный и крупноочаговый
- 38. Острый панкреатит Оперативное лечение Открытый метод Панкреатооментобурсостомия в сочетании с люмботомией.
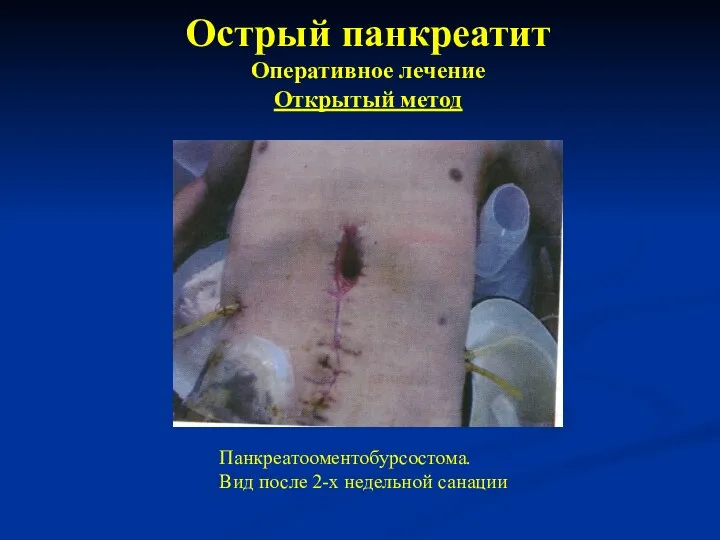
- 39. Острый панкреатит Оперативное лечение Открытый метод Панкреатооментобурсостома. Вид после 2-х недельной санации
- 41. Скачать презентацию


























 Бехчет ауруы
Бехчет ауруы Иммунологические методы исследования допинговых средств
Иммунологические методы исследования допинговых средств Балаларда шартты рефлекс қалыптастыру
Балаларда шартты рефлекс қалыптастыру Медиаторно-специфические системы мозга
Медиаторно-специфические системы мозга Гестационный диабет
Гестационный диабет Скажи наркотикам нет
Скажи наркотикам нет Роль медицинской сестры хирургического отделения в подготовке пациентов к операциям на органах брюшной полости
Роль медицинской сестры хирургического отделения в подготовке пациентов к операциям на органах брюшной полости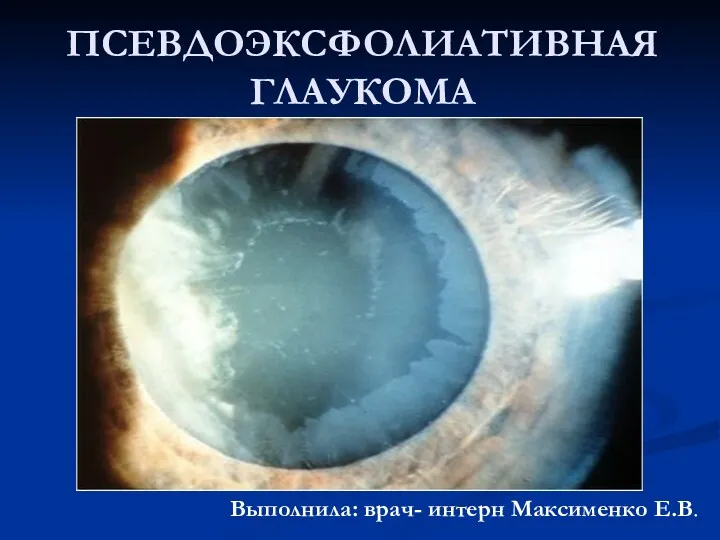 Псевдоэксфолиативная глаукома
Псевдоэксфолиативная глаукома Наиболее актуальное для своего времени открытие в медицине, отмеченное Нобелевской премией
Наиболее актуальное для своего времени открытие в медицине, отмеченное Нобелевской премией Микроклимат помещений
Микроклимат помещений Эмблемы гуманности. История эмблем
Эмблемы гуманности. История эмблем Презентация Болезни молодняка
Презентация Болезни молодняка Плечелопаточный периартрит
Плечелопаточный периартрит Қан кету түрлерінің алғашқы көмек
Қан кету түрлерінің алғашқы көмек Что такое иммунитет?
Что такое иммунитет? Возрастные аспекты развития физиологического вида прикуса
Возрастные аспекты развития физиологического вида прикуса Коронавирусная инфекция
Коронавирусная инфекция Эндокринная система
Эндокринная система 1 и 2 меридианы в рефлексотерапии. Точечный массаж (акупрессура)
1 и 2 меридианы в рефлексотерапии. Точечный массаж (акупрессура) Гіподенамія. Причини гіподинамії
Гіподенамія. Причини гіподинамії Основы мануально-мышечного тестирования
Основы мануально-мышечного тестирования Медицинская паразитология
Медицинская паразитология Вспомогательные репродуктивные технологии
Вспомогательные репродуктивные технологии Обзор иннервации, кровоснабжения и лимфооттока от органов головы и шеи
Обзор иннервации, кровоснабжения и лимфооттока от органов головы и шеи Гигиена аптечные учреждений
Гигиена аптечные учреждений Оценка качества медицинской помощи. Формирование стандартов качества медицинской помощи
Оценка качества медицинской помощи. Формирование стандартов качества медицинской помощи Охрана материнства и детства. Гигиеническое обучение и воспитание
Охрана материнства и детства. Гигиеническое обучение и воспитание Нарушения слуха
Нарушения слуха