Содержание
- 2. Возбудители N. meningitidis, S. Pneumoniae, H. inphluenzae. Пневмококк и гемофильная палочка могут также вызывать вторичные менингиты.
- 3. Клиническая картина общеинфекционный синдром общемозговой синдром менингиальный синдром очаговые синдромы (краниобазальные, полушарные, стволовые)
- 4. Ликворологическая диагностика Гнойные менингиты нейтрофильный плеоцитоз более 100, чаще более 1000 мм3 повышение белка более 1
- 5. в дебюте бактериальных менингитов и у 10% больных на протяжении всего периода болезни преобладание лимфоцитарного цитоза
- 6. Заболевания со сходными изменениями в СМЖ многие бактериальные, грибковые, паразитарные инфекции острый рассеянный энцефаломиелит параменингиальные инфекции
- 7. Экспресс-методы диагностики: встречный иммуноэлектрофорез ко-агглютинация латекс-агглютинация ПЦР-диагностика Культурологический метод: Долгое время был «золотым стандартом». Недостаток: СМЖ
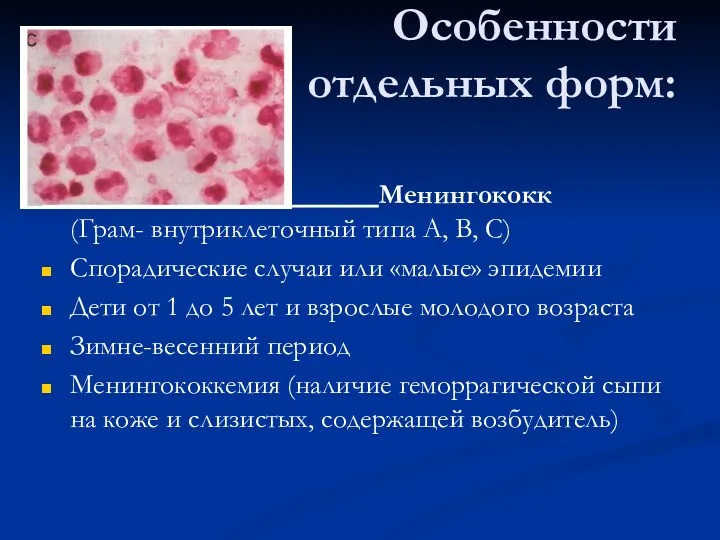
- 8. Особенности отдельных форм: Менингококк (Грам- внутриклеточный типа А, В, С) Спорадические случаи или «малые» эпидемии Дети
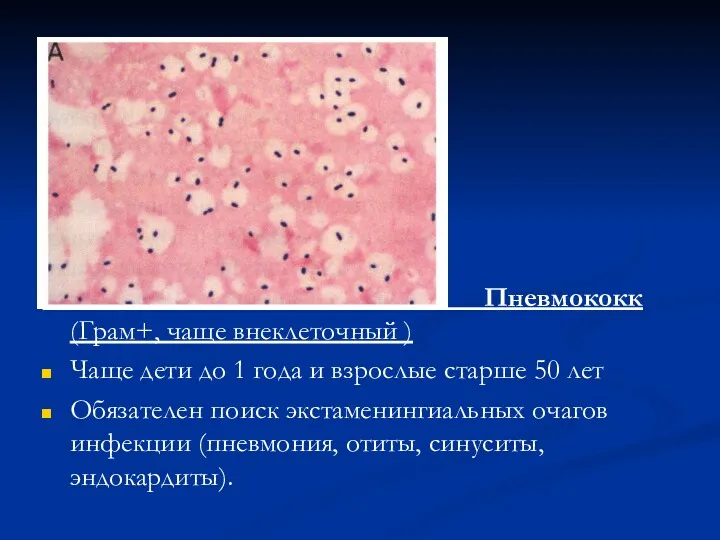
- 9. Пневмококк (Грам+, чаще внеклеточный ) Чаще дети до 1 года и взрослые старше 50 лет Обязателен
- 10. Факторы риска пневмококковой инфекции: алкоголизм сахарный диабет спленэктомия злокачественные опухоли миеломная болезнь гипогаммаглобулинемия хроническая почечная и
- 11. Гемофильная палочка Дети до 1 года Резидуальная неврологическая симптоматика У детей старше 1 года менингит носит
- 12. Осложнения повышение ВЧД, отёк головного мозга, дислокационные синдромы судорожный синдром НМК (артериальные, венозные) субдуральный выпот и
- 13. Признаки повышения внутричерепного давления прогрессирующее ухудшение неврологического статуса, необъяснимое внечерепной патологией. одно- или двустороннее расширение зрачков
- 14. Нормы ВЧД. Взрослые и подростки Дети 3-7 мм.рт.ст. 1-й год жизни 1,5 -6 мм.рт.ст.
- 15. КТ-признаки ВЧГ сдавление боковых желудочков сдавление базальных цистерн сглаженность борозд, извилин смещение срединных структур > 5
- 16. Общие мероприятия : подъем головного конца 30-45 градусов держать шею выпрямленной, избегать внешнего сдавления яремных вен
- 17. Специализированные мероприятия : выраженная седация (Фентанил , Мидазолам, Миорелаксанты, Фентобарбитал, MgSO4) осмодиуретики ( Маннитол в минимальной
- 18. Резервные мероприятия . Тиопентал 5 мг\кг в\в за 30 мин, затем 5мг\кг\час –сутки, затем снижение до
- 19. Внечерепные Шок, ДВС -синдром Пневмония Язвы и эрозии ЖКТ Мочевая инфекция СНСАДГ Сепсис, СПОН Пролежни, контрактуры
- 20. Гипонатриемия (нарушение сознания, рвота, головная боль, судороги) СНСАДГ - синдром неадекватной секреции АДГ
- 21. Признаки гипонатриемия осмолярность увеличение Na в моче > 18 мэкв\л нормальная функция почек нормальная функция щитовидной
- 22. КОРРЕКЦИЯ ограничение введения жидкости гипертонические растворы NaCl
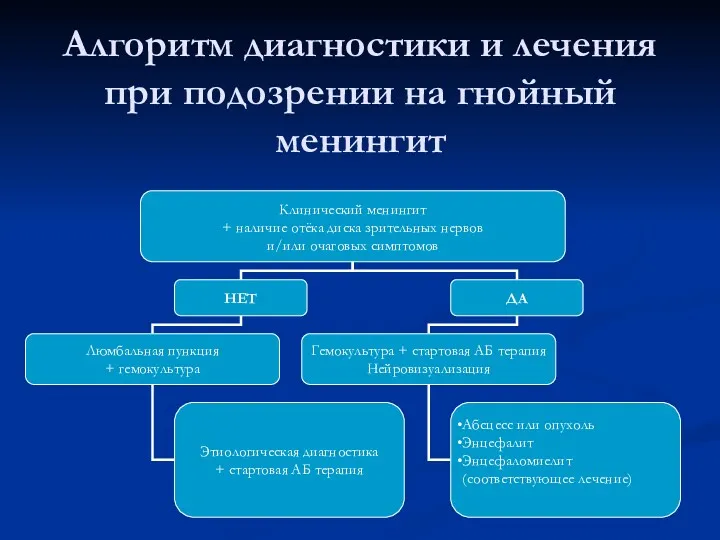
- 23. Алгоритм диагностики и лечения при подозрении на гнойный менингит
- 24. Эмпирическая терапия Возраст 0—4 недели: В/в: Ампициллин 200-300мг/кг/сут. каждые 6 часов + Цефотаксим 200 мг/кг/сут каждые
- 25. Эмпирическая терапия Возраст 4—12 недель: В/в: Ампициллин 200-300мг/кг/сут. каждые 6 часов + Цефотаксим 200 мг/кг/сут. каждые
- 26. Эмпирическая терапия Возраст 3 месяца — 18 лет: В/в: Цефотаксим 200 мг/кг/сут. каждые 6—8 ч. (старше
- 27. Эмпирическая терапия Возраст старше 50 лет: В/в: Ампициллин 12 г/сут. каждые 4 ч. + Цефотаксим 8—12
- 28. ЭТИОТРОПНАЯ АНТИМИКРОБНАЯ ТЕРАПИЯ Н. influenzae При выявлении штаммов, чувствительных к ампициллину: ЛС выбора (схема лечения): Ампициллин
- 29. ЭТИОТРОПНАЯ АНТИМИКРОБНАЯ ТЕРАПИЯ Н. influenzae При выявлении штаммов, устойчивых к ампициллину: ЛС выбора: В/в: Цефотаксим 8—12
- 30. ЭТИОТРОПНАЯ АНТИМИКРОБНАЯ ТЕРАПИЯ N. meningitidis ЛС выбора: Бензилпенициллин в/в 24 млн. ЕД/сут. через 4 ч. Альтернативные
- 31. ЭТИОТРОПНАЯ АНТИМИКРОБНАЯ ТЕРАПИЯ S. pneumoniae Пенициллиночувствительные штаммы: ЛС выбора: В/в каждые 4 ч: Ампициллин 12 г/сут.;
- 32. ЭТИОТРОПНАЯ АНТИМИКРОБНАЯ ТЕРАПИЯ S. pneumoniae Штаммы с промежуточной резистентностью к пенициллину: ЛС выбора: В/в: Цефотаксим 8—12
- 33. ЭТИОТРОПНАЯ АНТИМИКРОБНАЯ ТЕРАПИЯ S. pneumoniae Штаммы с высокой резистентностью к пенициллину: Л С выбора: Ванкомицин 2—3
- 34. Критерии отмены антибиотиков: отсутствие системных инфекционных осложнений и активных очагов инфекции период апирексии от 7 до
- 35. Профилактика Рифампицин Дети до 1 мес.- 5 мг/кг №4 через 12 часов Дети старше 1 мес.-
- 36. Кортикостероиды Дексаметазон 0,15мг/кг каждые 6 часов 4 дня 0,4 мг/кг каждые 12 часов 2 дня Гастропротекция!!
- 37. Последствия Эпиприступы Гидроцефалия Церебрально-очаговые синдромы Синдромы нарушения высших психических функций Нейроэндокринные синдромы
- 39. Скачать презентацию

































 Тыныс алу мүшелерінің ауруларындағы емдік дене шынықтыру
Тыныс алу мүшелерінің ауруларындағы емдік дене шынықтыру Туберкулез мочевыделительной системы
Туберкулез мочевыделительной системы Шистосомозы. Этиологиясы. Эпидемиологиясы. Патогенезі. Классификациясы. Клиникасы. Диагностикасы. Екшеу диагностикасы. Емі
Шистосомозы. Этиологиясы. Эпидемиологиясы. Патогенезі. Классификациясы. Клиникасы. Диагностикасы. Екшеу диагностикасы. Емі Обережно: грип
Обережно: грип Нагрузочные ЭКГ-тесты в диагностике ИБС
Нагрузочные ЭКГ-тесты в диагностике ИБС Патофизиология клетки
Патофизиология клетки Основы анатомии сосудистой системы головного мозга
Основы анатомии сосудистой системы головного мозга Питание детей первого года жизни
Питание детей первого года жизни Еріту. Сұйықтықтарды араластыру. Қатты заттарды және сұйықтықтарды бөліп алу
Еріту. Сұйықтықтарды араластыру. Қатты заттарды және сұйықтықтарды бөліп алу Навыки консультирования в уходе за матерью и новорожденным
Навыки консультирования в уходе за матерью и новорожденным Земская медицина
Земская медицина Майлы қабат жіне гибридті аймақ туралы заманауи көзқарастар
Майлы қабат жіне гибридті аймақ туралы заманауи көзқарастар Топографическая анатомия и оперативная хирургия печени, желчного пузыря
Топографическая анатомия и оперативная хирургия печени, желчного пузыря Массаж языка
Массаж языка Оказание первой доврачебной помощи в туристическом походе
Оказание первой доврачебной помощи в туристическом походе Операции в области живота у животных
Операции в области живота у животных Физиология выделения
Физиология выделения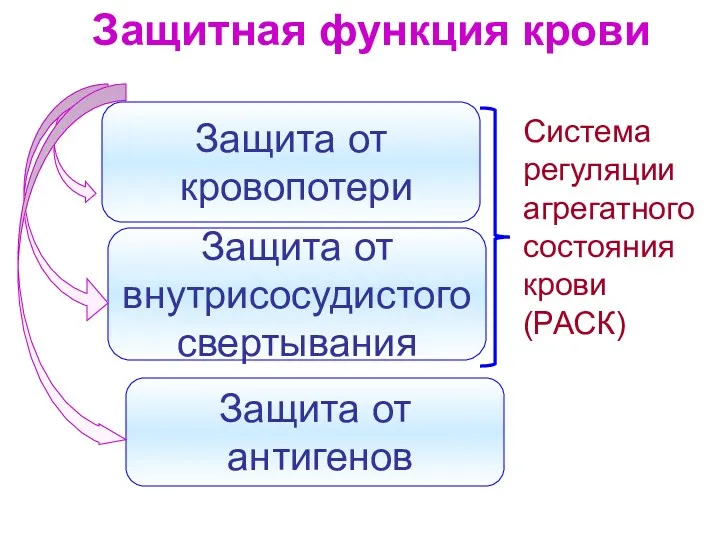 Защитная функция крови
Защитная функция крови Профилактика-ВИЧ-инфекций-—-копия
Профилактика-ВИЧ-инфекций-—-копия Исследовательский проект на тему: Соль - вред или польза
Исследовательский проект на тему: Соль - вред или польза 2 айға дейінгі баланы қарауды жүргізу.Сарғаю
2 айға дейінгі баланы қарауды жүргізу.Сарғаю ВИЧ. СПИД
ВИЧ. СПИД Досліди на тваринах
Досліди на тваринах Хочеш отруїтися продуктами чи мати кишкову інфекцію? Запам’ятовуй!
Хочеш отруїтися продуктами чи мати кишкову інфекцію? Запам’ятовуй! Определение и этиопатогенез хромосоммных болезней
Определение и этиопатогенез хромосоммных болезней Введение в эпидемиологию. Основы учения об эпидемическом процессе. Место эпидемиологии в структуре медицинских наук
Введение в эпидемиологию. Основы учения об эпидемическом процессе. Место эпидемиологии в структуре медицинских наук Вирусные гепатиты
Вирусные гепатиты Физическая реабилитация при заболеваниях ЖКТ
Физическая реабилитация при заболеваниях ЖКТ