Содержание
- 2. Пиелонефрит (греч. πύέλός — корыто, лохань; νεφρός — почка) — воспалительное заболевание почек преимущественно бактериальной этиологии,
- 3. Распространённость наиболее частое заболевание почек во всех возрастных группах. Заболевание выявляется в 8—20 % вскрытий. Девочки
- 4. Этиология и патогенез Наиболее частыми возбудителями, вызывающими воспалительный процесс в почке, являются: кишечная палочка (Escherichia coli),
- 5. Классификация По количеству пораженных почек Двусторонний Односторонний По условиям возникновения Первичный Вторичный По характеру течения Острый
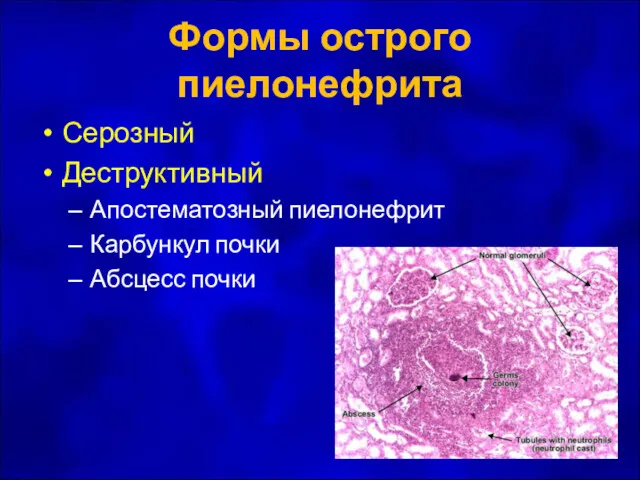
- 6. Формы острого пиелонефрита Серозный Деструктивный Апостематозный пиелонефрит Карбункул почки Абсцесс почки
- 7. Течение хронического пиелонефрита Латентное течение Непрерывно-рецидивирующее течение Стадии активного воспаления (обострение) ремиссии
- 8. Клиника Острый пиелонефрит Острое начало. Боли в пояснице, возможно напряжение передней брюшной стенки на стороне поражения,
- 9. Хронический пиелонефрит Хронический пиелонефрит может постоянно беспокоить пациента тупыми ноющими болями в пояснице, особенно в сырую
- 10. Пиелонефрит При гематогенном пиелонефрите воспалительные очаги расположены преимущественно в корковом веществе, вокруг внутридольковых сосудов. Воспалительный процесс,
- 11. Осложнения Острая почечная недостаточность (ОПН) Хроническая почечная недостаточность (ХПН) Некротический папиллит Паранефрит Уросепсис
- 12. Диагностика Лабораторные методы исследования Анализ крови Общий анализ крови. Общевоспалительные изменения: лейкоцитоз, ускорение СОЭ, сдвиг лейкоцитарной
- 13. Диагностика Анализ мочи Общий анализ мочи. Основной признак — лейкоцитурия — может отсутствовать при гематогенном пиелонефрите
- 14. Диагностика Инструментальные методы исследования ультразвуковое исследование (УЗИ) почек в фазе серозного воспаления при остром первичном пиелонефрите
- 15. Лечение Зависит от формы, стадии процесса, функции почек и осложнений. Острый пиелонефрит и хронический в фазе
- 16. Лечение Диета при пиелонефрите При остром пиелонефрите рекомендуется увеличение количества потребляемой жидкости до 2 л в
- 17. Лечение Консервативное лечение включает антибактериальную (пеницилин+аминогликозиды; фторхинолоны+цефалоспорины); инфузионно-дезинтоксикационную, противовоспалительную терапию, физиотерапию, целесообразно применение дезагрегантов и антикоагулянтов.
- 18. Антибактериальные препараты В настоящее время спектр применяемых при пиелонефрите антибактериальных препаратов довольно широк и включает антибиотики
- 19. Исходы Исходы острого пиелонефрита Выздоровление Хронизация процесса Исходы хронического пиелонефрита Вторичное сморщивание почки Пионефроз
- 20. Профилактика Лечение состояний, которые могут привести к его развитию. Профилактика пиелонефрита включает следующее: • санацию очагов
- 21. Благодарю за внимание!
- 22. Хроническая почечная недостаточность
- 23. ХПН Необратимое, неуклонно прогрессирующее нарушение функции почек, в основе которого лежит утрата функции структурной единицы почки
- 24. Этиология заболевания почек (ХГН); системные заболевания соединительной ткани; врожденная патология (поликистоз почек); нарушения обмена – метаболические
- 25. Классификация ХПН по Н.А. Лопаткину ( Н.А. Лопаткин, 1975)
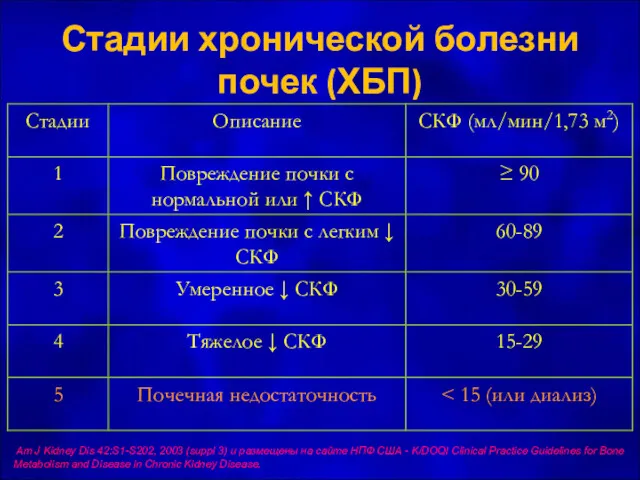
- 26. Стадии хронической болезни почек (ХБП) Am J Kidney Dis 42:S1-S202, 2003 (suppl 3) и размещены на
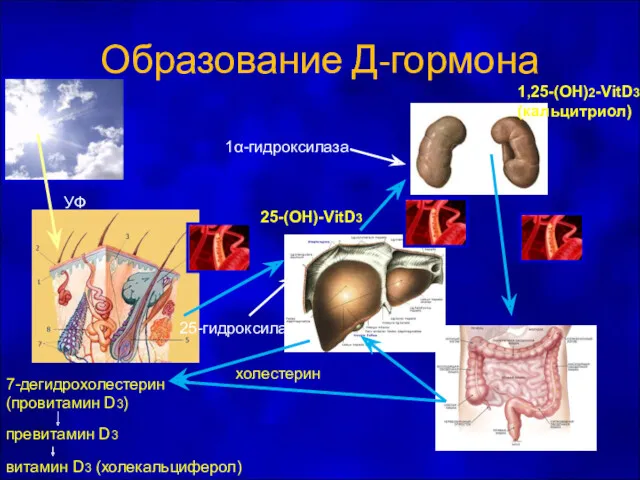
- 27. Образование Д-гормона 25-(OH)-VitD3 1,25-(OH)2-VitD3 (кальцитриол) холестерин УФ 7-дегидрохолестерин (провитамин D3) превитамин D3 витамин D3 (холекальциферол) 25-гидроксилаза
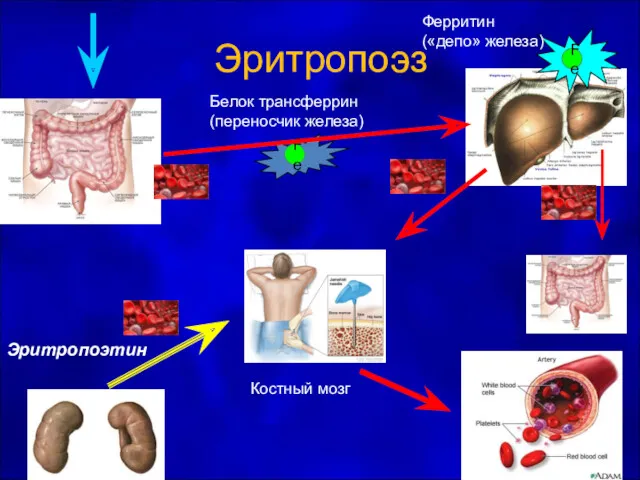
- 28. Эритропоэз Fe Fe Белок трансферрин (переносчик железа) Ферритин («депо» железа) Эритропоэтин Костный мозг
- 29. Лечение 1 и 2 стадии – режим, диета, специального лечения не требуют. 3 и 4 стадии
- 30. Задачи Уменьшение поступления белка в организм (диета). Уменьшение распада белка. Органические физические нагрузки. Увеличить выведение продуктов
- 31. Энтеросорбция Энтеросорбенты, при запорах (все, что рекламируют) один раз в сутки, при диарее 2 раза в
- 32. Симптоматическая терапия Соблюдение диеты (ограничение белка, калия, фосфатов Гипотензивная терапия: иАПФ (до уровня креатинина крови 300-500
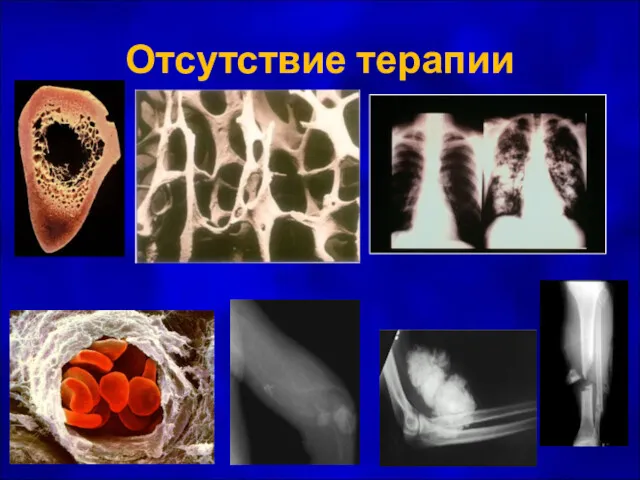
- 33. Отсутствие терапии
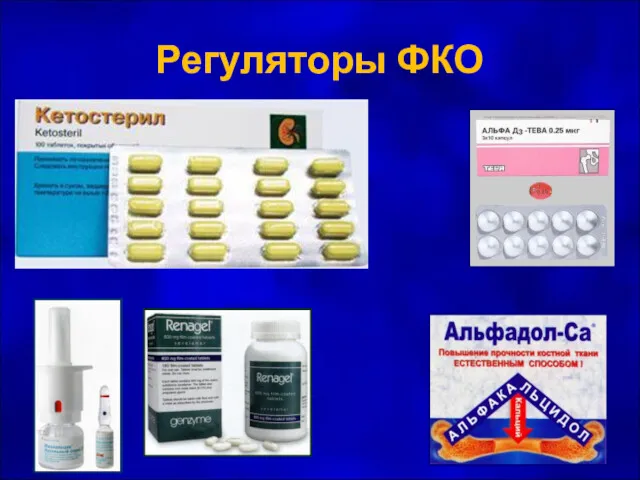
- 34. Регуляторы ФКО
- 35. Регулирование эритропоэза
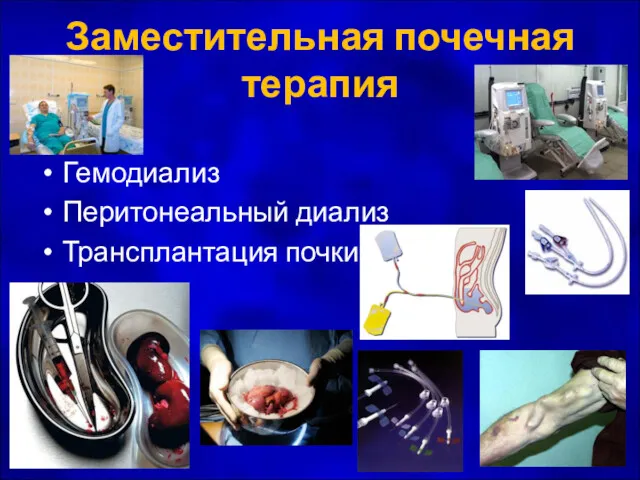
- 36. Заместительная почечная терапия Гемодиализ Перитонеальный диализ Трансплантация почки
- 37. Нефрология в практике
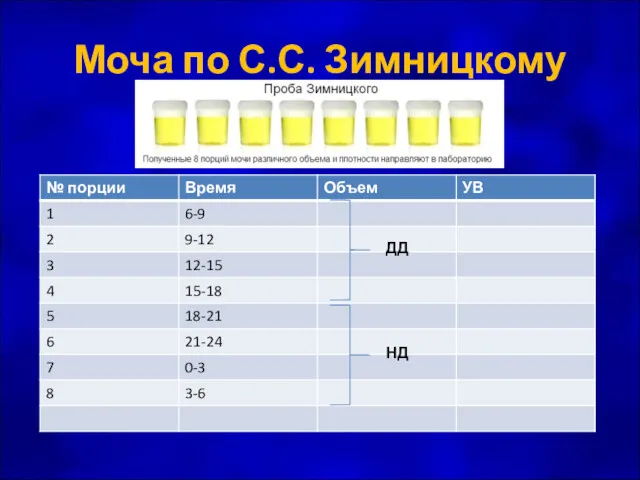
- 38. Моча по С.С. Зимницкому ДД НД
- 39. Бакпосев мочи
- 40. Суточная потеря белка, микроальбуминурия ?
- 41. ОАМ, Моча по А.З.Нечипоренко
- 42. Клиренс креатинина – скорость клубочковой фильтрации (140 – возраст (полных лет)) * Вес (кг) 0,81*креатинин крови
- 44. Скачать презентацию






























 Чума (Pestis)
Чума (Pestis) Гипертензивные расстройства во время беременности, в родах и послеродовом периоде, преэклампсия, эклампсия
Гипертензивные расстройства во время беременности, в родах и послеродовом периоде, преэклампсия, эклампсия Тіннің өсу патологиясы
Тіннің өсу патологиясы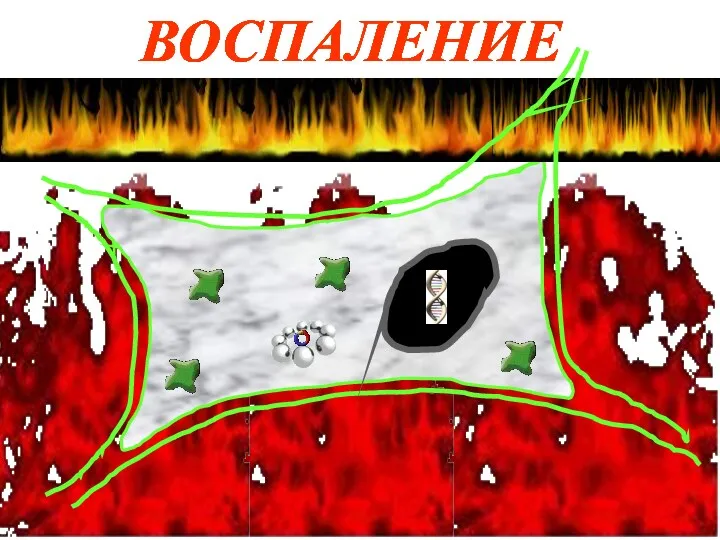 Воспаление. Признаки воспаления
Воспаление. Признаки воспаления Стоматоневрология: заболевания и повреждения тройничного и лицевого нервов. Этиология, клиника, диагностика и лечение
Стоматоневрология: заболевания и повреждения тройничного и лицевого нервов. Этиология, клиника, диагностика и лечение Заикание: клиника, диагностика, лечение
Заикание: клиника, диагностика, лечение Логопедическая работа с детьми раннего возраста
Логопедическая работа с детьми раннего возраста Медико-биологические основы рекреации и спортивно-оздоровительного туризма
Медико-биологические основы рекреации и спортивно-оздоровительного туризма Антигены клеток крови
Антигены клеток крови Нарушения пищевого поведения у детей
Нарушения пищевого поведения у детей Эпилепсия. Қояншық ауруы
Эпилепсия. Қояншық ауруы Туляремия. Лабораторная диагностика туляремиии
Туляремия. Лабораторная диагностика туляремиии Понятие о боли. Виды боли
Понятие о боли. Виды боли Диагностика и лечение опухолей поджелудочной железы и внепеченочных желчных протоков
Диагностика и лечение опухолей поджелудочной железы и внепеченочных желчных протоков ВКР: Сравнительная характеристика различных видов коронок и мостовидных протезов
ВКР: Сравнительная характеристика различных видов коронок и мостовидных протезов Сестры милосердия
Сестры милосердия Старение. Деменция. Смерть. Паллиативная медицина. (Тема 6)
Старение. Деменция. Смерть. Паллиативная медицина. (Тема 6) Аускультация шумов сердца. Классификация шумов сердца
Аускультация шумов сердца. Классификация шумов сердца Обследование травматологического, ортопедического больного
Обследование травматологического, ортопедического больного Паразитарные заболевания у детей. Гельминтозы
Паразитарные заболевания у детей. Гельминтозы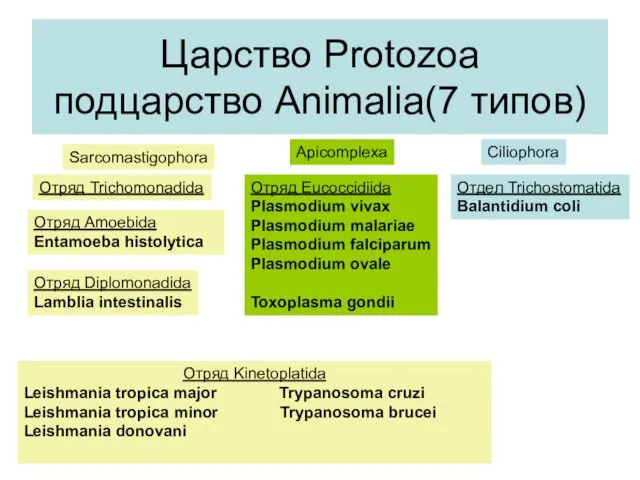 Царство Protozoa подцарство Animalia(7 типов)
Царство Protozoa подцарство Animalia(7 типов) Хроническая обструктивная болезнь легких
Хроническая обструктивная болезнь легких Жаңа туған нәрестенің физиологиясы және патологиясы
Жаңа туған нәрестенің физиологиясы және патологиясы Будова та розвиток очеревини, плеври та перикарду
Будова та розвиток очеревини, плеври та перикарду Средства, влияющие на Н-холинорецепторы. Н-холиномиметики. Ганглиоблокаторы. Миорелаксанты периферического действия (Лекция 5)
Средства, влияющие на Н-холинорецепторы. Н-холиномиметики. Ганглиоблокаторы. Миорелаксанты периферического действия (Лекция 5) Артериальная гипертензия
Артериальная гипертензия Реакция на тяжелый стресс и нарушения адаптации
Реакция на тяжелый стресс и нарушения адаптации Исследование функции внешнего дыхания
Исследование функции внешнего дыхания