Содержание
- 2. Эпидемиология пневмоний Заболеваемость 12/1000 человек в год В возрасте до 1 года 30-50 случаев на 1000
- 3. Пневмония Острое инфекционное заболевание, преимущественно бактериальной этиологии, которое характеризуется очаговым поражением респираторных отделов легких и наличием
- 4. Этиологическая классификация пневмоний Бактериальные Вирусные Микоплазменные Пневмоцистные Грибковые Смешанные
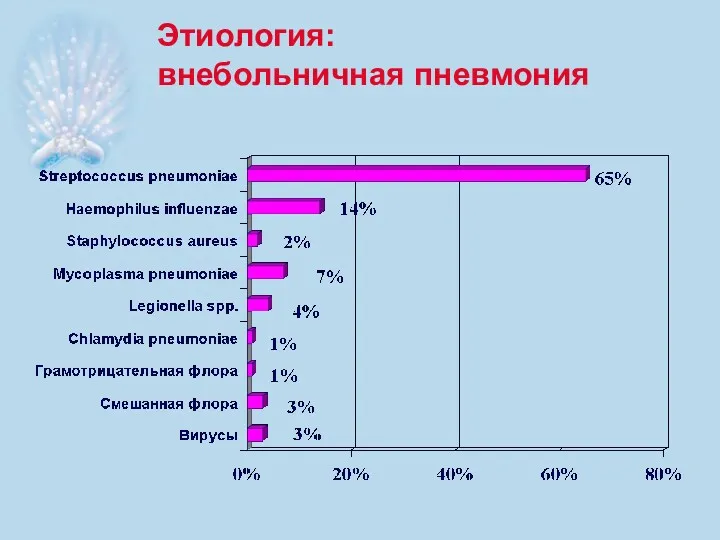
- 5. Этиология: внебольничная пневмония
- 6. Антибиотикорезистентность основных возбудителей НП Streptococcus pneumoniae- резитентность к пенициллину (мутантная ДНК в генах кодирует пенициллинсвязывающие белки)
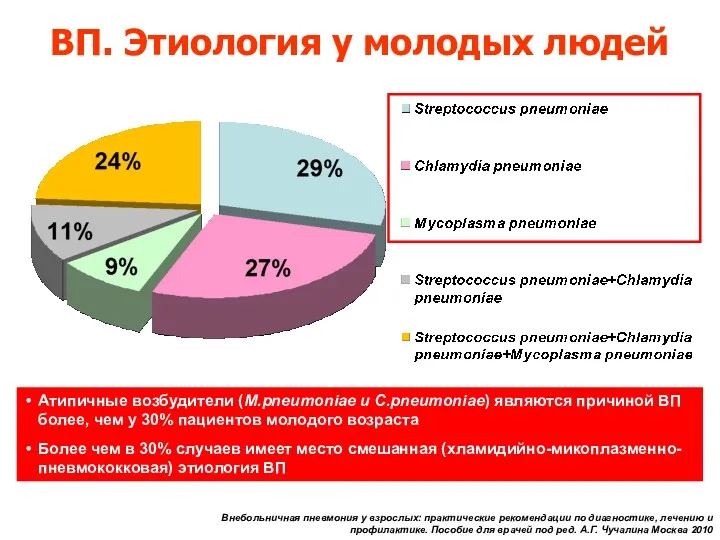
- 7. Атипичные возбудители (M.pneumoniae и C.pneumoniae) являются причиной ВП более, чем у 30% пациентов молодого возраста Более
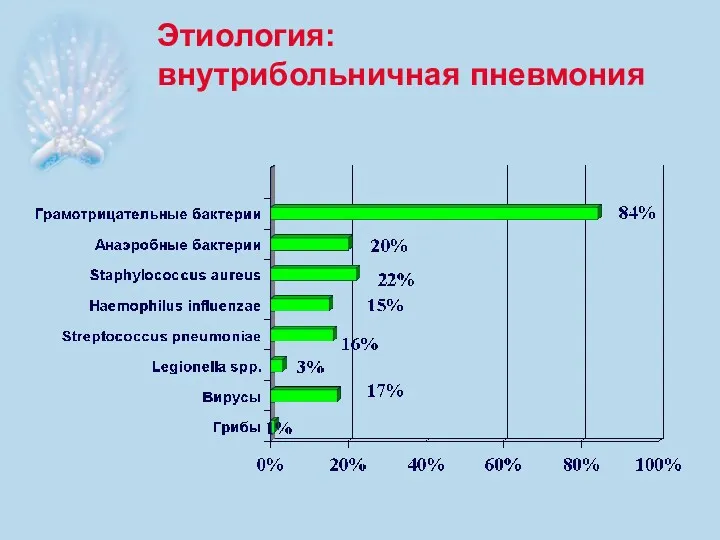
- 8. Этиология: внутрибольничная пневмония
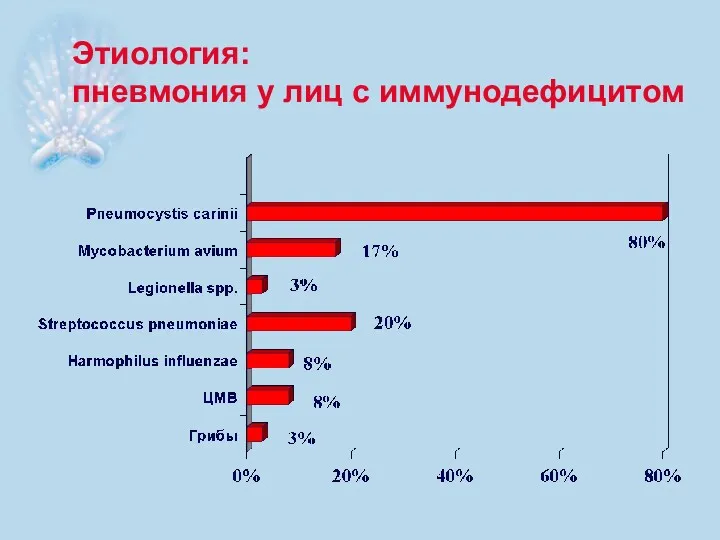
- 9. Этиология: пневмония у лиц с иммунодефицитом
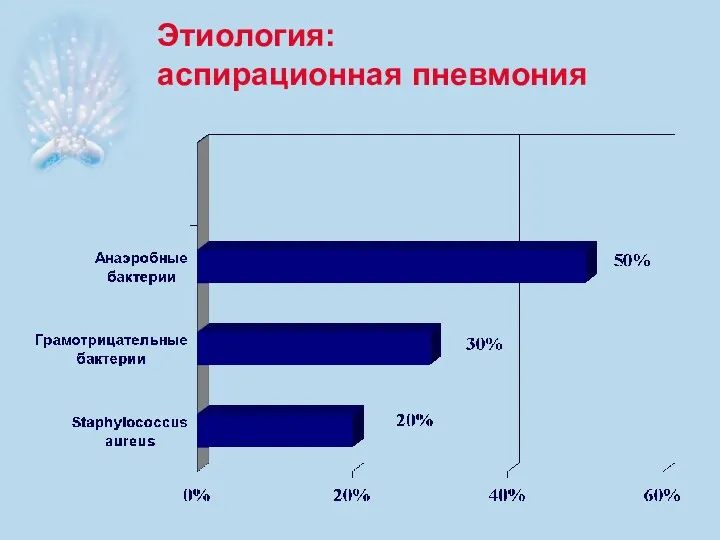
- 10. Этиология: аспирационная пневмония
- 11. Пути инфицирования Аспирация содержимого ротоглотки; Вдыхание аэрозоля, содержащего микроорганизмы; Гематогенное распространение микроорганизмов из внелегочного очага инфекции
- 12. Пневмония – «друг» пожилых людей Возрастные изменения дыхательной системы Уменьшение кашлевого рефлекса Уменьшение мукоцилиарного клиренса Уменьшение
- 13. Факторы риска: Внебольничная пневмония
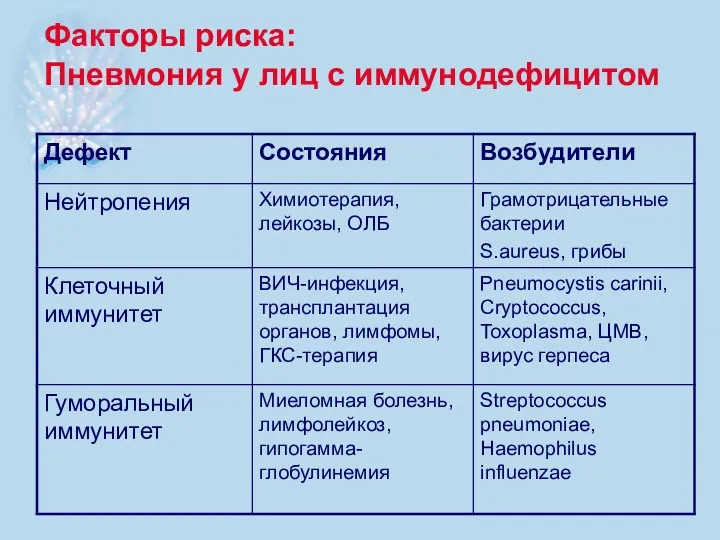
- 14. Факторы риска: Пневмония у лиц с иммунодефицитом
- 15. Диагностика пневмоний
- 16. Диагностические критерии внебольничной пневмонии Острое заболевание, возникшее вне стационара или позднее, чем через 4 недели после
- 17. Диагностические критерии внутрибольничной пневмонии Появление первых клинических проявлений и «свежих» очагово-инфильтративных изменений на рентгенограммах у больных
- 18. Такие признаки пневмонии, как острое начало, лихорадка, боль в груди и др., могут отсутствовать - особенно
- 19. Синдромы при пневмонии Синдром общей интоксикации Синдром общих воспалительных изменений Синдром воспалительных изменений легочной ткани Синдром
- 20. Жалобы Кашель Отхождение мокроты Лихорадка Одышка Боль в грудной клетке Сердцебиение Неспецифические жалобы У 20% пациентов
- 21. Данные физикального обследования Отставание при дыхании пораженной стороны грудной клетки Усиление голосового дрожания и бронхофонии Укорочение
- 22. Обязательные (скрининговые) исследования Общий клинический анализ крови (лейкоцитоз выше 10-12·109/л свидетельствует о высокой вероятности бактериальной инфекции,
- 23. Исследования, выполняемые по показаниям Функциональные тесты печени, почек,уровень глюкозы крови и др.; При тяжелой пневмонии целесообразно
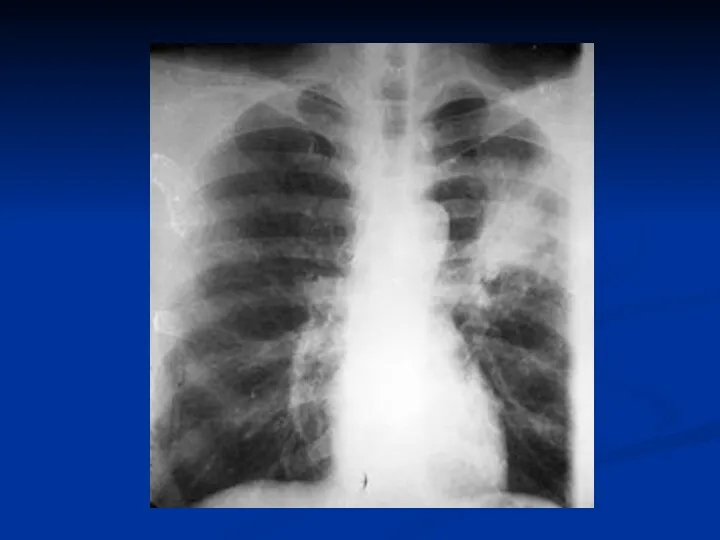
- 24. Рентгенологическая картина Очаговая пневмония (бронхопневмония) Долевая пневмония Интерстициальная пневмония Прикорневая аденопатия
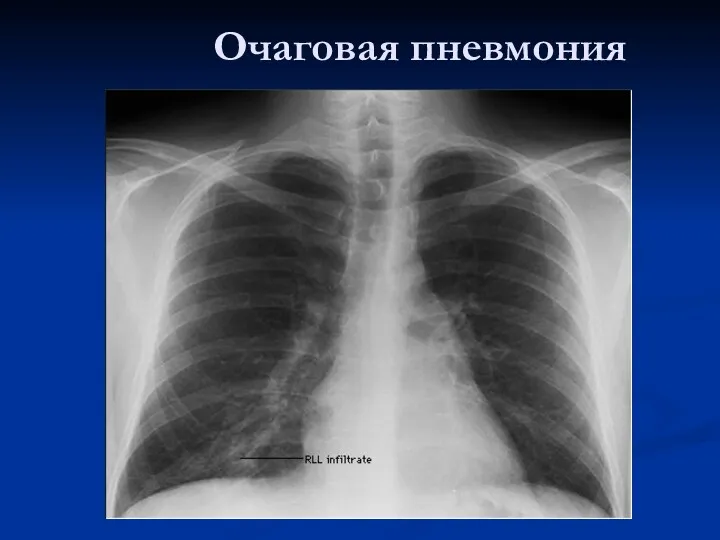
- 25. Очаговая пневмония
- 27. Причины ложноотрицательных результатов при рентгенографии ОГК Обезвоживание Нейтропения Ранние стадии заболевания Пневмоцистная пневмония
- 28. КРИТЕРИИ ДИАГНОЗА НП Диагноз НП является определенным при наличии у больного рентгенологически подтвержденной очаговой инфильтрации легочной
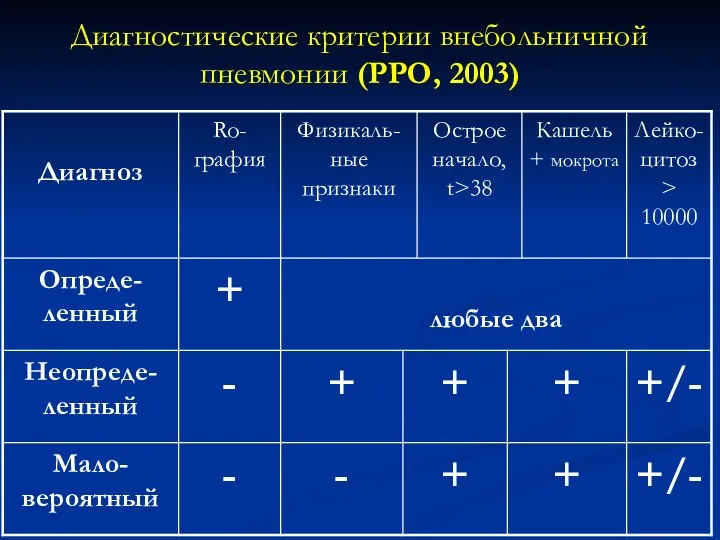
- 29. Диагностические критерии внебольничной пневмонии (РРО, 2003)
- 30. Особенности клиники крупозной пневмонии (долевой, плевропневмонии) Внезапное начало с сильным ознобом с повышением температуры тела до
- 31. Атипичные пневмонии Часто подострое начало Отсутствие альвеолярной экссудации (интерстициальная пневмония) Наличие внелегочных проявлений Миалгии Артралгии Нарушение
- 32. Критерии тяжести НП "Малые" критерии тяжелого течения НП: — частота дыхания 30 в 1 мин и
- 33. О тяжелом течении НП свидетельствует наличие у больных не менее двух "малых" или одного "большого" критерия,
- 34. Группы неблагоприятных прогностических факторов риска летального исхода Основные: — нарушение сознания; — частота дыхания 30 в
- 35. Тяжесть пневмонии по шкале CURB-65 Спутанность сознания Мочевина > 7 мкмоль/л – 1 балл (Urea) Частота
- 36. Оценка шкалы CURB-65 по рекомендации британского торакального общества 3 балла и более – повышен риск летального
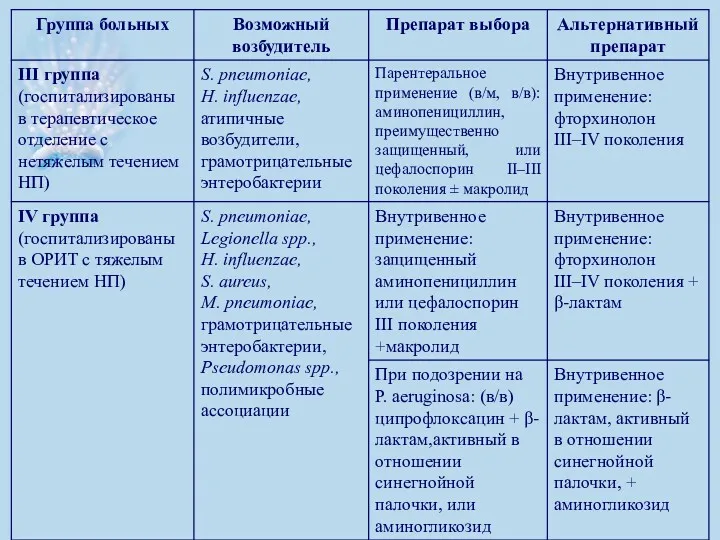
- 37. Группы больных НП I ГРУППА – больные НП с нетяжелым течением, не требующие госпитализации, без сопутствующей
- 38. Антибактериальная терапия
- 40. Критерии эффективности антибактериальной терапии Снижение температура тела ниже 37,5°С Отсутствие симптомов интоксикации Отсутствие симптомов дыхательной недостаточности
- 41. Ступенчатая антибактериальная терапия Эта тактика предусматривает двуэтапность назначения антибиотиков для лечения госпитализированных больных: переход с парентерального
- 42. Осложнения пневмонии «Легочные осложнения» Парапневмонический выпот, эмпиема плевры; Деструкция/абсцедирование легочной ткани; Множественная деструкция легких Острый респираторный
- 43. Осложнения пневмонии «Внелегочные осложнения» Сепсис, септический шок; Полиорганная недостаточность ДВС-синдром Миокардит Нефрит, гепатит
- 44. Затяжное течение НП когда на фоне улучшения клинической картины к концу 4-й недели от начала заболевания
- 45. Факторы риска затяжного течения: — Возраст старше 50 лет. — Хронический алкоголизм. —Наличие сопутствующих инвалидизирующих заболеваний
- 47. Скачать презентацию


































 Серьёзный разговор о серьёзной проблеме. СПИД
Серьёзный разговор о серьёзной проблеме. СПИД Тики у детей
Тики у детей Аффективные расстройства
Аффективные расстройства Очаговый, инфильтративный туберкулёз лёгких, туберкулёма, казеозная пневмония
Очаговый, инфильтративный туберкулёз лёгких, туберкулёма, казеозная пневмония Основы электрокардиографии. Техника снятия ЭКГ
Основы электрокардиографии. Техника снятия ЭКГ Микобактерии. Коринебактерии. Бордетеллы
Микобактерии. Коринебактерии. Бордетеллы Современные представления о сепсисе
Современные представления о сепсисе Ас қорыту жүйесіне жалпы шолу
Ас қорыту жүйесіне жалпы шолу Бүйрек үсті безі аурулары
Бүйрек үсті безі аурулары Вплив наушників на слух людини
Вплив наушників на слух людини Электротерапия постоянным импульсным током
Электротерапия постоянным импульсным током Класс ленточные черви. Возбудители эхинококкоза, альвеококкоза, дифиллоботриоза
Класс ленточные черви. Возбудители эхинококкоза, альвеококкоза, дифиллоботриоза Дерматомиозит
Дерматомиозит Фізіологія серцево-судинної системи, механізм її регуляції. Особливості регіонарного кровообігу
Фізіологія серцево-судинної системи, механізм її регуляції. Особливості регіонарного кровообігу Бронхиальная астма
Бронхиальная астма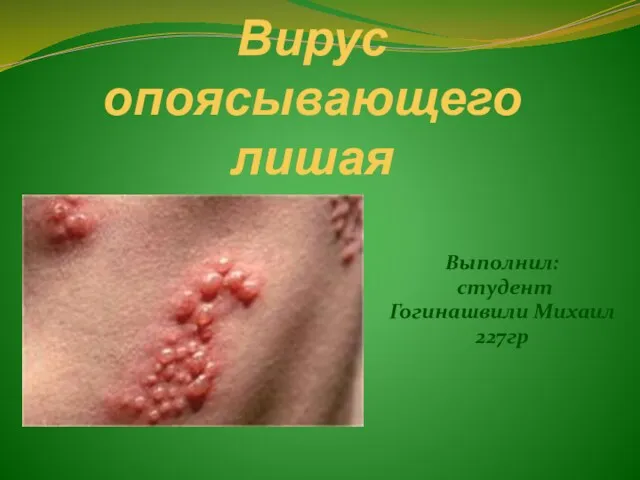 Вирус опоясывающего лишая
Вирус опоясывающего лишая Патофизиология клетки
Патофизиология клетки Заболевания почек
Заболевания почек Желчнокаменная болезнь
Желчнокаменная болезнь Правовые и этнические основы оказания первой помощи
Правовые и этнические основы оказания первой помощи Ребенок с низкой массой тела. Уход направленный на развитие
Ребенок с низкой массой тела. Уход направленный на развитие Возрастной андрогенный дефицит
Возрастной андрогенный дефицит Школа здоровья мам
Школа здоровья мам Трансплантационный иммунитет
Трансплантационный иммунитет Антигипертензивная терапия
Антигипертензивная терапия ботулизм
ботулизм Бронхиальді астма диагностикасы және дифференциалды диагностикасы
Бронхиальді астма диагностикасы және дифференциалды диагностикасы Көкірекаралық мүшелері зақымдануларындағы визуалды зерттеу әдістері
Көкірекаралық мүшелері зақымдануларындағы визуалды зерттеу әдістері