Содержание
- 2. ПОСЛЕРОДОВЫЕ ИНФЕКЦИОННЫЕ ЗАБОЛЕВАНИЯ - заболевания, наблюдаемые у родильниц, патогенетически непосредственно связанные с беременностью и родами и
- 3. На протяжении последних 10-15 лет сепсис и септические послеродовые осложнения остаются в числе 3 наиболее частых
- 4. Факторы риска послеродовых гнойно-воспалительных заболеваний 1. Возраст старше 35 лет. 2. Низкий социально-экономический статус женщины (недостаточный
- 5. 4. Гинекологические заболевания: воспалительные заболевания женских половых органов бесплодие (инфекционного генеза) наличие ЗППП инструментальные вмешательства (аборты,
- 6. 5. Особенности течения настоящей беременности: анемия преэклампсия, эклампсия обострение инфекционных заболеваний рецидивирующие кольпиты и цервициты многоводие
- 7. 6. Инвазивные методы диагностики: амниоцентез биопсия хориона внутриматочный мониторинг в родах 7. Госпитальные факторы: неоднократные госпитализации
- 8. 8. Особенности течения родов: длительный безводный промежуток: 6 часов – критический безводный период (более 12 часов
- 9. 9. Оперативное родоразрешение: кесарево сечение наложение акушерских щипцов 10. Интраоперационные факторы: кесарево сечение в экстренном порядке
- 10. 11. Особенности течения послеродового периода: неадекватное ведение послеоперационного периода неадекватное восполнение кровопотери длительный постельный режим анемия
- 11. Инфекционный процесс классически рассматривается как результат сложного взаимодействия трех факторов: 1. Наличие возбудителя (его количество и
- 12. Возбудители ГСЗ Полимикробная этиология Микробные ассоциации: более выраженные патогенные свойства, чем монокультуры в связи с наличие
- 13. Возбудители ГСЗ 1. Потенциально патогенные: грамположительные аэробные бактерии (энтерококки, золотистый и эпидермальный стафилококки, стрептококки группы А
- 14. Резистентность организма Нарушение биоценоза родовых путей: необоснованная антибактериальная терапия бактериальный вагиноз существенное изменение содержания в сыворотке
- 15. Состояние первичного очага Внутренняя поверхность послеродовой матки - раневая поверхность. Содержимое матки - сгустки крови, эпителиальные
- 16. Пути передачи инфекции в 9 из 10 случаев - активация собственной условно-патогенной флоры восходящий путь инфицирования
- 17. Классификация Бартельса-Сазонова Первый этап - инфекция ограничена областью родовой раны: послеродовой эндометрит, послеродовая язва (на промежности,
- 18. Классификация Бартельса-Сазонова Второй этап - инфекция распространилась за пределы родовой раны, но осталась локализованной в пределах
- 19. Классификация Бартельса-Сазонова Третий этап – инфекция вышла за пределы малого таза и имеет тенденцию к генерализации:
- 20. Послеродовая язва Возникает вследствие инфицирования ссадин, трещин, разрывов слизистой оболочки влагалища и вульвы. К этой группе
- 21. Послеродовый эндометрит - это проявление раневой инфекции. Эпителизация и регенерация эндометрия заканчивается только через 5-6 недель
- 22. Послеродовый эндометрит По клиническому течению: 1. Легкая форма ПЭМ 2. Тяжелый ПЭМ 3. Стертая форма ПЭМ
- 23. Послеродовый эндометрит Легкая форма ПЭМ 1. Общее состояние удовлетворительное 2. Позднее начало – на 5-12 сутки
- 24. Послеродовый эндометрит Тяжелый ПЭМ 1. Чаще возникает на фоне хориоамнионита, после осложненных родов или оперативного вмешательства.
- 25. Послеродовый эндометрит Стертая форма ПЭМ 1. Встречается чаще всего. 2. Общее состояние удовлетворительное 3. Начинается на
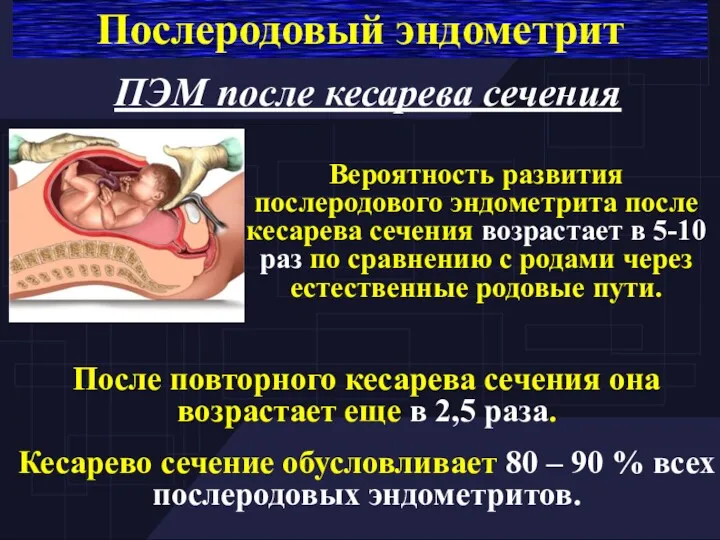
- 26. Послеродовый эндометрит ПЭМ после кесарева сечения После повторного кесарева сечения она возрастает еще в 2,5 раза.
- 27. Послеродовый эндометрит Причины послеродового эндометритра после кесарева сечения
- 28. Послеродовый эндометрит ПЭМ после кесарева сечения 1. Чаще протекает в тяжелой форме (первичное инфицирование области разреза
- 29. Послеродовый эндометрит ПЭМ после кесарева сечения 8. Матка болезненная, увеличена в размерах, замедленная инволюция матки. 9.
- 30. Послеродовый эндометрит ДИАГНОСТИКА 1. Клинические данные: неоднократный подъем температуры болезненность матки при пальпации гноевиные лохии 2.
- 31. Послеродовый эндометрит ДИАГНОСТИКА 2. Лабораторные методы диагностики: лейкоцитоз 12 х 109/л и более палочкоядерные нейтрофилы 10
- 32. Послеродовый эндометрит ДИАГНОСТИКА 3. Бактериологическое исследование – посев материала из полости матки и влагалища для определения
- 33. Послеродовый эндометрит УЗИ 1. Нарушение процессов инволюции матки 2. Увеличение и расширение полости матки 3. Различные
- 34. Послеродовый эндометрит после кесарева сечения Дополнительные эхографические критерии 1. Локальное изменение структуры миометрия в области швов
- 35. Послеродовый эндометрит Гистероскопия – непосредственная визуализация эндометрия 1. Слизистая матки отечная, цианотичная. 2. Большое число инъецированных,
- 36. Послеродовый эндометрит Гистероскопия – непосредственная визуализация эндометрия 5. При наличии задержки плацентарной ткани – определяется тяжистая
- 37. Послеродовый эндометрит ЛЕЧЕНИЕ Комплексный характер: ограничение воспалительного процесса борьба с инфекцией активизация защитных сил организма дезинтоксикационная
- 38. Параметрит это гнойно-инфильтративное поражение клетчатки малого таза (чаще лимфогенный путь инфицирования) Предраспологающие факторы: боковые разрывы шейки
- 39. Параметрит Стадии развития и прогрессирования: I стадия - стадия экссудации: гиперемия и серозное пропитывание тканей; II
- 40. Параметрит Классификация: 1. В зависимости от топографии клетчатки малого таза: боковой параметрит передний параметрит задний параметрит
- 41. Параметрит Клиника: 1. Начинается на 7-10-е сутки после родов. 2. Озноб, повышение температуры до 38-39º и
- 42. Параметрит Диагностика: 1. Клиника. 2. Бимануальное исследование: инфильтрация, резкая болезненность при пальпации параметрия укорочение свода влагалища
- 43. Параметрит Диагностика: 3. Ректовагинальное исследование: оценка пролабирования инфильтрата или абсцесса в сторону прямой кишки состояние слизистой
- 44. Параметрит Лечение: 1. Комплексное лечение: антибактериальная, инфузионная, десенсибилизирующая, иммунокорригирующая терапия и т.д. 2. Оперативное лечение: вскрытие
- 45. Акушерский перитонит это воспаление брюшины, которое сопровождается комплексом тяжелых патофизиологических реакций, ведующих к нарушению функции всех
- 46. Акушерский перитонит Самая высокая степень риска развития перитонита после кесарева сечения: при обострении хронических инфекционных заболеваний
- 47. Акушерский перитонит Стадии течения: Первая стадия - начальная или реактивная (первые 24 ч). Компенсаторные механизмы сохранены.
- 48. Акушерский перитонит Стадии течения: Вторая стадия - токсическая (24-72 ч). В этом периоде начинают преобладать "общие"
- 49. Акушерский перитонит Стадии течения: Третья стадия - терминальная (свыше 72 ч) декомпенсация синдромных нарушений, возникающих в
- 50. Акушерский перитонит Варианты клинического течения (в зависимости от пути инфицирования): I. Перитонит на фоне хориоамнионита (30%):
- 51. Акушерский перитонит Варианты клинического течения (в зависимости от пути инфицирования): III. Перитонит вследствие неполноценности швов на
- 52. Акушерский перитонит I. Перитонит на фоне хориоамнионита (30%): клиника напоминает эндометрит с парезом кишечника - начало
- 53. Акушерский перитонит II. Перитонит на фоне паралитической непроходимости кишечника и попадания инфекции в брюшную полость через
- 54. Акушерский перитонит III. Перитонит вследствие неполноценности швов на матке (55%): - характеризуется относительно поздним началом –
- 55. Акушерский перитонит Диагностика 1. Клиническая картина – оценка эффективности проводимой терапии, “возвратность симптомов» 2. Лабораторная диагностика:
- 56. Акушерский перитонит Диагностика 3. Эхография - - свободная жидкость в маточно-прямокишечном пространстве, латеральных каналах брюшной полости,
- 57. Акушерский перитонит Лечение I клинический вариант (на фоне хориоамнионита): - единственный вариант, когда возможна только интенсивная
- 58. Акушерский перитонит Оперативное лечение Цель: удаление источника инфекции – инфицированной матки и дренирование брюшной полости Особенности
- 59. Лечение послеродовых ГСЗ 1. Антибактериальная терапия: - 2-3 препарата одновременно - введение препаратов – парентеральное (лучше
- 60. Лечение послеродовых ГСЗ Антибактериальная терапия: Цефалоспорины (кефзол, фортум, цефамезин, цефотаксим) Нитроимидазолы (трихопол, тинидазол, метрогил) Аминогликозиды (гентамицин)
- 61. Лечение послеродовых ГСЗ 2. Хирургическая обработка полости матки: Гистероскопия, вакуум-аспирация содержимого матки, промывание ее полости охлажденными
- 62. Лечение послеродовых ГСЗ 3. Инфузионная и дезинтоксикационная терапия: кристаллоиды и корректоры электролитного обмена (5 и 10
- 63. Лечение послеродовых ГСЗ 3. Инфузионная и дезинтоксикационная терапия: Объем – от 1500 до 2500 мл в
- 64. Лечение послеродовых ГСЗ 4. Лечение и профилактика пареза кишечника: устранение гипокалиемии и других электролитных нарушений (введение
- 65. Лечение послеродовых ГСЗ 5. Экстракорпоральные методы детоксикации – гемосорбция, гемодиализ, плазмаферез, перитонеальный диализ Плазмаферез: удаление патологических
- 66. Лечение послеродовых ГСЗ 6. Десенсибилизирующая и антигистаминная терапия: димедрол, супрастин, тавегил и др. 7. Утеротонические средства:
- 67. Лечение послеродовых ГСЗ 8. Иммунокорригирующие препараты: тималин, лавомакс, циклоферон, ректальные свечи «Виферон», «Генферон» и др. 9.
- 68. Сепсис это неспецифическое инфекционное заболевание, характеризующееся системным ответом на воспаление, возникающим в условиях постоянного или периодического
- 69. Сепсис. Патогенез Основной механизм патогенеза послеродовых гнойно–воспалительных заболеваний - синдром системного воспалительного ответа: первый этап -
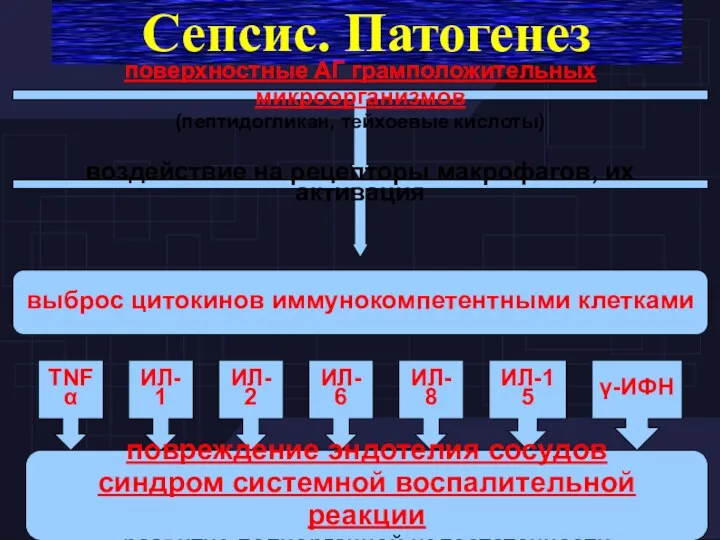
- 70. Сепсис. Патогенез эндотоксин (липополисахарид клеток грамотрицательных бактерий) воздействие на рецепторы макрофагов, их активация выброс цитокинов иммунокомпетентными
- 71. Сепсис. Патогенез поверхностные АГ грамположительных микроорганизмов (пептидогликан, тейхоевые кислоты) воздействие на рецепторы макрофагов, их активация выброс
- 72. Сепсис Классификация: 1. Молниеносный – развивается в течение 1-3 суток после инфицирования 2. Острый – развивается
- 73. Сепсис По клиническому течению: 1. Септицемия – сепсис без метастазов 2. Септикопиемия – сепсис с метастазами
- 74. Сепсис Клинические признаки ССВО: - температура тела более 38°С или менее 36°С - частота сердечных сокращений
- 75. Септицемия - раннее начало – 2-3 сутки - температура тела до 40°С и более, озноб -
- 76. Септикопиемия Клиническая картина: проявления общей интоксикации, характерной для сепсиса, + локальные симптомы поражения. в 95% -
- 78. Скачать презентацию









































































 Чума (Pestis)
Чума (Pestis) Гипертензивные расстройства во время беременности, в родах и послеродовом периоде, преэклампсия, эклампсия
Гипертензивные расстройства во время беременности, в родах и послеродовом периоде, преэклампсия, эклампсия Тіннің өсу патологиясы
Тіннің өсу патологиясы Воспаление. Признаки воспаления
Воспаление. Признаки воспаления Стоматоневрология: заболевания и повреждения тройничного и лицевого нервов. Этиология, клиника, диагностика и лечение
Стоматоневрология: заболевания и повреждения тройничного и лицевого нервов. Этиология, клиника, диагностика и лечение Заикание: клиника, диагностика, лечение
Заикание: клиника, диагностика, лечение Логопедическая работа с детьми раннего возраста
Логопедическая работа с детьми раннего возраста Медико-биологические основы рекреации и спортивно-оздоровительного туризма
Медико-биологические основы рекреации и спортивно-оздоровительного туризма Антигены клеток крови
Антигены клеток крови Нарушения пищевого поведения у детей
Нарушения пищевого поведения у детей Эпилепсия. Қояншық ауруы
Эпилепсия. Қояншық ауруы Туляремия. Лабораторная диагностика туляремиии
Туляремия. Лабораторная диагностика туляремиии Понятие о боли. Виды боли
Понятие о боли. Виды боли Диагностика и лечение опухолей поджелудочной железы и внепеченочных желчных протоков
Диагностика и лечение опухолей поджелудочной железы и внепеченочных желчных протоков ВКР: Сравнительная характеристика различных видов коронок и мостовидных протезов
ВКР: Сравнительная характеристика различных видов коронок и мостовидных протезов Сестры милосердия
Сестры милосердия Старение. Деменция. Смерть. Паллиативная медицина. (Тема 6)
Старение. Деменция. Смерть. Паллиативная медицина. (Тема 6) Аускультация шумов сердца. Классификация шумов сердца
Аускультация шумов сердца. Классификация шумов сердца Обследование травматологического, ортопедического больного
Обследование травматологического, ортопедического больного Паразитарные заболевания у детей. Гельминтозы
Паразитарные заболевания у детей. Гельминтозы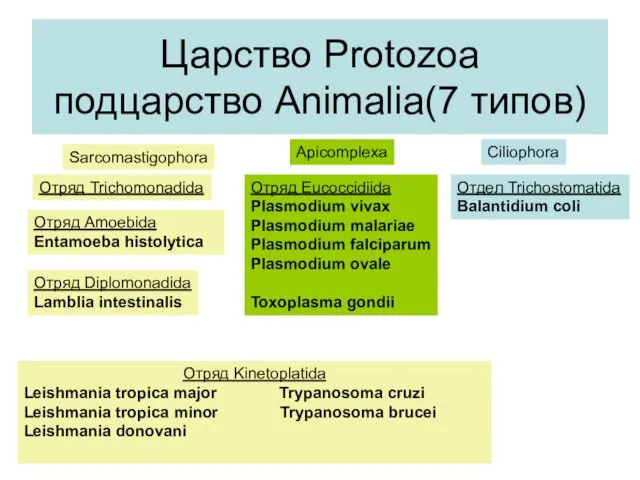 Царство Protozoa подцарство Animalia(7 типов)
Царство Protozoa подцарство Animalia(7 типов) Хроническая обструктивная болезнь легких
Хроническая обструктивная болезнь легких Жаңа туған нәрестенің физиологиясы және патологиясы
Жаңа туған нәрестенің физиологиясы және патологиясы Будова та розвиток очеревини, плеври та перикарду
Будова та розвиток очеревини, плеври та перикарду Средства, влияющие на Н-холинорецепторы. Н-холиномиметики. Ганглиоблокаторы. Миорелаксанты периферического действия (Лекция 5)
Средства, влияющие на Н-холинорецепторы. Н-холиномиметики. Ганглиоблокаторы. Миорелаксанты периферического действия (Лекция 5) Артериальная гипертензия
Артериальная гипертензия Реакция на тяжелый стресс и нарушения адаптации
Реакция на тяжелый стресс и нарушения адаптации Исследование функции внешнего дыхания
Исследование функции внешнего дыхания