Современный взгляд на терапию гиперфосфатемии при ХБП. Гиперкалиемия, профилактика и коррекция презентация
Содержание
- 2. Снижение активации VDR* наблюдается на ранних стадиях ХБП Levin A et al. Kidney Int 2007;71:31–8 †p
- 3. Ценой увеличения ПТГ обеспечивается постоянство Ca, PO4, кальцитриола и гемопоэтических стволовых клеток Levin et al; SEEK
- 4. P сыворотки Роль FGF-23 в регуляции гомеостаза фосфора Источник Stubbs J, et al. Semin Dial. 2007;20:302-308.
- 5. Экспрессия гена Клотто снижается при ХБП на ранних стадиях. Клото – кофактор рецепторов FGF 23
- 6. Vervloet, Lancet 2014
- 8. Механизм возникновения фиброза при Pi нагрузке Kuro-o M. ERA-EDTA 2018
- 9. Механизм возникновения фиброза при Pi нагрузке
- 10. Механизм возникновения фиброза при Pi нагрузке Kuro-o M. ERA-EDTA 2018
- 11. Dickkopf-related protein 1 (DKK1)
- 12. Схематический вид временного профиля минерально-костных, гормональных нарушений и оборота кости с прогрессированием ХБП МКН; Dkk1, связанные
- 13. Прогрессия ХБП-МКН
- 14. Профилактика и лечение ХБП-МКН Профилактика и лечение ХБП-МКН
- 15. Роль фосфата в старении Novel treatment strategies for chronic kidney disease: insights from the animal kingdom.
- 16. Модель остеогенной трансформации ГМК в остеобласты под влиянием Са и РО4 Giachelli et al. J Am
- 17. Клетки, образующие кость
- 18. Молекулярные медиаторы кальцификации артерий
- 19. Контроль фосфатемии уменьшает кальцификацию в эксперименте Мыши с ХПН и LDLR- на диете с высоким содержанием
- 20. Комплексный терапевтический план
- 21. Контроль гиперфосфатемии KDOQI фосфаты сыворотки 1,1-1,8 мМ/л KDIGO фосфаты сыворотки 0,8-1,45 мМ/л
- 22. Контроль гиперфосфатемии A. Galassi et al J Nephrol 2015 Лечение требует комплексного подхода
- 23. Оценка источника поступления фосфатов Источник фосфатов Растительные белки Абсорбция 10-30% Можно рассчитать Белки животного происхождения Абсорбция
- 24. Диета при ХБП: ограничение белка или фосфатов? Пищевые добавки резко увеличивают количество ежедневного потребления Р (неорганический
- 25. Date of download: 6/2/2016 Copyright © 2016 American Medical Association. All rights reserved. From: Effect of
- 26. Медикаменты могут содержать значимое количество фосфата 5 обычно наиболее часто предписываемых медикаментов диализным больным содержат 500
- 27. Уровень фосфатов подвержен суточным колебаниям Т. Исакова 2018
- 28. Диализ. Баланс фосфора при стандартном диализе 3 раза в неделю 1200 720 450 8400 5000 1800
- 29. Sugisaki et al Trans. ASAIO 1982; 28:302 Сравнение кинетики различных веществ и Ca во время и
- 30. B. Braun Melsungen AG | Page Journal of Renal Nutrition, Vol 16, No 1 ( January),
- 31. Снижение мочевины и фосфата Courtesy of Tom Depner (unpublished study)
- 32. Кинетика фосфатов на гемодиализе Debowska M et al. Phosphate Kinetics During Weekly Cycle of Hemodialysis Sessions:
- 33. Преддиализный фосфат и время диализа? (кинетическая модель) G= 6 mg/min; V=35 L, Kd_urea=266 ml/min; Kru=0; No
- 34. Исследование CONVESTUDY. Post-hoc анализ B. Braun Melsungen AG | Page Locatelly NDT 2014
- 35. CONTRAST Post Hoc B. Braun Melsungen AG | Page Penne AJKD 2010
- 36. B. Braun Melsungen AG | Page
- 37. Рандомизированное исследование перекрёстный дизайн B. Braun Melsungen AG | Page Am J Kidney Dis. 2014 Aug;64(2):247-56
- 38. Причины удлинять диализное время для лучшего удаления фосфатов B. Braun Melsungen AG | Page Can features
- 39. 24 patients undergoing short daily hemodialysis using the NxStage System® and 54 patients treated with conventional
- 40. B. Braun Melsungen AG | Page 65 пациентов с гиперфосфатемией , проспективное рандомизированное исследование
- 41. Влияние модальности и времени на удаление ПТГ ХФГД – ГДФ – нет эффекта Ok NDT 2013
- 42. B. Braun Melsungen AG | Page 2014 Locatelly
- 43. B. Braun Melsungen AG | Page
- 44. Результаты исследования: мембраны хай-флакс лучше удаляют FGF23 но не фосфаты B. Braun Melsungen AG | Page
- 45. Выводы по воздействия модальности диализа на ХБП-МКН Фосфаты – время диализа является ключевым фактором FGF23 –
- 46. Кальция карбонат, ацетат, цитрат, кетоглюторат, глюконат Гидроокись алюминия Лантана карбонат (Фосренол) Магния карбонат/цитр Железа цитрат железа
- 47. Ограничения по кальцию в рекомендациях KDIGO 51% - 83% 57% 16% - 54% 1,2,3 2 2,3,4
- 48. Механизм действия Севеламера от препаратов Кальция Инструкция по применению препарата Ренагель ЛСР-001457/08-140308
- 49. Карбонат севеламера
- 50. ВЕЛЬФОРО® – новый, не содержащий кальций, фосфат- связывающий препарат на основе железа Избирательное связывание фосфатов Сахароза
- 51. VERIFIE – Country update - MSG 08/09/2015 Page 73 Данные долгосрочного исследования подтверждают эффективный контроль ВЕЛЬФОРО®
- 53. Нерешенные вопросы лечение гиперфосфатемии
- 54. Применение фосфат-биндеров (США)
- 55. Применение фосфат-биндеров (Германия)
- 56. Гиперфосфатемия: Легко ли достичь результат? Вызовы: демография, социально-экономический статус, симптомы, этиология ХБП, врач, диетолог Физиологические механизмы
- 57. Повышенный фосфор сыворотки связан с неблагоприятными исходами у пациентов на диализе Гиперфосфатемия –поздний феномен в прогресии
- 58. У пациентов на диализе необходимы эффективные фосфат-биндеры наряду с диетой и адекватным диализом При наличии адинамической
- 59. Механизмы развития гиперкалиемии при различных заболеваниях Kovesdy CP, Am J Med 128:1281–1287, 2015
- 60. Популяционные исследования в Канаде и США 2.6% в неотложных состояниях и 3.5% всех госпитализаций сопровождались гиперкалиемией
- 61. Острые эпизоды гиперкалиемии наслаиваются на хроническую возвратную гиперкалиемию при прогрессировании ХБП . A. Cupisti Nutrients. 2018
- 62. Клиническая картина гиперкалиемии Симптомы гиперкалиемии неспецифические и обычно включают в себя: Недомогание; Мышечная слабость; «Ватные ноги»
- 63. Клиническая картина гиперкалиемии Нарушения ритма сердца. Аритмии наблюдают при любом повышении содержания калия выше нормы, но,
- 64. Изменения ЭКГ при гиперкалиемии Уровень калия 5.5-6.5 6.5-8.0 > 8/0
- 65. Клинический случай тяжелой гиперкалиемии (>9,0 Мэкв)
- 66. Hayes J et al, Nephron Clin Pract 120:c8–16, 2012 Преддиализный уровень калия сыворотки и риск смерти
- 67. ВЫВОД: гиперкалиемия – потенциально угрожающее жизни состояние Наибольшему риску подвержены пациенты нуждающиеся в лечении блокаторами РААС,
- 68. Профилактика гиперкалиемии Профилактические меры основаны на: Ограничении употребление продуктов богатых калием Отказа от препаратов, содержащих калий;
- 69. Новые возможности лечение гиперкалиемии - сорбенты
- 70. КАЛИМЕЙТ (КАЛЬЦИЯ ПОЛИСТИРОЛСУЛЬФОНАТ) МНН: кальция полистиролсульфонат Форма выпуска: саше 5 г Лекарственная форма: порошок для приготовления
- 71. Калий
- 72. Состав диализирующего раствора
- 73. Немного истории.
- 74. Калий Nephrol Dial Transplant 12: 1629–1634, 1997
- 77. Частота гиперкалиемии у пациентов, получающих терапию диализом E. Hecking et al. Nephrol Dial Transplant (2004) 19:
- 78. Частота развития гиперкалиемии у пациентов, получающих ЗПТ на протяжении 12 мес наблюдения (n=150) Средние значения превышавшие
- 79. Выживаемость у пациентов, получающих хронический гемодиализ в зависимости от уровня калия (3 года наблюдения, n=74219) Kovesdy
- 80. Калий в диализате и риск внезапной смерти
- 88. Заключение А. Карабояс 2016 Не выявлено достоверной разницы в клинических исходах между концентрацией калия в диализате
- 91. Калий
- 92. ВЛИЯНИЕ КОНЦЕНТРАЦИИ БУФЕРА НА УРОВЕНЬ КАЛИЯ В ПЛАЗМЕ
- 93. Распределение уровней бикарбоната в диализате по странам % пациентов Бикарбонат в диализате мЭкв/л
- 94. Многие центры используют единственное значение бикарбоната в диализате % центров, не индивидуализирующих бикарбонат в диализате
- 95. Летальность прямо связана с уровнем бикарбоната в диализате Все пациенты В диализных центрах с индивидуализацией Bic
- 96. Заключение (DOPPS) • Высокий уровень бикарбоната в диализате ( >37 ммоль/л): – часто встречается, особенно в
- 98. Практические рекомендации
- 99. Контроль уровня калия в междиализный период с помощью ионнообменных смол может выступать как вариант профилактики нарушений
- 100. КАЛИМЕЙТ (КАЛЬЦИЯ ПОЛИСТИРОЛСУЛЬФОНАТ) МНН: кальция полистиролсульфонат Форма выпуска: саше 5 г Лекарственная форма: порошок для приготовления
- 101. КАЛИМЕЙТ (КАЛЬЦИЯ ПОЛИСТИРОЛСУЛЬФОНАТ) Снижение риска аритмии Эффективное связывание калия Поддержание уровня калия на оптимальном уровне между
- 102. Заключение Гиперкалиемия у больных с ХБП, как получающих ЗПТ, так и на додиализных стадиях - частое
- 103. ПИТАНИЕ БОЛЬНЫХ НА ДИАЛИЗЕ: БЕЛКОВО-ЭНЕРГЕТИЧЕСКАЯ НЕДОСТАТОЧНОСТЬ, СВЯЗЬ С ИСХОДАМИ
- 104. БЕЛКОВО-ЭНЕРГЕТИЧЕСКАЯ НЕДОСТАТОЧНОСТЬ Kidney Int 2008;73:391
- 105. CV I
- 106. ПРИЗНАКИ БЭН Индекс массы тела Потеря веса> 5 % (3 months) Потеря веса > 10 %
- 107. Биоимпеданс – спектроскопия и векторный анализ Вишневский К.А. и соавт. Коррекция «сухого веса» у больных, получающих
- 108. Недостаточность питания при гемодиализе Ассоциирована с: Инфекционными осложнениями Сердечной недостаточностью Острыми сердечно-сосудистыми собы- тиями Снижением физической
- 109. ПРИБАВКА И ПОТЕРЯ ВЕСА - ИСХОД Kalantar et al, Am J Kidney Dis 2005
- 110. Процент жира тела и смертность Kalantar et al, Am J Clin Nutr 2006
- 111. Потеря веса – не всегда ИМТ одинаково влияет на исходы Cabezas et al, C JASN 2013;8:1725
- 112. Потеря мышечной массы > 5% (3 months) Потеря мышечной массы > 10% (6 months) Уменьшение окружности
- 114. Неумышленное снижение потребления белка Неумышленное снижение потребления калорий Gr 4 Пищевая ценность БЕЛКОВО-ЭНЕРГЕТИЧЕСКАЯ НЕДОСТАТОЧНОСТЬ
- 115. Аппетит – предиктор смертности Kalantar et al, Am J Clin Nutr 2004 One year survival 331
- 116. Аппетит и выживаемость Carrero et al, Am J Clin Nutr 2007 223 swedish MHD patients
- 117. Вспомогательное питание Case control study 2007-2009, FMC cohort, USA 5000 pts receiving Oral supplement vs 5000
- 118. Вспомогательное питание и выживаемость Lacson et al. AJKD 2012 60:591-600
- 119. ПРОДУКЦИЯ Б. БРАУН ДЛЯ ПЕРОРАЛЬНОГО ПИТАНИЯ НУТРИКОМП ДРИНК РЕНАЛ
- 120. Ассортимент смесей Нутрикомп для перорального применения Продукция Нутрикомп для перорального питания Стандартные высокоэнергетические смеси с повышенным
- 121. При помощи обычной диеты крайне сложно обеспечить 30-35 ккал/кг/сут и 1,2- 1,5 г /кг/сут белка у
- 122. Состав и показания к применению Нутрикомп Дринк Ренал с ванильным вкусом
- 123. Количество смеси определяется специалистом в зависимости от потребностей пациента: в качестве дополнительного питания к основному рациону
- 124. СПАСИБО ЗА ВАШЕ ВНИМАНИЕ Let’s share expertise and learn more at Давайте делиться опытом и узнавать
- 126. Скачать презентацию



























































































































 Анаэробная инфекция
Анаэробная инфекция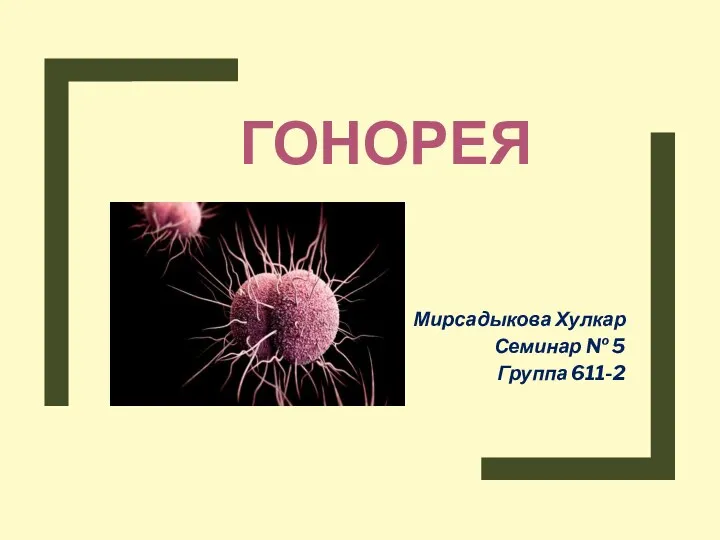 Гонорея. Клиническая классификация гонококковой инфекции
Гонорея. Клиническая классификация гонококковой инфекции Дифференциальная диагностика снижения зрения
Дифференциальная диагностика снижения зрения Жай және күрделі ұнтақтардың дайындалуы. Улы және күшті әсер ететін дәрілік заттары бар ұнтақтардың технологиясы. Тритурация
Жай және күрделі ұнтақтардың дайындалуы. Улы және күшті әсер ететін дәрілік заттары бар ұнтақтардың технологиясы. Тритурация Бронхолитики. Классификация
Бронхолитики. Классификация Техніка накладання найбільш поширених пов’язок
Техніка накладання найбільш поширених пов’язок Медицинская генетика. Цитологические основы наследственности
Медицинская генетика. Цитологические основы наследственности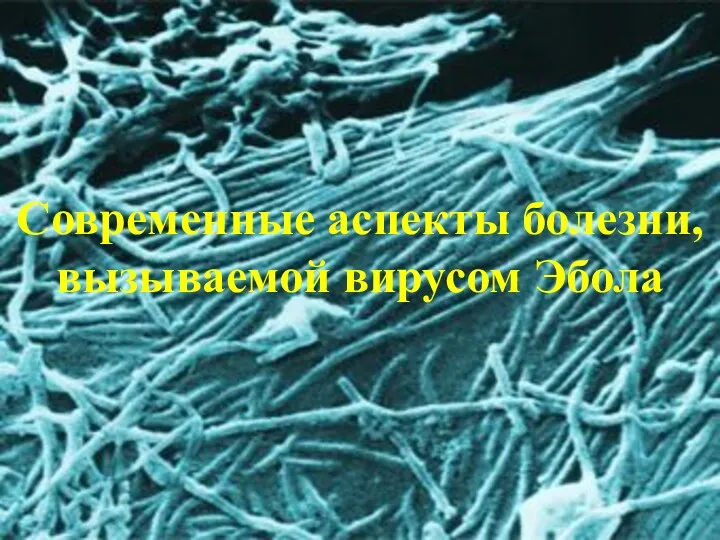 Современные аспекты болезни, вызываемой вирусом Эбола
Современные аспекты болезни, вызываемой вирусом Эбола Современные методы лечения сахарного диабета: инсулиновая помпа
Современные методы лечения сахарного диабета: инсулиновая помпа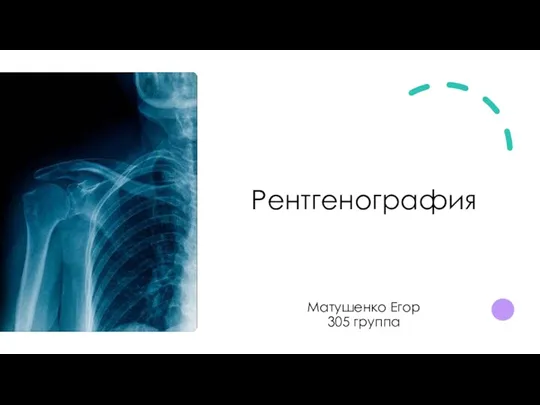 Рентгенография. Принцип рентгенографии
Рентгенография. Принцип рентгенографии Тіс жегі, ауыз қуысы гигиенасы нашар балаларды емдеуде ортодонттың іс-әрекеті
Тіс жегі, ауыз қуысы гигиенасы нашар балаларды емдеуде ортодонттың іс-әрекеті Острые отравления: классификация и общая характеристика
Острые отравления: классификация и общая характеристика Сечовидільна система
Сечовидільна система Применение биологического клея на основе цианакрилата для фиксации трансплантатов при хирургическом лечении больных отитом
Применение биологического клея на основе цианакрилата для фиксации трансплантатов при хирургическом лечении больных отитом Сит задачи по ОЖ экзаменац
Сит задачи по ОЖ экзаменац Прикладная кинезиология. Мануальное мышечное тестирование
Прикладная кинезиология. Мануальное мышечное тестирование Негізгі психопатологиялық синдромдар
Негізгі психопатологиялық синдромдар Построение системы внутреннего контроля качества и безопасности медицинской деятельности
Построение системы внутреннего контроля качества и безопасности медицинской деятельности Терминальные состояния
Терминальные состояния Цветотерапия, как метод нетрадиционной медицины
Цветотерапия, как метод нетрадиционной медицины Жемістері, тұқымдары дәрілік өсімдік шикізатын дайындау ерекшеліктері
Жемістері, тұқымдары дәрілік өсімдік шикізатын дайындау ерекшеліктері Ранние симптомы заболеваний у хорьков
Ранние симптомы заболеваний у хорьков Дезинфекция медицинских перчаток
Дезинфекция медицинских перчаток Хондропротекторы. Биофосфонаты. Препараты кальция
Хондропротекторы. Биофосфонаты. Препараты кальция Механизмы передачи инфекции
Механизмы передачи инфекции Борьба организма с инфекцией. Иммунитет
Борьба организма с инфекцией. Иммунитет Иммобилизация және зардап шеккен адамды тасымалдау
Иммобилизация және зардап шеккен адамды тасымалдау Радиобиологиялық әсерлер
Радиобиологиялық әсерлер