Содержание
- 2. Патология беременности-нарушение иммунных, гемостазиологических, генетических взаимодействий между матерью и плодом Врожденная и приобретенная тромбофилия; Инфекционный фактор;
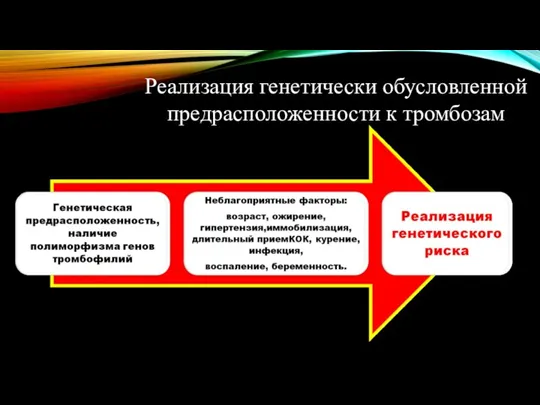
- 3. Реализация генетически обусловленной предрасположенности к тромбозам
- 4. Данные анамнеза, при которых необходимо провести обследование на врожденную тромбофилию Семейный анамнез (тромбозы, инфаркты, инсульты у
- 5. Данные репродуктивного анамнеза , при которых необходимо провести обследование на врожденную тромбофилию Акушерские осложнения и репродуктивные
- 6. Факторы риска, подлежащие оценке во время беременности Возраст более 35 лет Ожирение (ИМТ более 30) Паритет
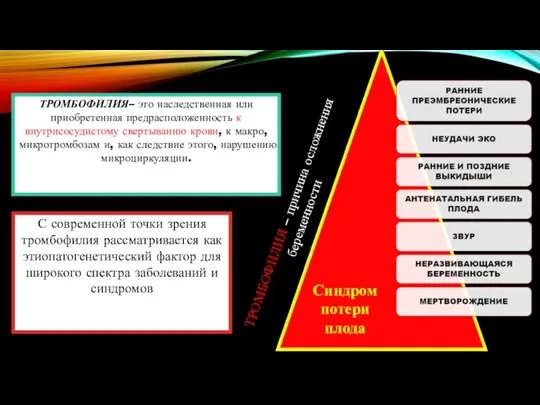
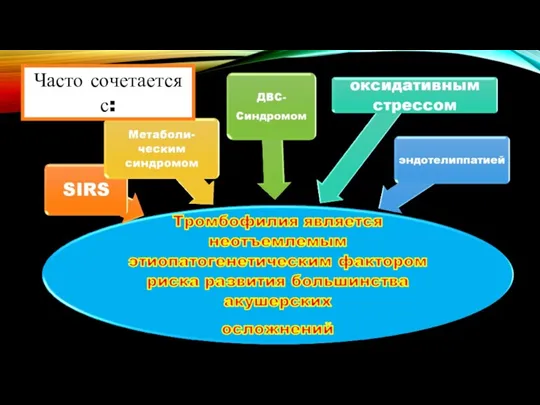
- 7. С современной точки зрения тромбофилия рассматривается как этиопатогенетический фактор для широкого спектра заболеваний и синдромов ТРОМБОФИЛИЯ–
- 8. Беременность является уникальным тестом или экзаменом наличия скрытой тромбофилии и способствует ее фенотипическому проявлению.
- 9. Во время беременности происходят изменения функционирования гемостаза, поэтому создается очень благоприятный фон для реализации скрытой генетической
- 10. Физиологические изменения гемостаза: повышается уровень прокоагулянтов – плазменных факторов свертывания крови, снижается уровень естественных антикоагулянтов и
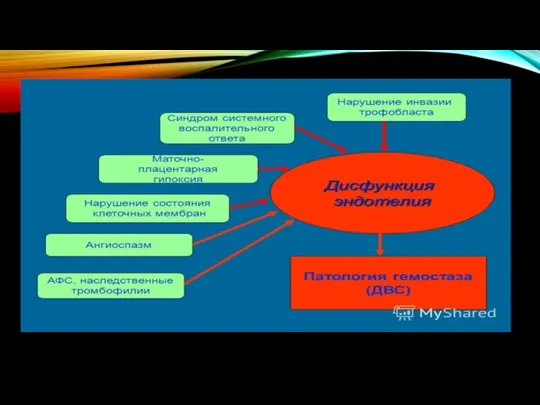
- 11. Беременность ассоциирована с компенсированным синдромом системного воспалительного ответа, равно как и с физиологической (компенсированной) гиперкоагуляцией Любое
- 12. На течение беременности огромное влияние оказывает и генетическая тромбофилия, и циркуляция антифосфолипидных антител, и гипергомоцистеинемия. все
- 13. Часто сочетается с:
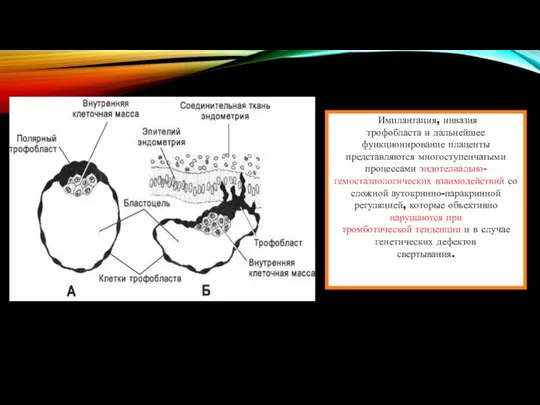
- 16. Имплантация, инвазия трофобласта и дальнейшее функционирование плаценты представляются многоступенчатыми процессами эндотелиально-гемостазиологических взаимодействий со сложной аутокринно-паракринной регуляцией,
- 17. Если принять тромбофилию как постоянно персистирующий фактор у женщин с генетической тромбофилией или АФС, первые ее
- 18. Дополнительным фактром, поддерживающим и усугубляющим сниженную перфузию плаценты, является тромбирование маточно-плацентарных сосудов вплоть до полного блока
- 19. Гипоксия (в том числе тромбоз-ассоциированная) является одним из важных этиопатогенетических факторов выделения большого количества микрочастиц, роль
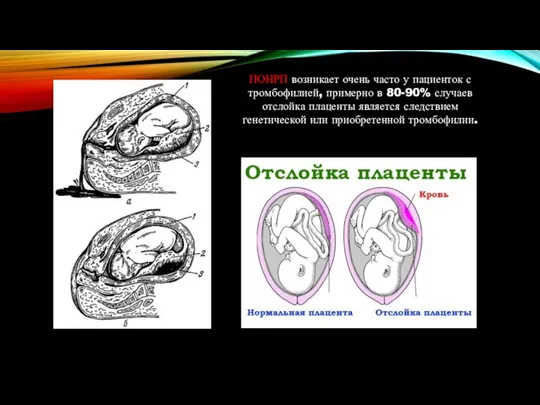
- 20. ПОНРП возникает очень часто у пациенток с тромбофилией, примерно в 80-90% случаев отслойка плаценты является следствием
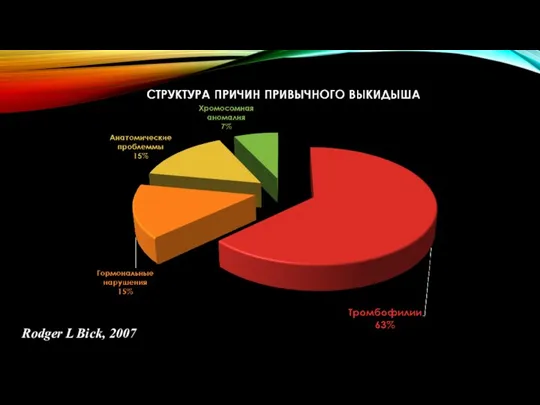
- 21. Тромбофилические состояния у женщин с привычным выкидышем Антифосфолипидный синдром – 32% (вторичный на фоне ревматоидного артрита,
- 22. Rodger L Bick, 2007
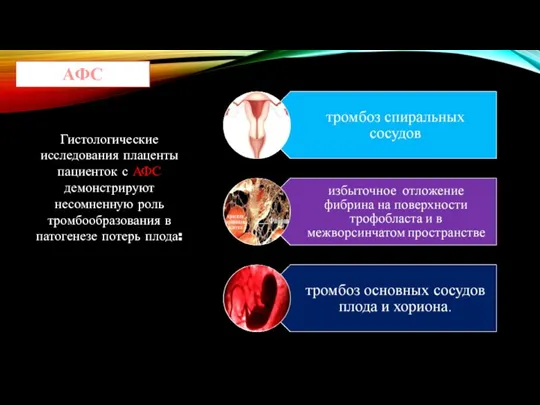
- 23. Гистологические исследования плаценты пациенток с АФС демонстрируют несомненную роль тромбообразования в патогенезе потерь плода: АФС
- 24. Тромботическая составляющая АФС является следствием тяжелого поражения естественных антикоагулянтных механизмов системы гемостаза, когда имеет место «тройной
- 26. Недостаточная глубина инвазии трофобласта, будь то в условиях АФС или десинхронизации процессов фибринообразования и фибринолиза, в
- 27. дефекты глубины инвазии трофобласта и формирования плаценты; ишемию плаценты, развивающуюся вследствие нарушения процессов плацентации; тотальную эндотелиальную
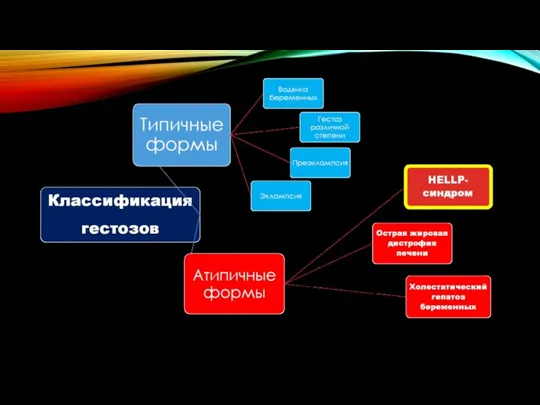
- 28. ГЕСТОЗ
- 29. тромбофилия – это не только тромбозы
- 30. Тромботическими осложнениями тромбофилии нельзя объяснить все осложнения беременности. Существует понятие и нетромботических форм тромбофилии. Таким ярким
- 31. антифосфолипидные антитела могут быть причиной прогестероновой недостаточности, кото-рая сама по себе может вызывать невынашивание беременности и
- 32. Патологические состояния, в основе которых может лежать катастрофический антифосфолипидный синдром Септический шок HELLP-синдром преэклампсия эклампсия ДВС
- 34. HELLP-синдром впервые описан L. Weinstein в 1982 г.
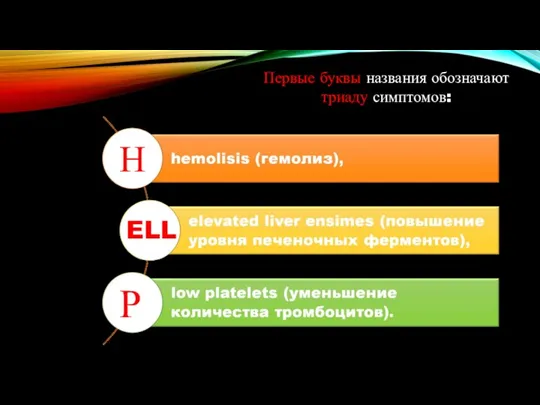
- 35. Первые буквы названия обозначают триаду симптомов: Н ELL Р
- 36. Частота HELLP-синдрома составляет 2–15% у беременных с артериальной гипертензией (АГ), при тяжелой преэклампсии – эклампсии синдром
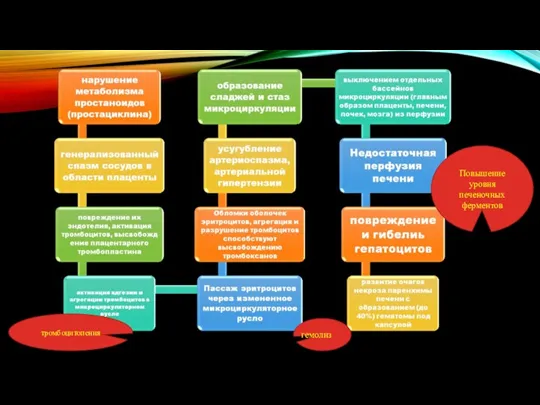
- 37. тромбоцитопения гемолиз Повышение уровня печеночных ферментов
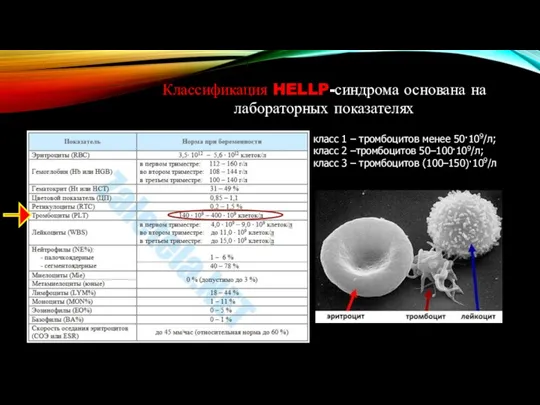
- 39. Классификация HELLP-синдрома основана на лабораторных показателях класс 1 – тромбоцитов менее 50·109/л; класс 2 –тромбоцитов 50–100·109/л;
- 40. Клиника Первоначальные проявления неспецифичны головная боль, чувство тяжести в голове, слабость и утомление, мышечные боли в
- 41. Все клинические признаки HELLP-синдрома исчезают в течение 5–7 дней и, как правило, не повторяются при последующих
- 42. Имеется этиопатогенетическая связь между тромбофилией и акушерскими осложнениями, а также в иссследованиях доказана высокая эффективность антикоагулянтной
- 44. Скачать презентацию

























 Предсказание магнитных свойств наночастиц для биомедицинских применений. Машинное обучение
Предсказание магнитных свойств наночастиц для биомедицинских применений. Машинное обучение Особые формы плече-лопаточного периартрита
Особые формы плече-лопаточного периартрита Дитина з малою масою тіла
Дитина з малою масою тіла Сырқатнама. Төлқұжат бөлімі
Сырқатнама. Төлқұжат бөлімі Антисептики дезинфицирующие
Антисептики дезинфицирующие Особенности системы кроветворения и периферической крови у детей. Семиотика важнейших гематологических синдромов
Особенности системы кроветворения и периферической крови у детей. Семиотика важнейших гематологических синдромов Комплексная оценка здоровья детей и подростков
Комплексная оценка здоровья детей и подростков Блокируемый интрамедуллярный остеосинтез (БИОС)
Блокируемый интрамедуллярный остеосинтез (БИОС) Инструментальные методы исследования. Рентгенологические методы исследования
Инструментальные методы исследования. Рентгенологические методы исследования Гемодинамические закономерности движения крови по сосудам
Гемодинамические закономерности движения крови по сосудам Общая фармакология
Общая фармакология Проблемы подготовки кадров первичного звена здравоохранения
Проблемы подготовки кадров первичного звена здравоохранения Негнойные заболевания уха: острый и хронический катар среднего уха, экссудативный отит, острая и хроническая тугоухость
Негнойные заболевания уха: острый и хронический катар среднего уха, экссудативный отит, острая и хроническая тугоухость В-зависимые иммунодефициты
В-зависимые иммунодефициты Male reproductive system
Male reproductive system Помощь пациенту в осуществлении личной гигиены. Профилактика и уход за пациентом при пролежнях
Помощь пациенту в осуществлении личной гигиены. Профилактика и уход за пациентом при пролежнях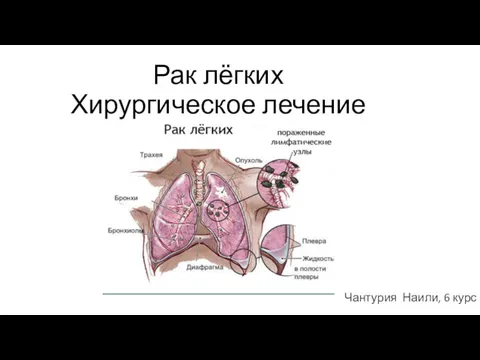 Рак лёгких. Хирургическое лечение
Рак лёгких. Хирургическое лечение Непрерывное медицинское образование в Российской Федерации
Непрерывное медицинское образование в Российской Федерации Лечение бесплодия методом ЭКО/ЭКО-ИКСИ короткий протокол с агонистами гонадотропного релизинг гормона (агонистами-ГнРГ)
Лечение бесплодия методом ЭКО/ЭКО-ИКСИ короткий протокол с агонистами гонадотропного релизинг гормона (агонистами-ГнРГ) Технология изготовления металлокерамической коронки
Технология изготовления металлокерамической коронки Генетика. Методы исследования генетики человека
Генетика. Методы исследования генетики человека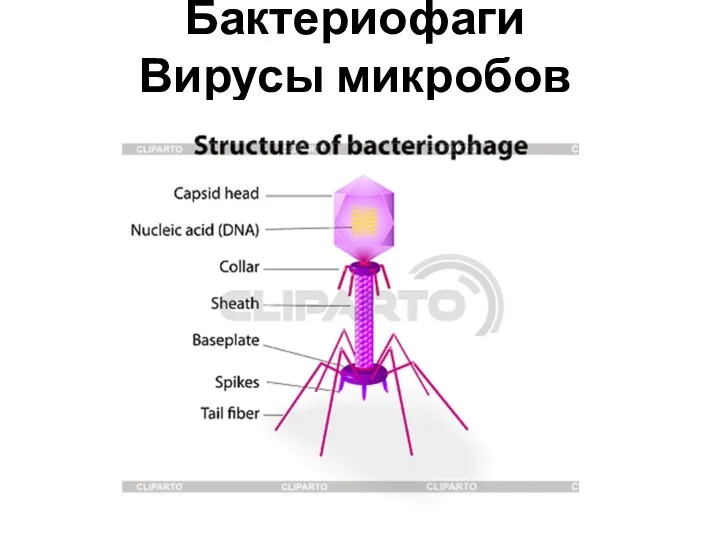 Бактериофаги. Вирусы микробов
Бактериофаги. Вирусы микробов Диффузный токсический зоб
Диффузный токсический зоб Нервная система человека
Нервная система человека Ингаляционные анестетики
Ингаляционные анестетики Особенности ведения беременных, рожениц и родильниц с психическими расстройствами
Особенности ведения беременных, рожениц и родильниц с психическими расстройствами Основные нейропсихологические синдромы в детском возрасте
Основные нейропсихологические синдромы в детском возрасте Основы лечебной физкультуры (ЛФК)
Основы лечебной физкультуры (ЛФК)