Содержание
- 2. Эпидситуация по кори в Российской Федерации В Российской Федерации, как и в Европейском регионе, продолжает отмечаться
- 4. Эпидситуация по кори в Российской Федерации Групповые очаги кори регистрировались в ряде образовательных учреждений, в том
- 5. Эпидситуация по кори в Санкт-Петербурге По данным эпидемиологов, в С.-Пб. заболеваемость корью с 2018 года выросла
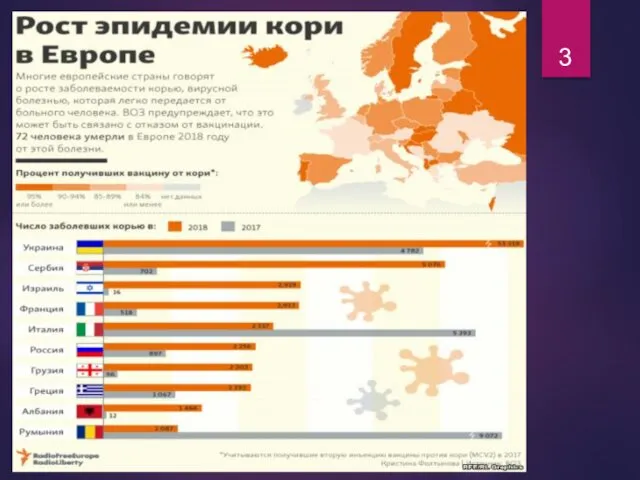
- 6. Недоверие к прививкам Недоверие к прививкам вызвало эпидемию кори в Европе в 2018 году. По информации
- 8. ВОЗ составила ежегодный топ-10 глобальных угроз здоровью. Загрязнение воздуха и изменение климата; Незаразные болезни (например, рак,
- 9. Корь — представляет собой острое инфекционное заболевание, характеризующееся в типичной манифестной форме совокупностью следующих клинических проявлений:
- 10. Этиология Возбудитель кори (Polinosa morbillarum) РНК содержащий вирус, относится к парамиксовирусам Весьма чувствителен к факторам внешней
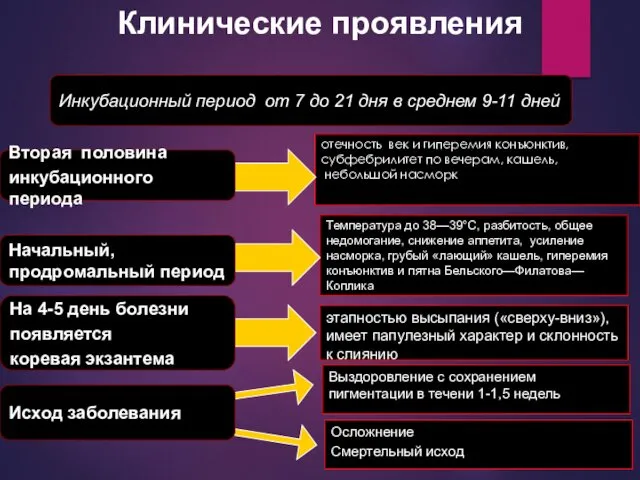
- 11. Клинические проявления отечность век и гиперемия конъюнктив, субфебрилитет по вечерам, кашель, небольшой насморк Инкубационный период от
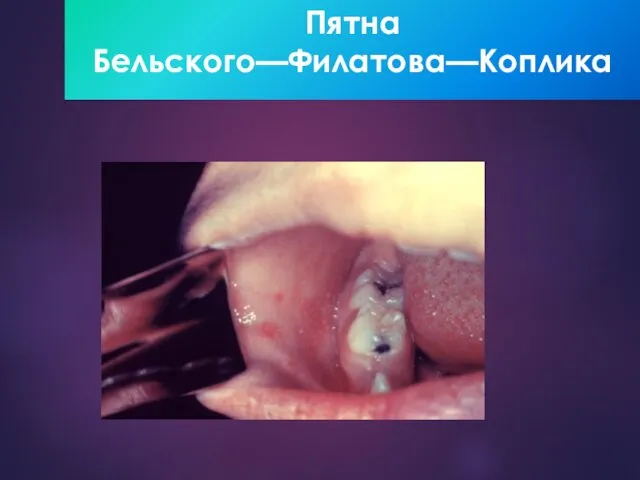
- 12. Пятна Бельского—Филатова—Коплика
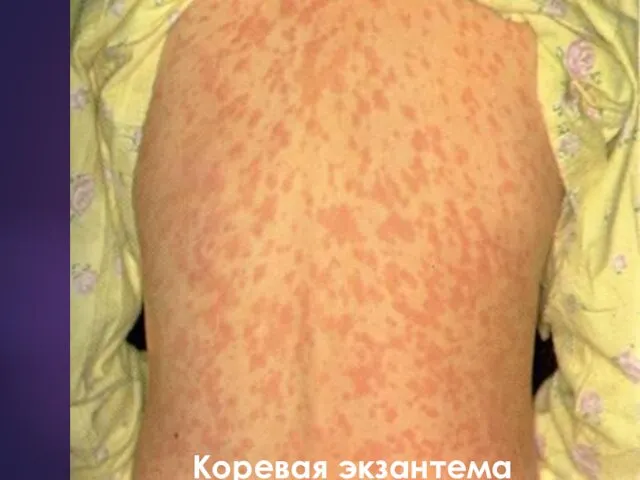
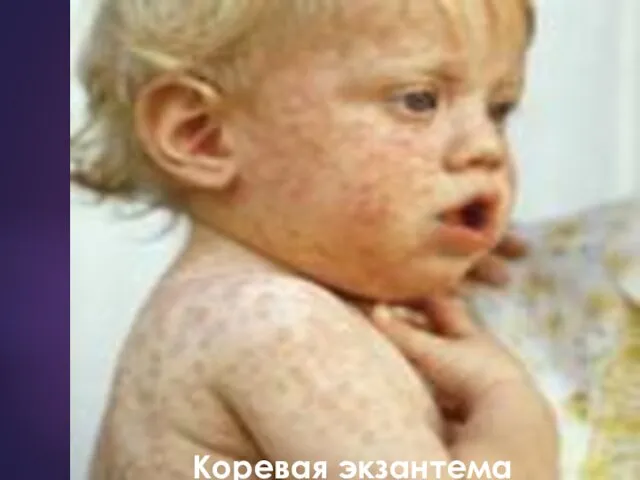
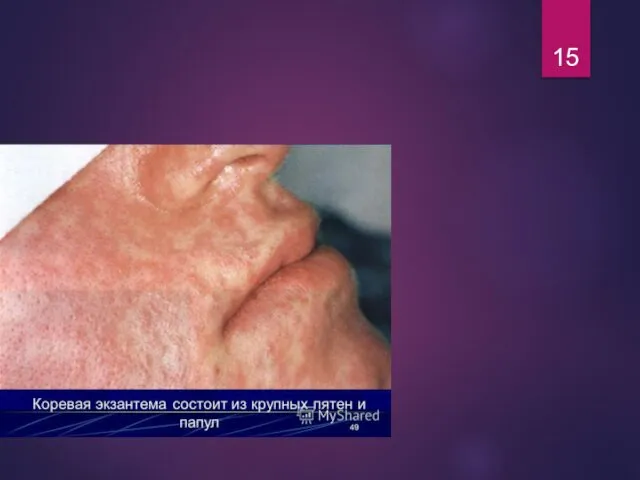
- 13. Коревая экзантема
- 14. Коревая экзантема
- 16. Осложнения кори Типичные воспаление среднего уха, судороги из-за высокой температуры, коревой круп, бронхит, воспаление легких Редко
- 17. Клиническая диагностика кори Характерные симптомы: 1) острое начало заболевания с высокой температурой, конъюнктивитом, склеритом, блефаритом, слезотечением
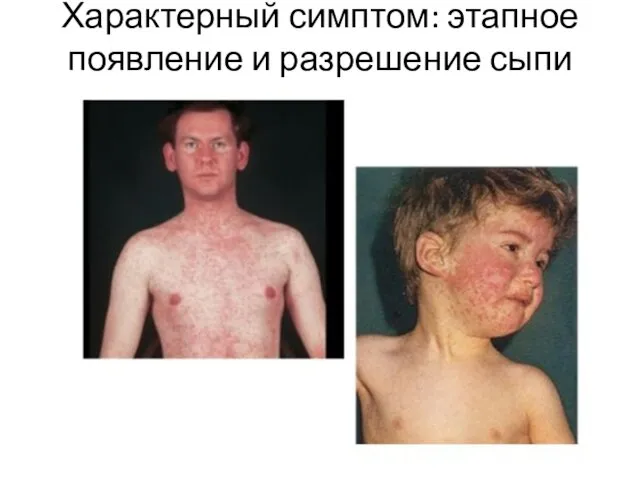
- 18. Характерный симптом: этапное появление и разрешение сыпи
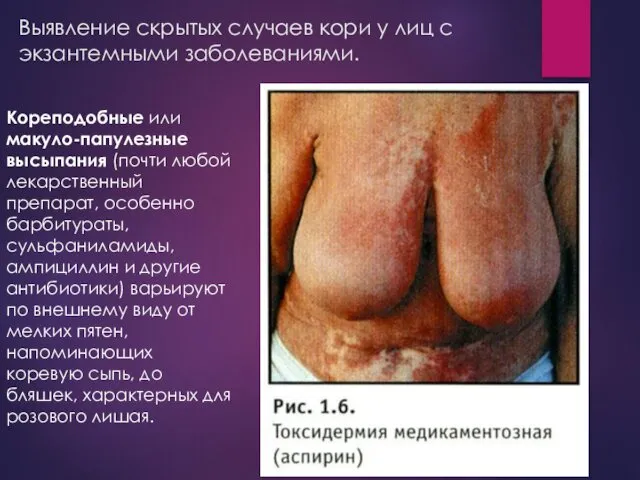
- 19. Выявление скрытых случаев кори у лиц с экзантемными заболеваниями. Кореподобные или макуло-папулезные высыпания (почти любой лекарственный
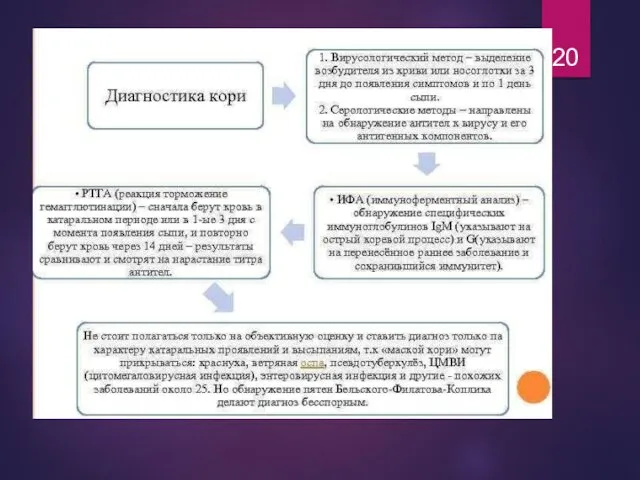
- 21. Лабораторная диагностика кори
- 22. АЛГОРИТМ ДЕЙСТВИЙ в случае выявления больного корью или подозрительного на это заболевание Обеспечить тщательный сбор эпидемиологического
- 23. 24 Профилактика и лечение кори
- 24. Больные тяжелыми клиническими формами кори или при подозрении , а также больные из детских учреждений с
- 25. Возможность выписки больного из стационара определяется клиническими показаниями Период госпитализации больного продолжается до исчезновения клинических симптомов,
- 26. Мероприятия в очаге кори В очаге проводится иммунизация, не позднее 72 часов с момента выявления больного,
- 27. Направление (форма прилагается к каждому образцу сыворотки крови, взятой у больного корью или подозрительного на эту
- 28. Правила проведения активного надзора за корью в условиях спорадической заболеваемости 1. Поиск и обследование больных проводить
- 29. Вакцинация против кори В соответствии с национальным календарем профилактических прививок подлежат двукратной иммунизации против кори взрослые
- 30. Активная вакцинация Активную вакцинацию проводят посредствам живой коревой вакцины. Всех детей в возрасте 12–15 месяцев вакцинируют
- 31. Вакцинопрофилактика кори Основным методом защиты населения от кори является вакцинопрофилактика, которая направлена на создание невосприимчивости к
- 32. Отсутствие полного вакцинального комплекса против кори у детей и взрослых ставит под угрозу реализацию мероприятий по
- 33. Кому выгоден ажиотаж вокруг инфекционного заболевания? На медицинских интернет - форумах есть версия ситуации. В июле
- 35. Скачать презентацию























 Космическая энергия (энергетика)
Космическая энергия (энергетика) Служебные части речи. Предлог как часть речи
Служебные части речи. Предлог как часть речи 20240106_gospodin_velikiy_novgorod
20240106_gospodin_velikiy_novgorod Здравствуй, школа! (презентация)
Здравствуй, школа! (презентация) Архитектура ЭВМ. (Лекция 5)
Архитектура ЭВМ. (Лекция 5) Коммерческое предложение. Цех по производству безалкогольных напитков
Коммерческое предложение. Цех по производству безалкогольных напитков Классный час Охрана растений
Классный час Охрана растений Зарядка для мозга
Зарядка для мозга Игра Угадай-ка!. Матрешки
Игра Угадай-ка!. Матрешки Наследование. Общие положения, наследование по завещанию и закону
Наследование. Общие положения, наследование по завещанию и закону Техническое обслуживание и ремонт центрального токоприемника
Техническое обслуживание и ремонт центрального токоприемника Проект: Этих дней не смолкнет слава
Проект: Этих дней не смолкнет слава Санкт-Петербург-самый северный из крупнейших городов
Санкт-Петербург-самый северный из крупнейших городов Внеурочная деятельность в рамках ФГОС. Презентация Формирование метапредметных и личностных действий во внеурочной деятельности
Внеурочная деятельность в рамках ФГОС. Презентация Формирование метапредметных и личностных действий во внеурочной деятельности Система органов местного самоуправления
Система органов местного самоуправления Основы православной культуры. Христианская семья
Основы православной культуры. Христианская семья Презентация для праздника Воскресение Господне Диск
Презентация для праздника Воскресение Господне Диск Хронический гастрит двенадцатиперстной кишки. Хронический энтерит
Хронический гастрит двенадцатиперстной кишки. Хронический энтерит Экспериментальные методы исследования структуры
Экспериментальные методы исследования структуры Организм и среда. Природные сообщества
Организм и среда. Природные сообщества Ценообразование в общественном питании. План-меню, его назначение, виды, порядок составления
Ценообразование в общественном питании. План-меню, его назначение, виды, порядок составления Воскресение Христово Второе явление воскресшего Христа апостолам в присутствии Фомы. Явление воскресшего Господа
Воскресение Христово Второе явление воскресшего Христа апостолам в присутствии Фомы. Явление воскресшего Господа Проект Развитие театрализованной деятельности у детей дошкольного возраста, как средство эстетического и нравственного воспитания
Проект Развитие театрализованной деятельности у детей дошкольного возраста, как средство эстетического и нравственного воспитания 20230824_2_gruppa_8_klass
20230824_2_gruppa_8_klass Гостиная. Спальня. Лоджии. Прихожая
Гостиная. Спальня. Лоджии. Прихожая Презентация Microsoft Office PowerPoint
Презентация Microsoft Office PowerPoint Индивидуальные образовательные маршруты
Индивидуальные образовательные маршруты Проектирование строительного генерального плана
Проектирование строительного генерального плана