Содержание
- 2. Острый панкреатит – это первоначально асептическое воспаление поджелудочной железы, при котором возможно поражение окружающих тканей и
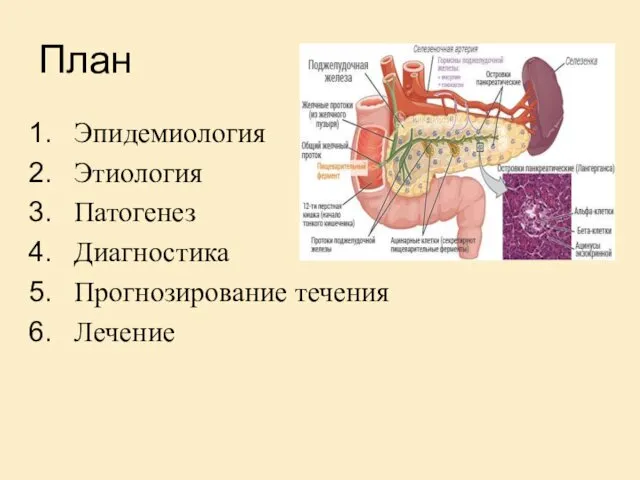
- 3. План Эпидемиология Этиология Патогенез Диагностика Прогнозирование течения Лечение
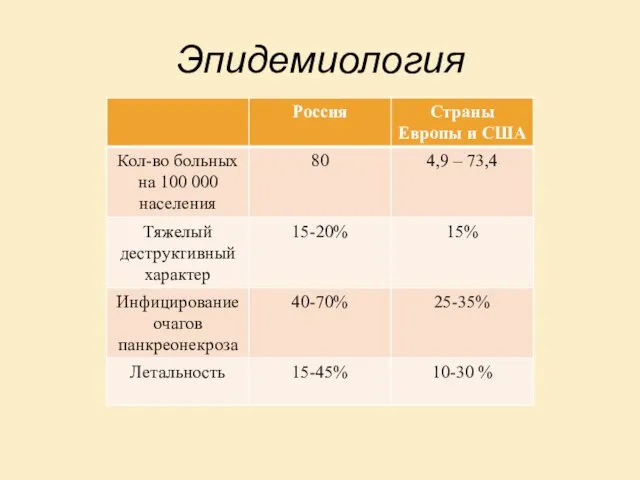
- 4. Эпидемиология
- 5. Эпидемиология. Архангельск Архангельск, ГКБ№1: В год от 350 до 400 больных с острым панкреатитом С острым
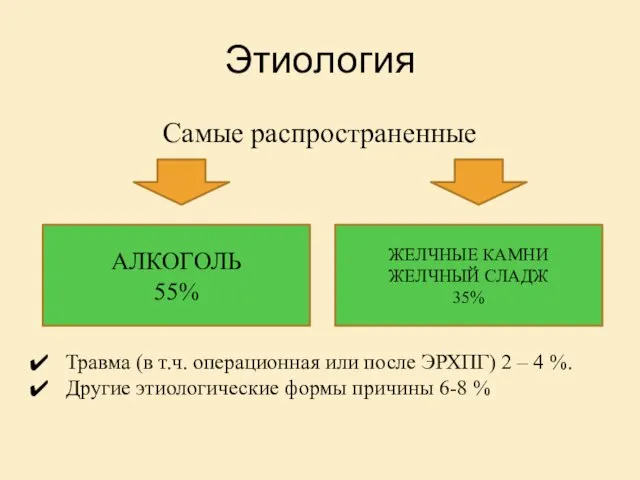
- 6. Этиология Самые распространенные АЛКОГОЛЬ 55% ЖЕЛЧНЫЕ КАМНИ ЖЕЛЧНЫЙ СЛАДЖ 35% Травма (в т.ч. операционная или после
- 7. Лекарства, у которых точно или возможно отмечалась связь с развитием острого панкреатита ТОЧНО Ацетаминофен, азатиоприн, аспарагиназа,
- 8. Курение выкуривание 20 и более пачек в год → повышение риска ˃ чем в 2 раза
- 9. Сахарный диабет СД 2 типа повышает риск развития острого панкреатита в 1,86-2,89 раз.
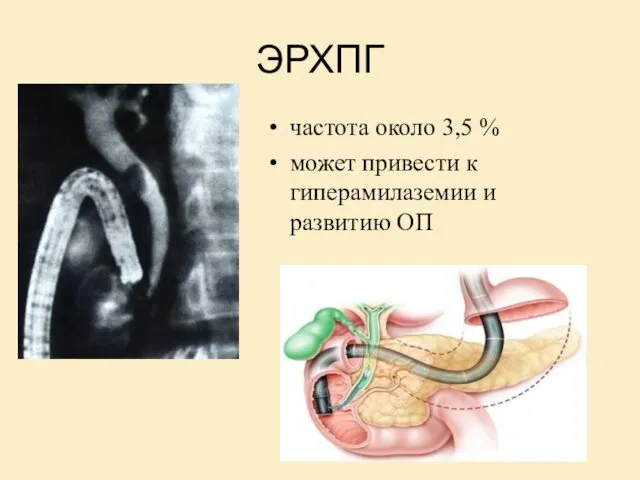
- 10. ЭРХПГ частота около 3,5 % может привести к гиперамилаземии и развитию ОП
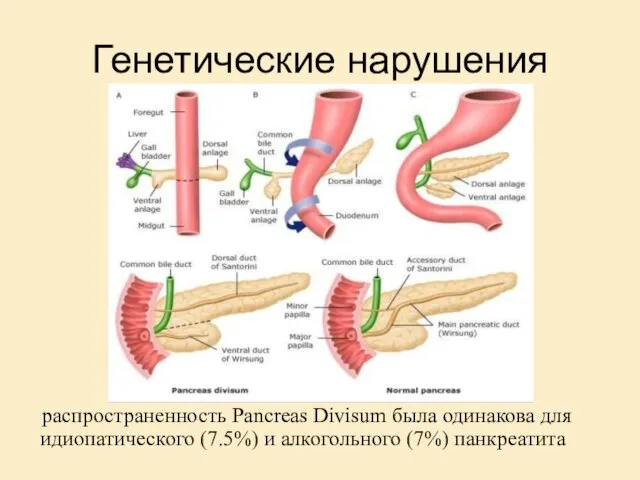
- 11. Генетические нарушения распространенность Pancreas Divisum была одинакова для идиопатического (7.5%) и алкогольного (7%) панкреатита
- 12. В процессе сбора анамнеза необходимо определить предшествующую желчнокаменную болезнь употребление алкоголя и лекарственных препаратов перенесенные ранее
- 13. Рекомендации 1. УЗИ должно проводиться всем пациентам с ОП 2. Анализ на ТГ сыворотки крови (
- 14. Рекомендации. Продолжение 4. Эндоскопическое исследование у пациентов с идиопатическим ОП должно быть ограничено 5. Пациентов с
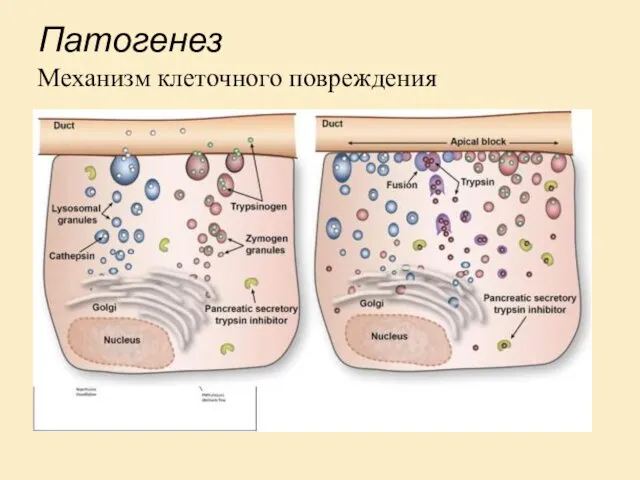
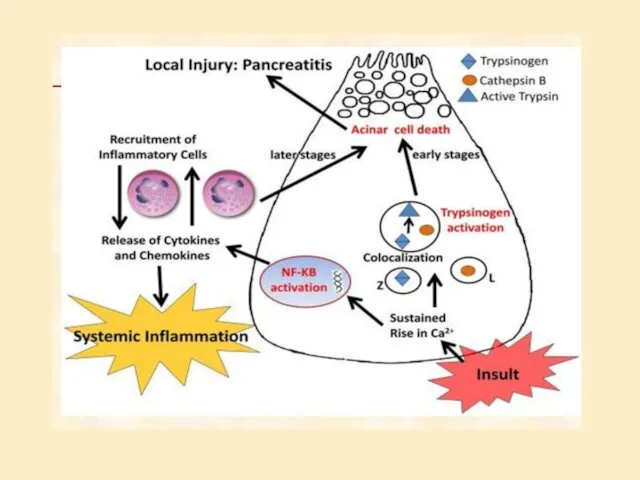
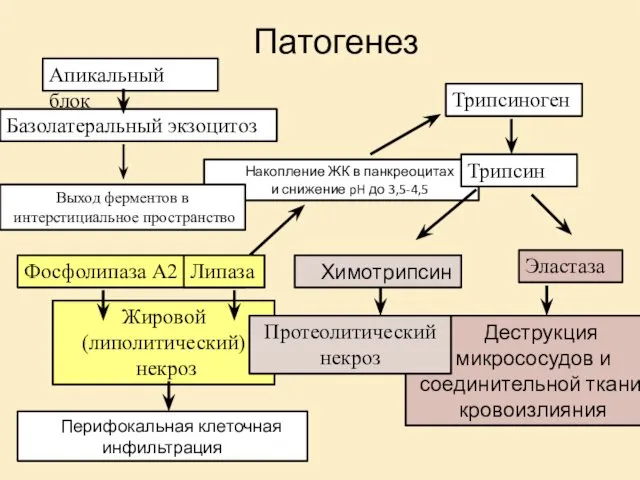
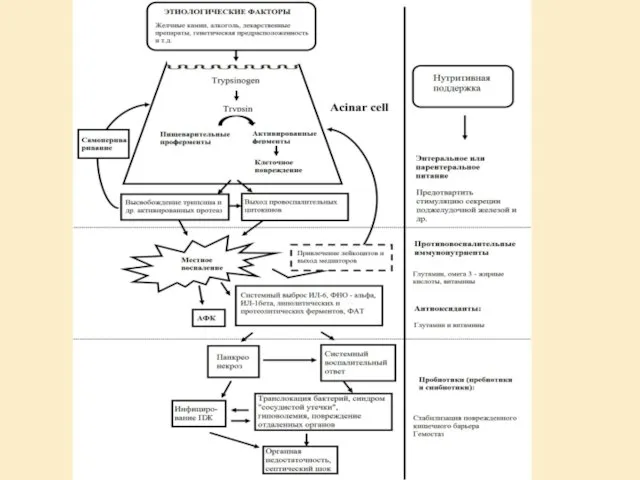
- 15. Патогенез Механизм клеточного повреждения
- 17. Накопление ЖК в панкреоцитах и снижение pH до 3,5-4,5 Деструкция микрососудов и соединительной ткани, кровоизлияния Патогенез
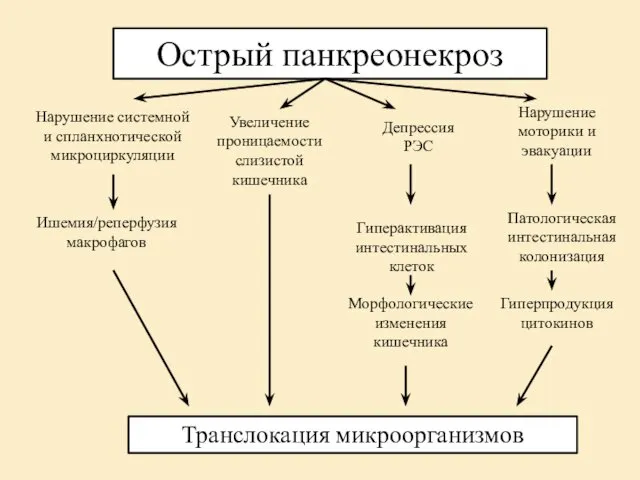
- 18. Острый панкреонекроз Нарушение системной и спланхнотической микроциркуляции Увеличение проницаемости слизистой кишечника Нарушение моторики и эвакуации Ишемия/реперфузия
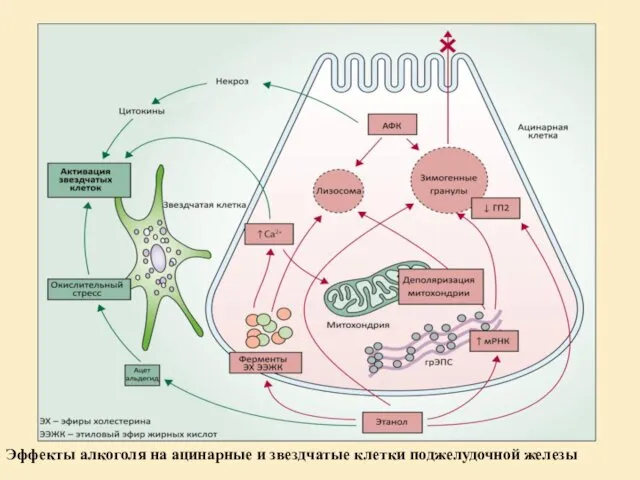
- 19. Эффекты алкоголя на ацинарные и звездчатые клетки поджелудочной железы
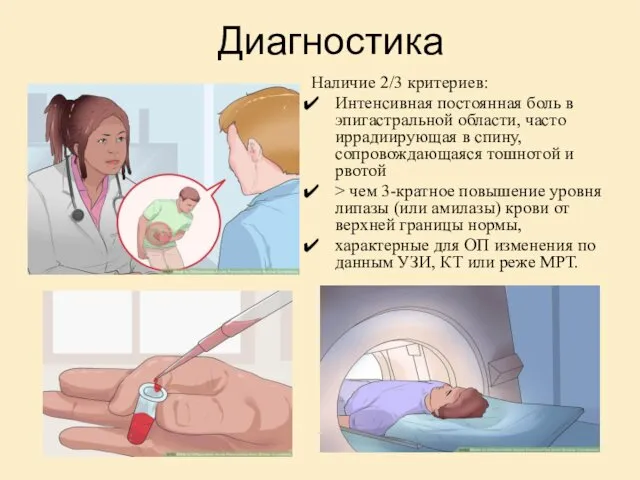
- 20. Диагностика Наличие 2/3 критериев: Интенсивная постоянная боль в эпигастральной области, часто иррадиирующая в спину, сопровождающаяся тошнотой
- 21. Более специфичным ферментом является ЛИПАЗА плазмы. • Амилаза плазмы у пациентов с ОП значительно возрастает в
- 22. Методы визуализации УЗИ – рутинный метод (уровень A) КТ и/или МРТ исследование поджелудочной железы должно проводиться
- 23. Прогнозирование течения Клиническая оценка Ожирение ИМТ >30. Фактор ожирения + APACHE II Возраст - Возраст, пациенты
- 24. Выделяют 2 отличительные фазы ОП Ранняя (до 1 недели) Синдром системного воспалительного ответа и/или органная недостаточность
- 26. Прогностические системы оценки APACHE-II The Ranson score Modified Glasgow or Imrie score Bedside Index of Severity
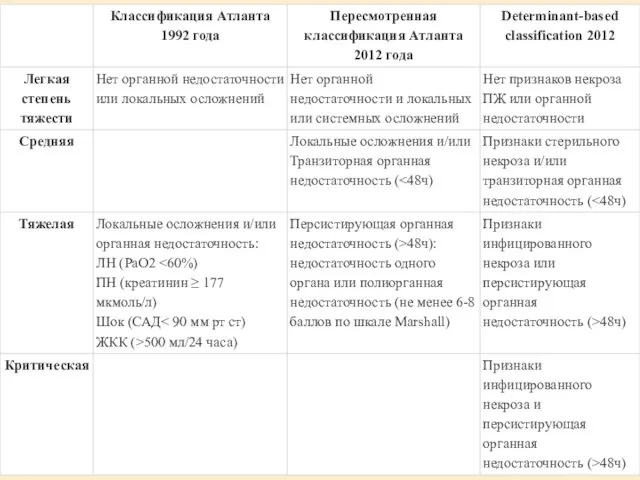
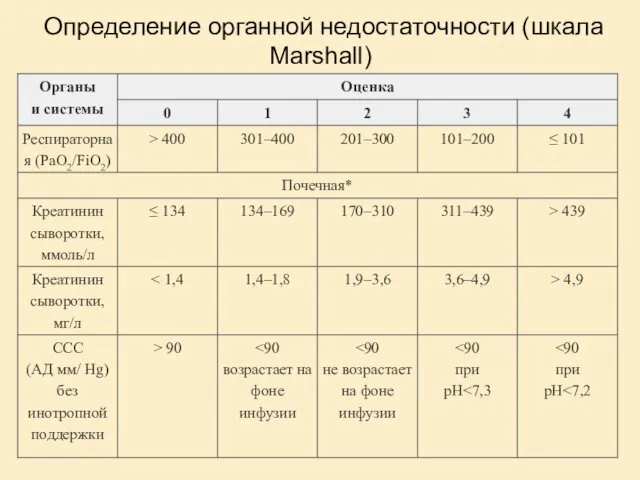
- 28. Определение органной недостаточности (шкала Marshall)
- 29. Наличие или отсутствие перитонита Креатинин крови ≥2 мг/дл (177 ммоль/л) Гематокрит ≥ 43% (муж) or 39.6%
- 30. Биохимические тесты CРБ ˃ 150 мг/дл или выше верхней границы нормы в течение первых 72 часов
- 31. КТ и / или МРТ-визуализация также не могут достоверно определить тяжесть на ранних этапах ОП, поскольку
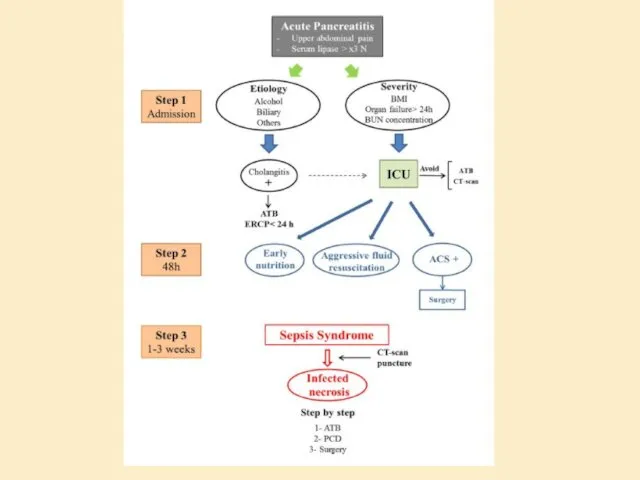
- 32. Лечение Инфузионная терапия Анальгезия Питание Антибактериальная терапия
- 33. Инфузионная терапия Когда? В первые 12-24 ч Выводы одного РКИ показали, что ранняя регидратация ассоциировалась с
- 34. Сколько? 5-10 мл / кг / ч В первом РКИ пациенты, которым назначали скорость инфузии жидкости
- 35. Чем? лактатный раствор Рингера не должен назначаться как инициальная терапия лишь некоторым пациентам с гиперкальциемией В
- 36. Введение 0,9% раствор NaCl может привести к развитию гиперхлоремического ацидоза Гиперхлоремический ацидоз приводит: • к нарушению
- 37. Гидроксиэтилкрахмал (ГЭК ) Большое РКИ (798 пациентов в ОАРИТ) ГЭК Кристаллоиды 51% (201/398) 43% (172/400) 22%
- 38. НО! Лактат Рингера + ГЭК = ↓ ВБД↓ИВЛ
- 39. Выводы: Агрессивная инфузионная терапия в размере 250-500 мл в час (от 6,0 до 12,0 л в
- 40. Анальгезия В/в введение наркотических анальгетиков Нет особой специфичности выбора Эпидуральная анестезия? Необходим контроль дыхания !
- 41. Необходимо назначение антибиотиков при экстрапанкреатических инфекциях, таких как холангит, катетер-ассоциированной инфекция, бактериемия, инфекции МВС, пневмония. Рутинное
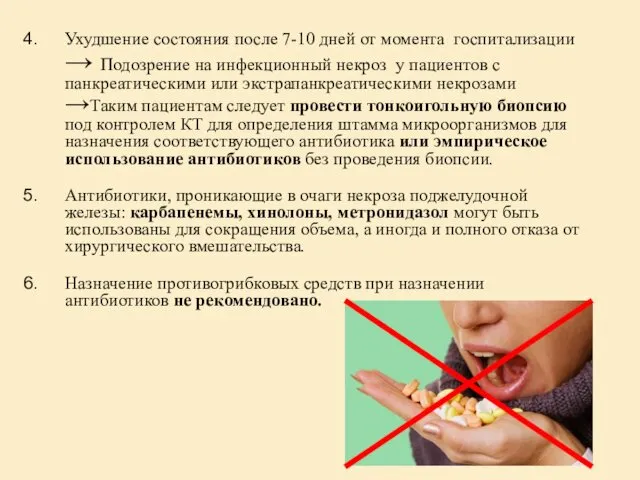
- 42. Ухудшение состояния после 7-10 дней от момента госпитализации → Подозрение на инфекционный некроз у пациентов с
- 43. В проспективном РКИ (n = 92) Maravi-Poma и его коллеги продемонстрировали 3-кратное увеличение заболеваемости местной и
- 44. Питание Когда можно? Как можно раньше! В течение первых 48 часов При легком течении ОП кормление
- 45. Питание Энтеральное питание или парентеральное питание ? ↓снижение общей смертности ↓полиорганной недостаточности Предотвращение атрофии слизистой ЖКТ
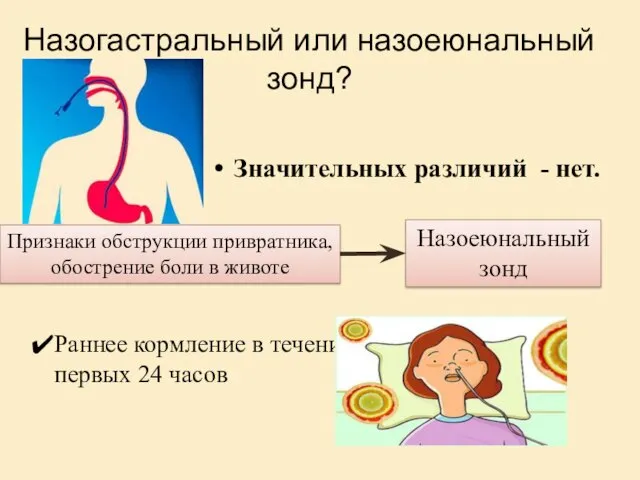
- 46. Назогастральный или назоеюнальный зонд? Значительных различий - нет. Признаки обструкции привратника, обострение боли в животе Назоеюнальный
- 47. Глутамин Омега - 3 жирные кислоты Витамины Пробиотики, пребиотики и синбиотики
- 50. Лечение острого острого панкреатита кардинально меняется. «Меньше - лучше» - это новая парадигма при остром панкреатите
- 52. Скачать презентацию































 Актуальность государственного регулирования процессов повышения конкурентоспособности экономики
Актуальность государственного регулирования процессов повышения конкурентоспособности экономики День Соборності України
День Соборності України Сенсорика и элементы робототехники
Сенсорика и элементы робототехники Основы моделирования
Основы моделирования Новогодняя игрушка из ваты Объяснительная записка Материально-техническое обеспечение План занятия Содержание учебного занятия Список литературы
Новогодняя игрушка из ваты Объяснительная записка Материально-техническое обеспечение План занятия Содержание учебного занятия Список литературы A tentative model of technology improvement in ferro- alloys manufacturing process & the business way forward
A tentative model of technology improvement in ferro- alloys manufacturing process & the business way forward Родной Пермский край – часть большой страны. 4 класс
Родной Пермский край – часть большой страны. 4 класс Основы языка ассемблер. Использование массивов
Основы языка ассемблер. Использование массивов Linear Momentum and Collisions Elastic Properties of Solids. Lecture 5
Linear Momentum and Collisions Elastic Properties of Solids. Lecture 5 Отвод поверхностных вод. Водосборно-водоотводные сооружения (водоотводы)
Отвод поверхностных вод. Водосборно-водоотводные сооружения (водоотводы) Организация радиационной, химической и медико-биологической защиты населения
Организация радиационной, химической и медико-биологической защиты населения презентация Учим татарский подготовительная группа воспитатели Копосова Е.В. Геккер Е.В. Диск
презентация Учим татарский подготовительная группа воспитатели Копосова Е.В. Геккер Е.В. Диск Какие качества нам нужны для изучения математики
Какие качества нам нужны для изучения математики Introduction about “Hallo Chinese” Program
Introduction about “Hallo Chinese” Program How to make a career in engineering
How to make a career in engineering Правила поведения на природе. Исследовательская работа учащихся
Правила поведения на природе. Исследовательская работа учащихся Организаторы военной экономики
Организаторы военной экономики Строительная компания ООО СК Форсаж
Строительная компания ООО СК Форсаж Липиды (5 B)
Липиды (5 B) Виды общения – вербальное и невербальное
Виды общения – вербальное и невербальное Поделка из пластилина Подснежники
Поделка из пластилина Подснежники Особенности формирования социально- коммуникативных компетенций у детей с нарушениями речи в игре.
Особенности формирования социально- коммуникативных компетенций у детей с нарушениями речи в игре. Какие вклады являются застрахованными
Какие вклады являются застрахованными Презентация Использование технических средств обучение в работе воспитателя
Презентация Использование технических средств обучение в работе воспитателя Робот-помощник по профессиям (официант)
Робот-помощник по профессиям (официант) Блокада Ленинграда: малые памятники.
Блокада Ленинграда: малые памятники. Молодежные субкультуры.
Молодежные субкультуры. Энергосистема Кыргызстана
Энергосистема Кыргызстана