Содержание
- 2. Актуальность В настоящее время особенно актуальной проблемой является такое осложнение вирусных поражений легких как острый респираторный
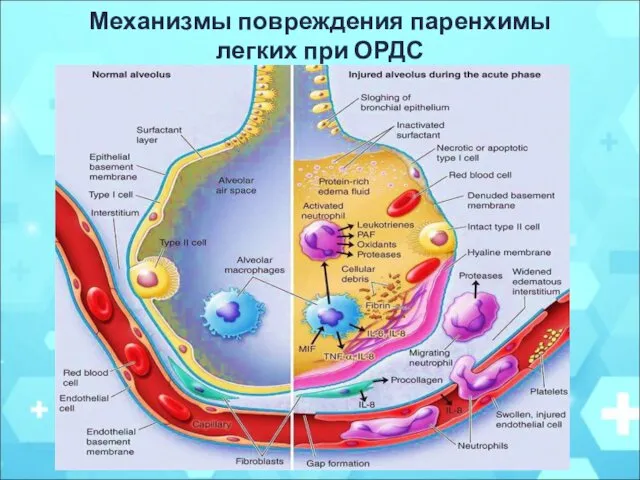
- 3. ОРДС - это остро возникающее воспалительное поражение паренхимы легких, развивающееся как неспецифическая реакция на различные повреждающие
- 4. История вопроса Thomas L. Petty Thomas L. Petty (справа) и David G. Ashbaugh (слева) D. Boyd
- 5. История вопроса Впервые респираторный дистресс-синдром взрослых (РДСВ) был описан в августе 1967 года в журнале «The
- 6. История вопроса Дети Джона Кеннеди: Арабелла (1956 г.) и Патрик (1963 г.), умерли от «болезни гиалиновых
- 7. Механизмы повреждения паренхимы легких при ОРДС
- 8. К развитию ОРДС могут приводить различные вирусные инфекции: риновирусы, метапневмовирус человека (hMPV), аденовирус, респираторно-синцитиальный вирус (RSV),
- 9. Вирусы
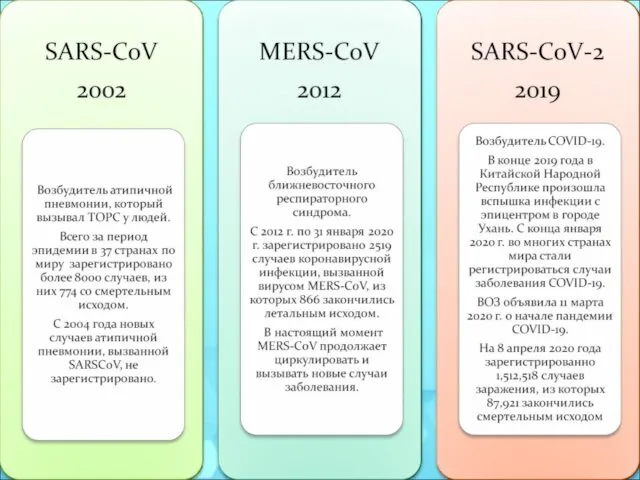
- 10. Коронавирусы (Coronaviridae) – это большое семейство РНК-содержащих вирусов, способных инфицировать человека и некоторых животных. У людей
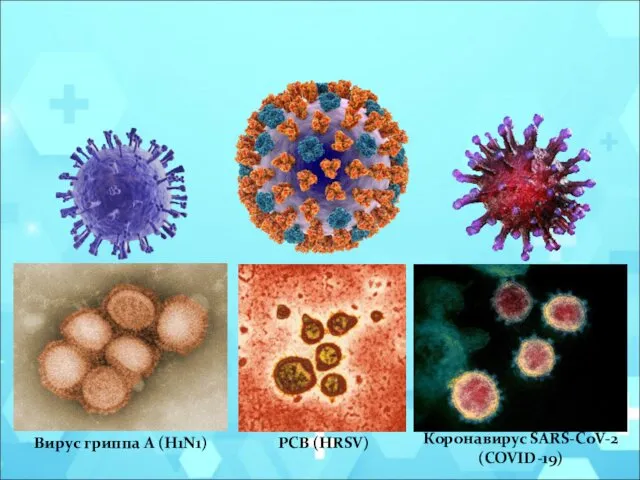
- 12. Вирус гриппа A (H1N1) Коронавирус SARS-CoV-2 (COVID-19) РСВ (HRSV)
- 13. Bирус гриппа А/H1N1 - серотип, который вызывает наиболее масштабные эпидемии, может приводить к заболеванию как у
- 14. ОРДС, определение. «Берлинские дефиниции», 2012 Временной интервал: возникновение синдрома (новые симптомы или усугубление симптомов поражения легких)
- 15. Принципы интенсивной терапии должны преследовать следующие цели: Ликвидация заболевания, вызвавшего развитие ОРДС (хирургическая санация очага инфекции,
- 16. [Клинические рекомендации ФАР, 2020 г.]
- 17. Искусственная вентиляция легких (ИВЛ) Респираторная поддержка в различных режимах является методом временного протезирования ФВД, обеспечивает поддержание
- 18. Показания для начала респираторной поддержки при ОРДС Абсолютные (только интубация трахеи, инвазивная ИВЛ): апноэ, кома, остановка
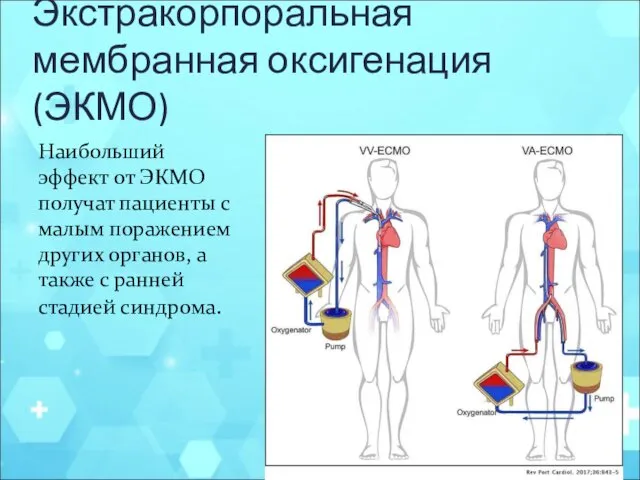
- 20. Экстракорпоральная мембранная оксигенация (ЭКМО) Наибольший эффект от ЭКМО получат пациенты с малым поражением других органов, а
- 21. Клинический случай Пациент M., 48 лет, поступил в стационар экстренно на 3й день заболевания. Со слов
- 22. продолжение В связи с ухудшением состояния, появлением одышки, ощущения нехватки воздуха, была вызвана МСП и доставлен
- 23. При осмотре состояние тяжелое. SpO2 = 72%. t 390 C. Выраженное тахипноэ (ЧД 33 в мин).
- 24. PaO2/FIO2 5 смH2O Учитывая ДН 3, больной переведен на ИВЛ. По интегральной шкале SOFA – 10
- 25. Дополнительные методы исследования ЭХО-КГ: признаки умеренной дилатации предсердий, концентрическая гипертрофия левого желудочка, снижение глобальной сократимости миокарда
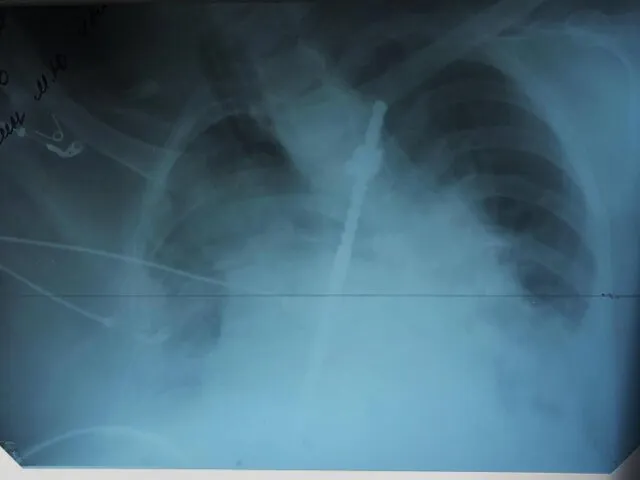
- 27. Рентгенография органов грудной клетки (ОГК) Инфильтративные изменения в нижних отделах легких с обеих сторон. Интерстициальный отек
- 28. Общий анализ крови
- 29. Биохимические показатели
- 30. МСКТ легких Легочная ткань прилежит к грудной клетке на всем протяжении. Отмечается неоднородно снижение воздушности легочной
- 31. Дополнительные методы исследования При посеве мокроты на микрофлору и чувствительность к антибиотикам выделен Str. pneumonia. Результат
- 32. Диагноз: Грипп A/H1N1 pdm09, тяжелая форма. Внебольничная двусторонняя вирусно-бактериальная пневмония тяжелого течения. ОРДС. ДН3. Отек головного
- 33. Проводимая терапия Противовирусная терапия: Осельтамивир 150 мг 2 р/сут (до 7 дня заболевания) Антибактериальная терапия: Стартовый
- 34. Динамика 2-е сутки госпитализации: рентгенологически отрицательная динамика в виде увеличения инфильтрации в правом легком, слева без
- 35. Заключение Приведенный случай гриппа А/Н1N1 pdm09, осложнившегося развитием внебольничной двусторонней полисегментарной вирусно-бактериальной пневмонии тяжелого течения, ОРДС
- 37. Скачать презентацию









![[Клинические рекомендации ФАР, 2020 г.]](/_ipx/f_webp&q_80&fit_contain&s_1440x1080/imagesDir/jpg/61064/slide-15.jpg)















 Социальные иституты
Социальные иституты Гемолитические анемии. Клиника, диагностика, лечение
Гемолитические анемии. Клиника, диагностика, лечение Требования к оформлению исследовательской работы для научно-исследовательской конференции
Требования к оформлению исследовательской работы для научно-исследовательской конференции Презентация, классный час Новый год в разных странах
Презентация, классный час Новый год в разных странах презентация Виды сказок в работе с детьми дошкольного возраста
презентация Виды сказок в работе с детьми дошкольного возраста Влияние телевизора на здоровье младшего школьника
Влияние телевизора на здоровье младшего школьника Первоцветы 1 класс внеурочная деятельность Я и мой мир
Первоцветы 1 класс внеурочная деятельность Я и мой мир Воспитательный час Семья и Отечество
Воспитательный час Семья и Отечество Заболевания носа, придаточных пазух
Заболевания носа, придаточных пазух Медицинская деонтология и этика. Основные термины и понятия
Медицинская деонтология и этика. Основные термины и понятия Воспаление: определение, сущность, биологическое значение
Воспаление: определение, сущность, биологическое значение phpOdviwa_rozhdestvo
phpOdviwa_rozhdestvo Проект Сказки Г.Х.Андерсена
Проект Сказки Г.Х.Андерсена Перспективы развития агроэкотуризма в Витебской области в соответствии с международным экологическим стандартом качества ЕСЕАТ
Перспективы развития агроэкотуризма в Витебской области в соответствии с международным экологическим стандартом качества ЕСЕАТ Путешествие по островам природы
Путешествие по островам природы Разработка технологического процесса изготовления детали Крышка
Разработка технологического процесса изготовления детали Крышка Каспий маңы мұнай-газды бассейнінің оңтүстік-шығыс бөлігінің шоғырлар бойынша жіктемесі
Каспий маңы мұнай-газды бассейнінің оңтүстік-шығыс бөлігінің шоғырлар бойынша жіктемесі Про те, якими ми не є
Про те, якими ми не є История применения математических методов в экономике
История применения математических методов в экономике Таблица сложения. 1 класс
Таблица сложения. 1 класс каверин
каверин Вибрато. Виды
Вибрато. Виды Кинезиология. Развивающая программа
Кинезиология. Развивающая программа Экологический анализ предприятий
Экологический анализ предприятий Жизнь класса
Жизнь класса Герметизация фиссур
Герметизация фиссур Картотека игр на участке в летний период
Картотека игр на участке в летний период New York is the most populous city in US
New York is the most populous city in US