Содержание
- 2. СИСТЕМА ГЕМОСТАЗА поддерживает жидкое состояние текущей по неповрежденным сосудам крови и способствует удержанию в ней форменных
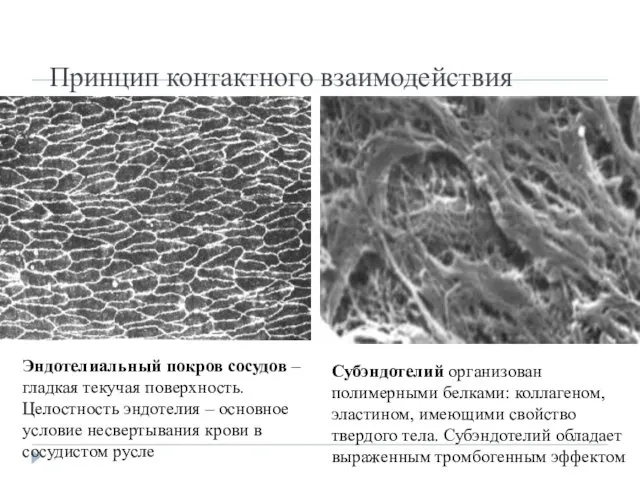
- 3. Принцип контактного взаимодействия Эндотелиальный покров сосудов – гладкая текучая поверхность. Целостность эндотелия – основное условие несвертывания
- 4. Важнейшие факторы и маркеры повреждения эндотелия и,следовательно, тромбообразования Эндотелин Гомоцистеин С-реактивный белок Ангиотензин II Окись азота
- 5. гемодинамические сдвиги ( ↑ АД, турбулентные потоки), вирусы, микроорганизмы, токсины, активирован-ные протеазы и липазы, иммунные комплексы,
- 6. ПОВРЕЖДЕНИЕ ЭНДОТЕЛИЯ ↓ NO, ↓ ПГ I2; выработка эндотелина-1 ---> ---> спазм сосуда, адгезия / агрегация
- 7. МЕХАНИЗМЫ (ЭТАПЫ) ГЕМОСТАЗА Сосудисто-тромбоцитарный (микроциркулятор-ный) гемостаз. Коагуляционный (плазменный, макроциркуля-торный) гемостаз. СОСУДИСТАЯ РЕАКЦИЯ спазм (первичный рефлекторный -->
- 8. Активация тромбоцитов тромбин + коллаген --> активация ФЛА2 --> освобождение арахидоно-вой кислоты --> (ЦОГ) --> PGН2,
- 9. патофизиология патофизиология
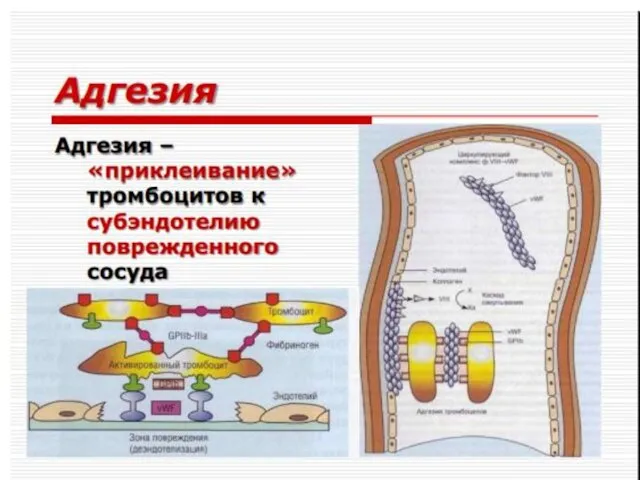
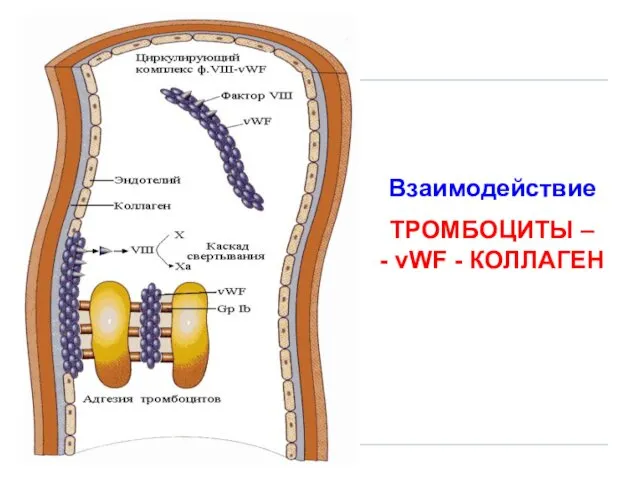
- 10. Взаимодействие ТРОМБОЦИТЫ – - vWF - КОЛЛАГЕН Долгов В.В., Свирин П.В., 2005
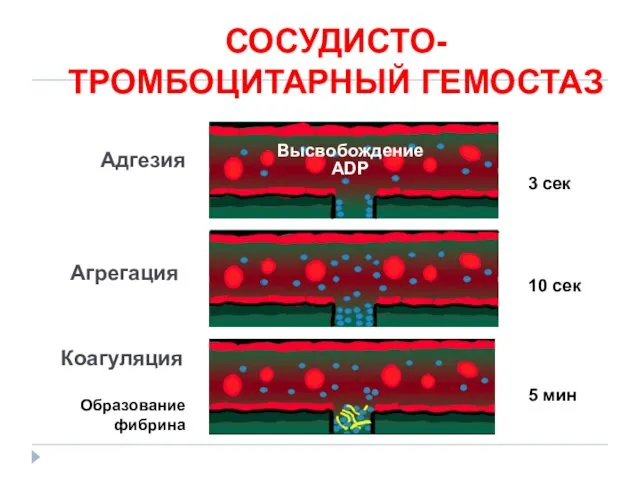
- 11. 3 сек 10 сек 5 мин Агрегация Коагуляция Образование фибрина Высвобождение ADP Адгезия СОСУДИСТО-ТРОМБОЦИТАРНЫЙ ГЕМОСТАЗ
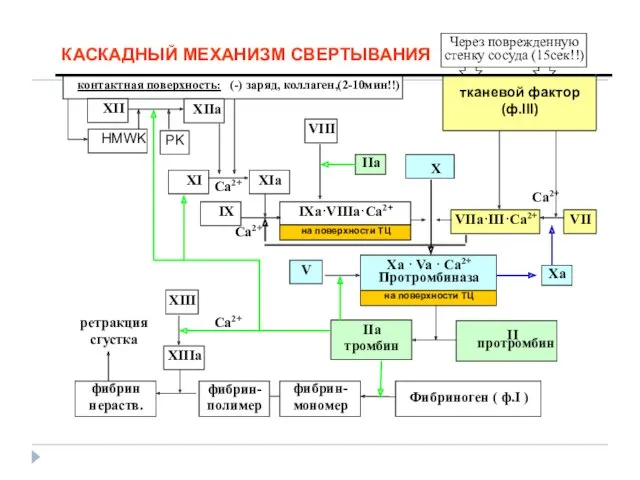
- 12. КАСКАДНЫЙ МЕХАНИЗМ СВЕРТЫВАНИЯ контактная поверхность: (-) заряд, коллаген,(2-10мин!!) тканевой фактор (ф.III) XII XIIa HMWK PK XI
- 15. ПРОТИВОСВЕРТЫВАЮЩАЯ СИСТЕМА Антикоагулянты - ограничивают скорость свертывания, предотвращают образование сгустка. Система фибринолиза – способствует растворению образовавшегося
- 16. АНТИКОАГУЛЯНТНАЯ СИСТЕМА Антитромбин-III – инактивирует тромбин (IIa), Ха, IXa, XIa, XIIa, HMWK, плазмин и другие факторы
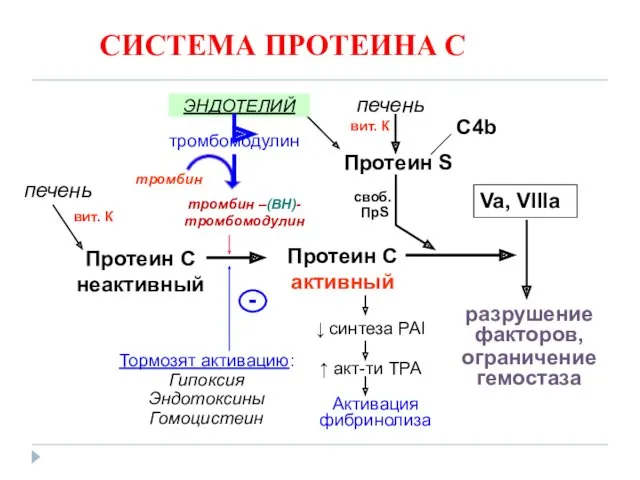
- 17. СИСТЕМА ПРОТЕИНА С Протеин С неактивный Va, VIIIa разрушение факторов, ограничение гемостаза Тормозят активацию: Гипоксия Эндотоксины
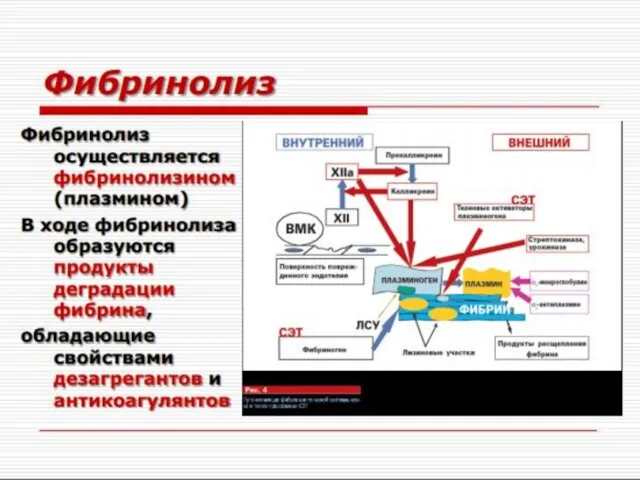
- 18. - СИСТЕМА ФИБРИНОЛИЗА Плазминоген tPA (на пов-ти сгустка) XIIa HMWK, PK Внутренняя активация Внешняя активация Плазмин
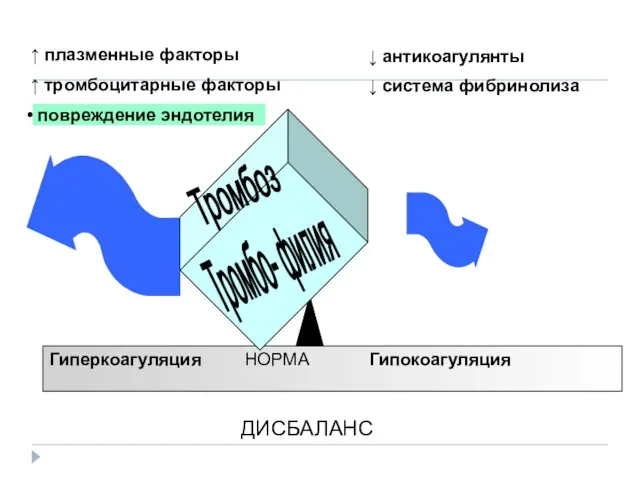
- 19. Гиперкоагуляция НОРМА Гипокоагуляция Тромбо- филия ↑ плазменные факторы ↑ тромбоцитарные факторы ↓ антикоагулянты ↓ система фибринолиза
- 20. ГІПЕРКОАГУЛЯЦИЯ ПОВЫШЕННАЯ СПОСОБНОСТЬ КРОВИ ОБРАЗОВЫВАТЬ СГУСТКИ В СОСУДАХ ПРИМЕРЫ ТРОМБОЗ ДВС-СИНДРОМ
- 21. Тромбозы (тромбофилии) – проблема современности Тромботическая триада Вирхова: Стаз крови Гиперкоагуляция Более чем у 50% населения
- 22. Тромбофилии = предтромботические состояния (повышенная наклонность к тромбозам кровеносных сосудов и ишемии органов) Первичные (врожденные) Наследственный
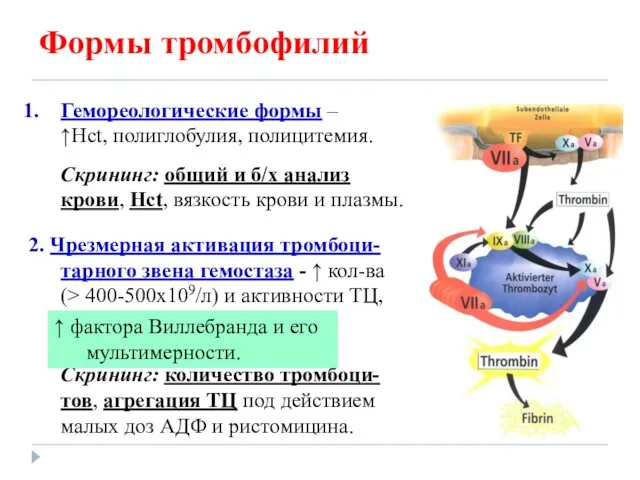
- 23. Формы тромбофилий Гемореологические формы – ↑Hct, полиглобулия, полицитемия. Скрининг: общий и б/х анализ крови, Hct, вязкость
- 24. Формы тромбофилий 3. Дефицит / аномалии первичных антикоагулянтов - протеинов С и S, AT III, кофактора
- 25. 5. Нарушения фибринолиза - дефицит / аномалии плазминогена или TPA, избыток PAI / α1-АП и других
- 26. 1. Аутоиммунные и инфекционно-иммунные состояния, в том числе антифосфолипидный синдром. Скрининг: определение ВА и АФЛ. 2.
- 27. Гипокоагуляционная форма аутоиммунной гемато-генной тромбофилии - клинические проявления циркуляции в крови антител (IgG, IgM, IgA) к
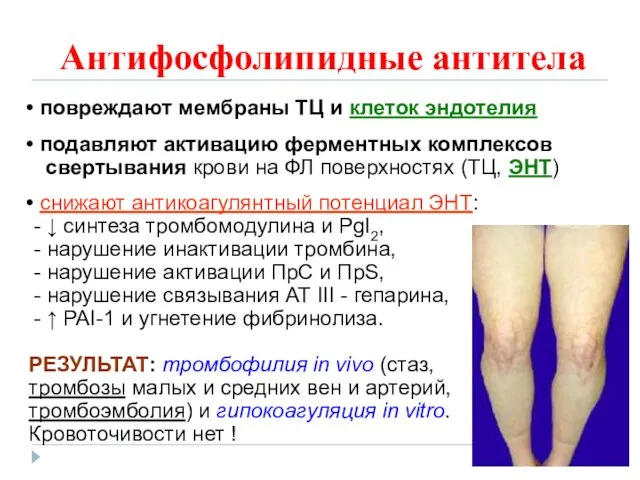
- 28. Антифосфолипидные антитела повреждают мембраны ТЦ и клеток эндотелия подавляют активацию ферментных комплексов свертывания крови на ФЛ
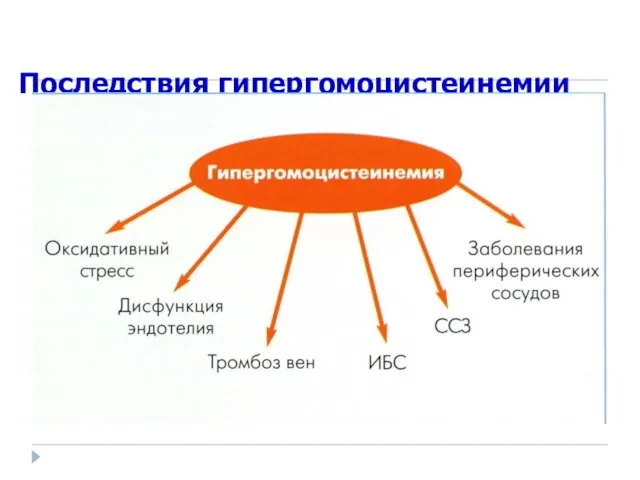
- 29. Гипергомоцистеинемия (причины) Дефицит витаминов В6, В12, фолиевой кислоты (кофакторы ферментов метаболизма ГЦ) Некоторые заболевания (ХПН, гипотиреоз,
- 30. Последствия гипергомоцистеинемии В.В.Вельков, 2007
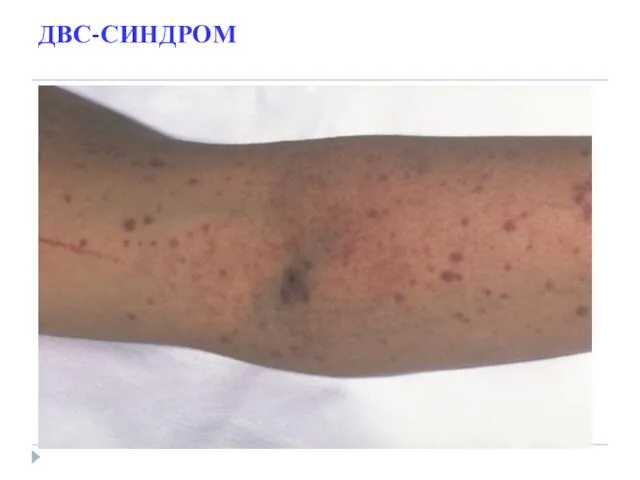
- 31. ДВС-СИНДРОМ
- 32. Этиология ДВС-синдрома Инфекции, септические состояния Шок (при септическом – смертность 100 %) Хирургические вмешательства, ожоги Все
- 33. Стадии ДВС-синдрома 1) Гиперкоагуляция (образование множественных тромбов из-за активации системы коагуляции) 2) Коагулопатия потребления (истощение системы
- 34. Патогенез ДВС-синдрома 1) Гипертромбинемия (тромбопластин поступает в большом количестве в кровь из поврежденных тканей и способствует
- 35. Патогенез ДВС-синдрома 2) Массивная агрегация тромбоцитов (приводит к тромбоцитопении потребления и вызывает последующие геморрагии) 3) Травматизация
- 36. Патогенез ДВС-синдрома 4) “Гуморальный протеазный взрыв” (при активации прокоагулянтов, антикоагулянтов, фибринолитиков, калликреин-кининовой системы, системы комплемента в
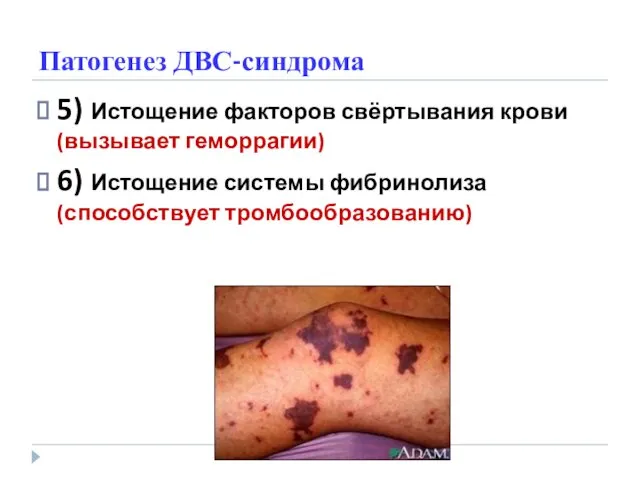
- 37. Патогенез ДВС-синдрома 5) Истощение факторов свёртывания крови (вызывает геморрагии) 6) Истощение системы фибринолиза (способствует тромбообразованию)
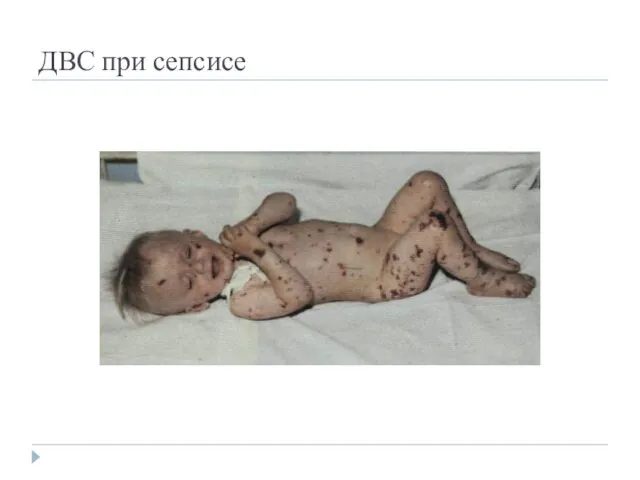
- 38. ДВС при сепсисе
- 39. Количественный экспресс-метод для определения Д-Димера (5 минут) Оперативность требуется при тяжелых тромботических осложнениях, когда концентрация Д-димера
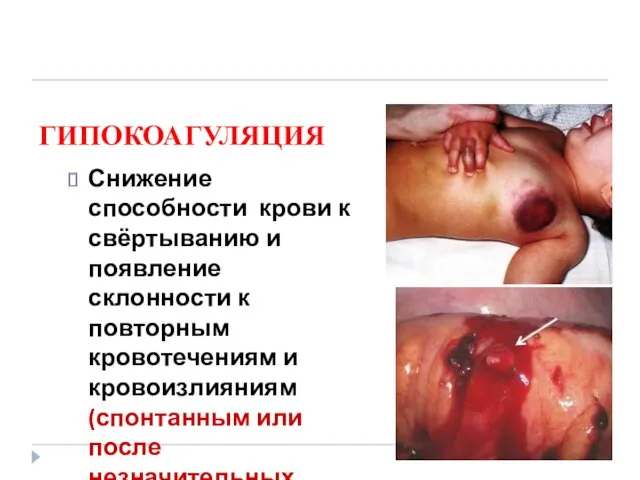
- 40. ГИПОКОАГУЛЯЦИЯ Снижение способности крови к свёртыванию и появление склонности к повторным кровотечениям и кровоизлияниям (спонтанным или
- 41. ЭТИОЛОГИЯ 1. ТРОМБОЦИТОПЕНИЯ 2. ТРОМБОЦИТОПАТИЯ 3. ВАЗОПАТИЯ 4. КОАГУЛОПАТИЯ
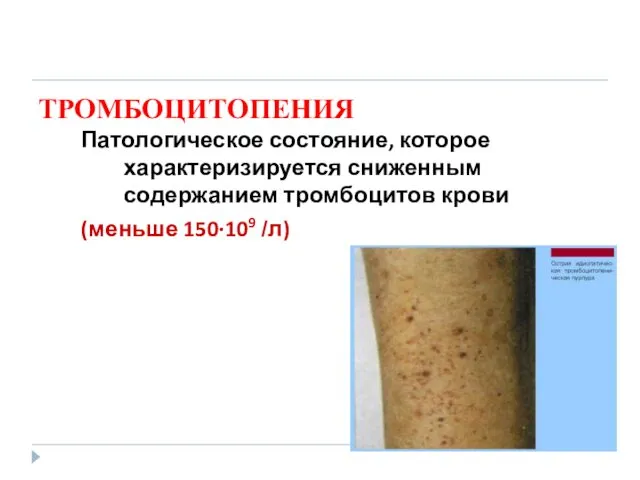
- 42. ТРОМБОЦИТОПЕНИЯ Патологическое состояние, которое характеризируется сниженным содержанием тромбоцитов крови (меньше 150·109 /л)
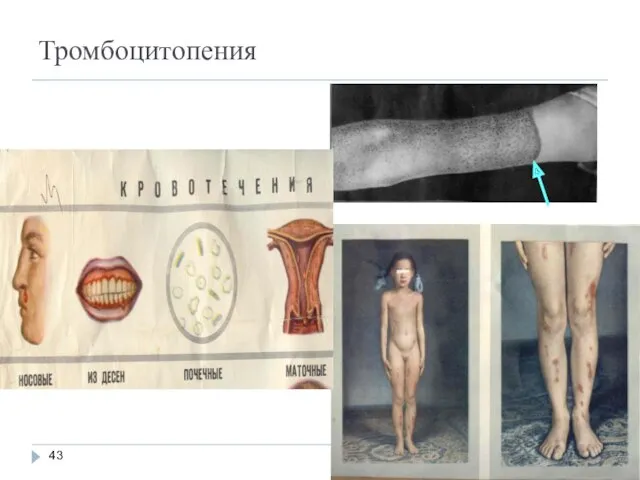
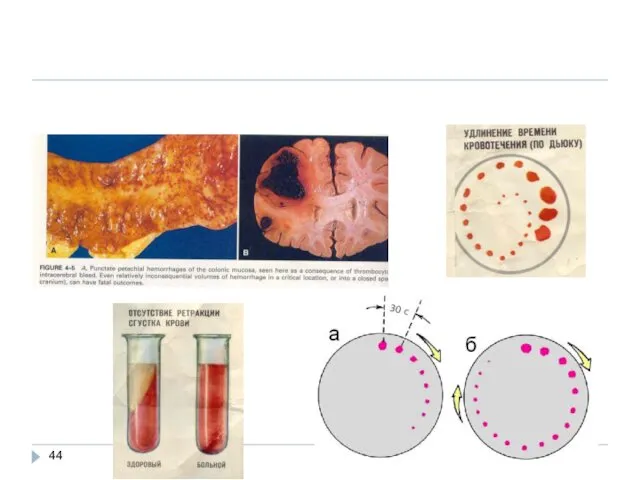
- 43. патофизиология патофизиология Тромбоцитопения
- 45. НАСЛЕДСТВЕННАЯ ТРОМБОЦИТОПЕНИЯ Как правило сочетается с вроджёнными дефектами тромбоцитов и относится к тромбоцитопатиям
- 46. ПРИОБРЕТЕННАЯ ТРОМБОЦИТОПЕНИЯ (КЛАССИФИКАЦИЯ ПО МЕХАНИЗМУ РАЗВИТИЯ) Повреждение тромбоцитов - имунными комплексами - механическая травматизация (спленомегалия, гемангиома)
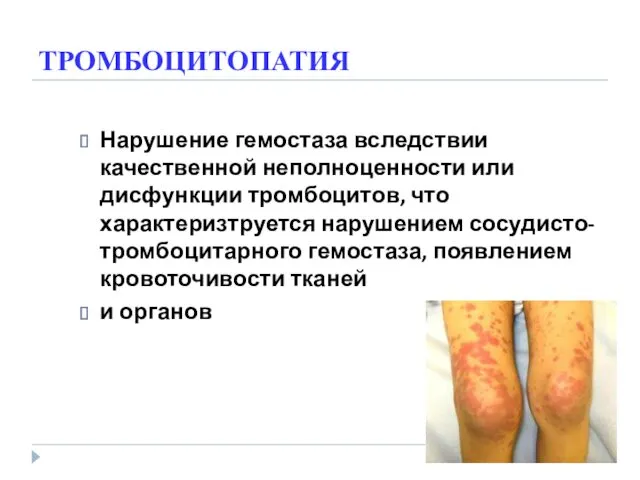
- 47. ТРОМБОЦИТОПАТИЯ Нарушение гемостаза вследствии качественной неполноценности или дисфункции тромбоцитов, что характеризтруется нарушением сосудисто-тромбоцитарного гемостаза, появлением кровоточивости
- 48. Наследственная тромбоцитопатия БЕЗ НАРУШЕНИЯ РЕАКЦИИ ОСВОБОЖДЕНИЯ ГРАНУЛ Тромбастения Гланцмана *Наследование - аутосомно-рецесивное *Причина - отсутствие гликопротеидов
- 50. Наследственная тромбоцитопатия С НАРУШЕНИЕМ РЕАКЦИИ ОСВОБОЖДЕНИЯ ГРАНУЛ Наследование - аутосомно-рецесивное Причина – нарушение активности циклоксигена-зы, слабая
- 51. Наследственная тромбоцитопатия С НАРУШЕНИЕМ НАКОПЛЕНИЯ И ОСВОБОЖДЕНИЯ СОДЕРЖАНИЯ ГРАНУЛ Болезнь Германского-Пудлака (АР) * Причина – нарушение
- 52. Наследственная тромбоцитопатия НАРУШЕНИЕ АДГЕЗИИ И АГРЕГАЦИИ ТРОМБОЦИТОВ Синдром Вилебранда-Юргенса (АР) Причина – дефицит фактора Вилебранда Патогенез
- 53. Наследственная тромбоцитопатия Дефицит и пониженная доступность ф.3 Тромбоцитопатия Боуе и Овена Причина - дефицит ф.3 тромбоцитов
- 54. Наследственная тромбоцитопатия Тромбоцитопатии сочетанные с другими наследственными аномалиями Синдром Вискота-Олдриджа - Причина – в тромбоцитах мало
- 55. Приобретённая тромбоцитопатия (этиология) 1. Лейкозы - тромбоциты имеют мало гранул из-за ускоренного отделения, снижена адгезия и
- 56. Медикаментозная тромбоцитопатия * Ингибиторы образования тромбоксана А2 -стероидные противовоспалительные препараты -нестероидные противовоспалительные препараты (аспирин блокирует агрегационные
- 57. ВАЗОПАТИЯ Геморагический диатез обусловлен функциональной и морфологической неполноценностью сосудистой стенки - наследственный - приобретённый
- 58. Вазопатии Характерны телеангиэктазии (сосудистые звездочки), кровоточивость на фоне воспаленной, гиперемиро-ванной кожи. Причины: - врожденные – ангиоматоз,
- 59. ВРОЖДЁННАЯ ВАЗОПАТИЯ Болезнь Рандю-Ослера (геморагическая телеангиоэктазия) Болезнь Фабри (диффузная ангиокератома туловища) Наследственный тромбоцитопенический микроангиоматоз
- 60. ВРОЖДЁННАЯ ВАЗОПАТИЯ Причина – наследственное нарушение развития соединительной ткани, в т.ч. субэндотелия сосудов Характеристика - очаговое
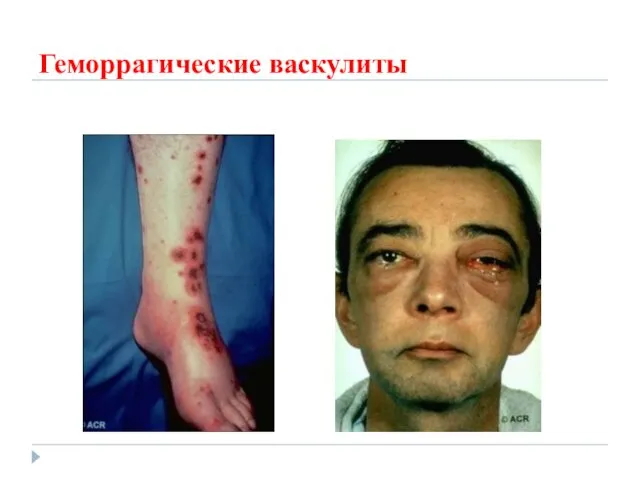
- 61. Геморрагические васкулиты
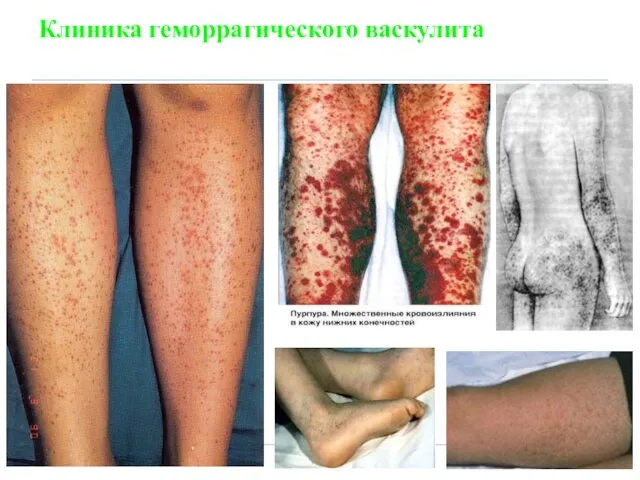
- 62. ГЕММОРАГИЧЕСКИЙ ВАСКУЛИТ – геморрагический иммунный микротромбоваскулит или /болезнь Шенлейна - Геноха/ - Это имунное заболевание в
- 63. Клиника геморрагического васкулита
- 64. КОАГУЛОПАТИЯ Геморагический диатез, который визникает в результате патологии коагуляционной системы гемостаза ** наследственная ** приобретённая
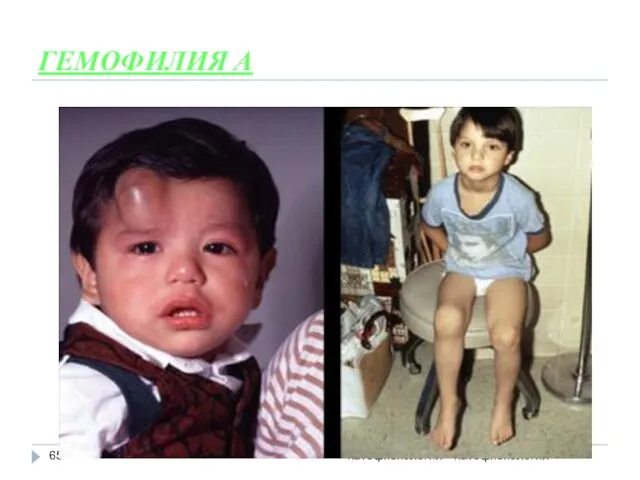
- 65. патофизиология патофизиология ГЕМОФИЛИЯ А
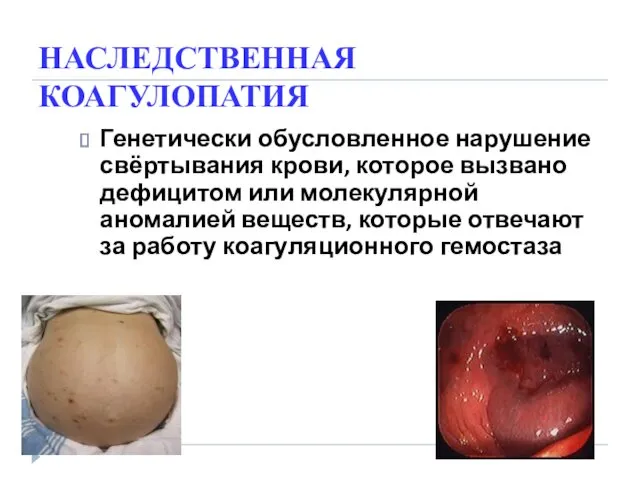
- 66. НАСЛЕДСТВЕННАЯ КОАГУЛОПАТИЯ Генетически обусловленное нарушение свёртывания крови, которое вызвано дефицитом или молекулярной аномалией веществ, которые отвечают
- 67. НАСЛЕДСТВЕННАЯ КОАГУЛОПАТИЯ КЛАССИФИКАЦИЯ Коагулопатия вследствие изолированного нарушения внутреннего механизма формирования протромбиназной активности (гемофилии А, В, С,
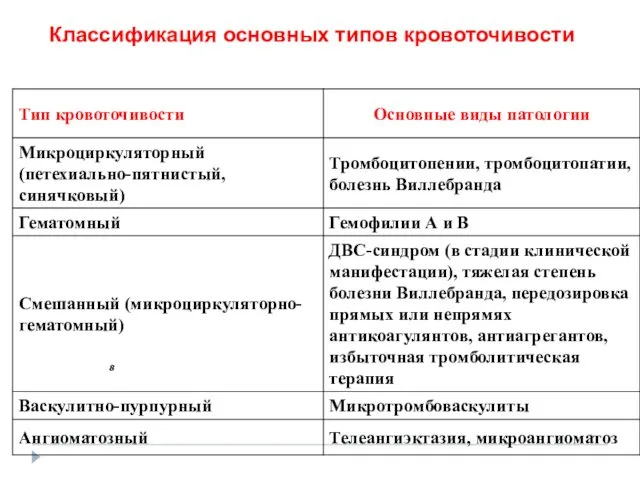
- 68. Классификация основных типов кровоточивости 8
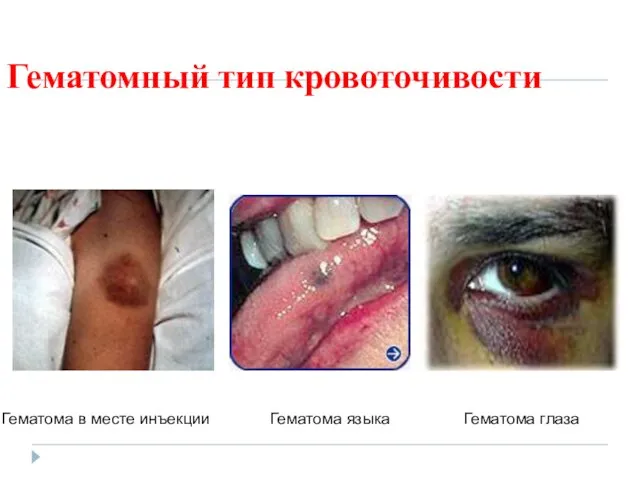
- 69. Гематомный тип кровоточивости Гематома в месте инъекции Гематома языка Гематома глаза
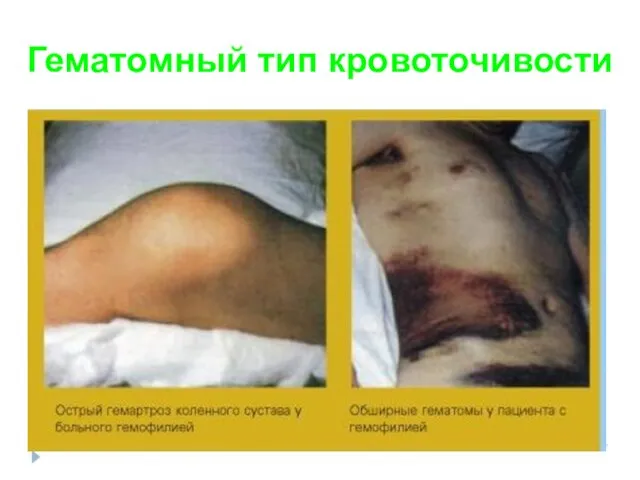
- 70. Гематомный тип кровоточивости
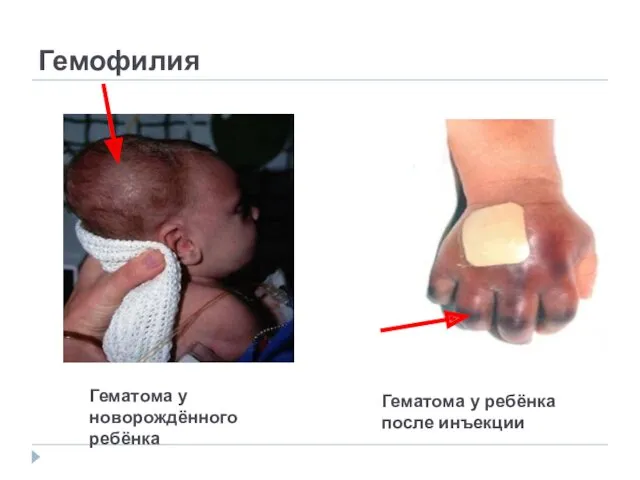
- 71. Гемофилия Гематома у новорождённого ребёнка Гематома у ребёнка после инъекции
- 72. БОЛЕЗНЬ ВИЛЛЕБРАНДА Болезнь Виллебранда встречается примерно с частотой 1:1000. Заболевание обычно наследуется по аутосомно-доминантному типу, но
- 73. Болезнь Виллебранда - наследственный дефект комплекса ф.VIII-vWF / снижение выработки vWF (нарушение адгезии ТЦ => кровоточивость,
- 74. Приобретенные коагулопатии Особенность – полидефицитная Этиология - Имунная ингибиция прокоагулянтов (резус конфликт) Дефицит витамин К–зависимых факторов
- 75. ДОСТУПНЫЕ ТЕСТЫ ФУНКЦИИ / ДИСФУНКЦИИ ЭНДОТЕЛИЯ Простациклин – PgI2 Оксид азота – NO ЭНТ NO-синтаза –
- 77. Скачать презентацию










































 Методология научного познания
Методология научного познания Технология формирования интонационной стороны речи
Технология формирования интонационной стороны речи Презентация к уроку математики 5 класс (Никольский С.М. идр.)
Презентация к уроку математики 5 класс (Никольский С.М. идр.) Курская Битва. Лето 1943 года
Курская Битва. Лето 1943 года Учебно-методическое пособие. Игры на развитие фонематического анализа и синтеза.
Учебно-методическое пособие. Игры на развитие фонематического анализа и синтеза. Ферменты. Структура и функция. Классификация и номенклатура
Ферменты. Структура и функция. Классификация и номенклатура Терминальные состояния. Основы современной реанимации
Терминальные состояния. Основы современной реанимации Инфинитив и -ing форма
Инфинитив и -ing форма портфолио Диск Диск Диск Диск Диск Диск Диск
портфолио Диск Диск Диск Диск Диск Диск Диск Устройства ввода-вывода
Устройства ввода-вывода Вибраторы. Машины для уплотнения бетонной смеси
Вибраторы. Машины для уплотнения бетонной смеси Сергей Александрович Есенин (1895-1925)
Сергей Александрович Есенин (1895-1925) Презентация по теме Северный Кавказ (9 класс)
Презентация по теме Северный Кавказ (9 класс) Вся жизнь - страна детства
Вся жизнь - страна детства Тауартану – тауарлардың тұтынушылық қасиеттерін зерттейтін ғылыми пәнтауартану ғылым ретінде xvі ғ. Ортасында қалыптасты
Тауартану – тауарлардың тұтынушылық қасиеттерін зерттейтін ғылыми пәнтауартану ғылым ретінде xvі ғ. Ортасында қалыптасты Types of Bulbs
Types of Bulbs презентация Игра как педагогическая технология
презентация Игра как педагогическая технология Дезинфекция
Дезинфекция Адаптация студентов к обучению в медицинском вузе
Адаптация студентов к обучению в медицинском вузе Вместе победим туберкулез
Вместе победим туберкулез Простой компас
Простой компас Школа критики Полярного дня. Есенин vs Слава КПСС
Школа критики Полярного дня. Есенин vs Слава КПСС 20230923_biologiya_nauka_5_kl
20230923_biologiya_nauka_5_kl Зенкерование. Развертывание
Зенкерование. Развертывание Чесотка. Педикулез
Чесотка. Педикулез Алгебра предикатов
Алгебра предикатов Сборник заданий по математике для начальной школы
Сборник заданий по математике для начальной школы Сжатое изложение. Приёмы компрессии текста
Сжатое изложение. Приёмы компрессии текста