Содержание
- 2. Что такое трансплантология? Трансплантология - раздел медицины, изучающий проблемы пересадки органов (в частности, почек, печени, сердца),
- 3. Народ, не знающий своего прошлого, не имеет будущего. М.В. Ломоносов
- 4. Гений из подвала Владимир Петрович Демихов
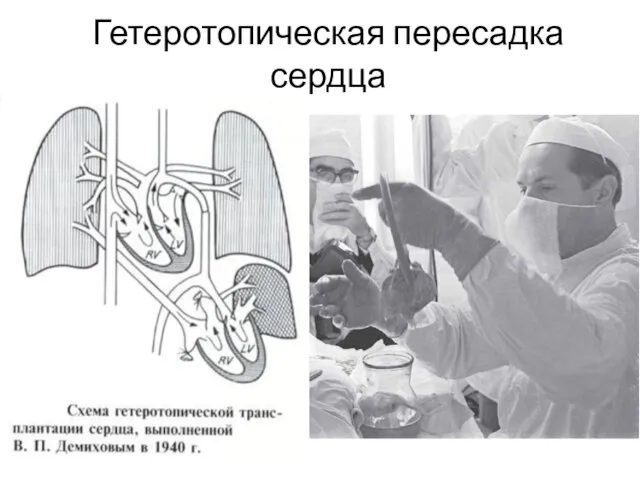
- 5. Гетеротопическая пересадка сердца
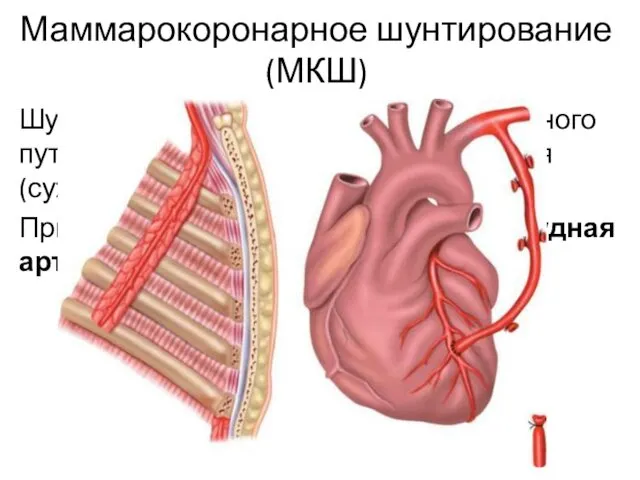
- 6. Маммарокоронарное шунтирование (МКШ) Шунтирование – создание дополнительного пути для тока крови в обход препятствия (сужение просвета
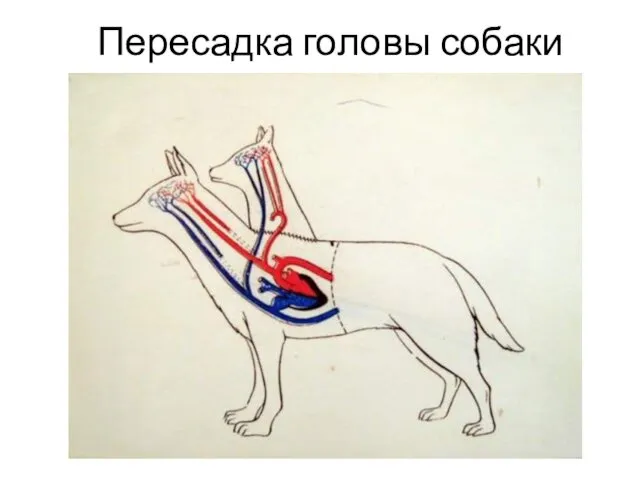
- 7. Пересадка головы собаки
- 8. Пересадка головы собаки
- 9. Кристиан Барнард 3 декабря 1967 года – первая пересадка сердца от человека человеку
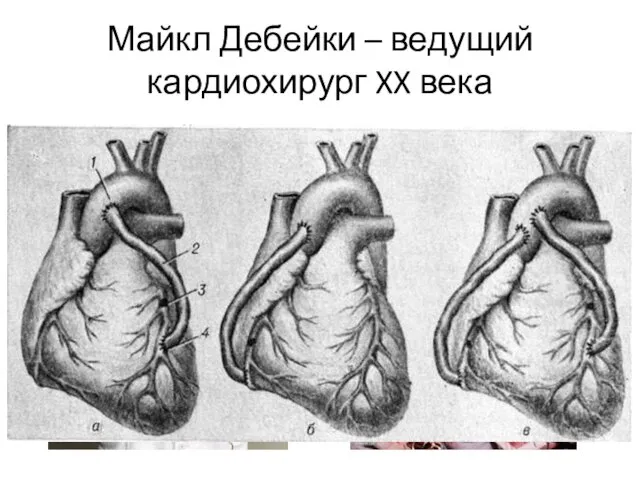
- 10. Майкл Дебейки – ведущий кардиохирург XX века
- 11. «Банк человеческих органов»
- 12. Что мы имеем сейчас? Направления трансплантологии: Аутотрансплантация, при которой донор является донором для самого себя; Аллотрансплантация,
- 13. Аллотрансплантация органов Трансплантация, при которой донором трансплантата является генетически и иммунологически другой человек.
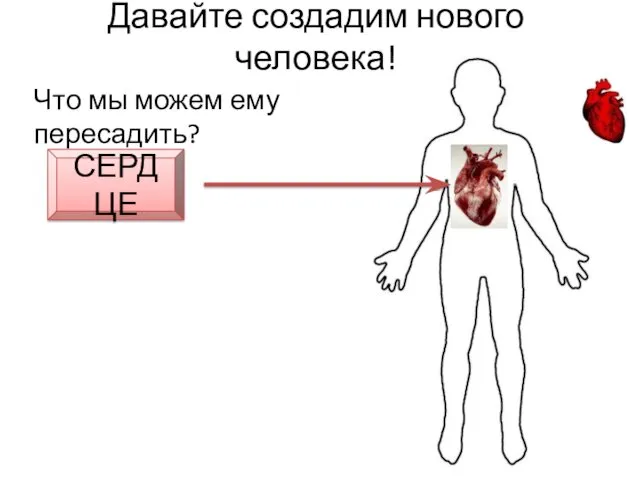
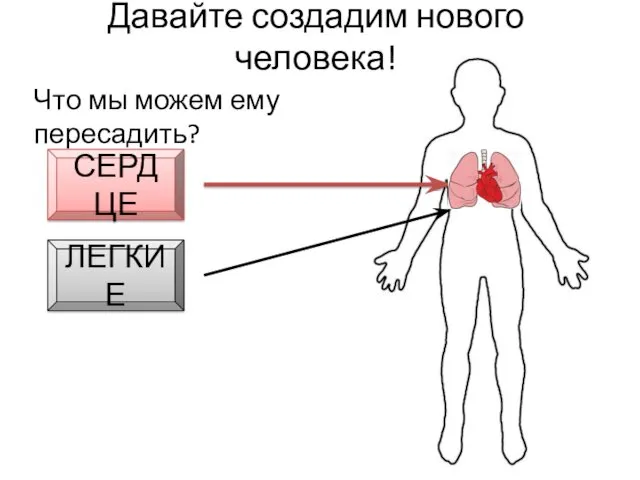
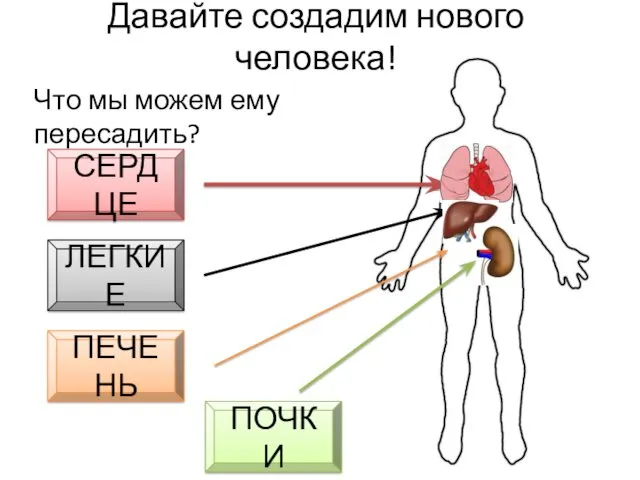
- 14. Давайте создадим нового человека! Что мы можем ему пересадить? СЕРДЦЕ
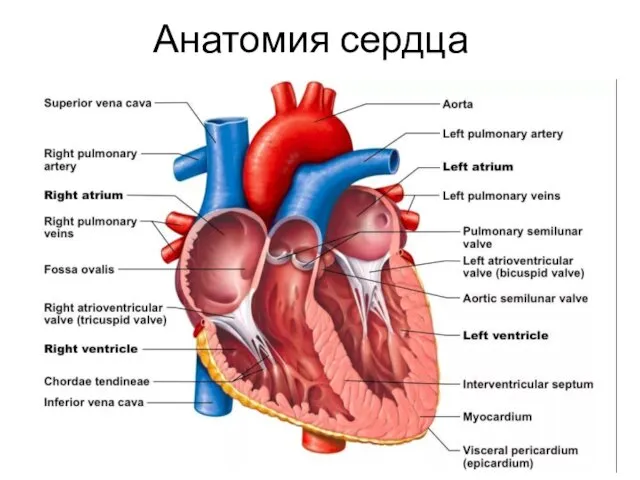
- 15. Анатомия сердца
- 16. Трансплантация сердца Гетеротопическая (собственное сердце остается в грудной клетке) Ортотопическая (сердце реципиента удаляется, на его место
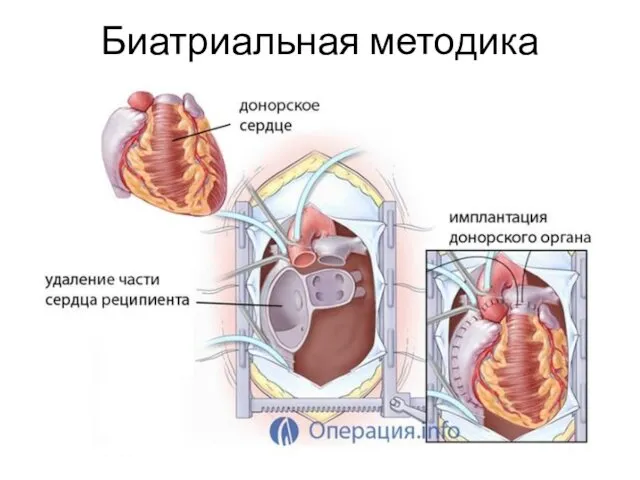
- 17. Биатриальная методика
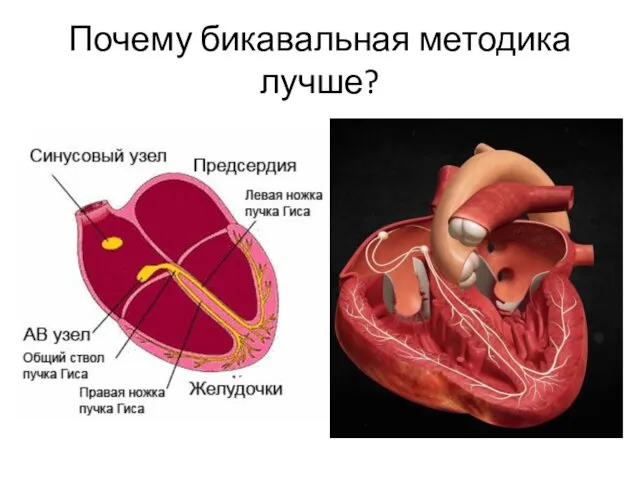
- 18. Почему бикавальная методика лучше?
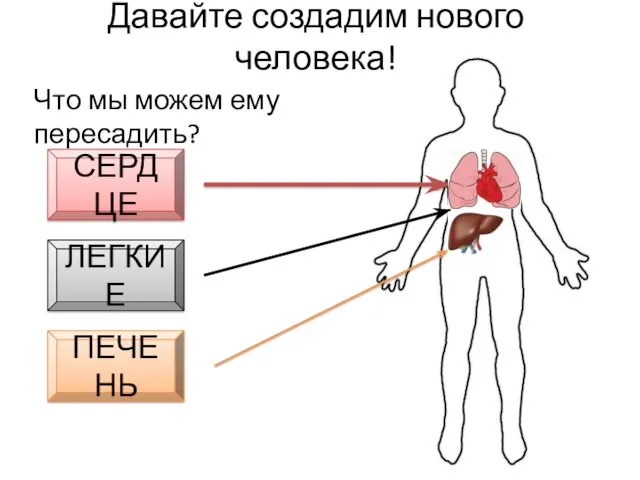
- 20. Давайте создадим нового человека! Что мы можем ему пересадить? СЕРДЦЕ ЛЕГКИЕ
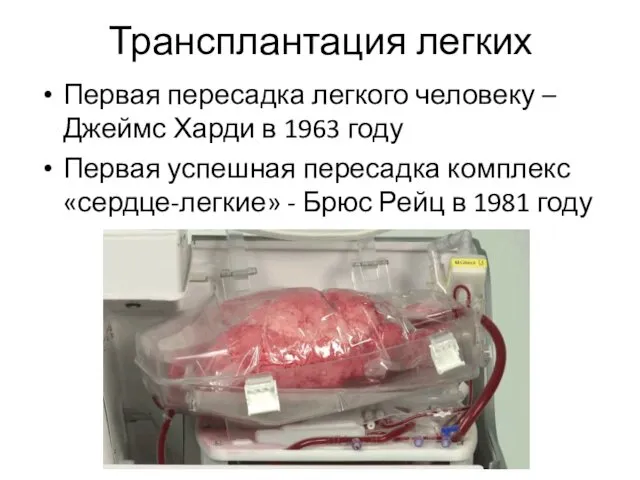
- 21. Трансплантация легких Первая пересадка легкого человеку – Джеймс Харди в 1963 году Первая успешная пересадка комплекс
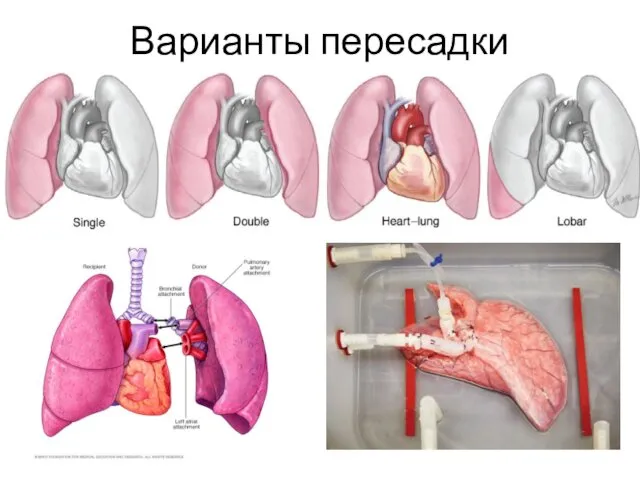
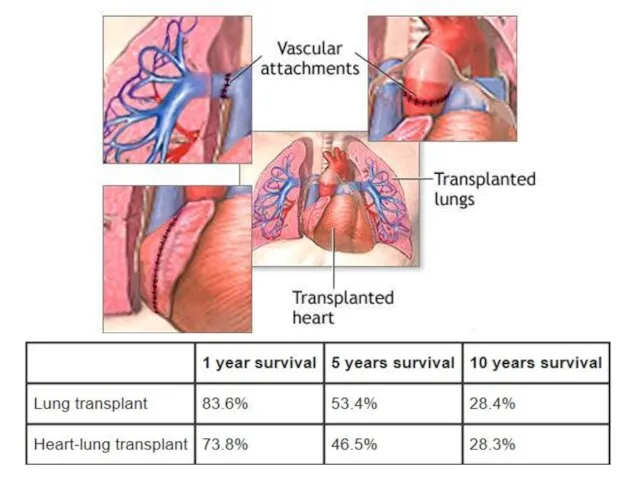
- 22. Варианты пересадки
- 24. Давайте создадим нового человека! Что мы можем ему пересадить? СЕРДЦЕ ЛЕГКИЕ ПЕЧЕНЬ
- 25. Трансплантация печени Первая успешная операция – Томас Старлз в 1967 году Существует различные методики (как у
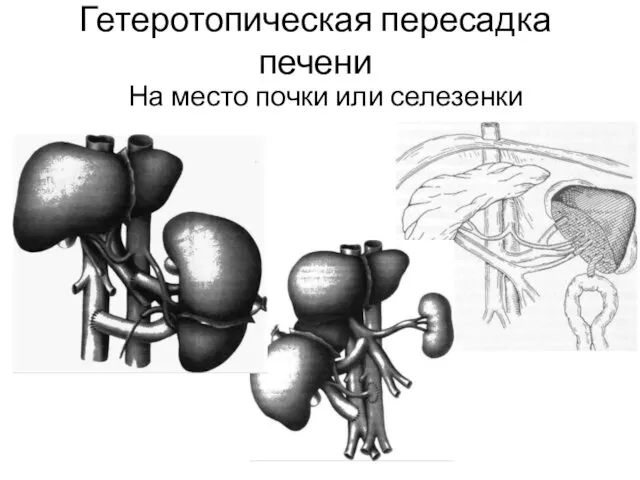
- 26. Гетеротопическая пересадка печени На место почки или селезенки
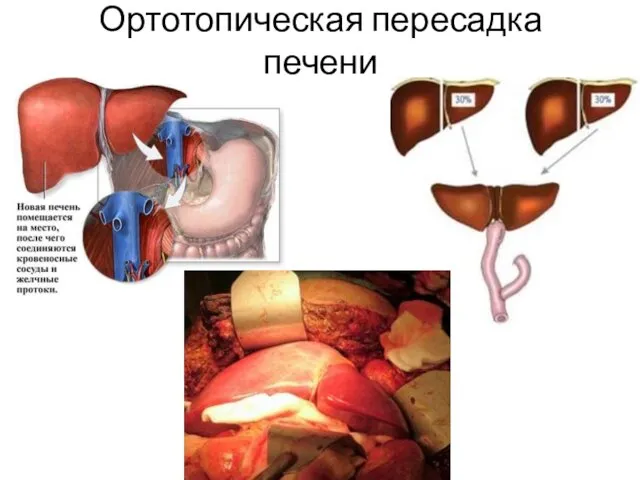
- 27. Ортотопическая пересадка печени
- 28. Давайте создадим нового человека! Что мы можем ему пересадить? СЕРДЦЕ ЛЕГКИЕ ПЕЧЕНЬ ПОЧКИ
- 29. Трансплантация почки Первые успешные эксперименты по пересадке почек – Алексис Каррель (Нобелевская премия в 1912) 1954
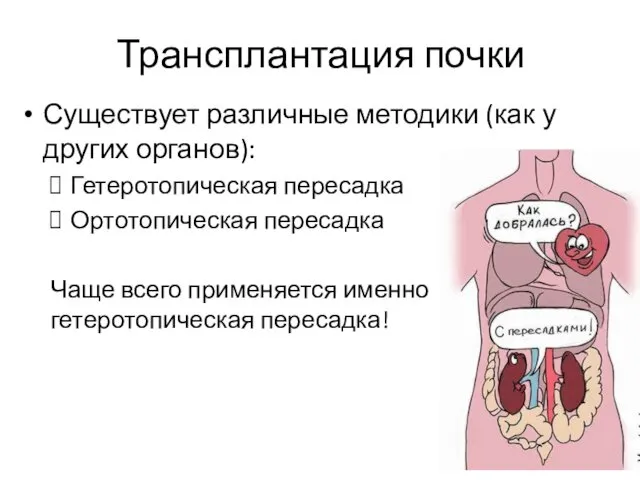
- 30. Трансплантация почки Существует различные методики (как у других органов): Гетеротопическая пересадка Ортотопическая пересадка Чаще всего применяется
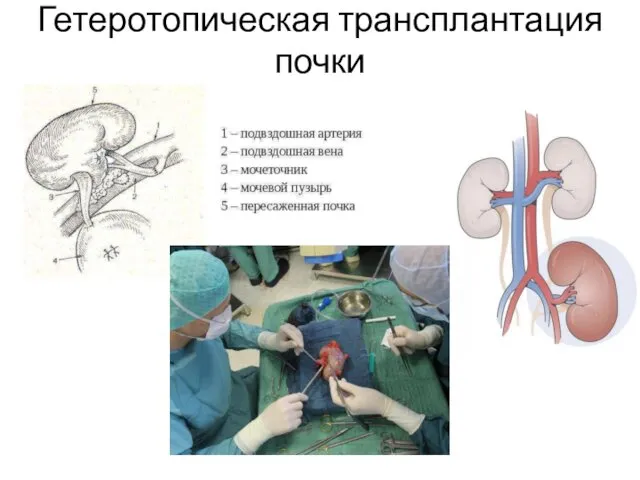
- 31. Гетеротопическая трансплантация почки
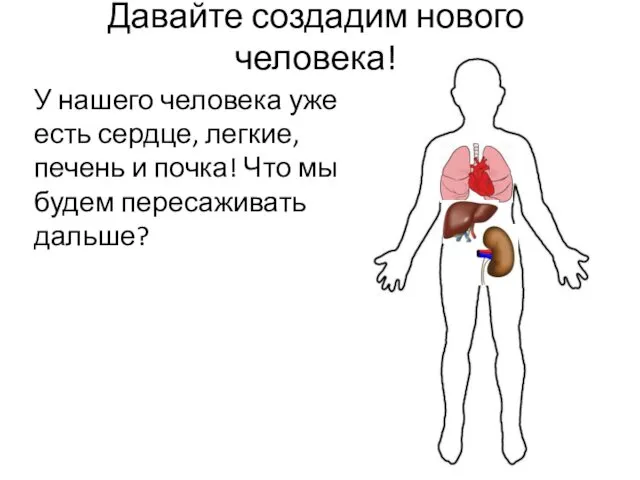
- 32. Давайте создадим нового человека! У нашего человека уже есть сердце, легкие, печень и почка! Что мы
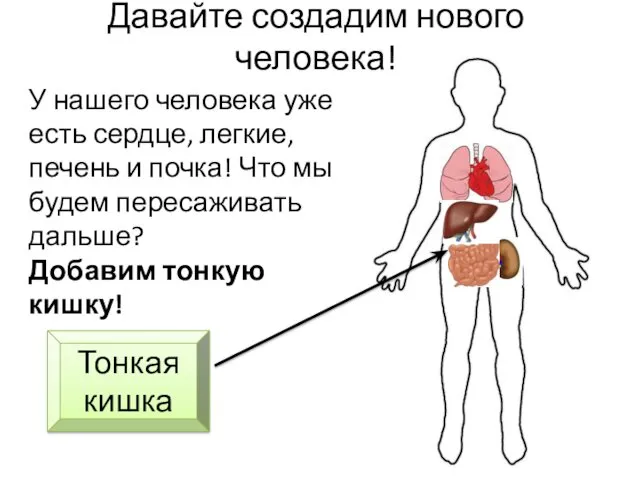
- 33. Давайте создадим нового человека! У нашего человека уже есть сердце, легкие, печень и почка! Что мы
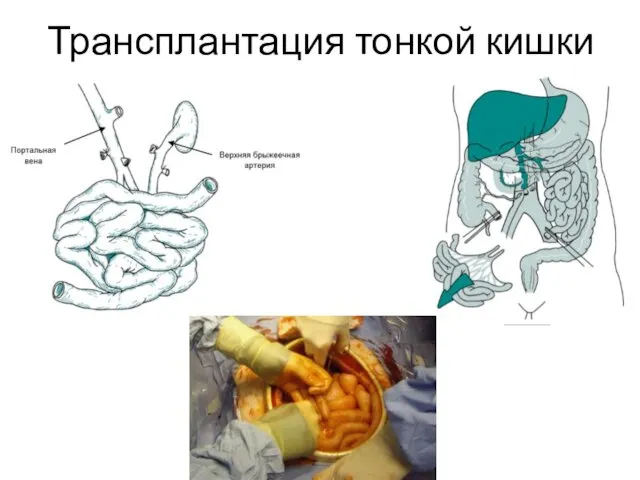
- 34. Трансплантация тонкой кишки Была произведена позже пересадки остальных органов. За период с 1967 по 1990 года
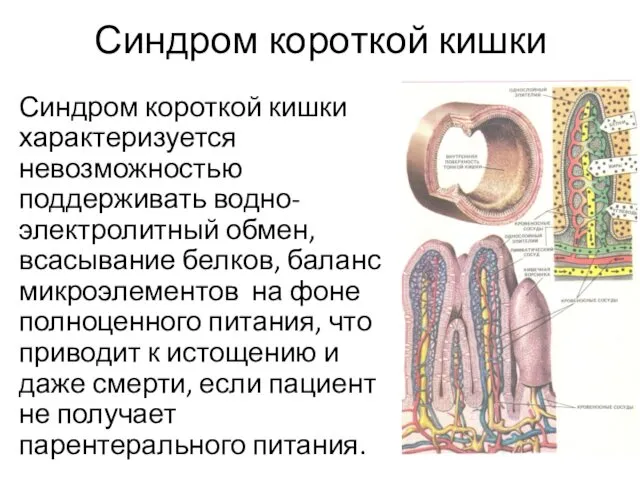
- 35. Синдром короткой кишки Синдром короткой кишки характеризуется невозможностью поддерживать водно-электролитный обмен, всасывание белков, баланс микроэлементов на
- 36. Почему так долго не было успехов? Однако, подавление иммунной системы приводит к тому, что собственная микрофлора
- 37. Трансплантация тонкой кишки
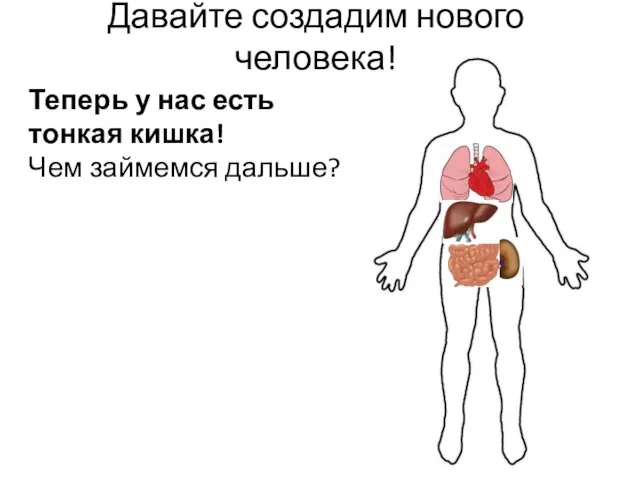
- 38. Давайте создадим нового человека! Теперь у нас есть тонкая кишка! Чем займемся дальше?
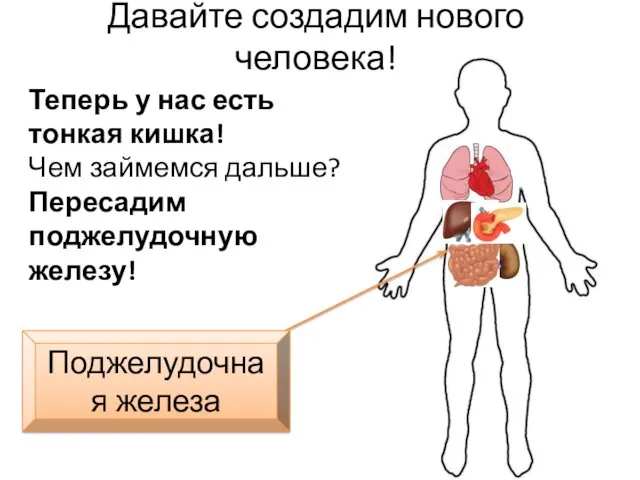
- 39. Давайте создадим нового человека! Теперь у нас есть тонкая кишка! Чем займемся дальше? Пересадим поджелудочную железу!
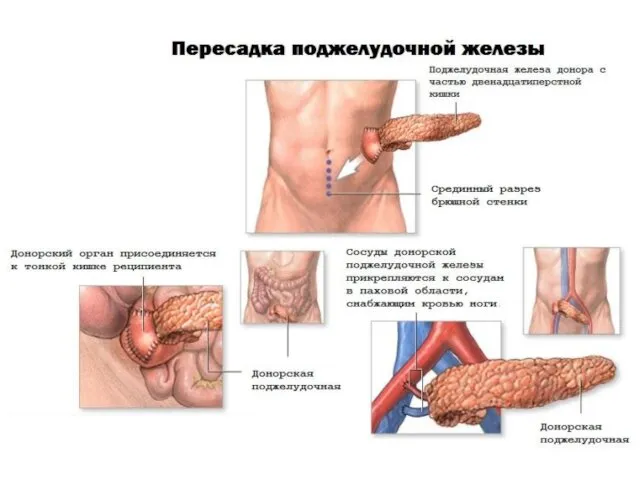
- 40. Трансплантация поджелудочной железы Первые операции – с 1967 года. Показания: декомпенсация сахарного диабета 1 типа (частые
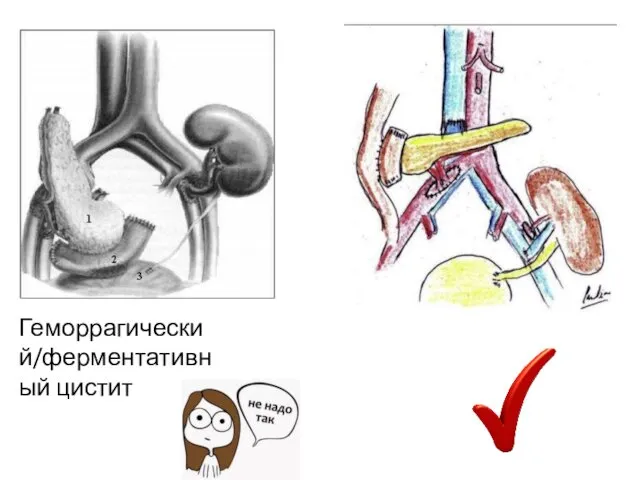
- 42. Геморрагический/ферментативный цистит
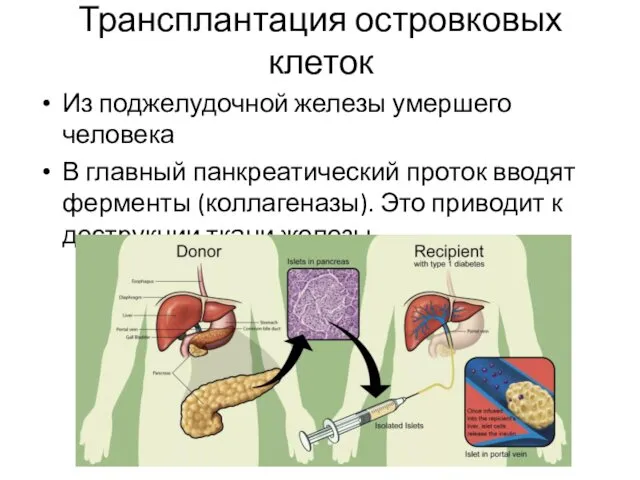
- 43. Трансплантация островковых клеток Из поджелудочной железы умершего человека В главный панкреатический проток вводят ферменты (коллагеназы). Это
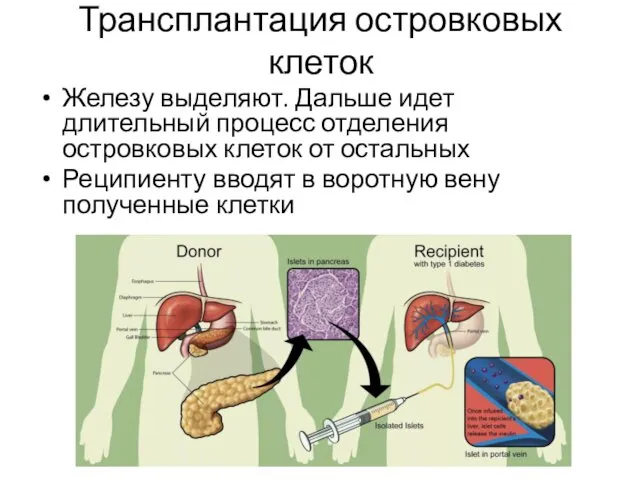
- 44. Трансплантация островковых клеток Железу выделяют. Дальше идет длительный процесс отделения островковых клеток от остальных Реципиенту вводят
- 45. Что можно ожидать в будущем? Клетки будут снабжаться специальным покрытием, которое будет защищать их от воздействия
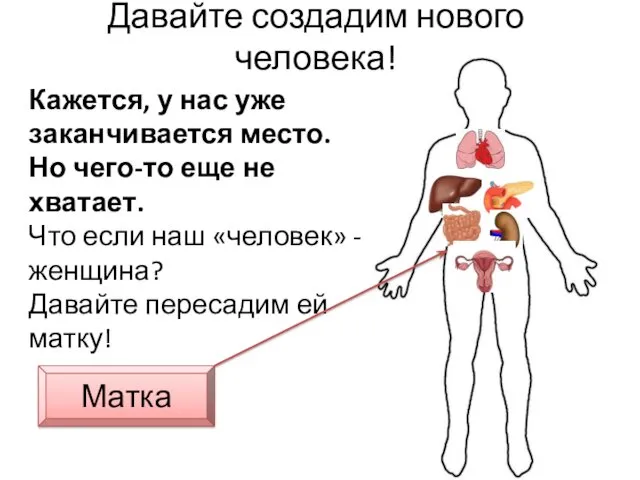
- 46. Давайте создадим нового человека! Кажется, у нас уже заканчивается место. Но чего-то еще не хватает. Что
- 47. Давайте создадим нового человека! Кажется, у нас уже заканчивается место. Но чего-то еще не хватает. Что
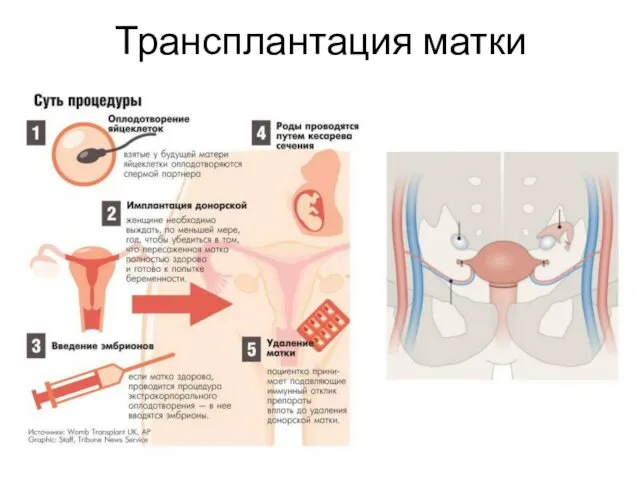
- 48. Трансплантация матки Первые успешные попытки – 1990-е года. В 2013 году – первая беременность с трансплантированной
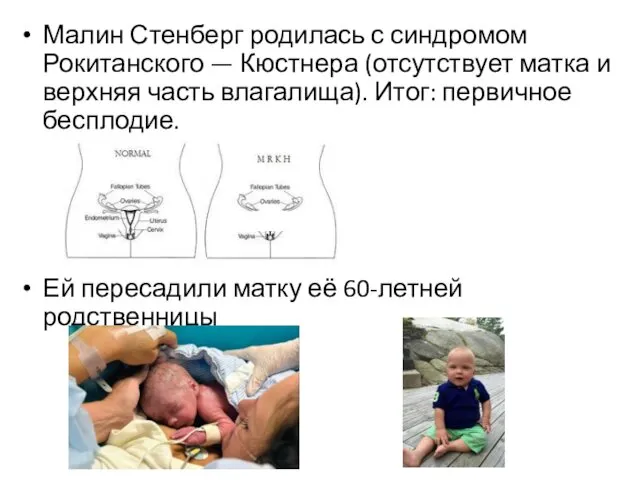
- 49. Малин Стенберг родилась с синдромом Рокитанского — Кюстнера (отсутствует матка и верхняя часть влагалища). Итог: первичное
- 50. Трансплантация матки
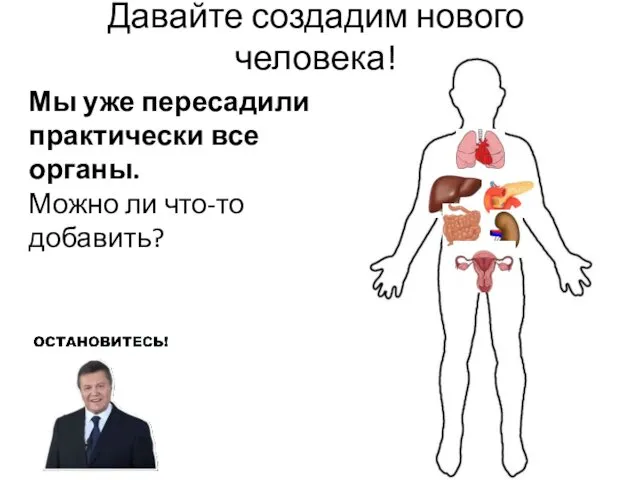
- 51. Давайте создадим нового человека! Мы уже пересадили практически все органы. Можно ли что-то добавить?
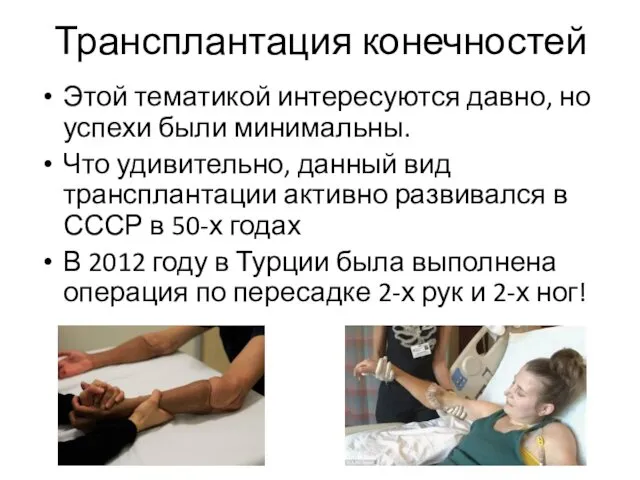
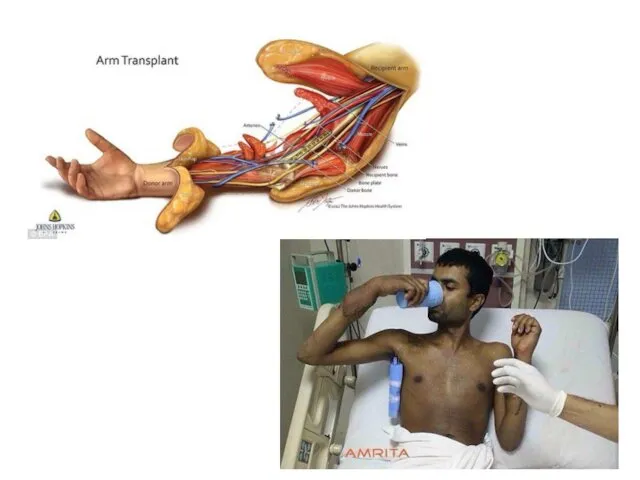
- 52. Трансплантация конечностей Этой тематикой интересуются давно, но успехи были минимальны. Что удивительно, данный вид трансплантации активно
- 54. Давайте создадим нового человека! Пожалуй, на этом стоит остановиться. Конечно, можно попробовать еще пересадить голову, но
- 55. Аутотрансплантация Что мы можем взять от самого себя? Кожу Волосы Сосуды Кости Кровь, костный мозг Мышцы
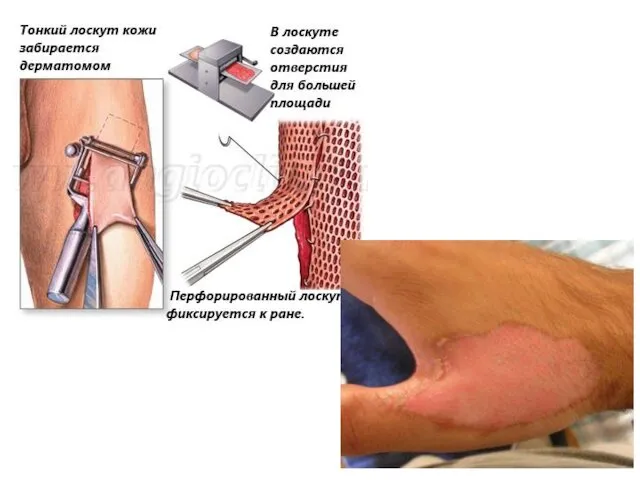
- 56. Пересадка кожи Необходима для исправления глубоких или обширных дефектов кожи, которые не могут зажить самостоятельно (ожоги,
- 58. Трансплантация аутологичных стволовых клеток (ТАСК) Для восстановления пула кроветворных клеток после проведения химиотерапии Забор происходит из
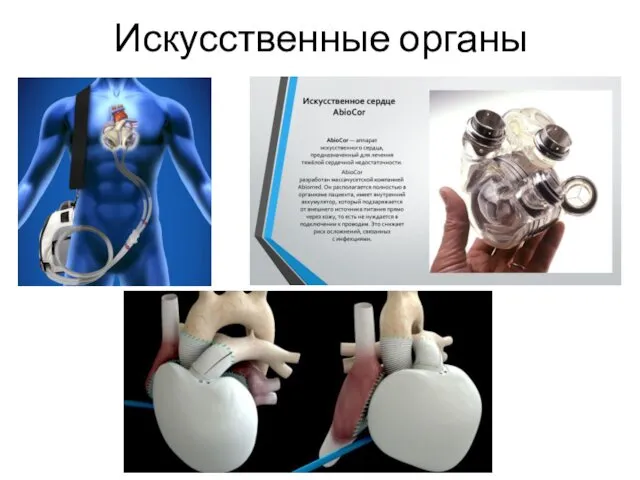
- 59. Искусственные органы
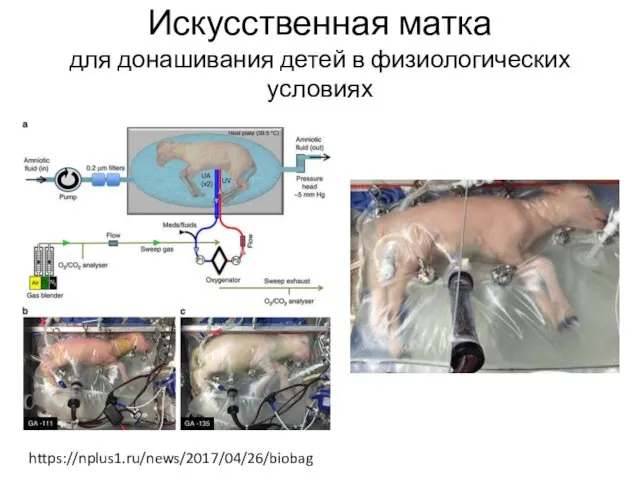
- 60. Искусственная матка для донашивания детей в физиологических условиях https://nplus1.ru/news/2017/04/26/biobag
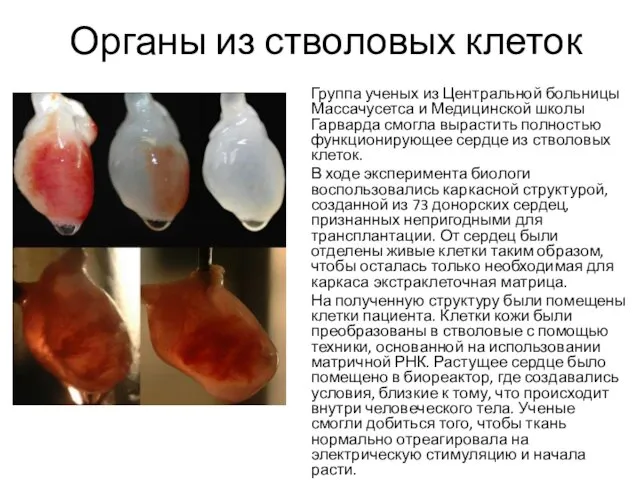
- 61. Органы из стволовых клеток Группа ученых из Центральной больницы Массачусетса и Медицинской школы Гарварда смогла вырастить
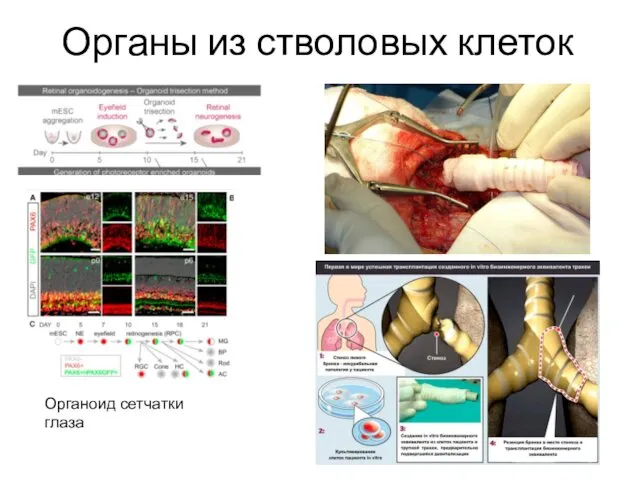
- 62. Органы из стволовых клеток Органоид сетчатки глаза
- 64. Скачать презентацию

















 Презентация (и дополнительный материал) к игре Своя игра
Презентация (и дополнительный материал) к игре Своя игра Семейства Цветковых растений (6 класс)
Семейства Цветковых растений (6 класс) Лошади в мифах. Текст к лекци
Лошади в мифах. Текст к лекци Картография. Картографичекская генерализация
Картография. Картографичекская генерализация McDonald's. С нами удобно
McDonald's. С нами удобно Международный день детей. Викторина
Международный день детей. Викторина Захист навколишнього середовища від нафти І нафтопродуктів
Захист навколишнього середовища від нафти І нафтопродуктів Презентация к родительскому собранию Ваш ребёнок перестал вас слушаться. Почему?
Презентация к родительскому собранию Ваш ребёнок перестал вас слушаться. Почему? Чуковский
Чуковский Презентация Школа хороших манер.
Презентация Школа хороших манер. Знаменитые люди России
Знаменитые люди России Посвящено дорогим мамам
Посвящено дорогим мамам Кулинария
Кулинария классный час посвящённый здоровому образу жизни 1 класс
классный час посвящённый здоровому образу жизни 1 класс Русская культура в первой половине XVIII века
Русская культура в первой половине XVIII века Роботы в нашей жизни
Роботы в нашей жизни Квалификационный экзамен
Квалификационный экзамен Измерение давления
Измерение давления Мир без нефти. Нефть, газ и альтернативные источники энергии
Мир без нефти. Нефть, газ и альтернативные источники энергии 01 глазами детей
01 глазами детей пасха
пасха Перша та друга Малоросійські колегії
Перша та друга Малоросійські колегії Отношение христианина к природе
Отношение христианина к природе Обобщающий урок игра по предмету Слесарное дело. Урок проводится в форме игрового опроса.
Обобщающий урок игра по предмету Слесарное дело. Урок проводится в форме игрового опроса. Презентации по основам православной культуры
Презентации по основам православной культуры Годівля ремонтного і відгодівельного молодняку великої рогатої худоби
Годівля ремонтного і відгодівельного молодняку великої рогатої худоби Система охлаждения двигателя автомобиля марки ВАЗ 2114
Система охлаждения двигателя автомобиля марки ВАЗ 2114 Общественная мысль, публицистика, литература, пресса
Общественная мысль, публицистика, литература, пресса