Содержание
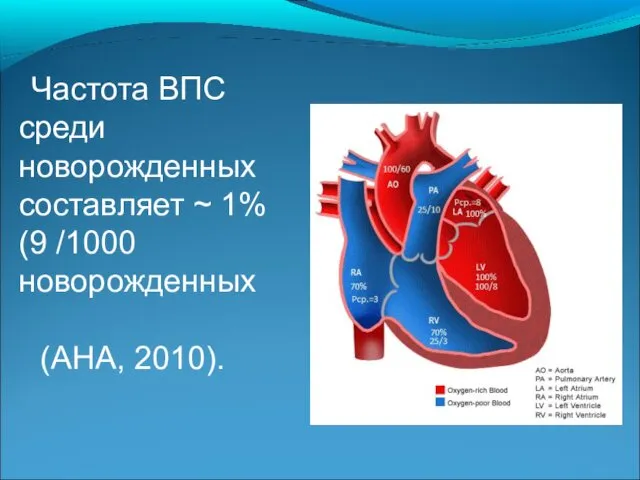
- 2. Частота ВПС среди новорожденных составляет ~ 1% (9 /1000 новорожденных (AHA, 2010).
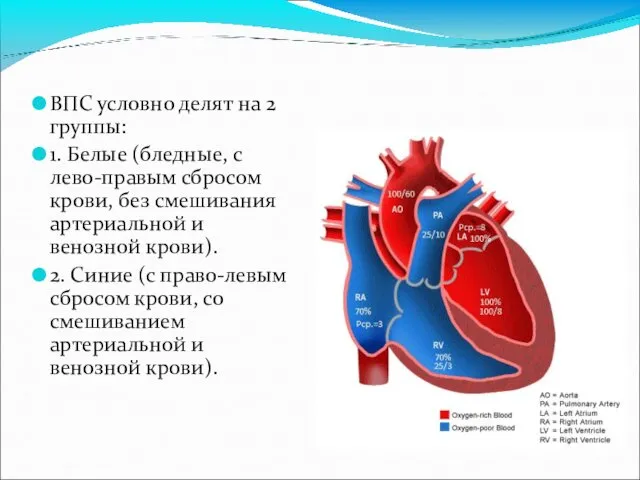
- 3. ВПС условно делят на 2 группы: 1. Белые (бледные, с лево-правым сбросом крови, без смешивания артериальной
- 4. Классификация согласно International Congenital Heart Surgery Nomenclature 2000 Гипоплазии - правых камер сердца - левых камер
- 5. Другие ВПС Расщепление створок клапанов Аномалия Эбштейна АВ-канал Декстрокардия
- 6. Эмбриогенез сердца Закладка из мезодермы Дифференцировка клеток с 15 суток Сокращение сердца с 22 дня Циркуляция
- 7. Эмбриогенез сердца 23-28 дни – складывание, скручивание сердечной трубки
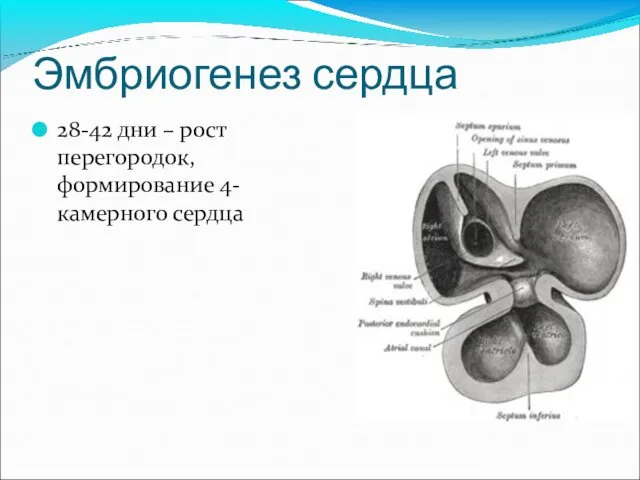
- 8. Эмбриогенез сердца 28-42 дни – рост перегородок, формирование 4-камерного сердца
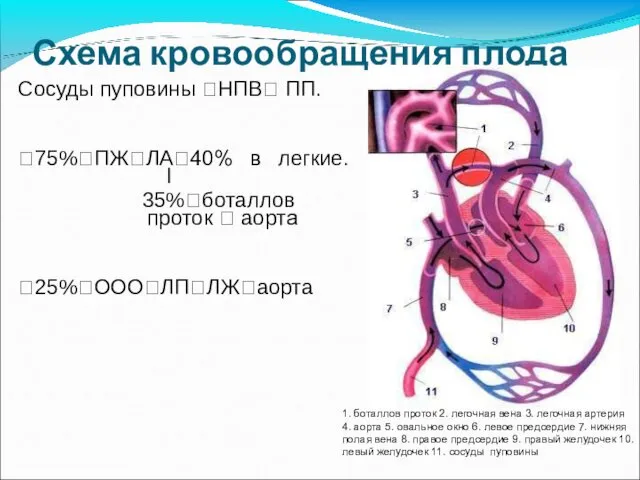
- 10. Схема кровообращения плода Сосуды пуповины ?НПВ? ПП. ?75%?ПЖ?ЛА?40% в легкие. I 35%?боталлов проток ? аорта ?25%?ООО?ЛП?ЛЖ?аорта
- 11. Причины формирования ВПС Генетические, хромосомные дефекты Факторы внешней среды: -инфекции (краснуха) -токсины (алкоголь, литий, талидомид) -заболевания
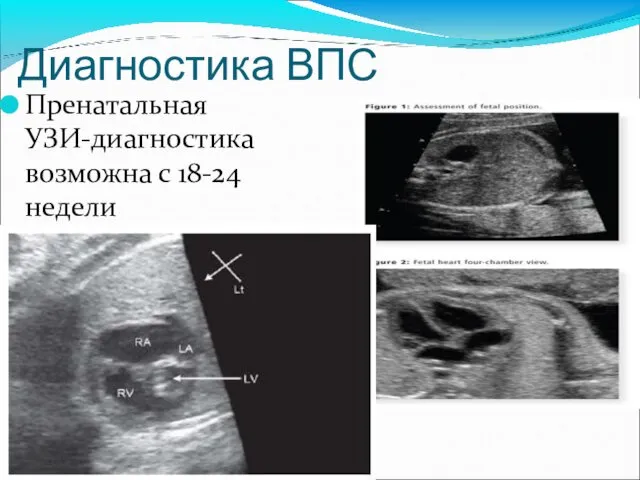
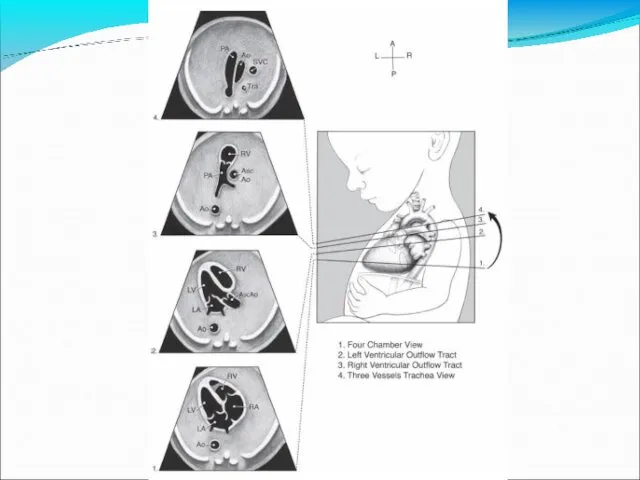
- 12. Диагностика ВПС Пренатальная УЗИ-диагностика возможна с 18-24 недели
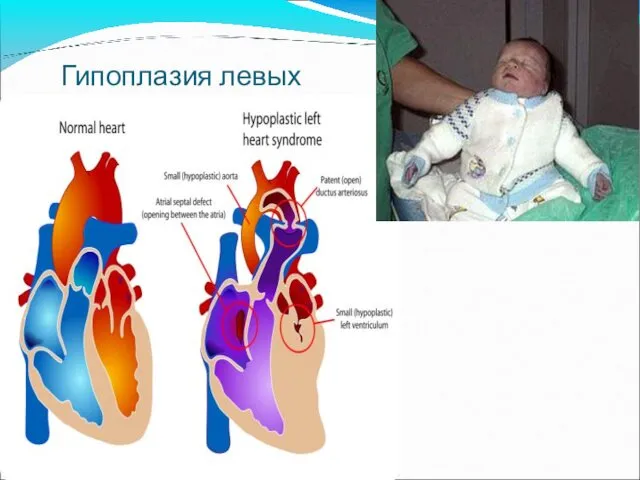
- 15. Гипоплазия левых камер сердца
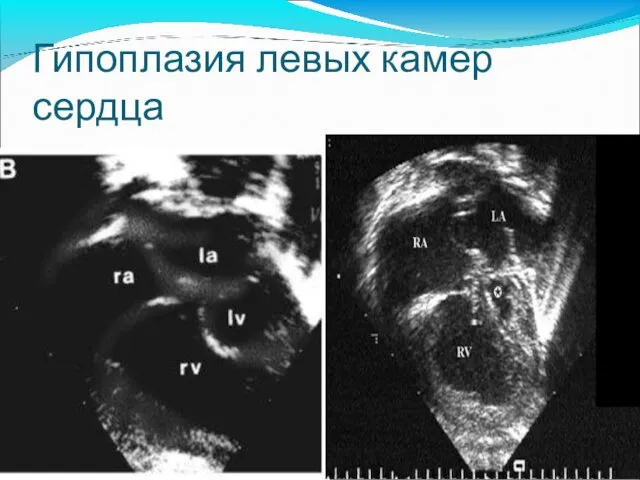
- 16. Гипоплазия левых камер сердца
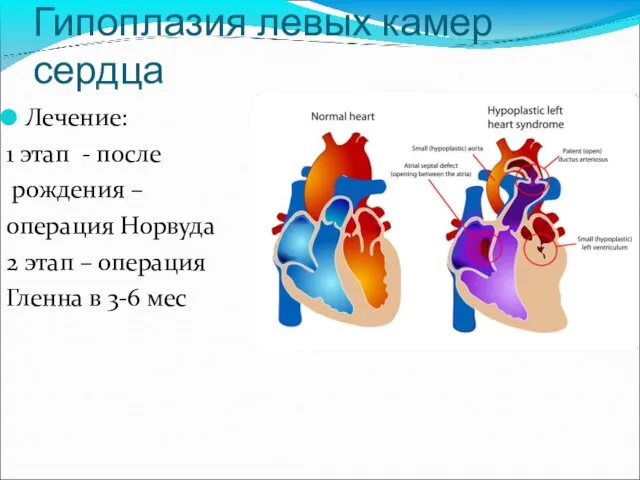
- 17. Гипоплазия левых камер сердца Лечение: 1 этап - после рождения – операция Норвуда 2 этап –
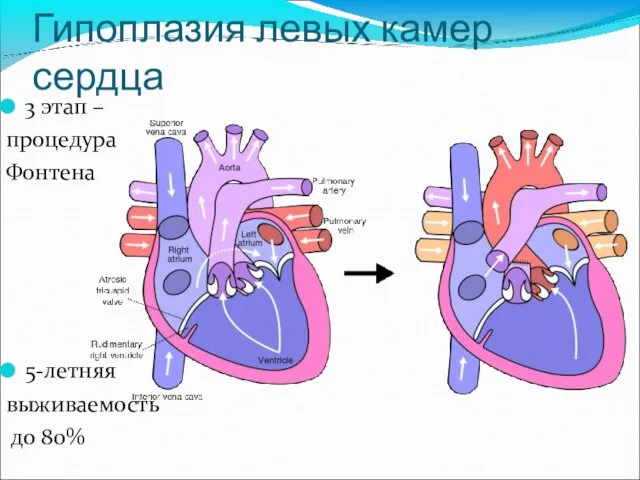
- 18. Гипоплазия левых камер сердца 3 этап – процедура Фонтена 5-летняя выживаемость до 80%
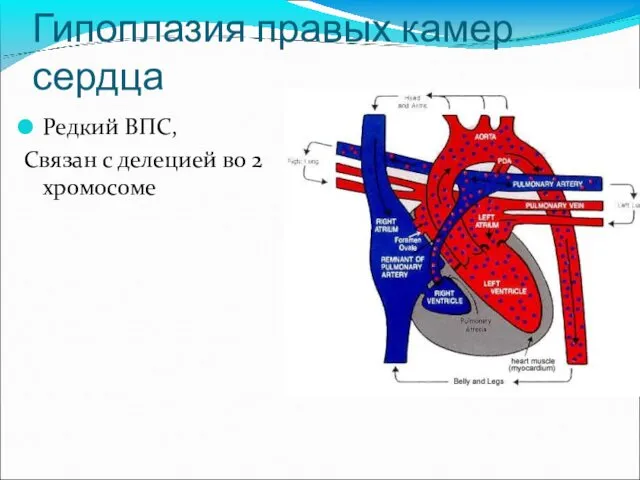
- 19. Гипоплазия правых камер сердца Редкий ВПС, Связан с делецией во 2 хромосоме
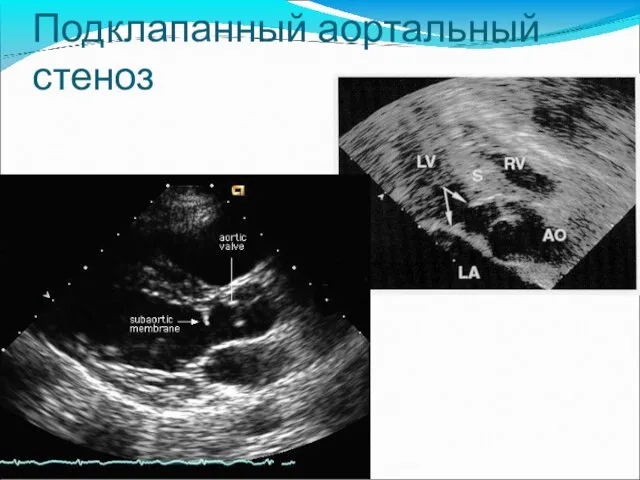
- 21. Подклапанный аортальный стеноз
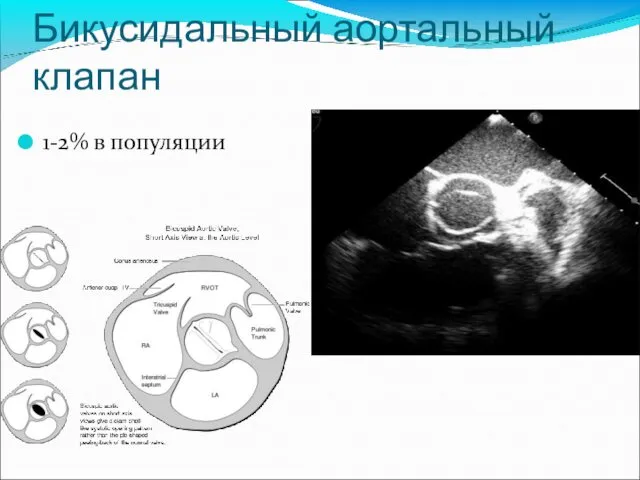
- 22. Бикусидальный аортальный клапан 1-2% в популяции
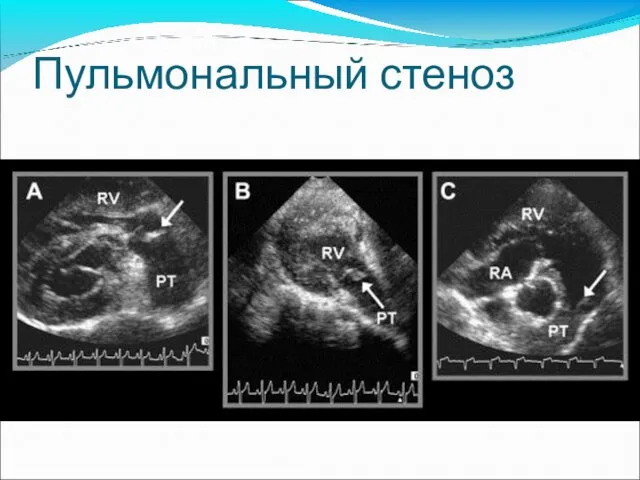
- 23. Пульмональный стеноз
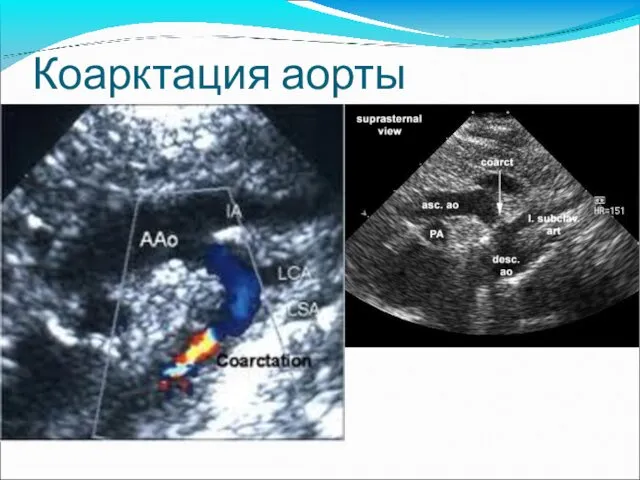
- 24. Коарктация аорты
- 25. Коарктация аорты Часто сочетается с ОАП, бикуспидальным АК 3 типа коарктации -пре-дуктальная -дуктальная -постдуктальная
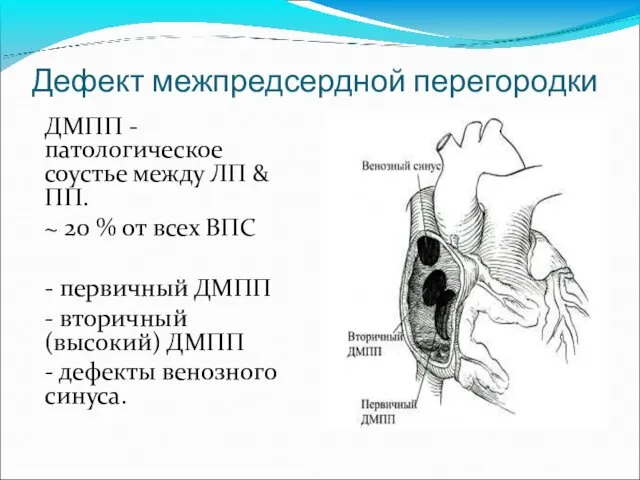
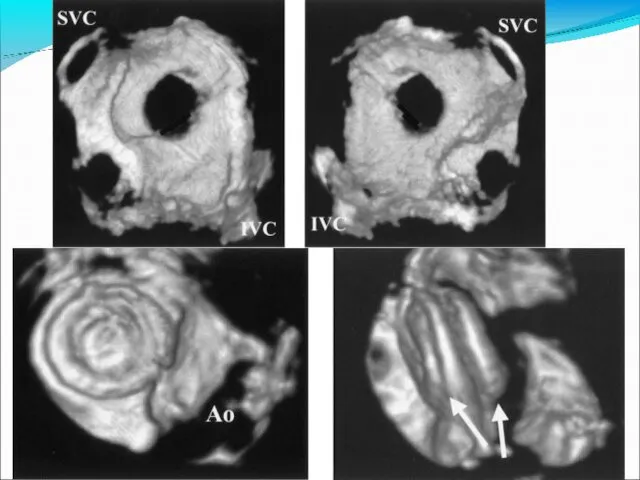
- 27. Дефект межпредсердной перегородки ДМПП - патологическое соустье между ЛП & ПП. ~ 20 % от всех
- 28. Атриодигитальные дисплазии Синдром Holt-Oram Синдром Berk-Tabatznik Испанский тип атриодигитальной дисплазии и другие
- 29. Эмбриогенез МПП Разделение первичного предсердия на две половины - формирование первичной МПП (septum primum) (растет по
- 30. Образование вторичной МПП (растет от краниального участка стенки ПП, несколько правее первичной МПП) – несплошная, в
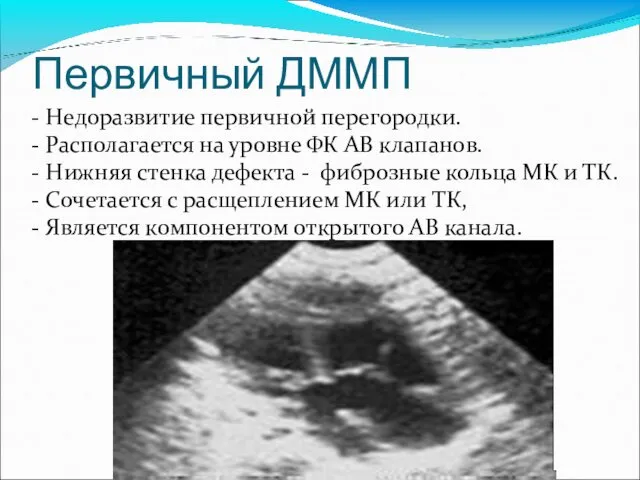
- 31. Первичный ДММП - Недоразвитие первичной перегородки. - Располагается на уровне ФК АВ клапанов. - Нижняя стенка
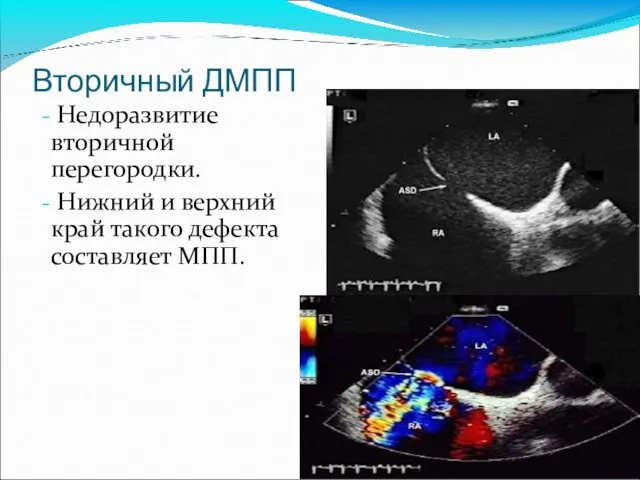
- 32. Вторичный ДМПП Недоразвитие вторичной перегородки. Нижний и верхний край такого дефекта составляет МПП.
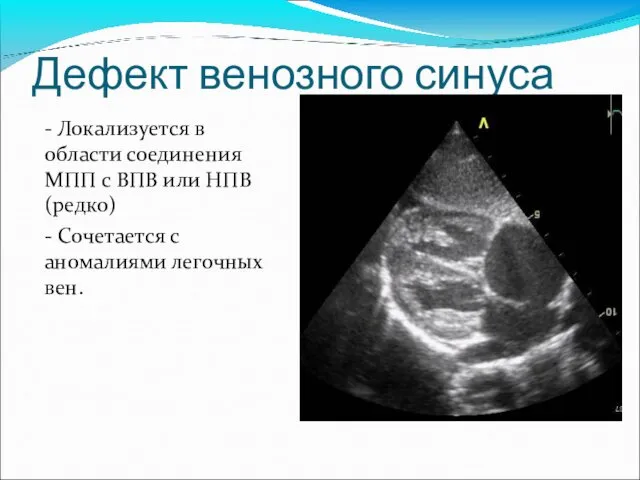
- 33. Дефект венозного синуса - Локализуется в области соединения МПП с ВПВ или НПВ (редко) - Сочетается
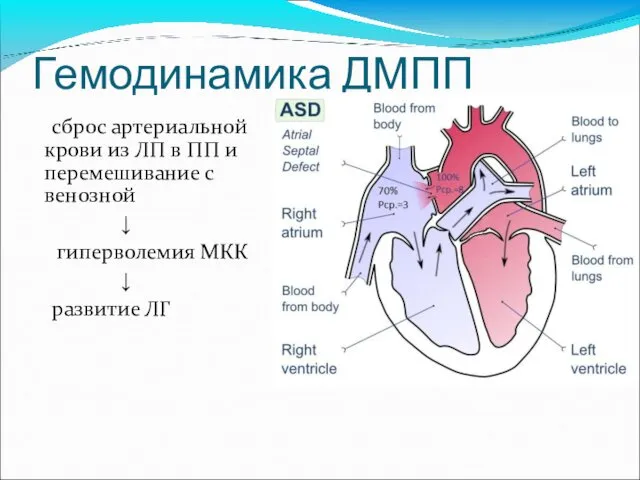
- 34. Гемодинамика ДМПП сброс артериальной крови из ЛП в ПП и перемешивание с венозной ↓ гиперволемия МКК
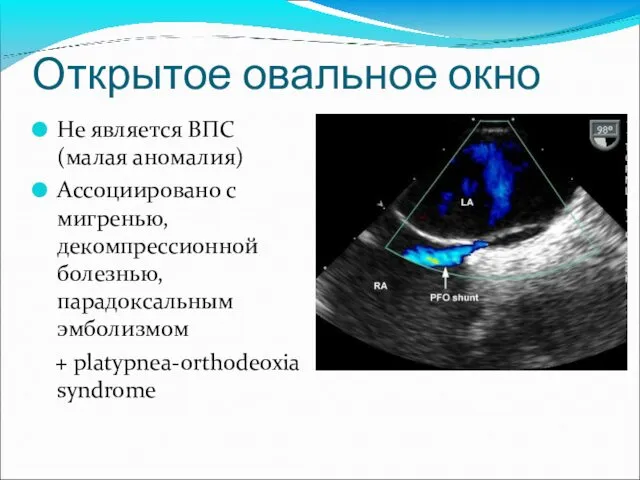
- 35. Открытое овальное окно Не является ВПС (малая аномалия) Ассоциировано с мигренью, декомпрессионной болезнью, парадоксальным эмболизмом +
- 36. Диагностика ДМПП & ООО
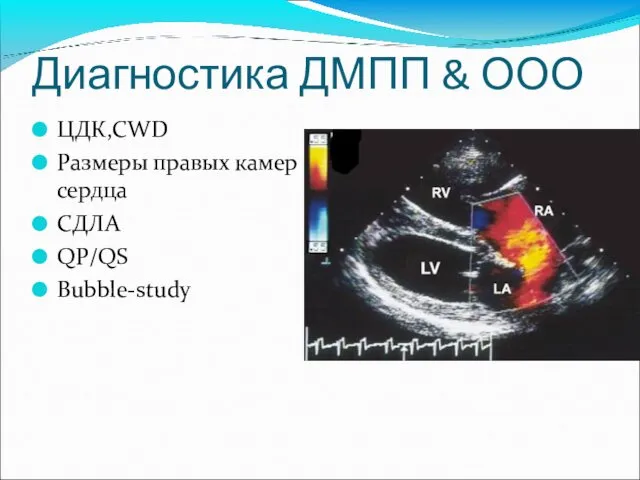
- 37. Диагностика ДМПП & ООО ЦДК,CWD Размеры правых камер сердца СДЛА QP/QS Bubble-study
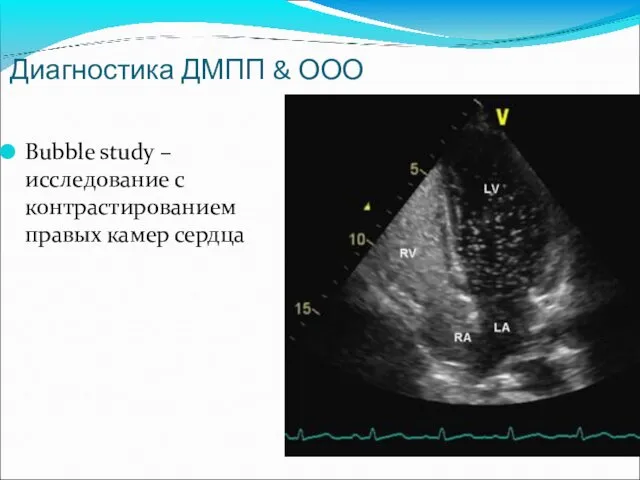
- 38. Диагностика ДМПП & ООО Bubble study – исследование с контрастированием правых камер сердца
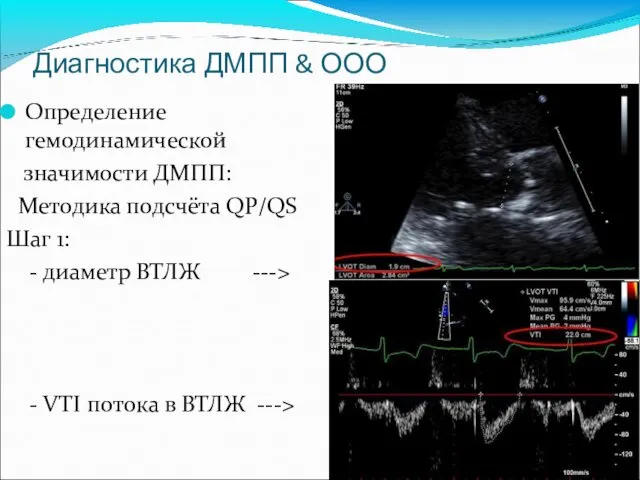
- 39. Диагностика ДМПП & ООО Определение гемодинамической значимости ДМПП: Методика подсчёта QP/QS Шаг 1: - диаметр ВТЛЖ
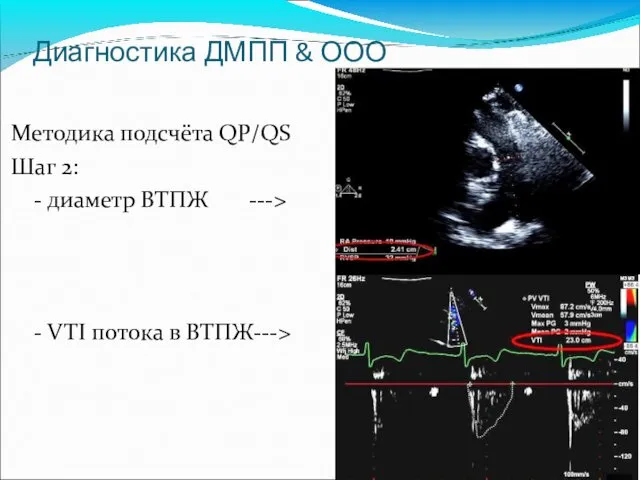
- 40. Диагностика ДМПП & ООО Методика подсчёта QP/QS Шаг 2: - диаметр ВТПЖ ---> - VTI потока
- 41. Диагностика ДМПП & ООО QP/QS = RVOT diamX RVOT VTI / LVOT diam X LVOT VTI
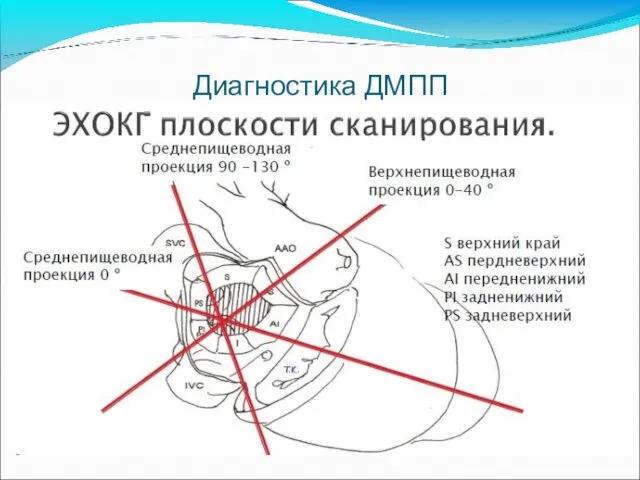
- 42. Диагностика ДМПП
- 43. Лечение При первичных ДМПП и дефектах венозного синуса выполняют операции на открытом сердце в условиях ИКК
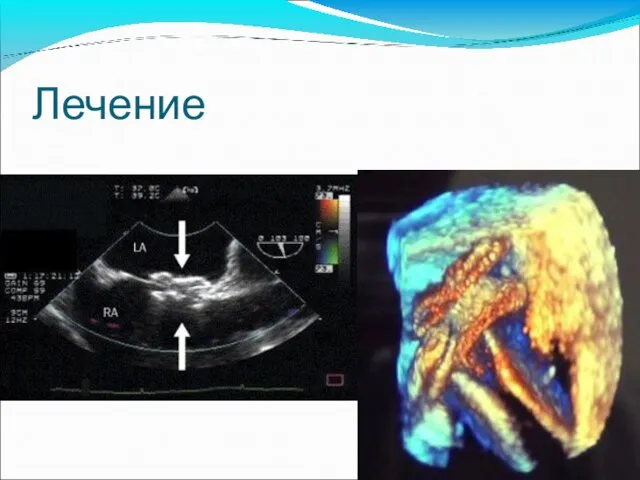
- 44. Лечение
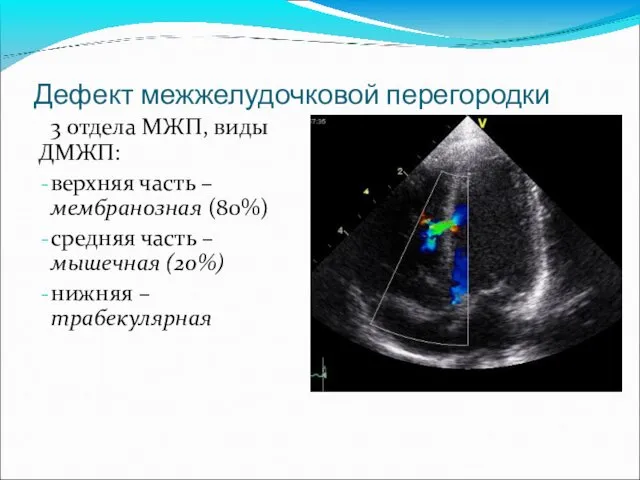
- 46. Дефект межжелудочковой перегородки 3 отдела МЖП, виды ДМЖП: верхняя часть – мембранозная (80%) средняя часть –
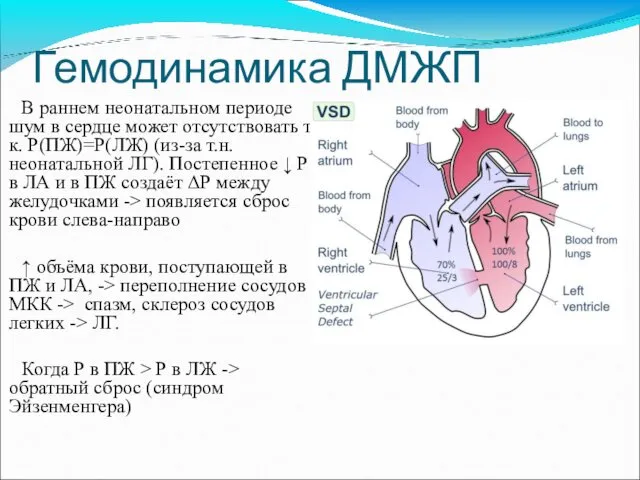
- 47. Гемодинамика ДМЖП В раннем неонатальном периоде шум в сердце может отсутствовать т.к. Р(ПЖ)=Р(ЛЖ) (из-за т.н. неонатальной
- 48. Лечение. Большие ДМЖП (более 1 см) требуют закрытия на первом году жизни, так как после 6
- 49. Синие пороки сердца
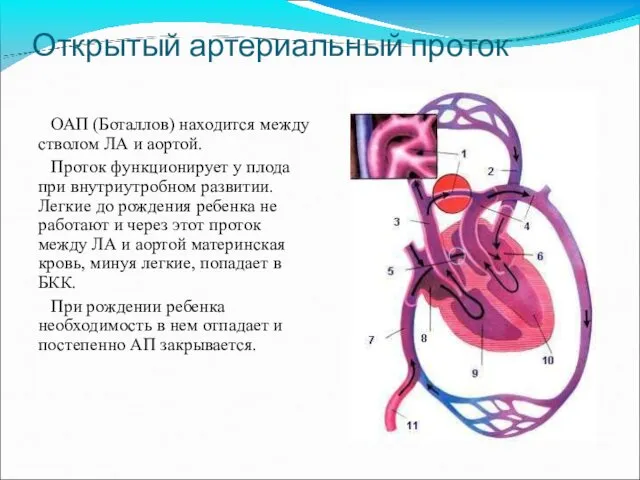
- 50. Открытый артериальный проток ОАП (Боталлов) находится между стволом ЛА и аортой. Проток функционирует у плода при
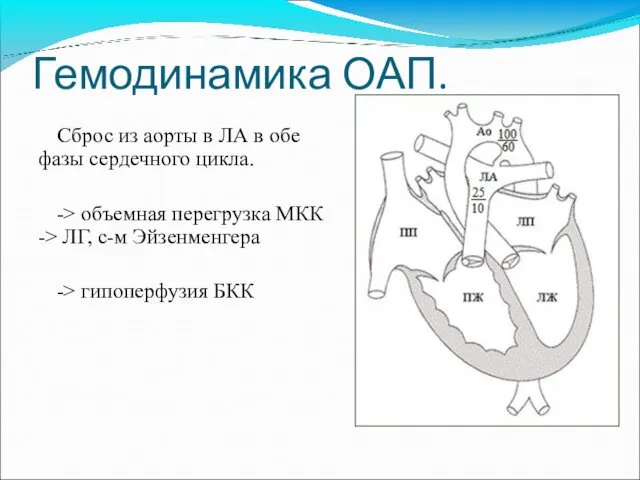
- 51. Гемодинамика ОАП. Сброс из аорты в ЛА в обе фазы сердечного цикла. -> объемная перегрузка МКК
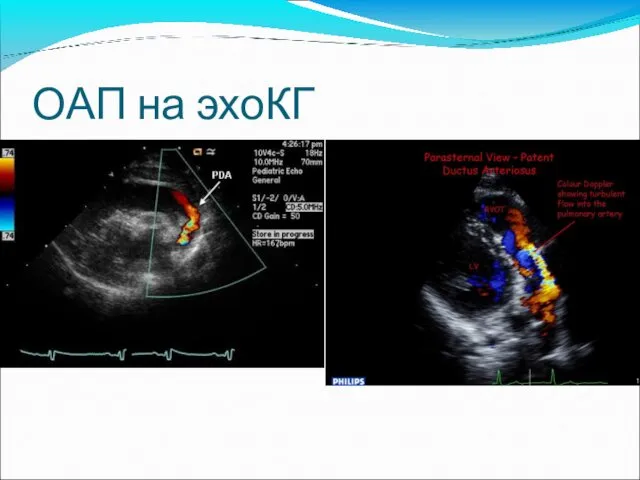
- 52. ОАП на эхоКГ
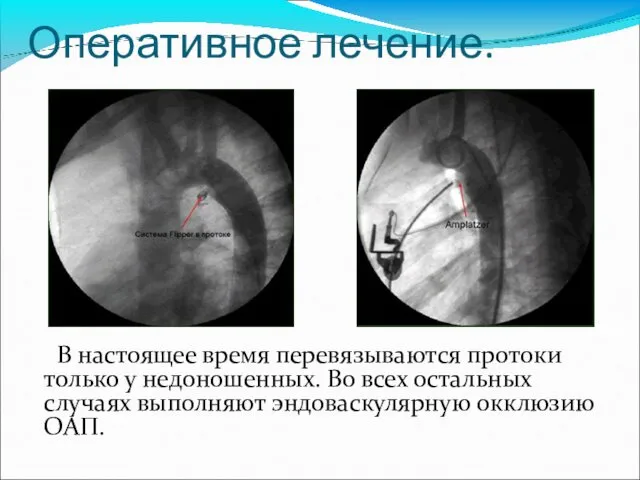
- 53. Оперативное лечение. В настоящее время перевязываются протоки только у недоношенных. Во всех остальных случаях выполняют эндоваскулярную
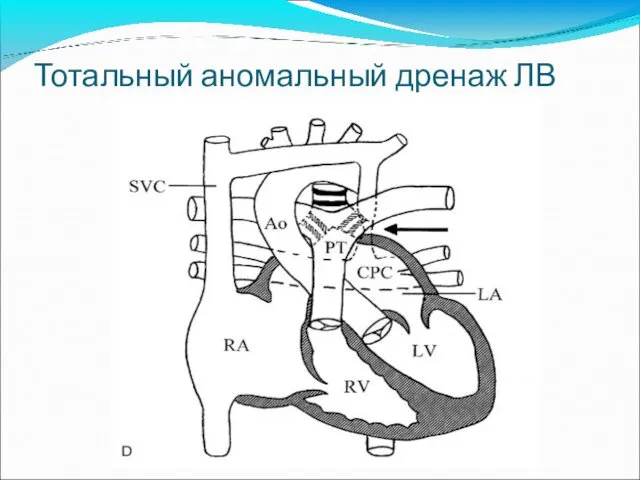
- 54. Тотальный аномальный дренаж ЛВ
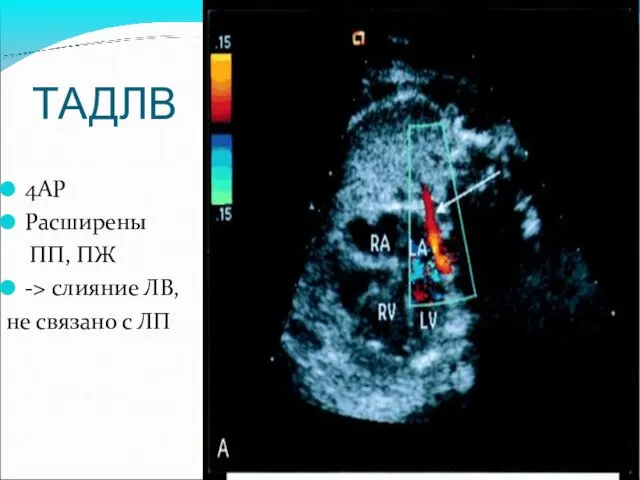
- 55. ТАДЛВ 4AP Расширены ПП, ПЖ -> слияние ЛВ, не связано с ЛП
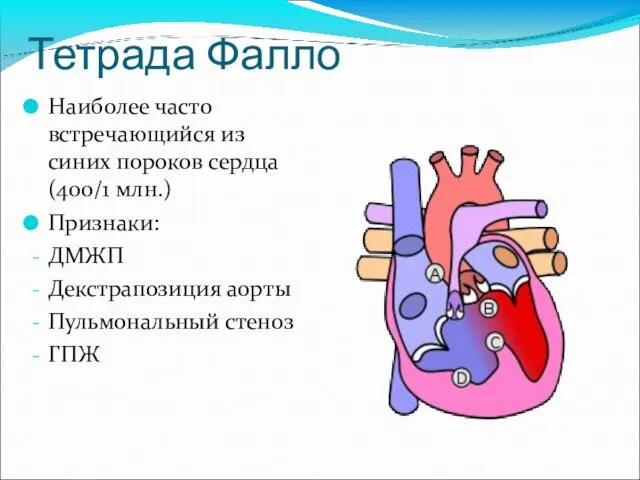
- 56. Тетрада Фалло Наиболее часто встречающийся из синих пороков сердца (400/1 млн.) Признаки: ДМЖП Декстрапозиция аорты Пульмональный
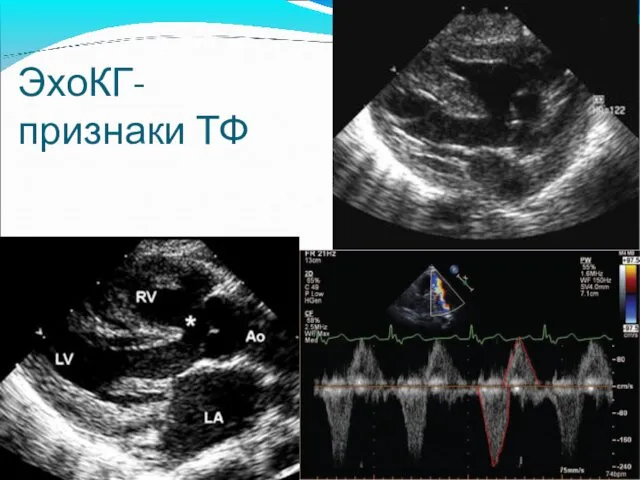
- 57. ЭхоКГ- признаки ТФ
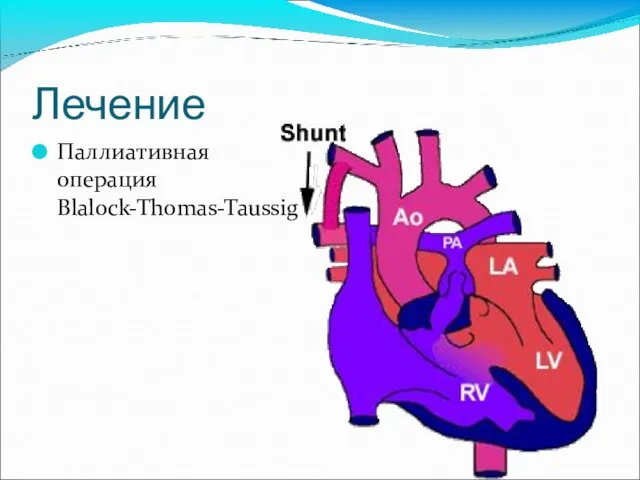
- 58. Лечение Паллиативная операция Blalock-Thomas-Taussig
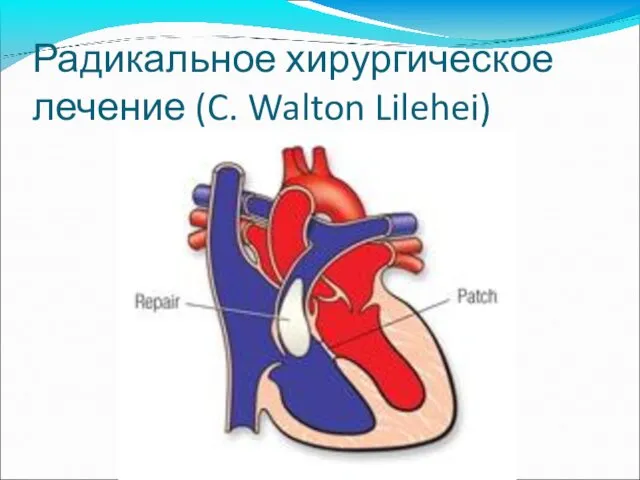
- 59. Радикальное хирургическое лечение (C. Walton Lilehei)
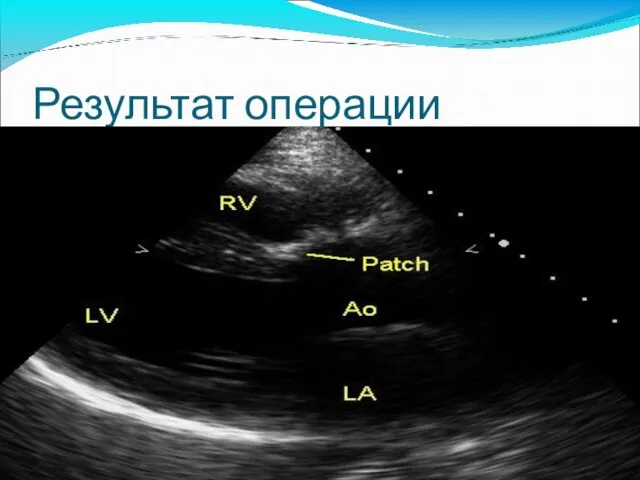
- 60. Результат операции
- 61. Shaun White Золотая медаль Олимпийских игр 2006, 2010 гг (Сноуборд) Тетрада Фалло, 2 операции в возрасте
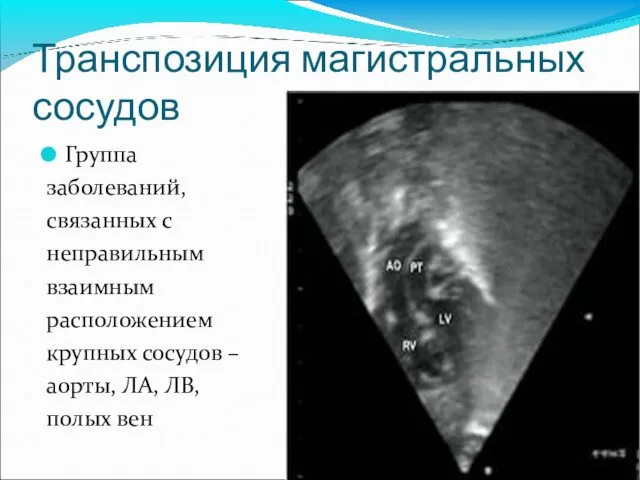
- 62. Транспозиция магистральных сосудов Группа заболеваний, связанных с неправильным взаимным расположением крупных сосудов – аорты, ЛА, ЛВ,
- 63. ТМС Варианты: Правый (собственно ТМС) Левый (Коррегированная ТМС)
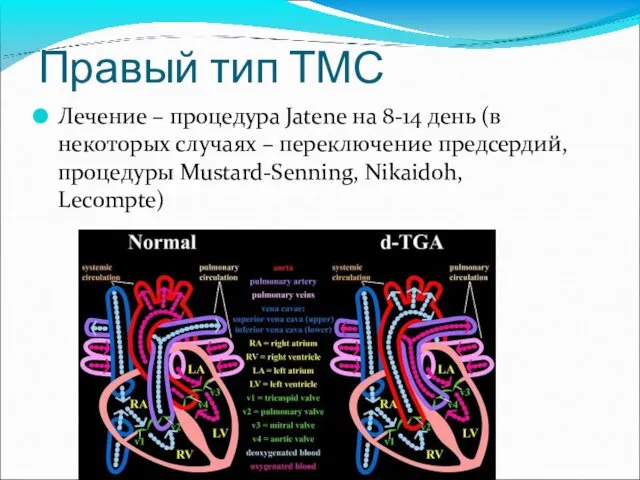
- 64. Правый тип ТМС Лечение – процедура Jatene на 8-14 день (в некоторых случаях – переключение предсердий,
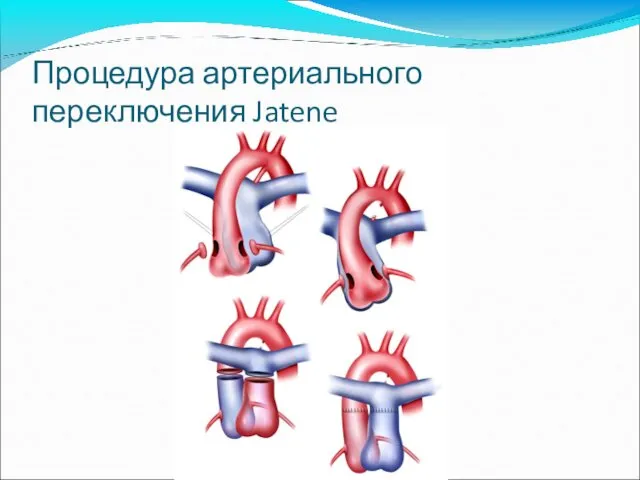
- 65. Процедура артериального переключения Jatene
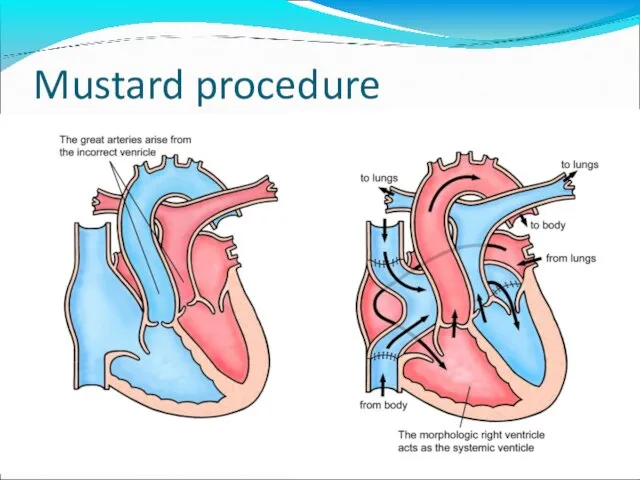
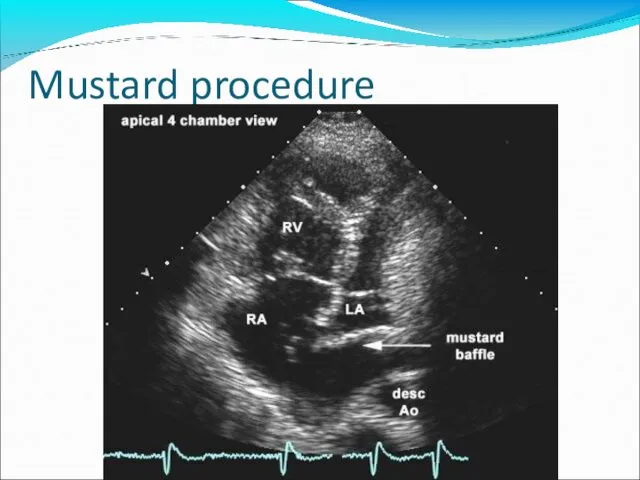
- 67. Mustard procedure
- 68. Mustard procedure
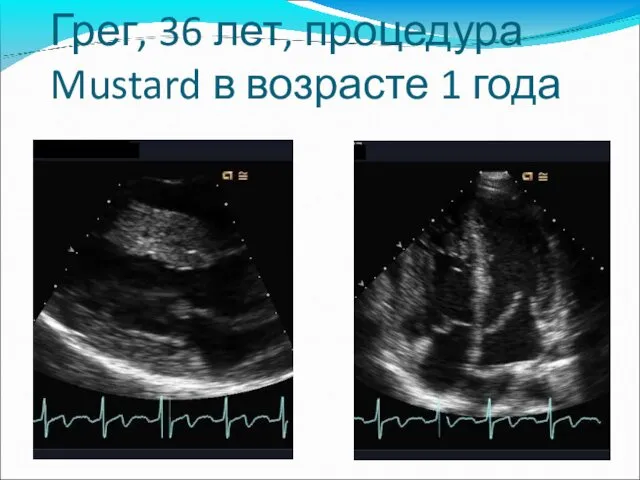
- 69. Грег, 36 лет, процедура Mustard в возрасте 1 года
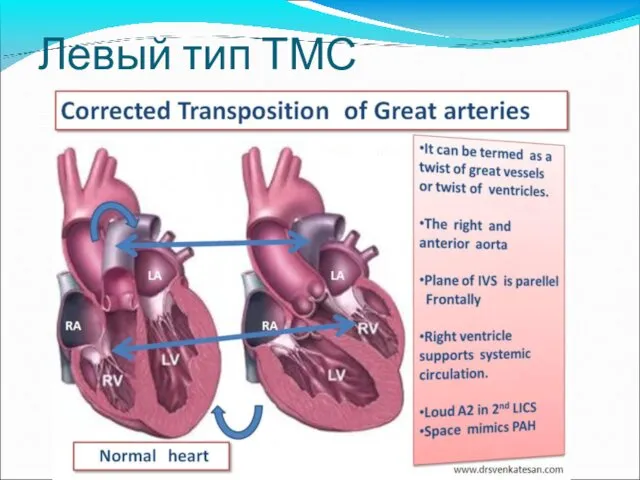
- 71. Левый тип ТМС
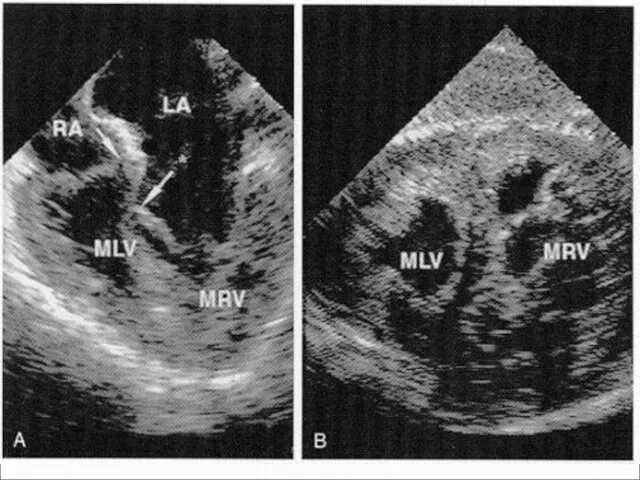
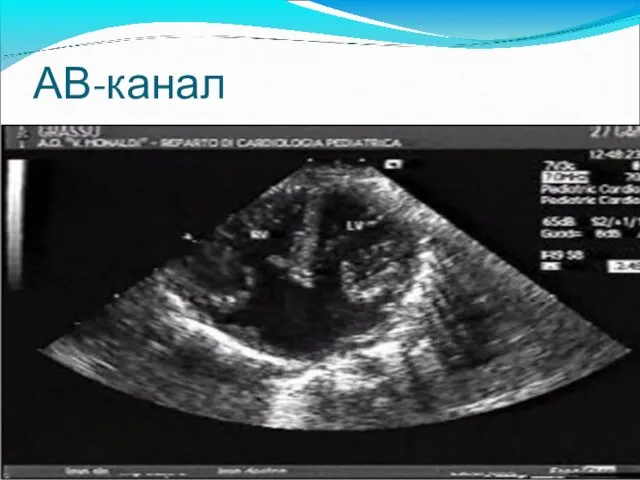
- 74. АВ-канал
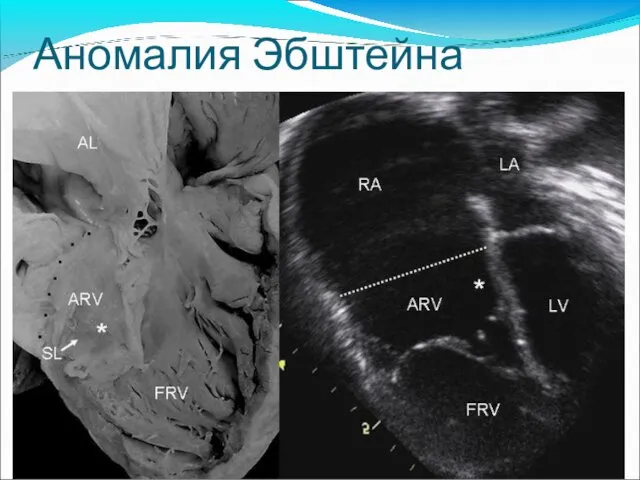
- 75. Аномалия Эбштейна
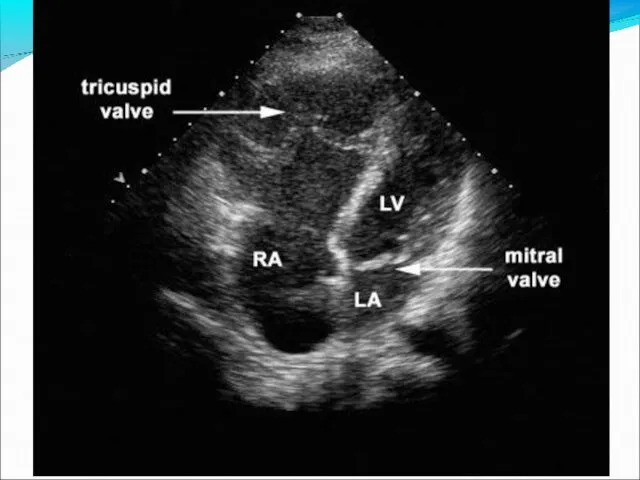
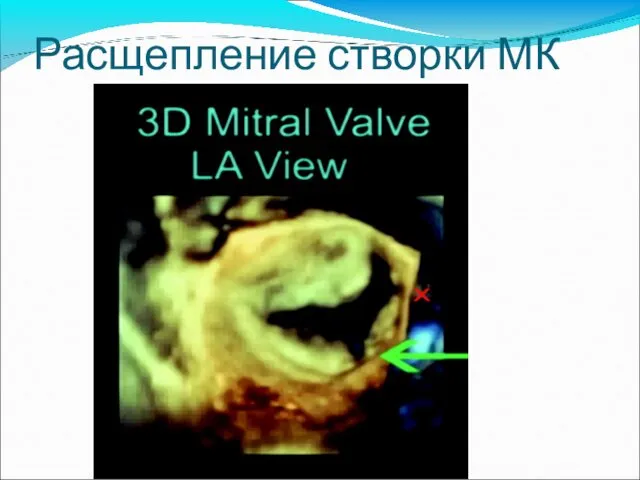
- 77. Расщепление створки МК
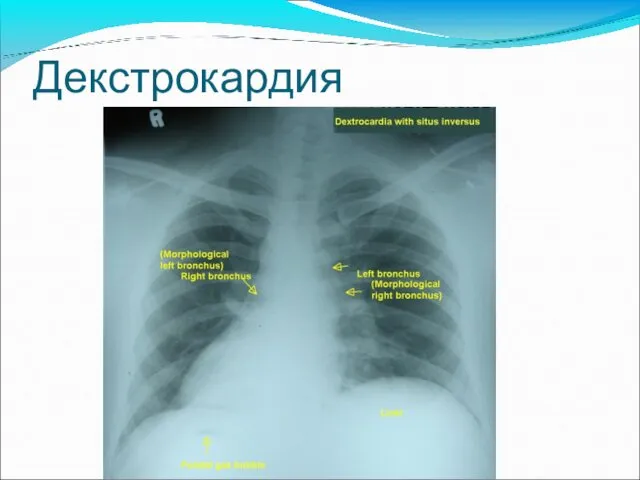
- 78. Декстрокардия
- 79. Рекомендации
- 80. Рекомендации
- 81. Рекомендации
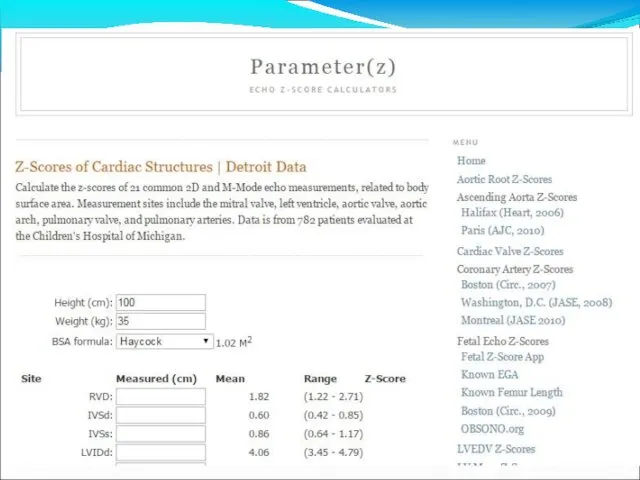
- 82. Рекомендации Нормативы при выполнении эхокардиографии у детей? http://parameterz.blogspot.ru/2008/09/z-scores-of-cardiac-structures.html://
- 86. Спасибо за внимание
- 87. С наступающим 8 марта!
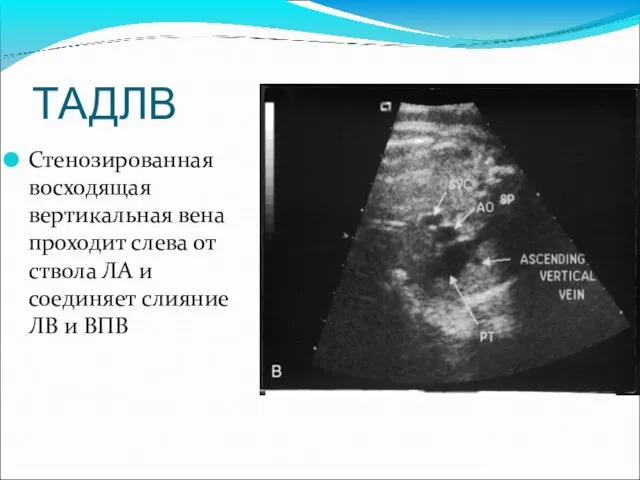
- 90. ТАДЛВ Стенозированная восходящая вертикальная вена проходит слева от ствола ЛА и соединяет слияние ЛВ и ВПВ
- 92. Скачать презентацию





























 Автоматизированное проектирование информационных систем. Лекция 27
Автоматизированное проектирование информационных систем. Лекция 27 Территориальная структура хозяйства Африки
Территориальная структура хозяйства Африки Эссе Мой путь в профессию,или история о сбывшейся детской мечте.
Эссе Мой путь в профессию,или история о сбывшейся детской мечте. Презентация.Знакомство детей с элементами национальной культуры народов, проживающих на территории Крутинского района
Презентация.Знакомство детей с элементами национальной культуры народов, проживающих на территории Крутинского района Думай, смекай, разгадывай РЕБУСЫ (презентация)
Думай, смекай, разгадывай РЕБУСЫ (презентация) ПРЕЗЕНТАЦИЯ ПРИРОДНЫЕ ЗОНЫ
ПРЕЗЕНТАЦИЯ ПРИРОДНЫЕ ЗОНЫ Компрессорные машины
Компрессорные машины Теория автоматов и формальных языков. Лекция 4
Теория автоматов и формальных языков. Лекция 4 Кольчатые черви. Общая характеристика
Кольчатые черви. Общая характеристика To be going to
To be going to Обучение первой помощи
Обучение первой помощи Средство передвижения автобус
Средство передвижения автобус Объединение и пересечение промежутков
Объединение и пересечение промежутков Школы Древнего Рима. Педагогика эпохи Возрождения
Школы Древнего Рима. Педагогика эпохи Возрождения Эффективность медицинской помощи. (Лекция 4)
Эффективность медицинской помощи. (Лекция 4) Қазақстандағы негізгі темір кен орындары
Қазақстандағы негізгі темір кен орындары Мостовые переходы через постоянные водотоки
Мостовые переходы через постоянные водотоки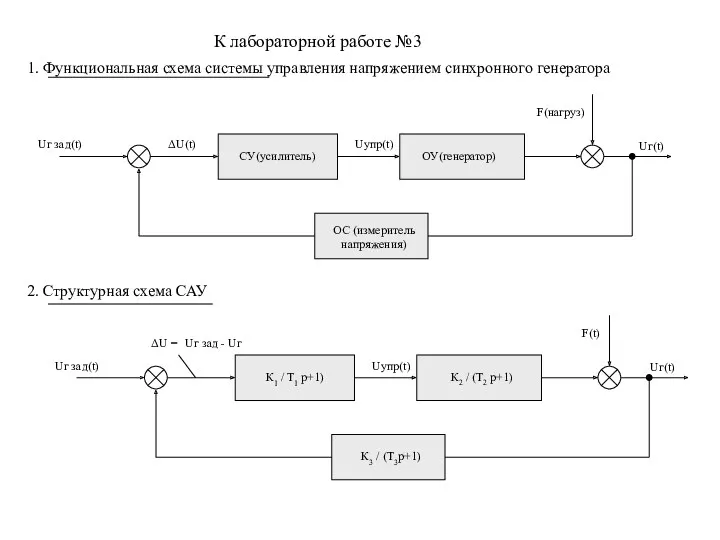 К лаб №3
К лаб №3 В концертном зале. Московская консерватория им. П.И. Чайковского
В концертном зале. Московская консерватория им. П.И. Чайковского Психотропные препараты
Психотропные препараты Обмен веществ и энергии
Обмен веществ и энергии Системы мониторинга ВОЛС
Системы мониторинга ВОЛС кроссворды для младших школьников
кроссворды для младших школьников Обробка кишені з відрізним бочком-підзором на передніх половинках чоловічих штанів
Обробка кишені з відрізним бочком-підзором на передніх половинках чоловічих штанів Как подобрать породу собаки
Как подобрать породу собаки Дорога к доброму здоровью…
Дорога к доброму здоровью… Основные виды и роль ценностей в обществе
Основные виды и роль ценностей в обществе День открытых дверей
День открытых дверей