Содержание
- 2. Термин был введён французским физиологом Шарлем Рише, который в 1913 году за исследование анафилаксии получил Нобелевскую
- 3. Аллергия – иммунная реакция организма, сопровождающаяся повреждением собственных тканей. Анафилаксия – острая системная аллергическая реакция немедленного
- 4. АНАФИЛАКТИЧЕСКИЙ ШОК угрожающее жизни, остро развивающееся состояние, сопровождающееся нарушением гемодинамики (периферическим сосудистым коллапсом), приводящим к недостаточности
- 5. ЭТИОЛОГИЯ Парентеральное введение медикаментов Пыльцевые и пищевые аллерген Укусы насекомых
- 6. ПАРЕНТЕРАЛЬНОЕ ВВЕДЕНИЕ антибактериальные препараты сыворотки вакцины белковые препараты рентгенконтрастные вещества
- 8. Анафилаксия может возникнуть при любом пути попадания антигена. Однако при парентеральном пути введения антигена отмечаются более
- 9. Частота случаев анафилактического шока увеличивается с возрастом. Это связывают с увеличением сенсибилизации по мере воздействия различных
- 11. СТАДИИ ФОРМИРОВАНИЯ ШОКА: I стадия — иммунологическая. II стадия — патохимическая, или стадия образования медиаторов. III
- 12. I СТАДИЯ — ИММУНОЛОГИЧЕСКАЯ на этой стадии формируется сенсибилизация организма охватывает все изменения в иммунной системе,
- 13. II СТАДИЯ — ПАТОХИМИЧЕСКАЯ взаимодействие аллергена с двумя фиксированными на рецепторах лаброцитов или базофильных гранулоцитов молекулами
- 14. III СТАДИЯ — ПАТОФИЗИОЛОГИЧЕСКАЯ характеризуется патогенным действием образовавшихся медиаторов на клетки, органы и ткани организма с
- 15. СВЯЗЫВАНИЕ МОЛЕКУЛ IG E ИНИЦИИРУЕТ РАЗВИТИЕ 2 НЕЗАВИСИМЫХ ПРОЦЕССОВ: 1. Дегрануляция тучных клеток с выбросом первичных
- 16. В ЗАВИСИМОСТИ ОТ ПАТОФИЗИОЛОГИИ И ЭТИОЛОГИЧЕСКОГО ФАКТОРА ПРИВОДИТСЯ КЛАССИФИКАЦИЯ АНАФИЛАКТИЧЕСКИХ И АНАФИЛАКТОИДНЫХ РЕАКЦИЙ (LIEBERMAN P. L.,
- 17. В ЗАВИСИМОСТИ ОТ ВЫРАЖЕННОСТЬЮ ГЕМОДИНАМИЧЕСКИХ НАРУШЕНИЙ ВЫДЕЛЯЮТ 4 СТЕПЕНИ АШ: 1 степень – Гемодинамические нарушения незначительные,
- 18. КЛАССИФИКАЦИЯ АШ Клинические варианты Типичный Гемодинамический Асфиктический Церебральный Абдоминальный Типы течения Острое злокачественное Острое доброкачественое Затяжное
- 19. ФОРМЫ АНАФИЛАКТИЧЕСКОГО ШОКА: молниеносная — шок развивается в течение 10 мин; немедленная — дошоковый период длится
- 20. В ЗАВИСИМОСТИ ОТ ДОМИНИРУЮЩЕЙ КЛИНИЧЕСКОЙ СИМПТОМАТИКИ АШ: Типичный вариант (дермальный) Гемодинамический вариант Асфиксический вариант Абдоминальный вариант
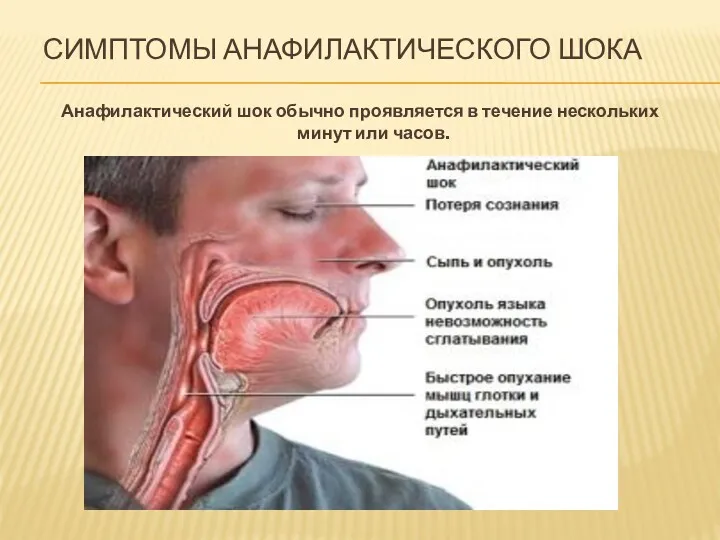
- 21. СИМПТОМЫ АНАФИЛАКТИЧЕСКОГО ШОКА Анафилактический шок обычно проявляется в течение нескольких минут или часов.
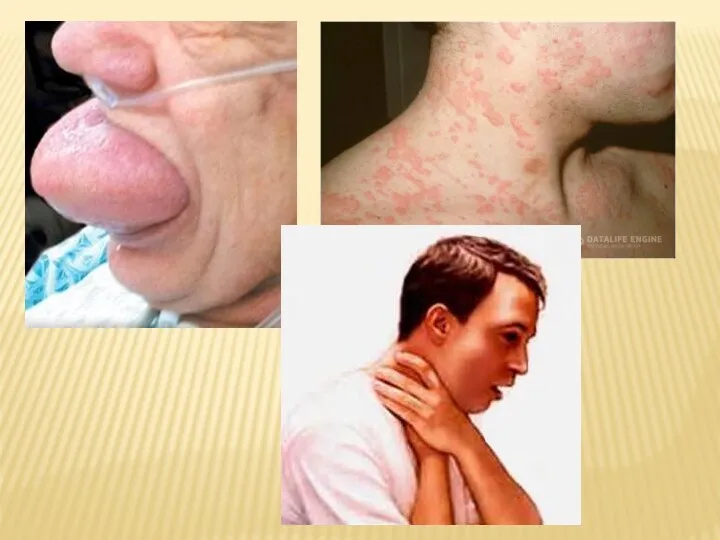
- 22. ДЕРМАЛЬНЫЙ ВАРИАНТ Протекает с преимущественным поражением кожных покровов и слизистых оболочек. Больной испытывает резкий зуд с
- 24. ГЕМОДИНАМИЧЕСКИЙ ВАРИАНТ У больного внезапно развивается коллапс, часто с потерей сознания. Особую опасность в прогностическом отношении
- 25. АСФИКТИЧЕСКИЙ ВАРИАНТ Протекает с преимущественным поражением системы органов дыхания в виде острого бронхоспазма, часто сочетается с
- 26. АБДОМИНАЛЬНЫЙ ВАРИАНТ Протекает с преимущественным поражением органов брюшной полости. В этих случаях характерна симптоматика «острого живота»
- 27. ПРИЧИНАМИ РАННЕЙ СМЕРТИ ПРИ РАЗВИТИИ АР МОГУТ СТАТЬ: — острая респираторная гипоксия или асфиксия в результате
- 28. Диагноз анафилактического шока в большей части случаев не представляет затруднений: непосредственная связь бурной реакции с инъекцией
- 29. ЛЕЧЕНИЕ Исход анафилактического шока определяется своевременной, энергичной и адекватной терапией, которая направлена на выведение больного из
- 30. Доврачебная помощь при анафилактическом шоке должна быть оказана немедленно до приезда бригады скорой помощи и включать
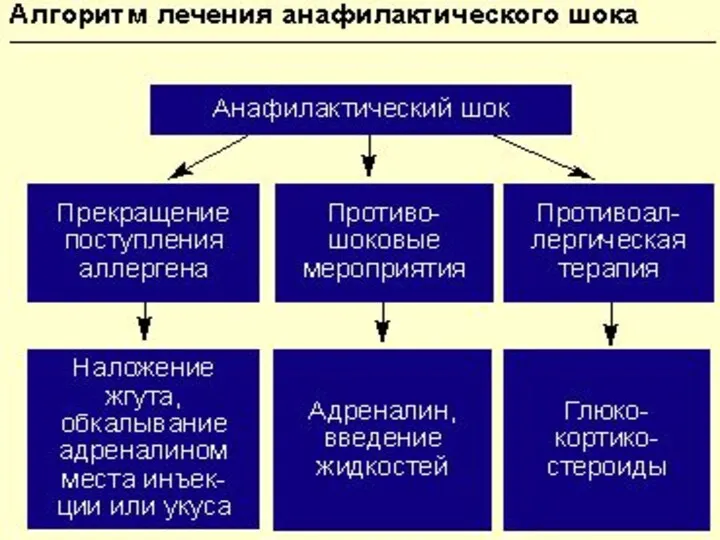
- 31. ЛЕЧЕНИЕ АНАФИЛАКТИЧЕСКОГО ШОКА В лечебных учреждениях машинах скорой помощи имеются специальные укладки для оказания помощи больным
- 33. ЛЕЧЕБНЫЕ МЕРОПРИЯТИЯ ПРИ АНАФИЛАКТИЧЕСКОМ ШОКЕ Прекращение введения предполагаемого медикамента-аллергена. А в случае введения лекарственного средства или
- 34. 3. введение адреналина — 0,2–0,5 мл 0,1% раствора подкожно или, лучше, внутривенно. Введения адреналина можно повторять
- 35. Место введения лекарства (укуса) обколоть 0,1% раствором адреналина в количестве 0,2—0,3 мл и приложить к нему
- 36. Не рекомендуется введение в одно место 1 мл и более адреналина, так как, обладая большим сосудосуживающим
- 37. Если состояние больного не улучшается, внутривенно струйно, очень медленно ввести 0,5—1 мл 0,1% раствора адреналина в
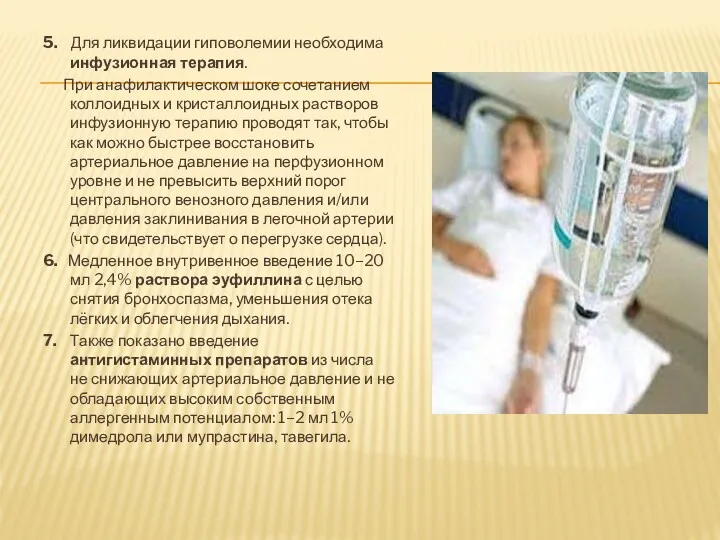
- 38. 5. Для ликвидации гиповолемии необходима инфузионная терапия. При анафилактическом шоке сочетанием коллоидных и кристаллоидных растворов инфузионную
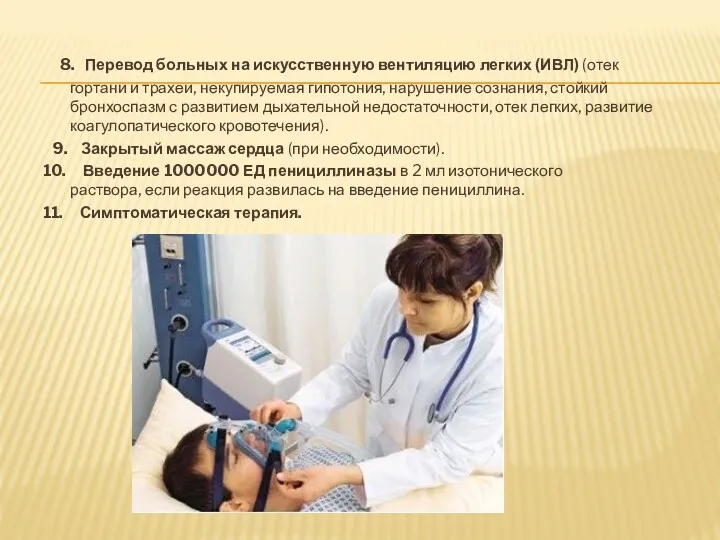
- 39. 8. Перевод больных на искусственную вентиляцию легких (ИВЛ) (отек гортани и трахеи, некупируемая гипотония, нарушение сознания,
- 40. При отеке легких дозы глюкокортикоидных препаратов следует увеличить. Диуретики при отеке легких, развившемся на фоне коллаптоидного
- 41. Для купирования явлений бронхоспазма дополнительно к адреналину рекомендуется внутривенно ввести 10 мл 2,4% раствора эуфиллина с
- 42. При судорожном синдроме с сильным возбуждением рекомендуется ввести внутривенно 1—2 мл дроперидола (2,5—5 мг), при необходимости
- 43. Антигистаминные препараты лучше вводить после восстановления показателей гемодинамики, так как они сами могут оказывать гипотензивное действие.
- 44. ПОКАЗАНИЯ К ИСКУССТВЕННОЙ ВЕНТИЛЯЦИИ ЛЕГКИХ (ИВЛ) ПРИ АНАФИЛАКТИЧЕСКОМ ШОКЕ: отек гортани и трахеи с нарушением проходимости
- 45. Что должно быть в медицинской аптечке на случай анафилактического шока Во всех медицинских учреждениях в обязательном
- 46. МЕРОПРИЯТИЯ ПО СНИЖЕНИЮ РИСКА РАЗВИТИЯ АШ Тщательный сбор аллергологического анамнеза При отягощенном анамнезе – введение препаратов
- 48. Скачать презентацию





































 Медицина в походе
Медицина в походе Пароксизмальная тахикардия
Пароксизмальная тахикардия Операции на органах шеи
Операции на органах шеи Сестринский процесс при подготовке больных к операции
Сестринский процесс при подготовке больных к операции Сочетанная травма груди и живота
Сочетанная травма груди и живота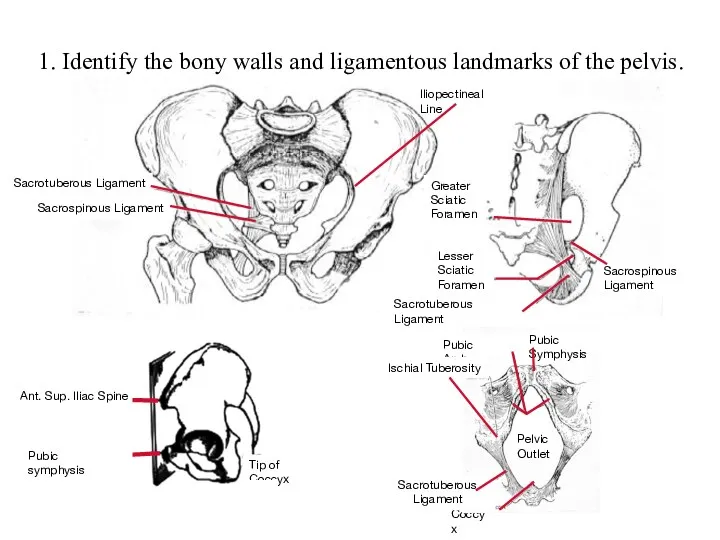 Identify the bony walls and ligamentous landmarks of the pelvis
Identify the bony walls and ligamentous landmarks of the pelvis БМСК жағдайында көмек көрсету қағидалары
БМСК жағдайында көмек көрсету қағидалары Нозокомиальные инфекции – от теории к практике
Нозокомиальные инфекции – от теории к практике Жедел аппендицит
Жедел аппендицит Хронические нагноительные заболевания легких
Хронические нагноительные заболевания легких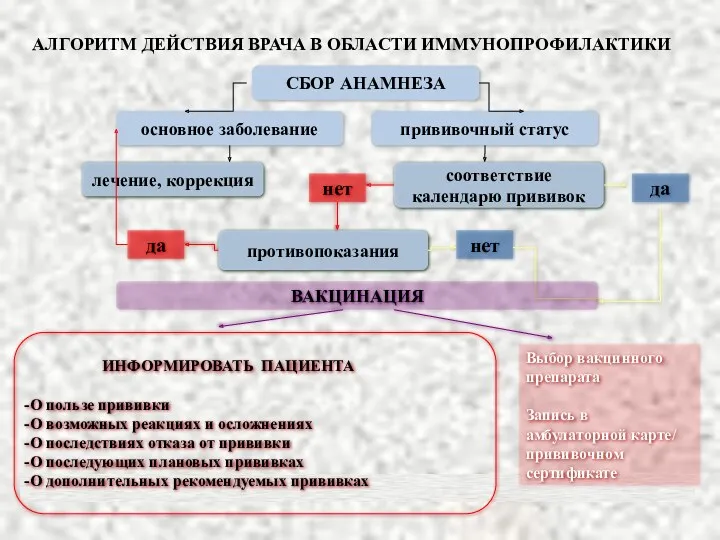 Алгоритм действия врача в области иммунопрофилактики
Алгоритм действия врача в области иммунопрофилактики Врожденный гипотиреоз
Врожденный гипотиреоз Гипотиреоз
Гипотиреоз Недоношенный ребенок – особенности ухода. Ранняя реабилитация недоношенного новорожденного
Недоношенный ребенок – особенности ухода. Ранняя реабилитация недоношенного новорожденного Балалардағы ауыз қуысы шырышты қабығының жіті және созылмалы кандидозы. Клиникасы, емі
Балалардағы ауыз қуысы шырышты қабығының жіті және созылмалы кандидозы. Клиникасы, емі ГОБУЗ ЦРБ ЗАТО г. Североморск
ГОБУЗ ЦРБ ЗАТО г. Североморск 1 декабря – Всемирный день борьбы со СПИДом
1 декабря – Всемирный день борьбы со СПИДом Спирография. Спирограмма
Спирография. Спирограмма Обращение товаров аптечного ассортимента (ТАА) на фармацевтическом рынке. Классификация ТАА. Фармацевтическое товароведение
Обращение товаров аптечного ассортимента (ТАА) на фармацевтическом рынке. Классификация ТАА. Фармацевтическое товароведение Поведенческие расстройства, связанные с физиологическими нарушениями. (Тема 3)
Поведенческие расстройства, связанные с физиологическими нарушениями. (Тема 3) Недоношенные дети
Недоношенные дети Терапиялық стоматология. Шыныталшықты штифттер. Құрамы, касиеттері. Қолдану көрсеткіштері және қолдану технологиясы
Терапиялық стоматология. Шыныталшықты штифттер. Құрамы, касиеттері. Қолдану көрсеткіштері және қолдану технологиясы День донора в Общественной палате Российской Федерации
День донора в Общественной палате Российской Федерации Кариес зубов. Причины и механизм образования. Основные теории и гипотезы кариеса (Миллер, Лукомский, Энтин, Шарпенак, Боровский)
Кариес зубов. Причины и механизм образования. Основные теории и гипотезы кариеса (Миллер, Лукомский, Энтин, Шарпенак, Боровский) Нәрестелердің асфиксиясы
Нәрестелердің асфиксиясы Алкогольдің адам организміне зияны
Алкогольдің адам организміне зияны Фармакологическая группа: сердечные гликозиды
Фармакологическая группа: сердечные гликозиды Анализ работы фельдшерско - акушерских пунктов Кировской области, 2016
Анализ работы фельдшерско - акушерских пунктов Кировской области, 2016