Содержание
- 2. Внезапная сердечная смерть – смерть от внезапной остановки кровообращения, обычно – в следствии аритмии сердца, наступившая
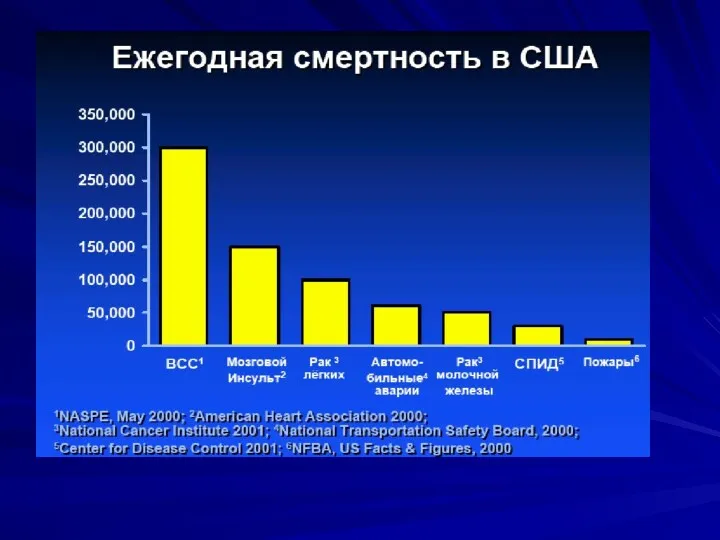
- 4. В США ежегодно умирает внезапно около 300 000-400 000 человек, что составляет около 0,1-0,2% от числа
- 5. ВНЕЗАПНАЯ СМЕРТЬ (фибрилляция желудочков, остановка сердца) у детей наблюдается редко: 1:20 000 – 1:50 000 в
- 6. В основе внезапной сердечной смерти лежит один из следующих механизмов: фибрилляция желудочков; трепетание желудочков; асистолия желудочков;
- 7. Наиболее частым механизмом внезапной сердечной смерти является фибрилляция желудочков (75-80% всех случаев), которая характеризуется беспорядочным хаотичным
- 8. Диагноз внезапной смерти должен быть поставлен незамедлительно, в течение 10-15 с, при этом нельзя тратить драгоценное
- 9. Диагноз клинической смерти ставится на основании следующих основных диагностических критериев: отсутствие сознания; отсутствие дыхания или внезапное
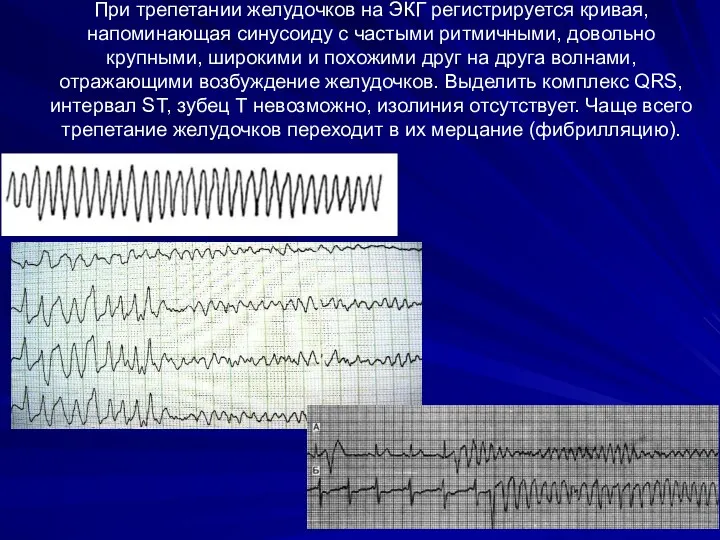
- 10. При трепетании желудочков на ЭКГ регистрируется кривая, напоминающая синусоиду с частыми ритмичными, довольно крупными, широкими и
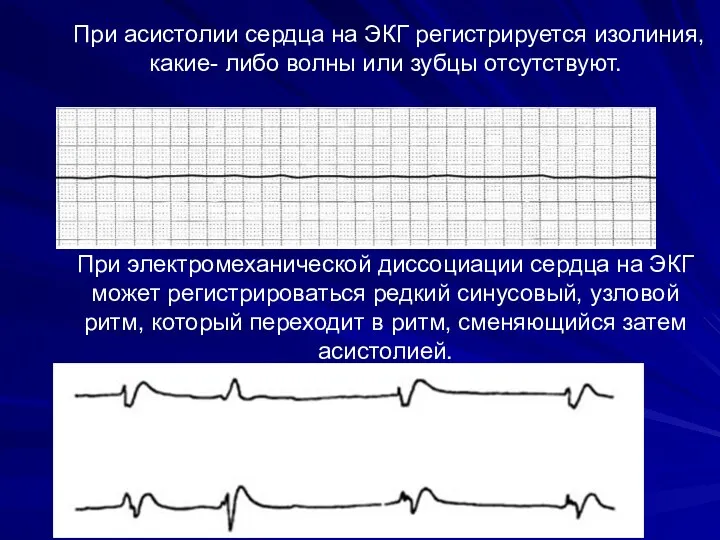
- 11. При асистолии сердца на ЭКГ регистрируется изолиния, какие- либо волны или зубцы отсутствуют. При электромеханической диссоциации
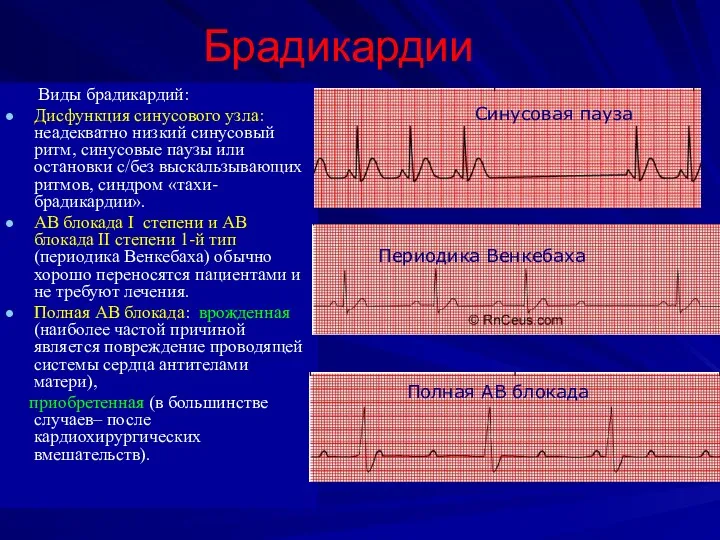
- 12. Брадикардии Виды брадикардий: Дисфункция синусового узла: неадекватно низкий синусовый ритм, синусовые паузы или остановки с/без выскальзывающих
- 13. Специфика реанимационных мероприятий: Фибрилляция желудочков – дефибрилляция, в/в струйное введение кордарона. Брадикардия – навязывание ритма (стимуляция
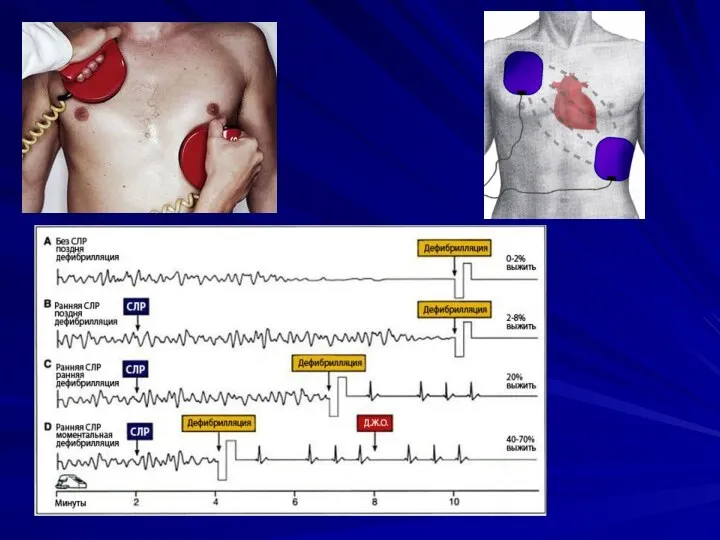
- 14. ЭЛЕКТРИЧЕСКАЯ КАРДИОВЕРСИЯ (ЭИТ): у взрослых при бифазной кардиоверсии – 200 ДЖ, при монофазной – 360 Дж,
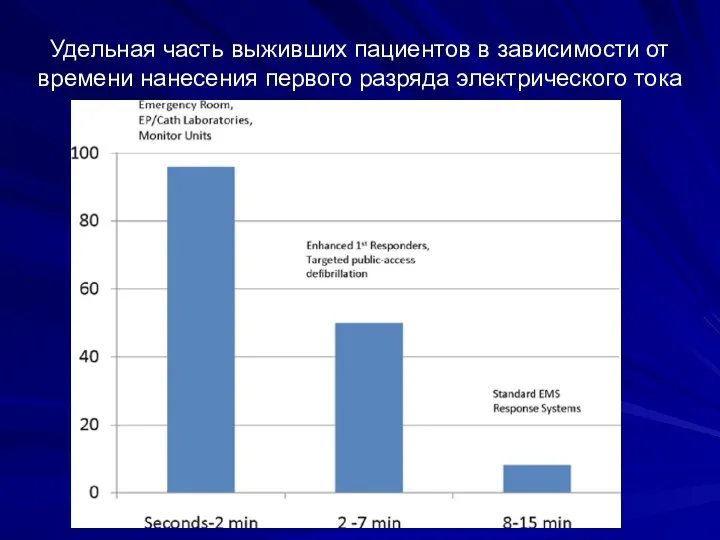
- 15. Удельная часть выживших пациентов в зависимости от времени нанесения первого разряда электрического тока
- 16. При фибрилляции желудочков: Амиодарон 300 мг в/в болюсно, затем дополнительно – 150 мг в/в болюсно. Вместо
- 17. При асистолии/электромеханической диссоциации: Адреналин 1мг в/в При необходимости – атропин 1мг в/в
- 18. При отсутствии пульса: Позвать на помощь, начать сердечно-легочную реанимацию. Дать кислород (если есть возможность). Подключить монитор/дефибриллятор
- 19. Проверить, нужна ли дефибрилляция: Нужна при желудочковой тахикардии/фибрилляции желудочков Не нужна при асистолии/электромеханической диссоциации
- 20. ЖТ/ФЖ: Дефибрилляция Возобновление сердечно-легочной реанимации Повторить 3 раза, после каждой дефибрилляции – проверка наличия пульса. Кордарон,
- 21. Брадикардия: Сердечно-легочная реанимация. Адреналин, симпатомиметики, возможно – атропин. Проверить необходимость проведения ЭИТ. Каждые 2 минуты прекращать
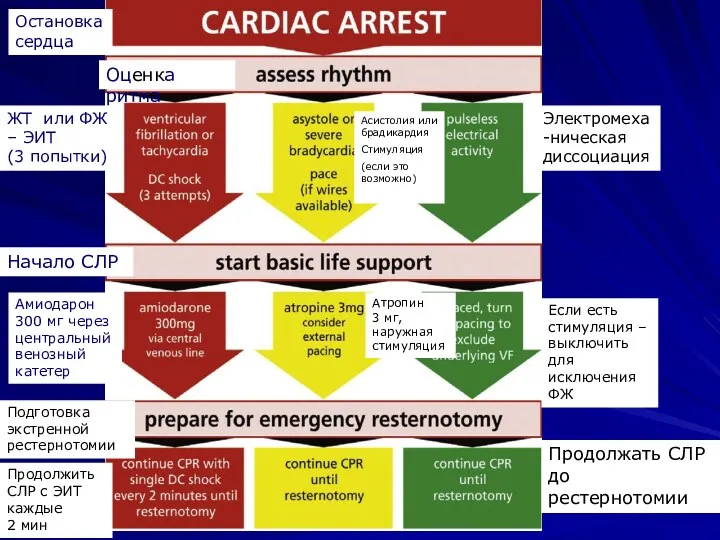
- 22. Остановка сердца Оценка ритма ЖТ или ФЖ – ЭИТ (3 попытки) Асистолия или брадикардия Стимуляция (если
- 23. Виды дефибрилляторов
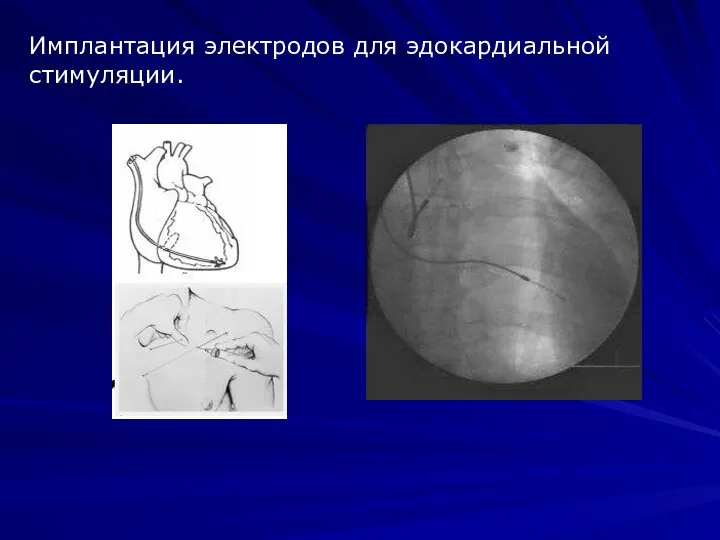
- 25. Имплантация электродов для эдокардиальной стимуляции.
- 26. Процедура имплантации
- 27. Оборудование для временной наружной стимуляции.
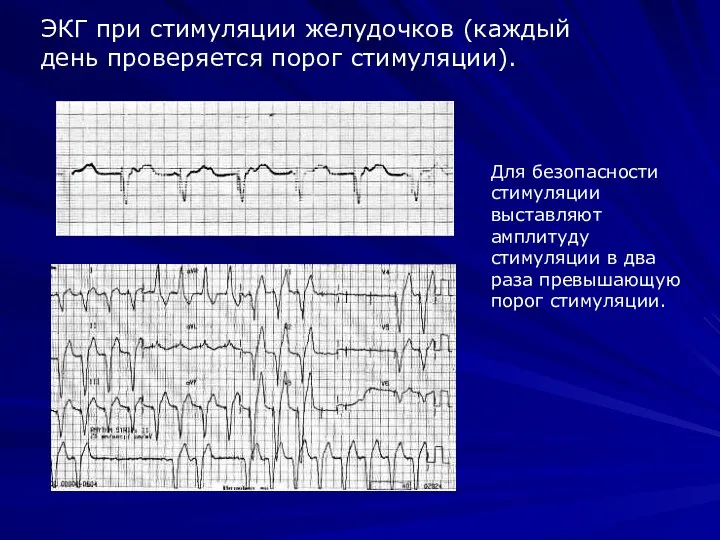
- 28. ЭКГ при стимуляции желудочков (каждый день проверяется порог стимуляции). Для безопасности стимуляции выставляют амплитуду стимуляции в
- 30. Скачать презентацию


















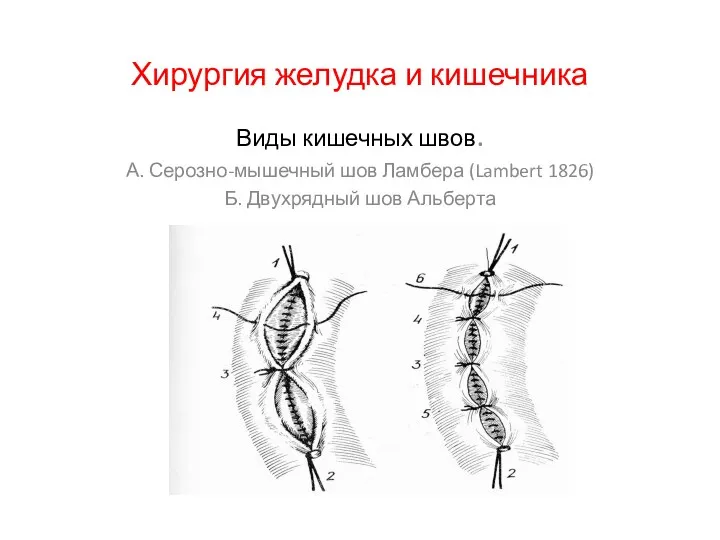 Хирургия желудка и кишечника
Хирургия желудка и кишечника Рациональное питание
Рациональное питание Общая синдесмология
Общая синдесмология Mondino de Luzzi
Mondino de Luzzi Интоксикация промышленными ядами. Формы свинцовой интоксикации
Интоксикация промышленными ядами. Формы свинцовой интоксикации Дезинфицирующие средства компании ООО “Дезнэт”
Дезинфицирующие средства компании ООО “Дезнэт” Инфекционные заболевания
Инфекционные заболевания Смерть и умирание. Правовые и морально-этические аспекты эвтаназии
Смерть и умирание. Правовые и морально-этические аспекты эвтаназии Медицина и этика. Биоэтика. Профессиональная этика
Медицина и этика. Биоэтика. Профессиональная этика Анафилактический шок. Этиология. Патогенез. Лечение
Анафилактический шок. Этиология. Патогенез. Лечение Переливание крови
Переливание крови Подагра – болезнь 21 века?
Подагра – болезнь 21 века? Қабыну. Ауыру. Оның құрылымы, механизмі, өткізу жолдары, ағзаның ауыру сезіміне реакциясы
Қабыну. Ауыру. Оның құрылымы, механизмі, өткізу жолдары, ағзаның ауыру сезіміне реакциясы Тағамдық токсикоинфекция
Тағамдық токсикоинфекция Аутоимунный гепатит
Аутоимунный гепатит Ауыз қуысының жеке басының тазалығы. Ауыз қуысының кәсіби тазалығы
Ауыз қуысының жеке басының тазалығы. Ауыз қуысының кәсіби тазалығы Основы хирургии пороков развития
Основы хирургии пороков развития Асқазанның зертханалық және аспаптық зерттеу әдістері
Асқазанның зертханалық және аспаптық зерттеу әдістері Отек легких
Отек легких Распорядок дня
Распорядок дня Бесплодный брак
Бесплодный брак Нейроиммунология. Стресс. История проблемы
Нейроиммунология. Стресс. История проблемы Острые отравления этанолом
Острые отравления этанолом Абдоминальная хирургия. Кишечный шов
Абдоминальная хирургия. Кишечный шов Клиническая психология. Формирование базовых знаний по теории, методологии и практике клинической психологии,
Клиническая психология. Формирование базовых знаний по теории, методологии и практике клинической психологии, Нарушения памяти при локальных поражениях мозга
Нарушения памяти при локальных поражениях мозга Особености травматологии детского возраста
Особености травматологии детского возраста Алгоритм диагностики суставного синдрома. Основные заболевания
Алгоритм диагностики суставного синдрома. Основные заболевания