Содержание
- 2. Церебральный арахноидит разновидность серозного воспаления мозговых оболочек с преимущественным поражением паутинной оболочки (фиброзирующий лептоменингит отграниченная слипчивая
- 3. Этиология Заболевание полиэтиологично. Чаще всего встречаются инфекционные и инфекционно-токсические арахноидиты, связанные с гриппом, ангинами, тифом, пневмонией,
- 4. Патогенез Ведущую роль играют аутоиммунные и аутоаллергические реакции на антигены мягкой оболочки, сосудистых сплетений и эпендимы
- 5. Классификация По локализации: - Конвекситальный - Базальный - Оптико-хиазмальный - Мостомозжечкого угла - Задней черепной ямки
- 6. Клиническая картина Заболевание формируется подостро, с переходом в хроническую форму. Клинические проявления обусловлены как преимущественной локализаций
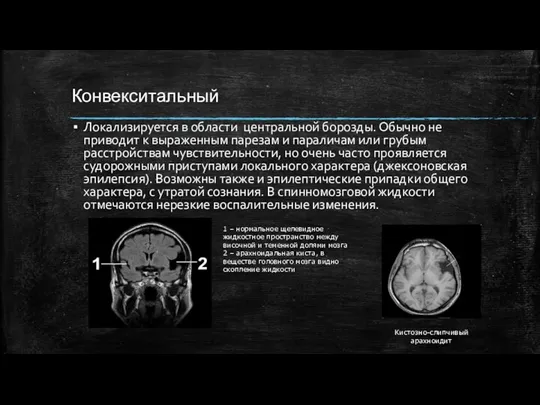
- 7. Конвекситальный Локализируется в области центральной борозды. Обычно не приводит к выраженным парезам и параличам или грубым
- 8. Базальный арахноидит Процесс на основании приводит к поражению функций черепных нервов, в том числе зрительных ("сетка"
- 9. Оптико-хиазмальный В области хиазмы и внутричерепной части зрительных нервов при арахноидите образуются множественные спайки и кисты.
- 10. Арахноидит мосто-мозжечкового угла Сопровождается мозжечковыми расстройствами на стороне очага, пирамидными симптомами на противоположной, а также нарушениями
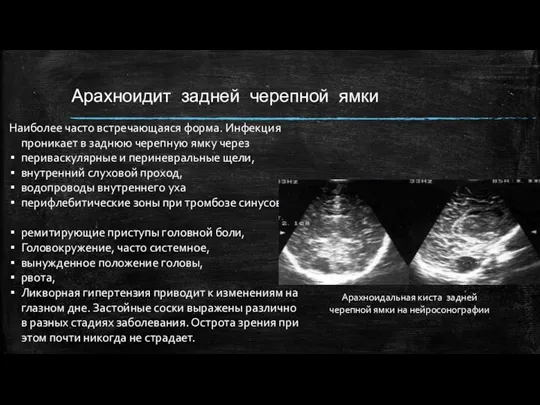
- 11. Арахноидит задней черепной ямки Наиболее часто встречающаяся форма. Инфекция проникает в заднюю черепную ямку через периваскулярные
- 12. Диагностика На ПЭГ, КТ, МРТ находят неравномерное (вследствие спаек) заполнение воздухом наружного субарахноидального пространства, кисты, а
- 13. Консервативное лечение При установлении очаговой инфекции - санация инфекционного очага. антибиотикотерапия(пенициллин 2-6 млн.ЕД в сут, оксациллин
- 14. Лечение Из средств патогенетической терапии применяют рассасывающие средства (пирогенал, лидаза, стекловидное тело, алоэ) пневмоэнцефалография (как метод
- 15. Хирургическое лечение арахноидита. Основной целью операций при арахноидите является удаление или разъединение оболочечных сращений, рубцов, кист,
- 17. Скачать презентацию












 Лекарственные формы 2
Лекарственные формы 2 Центральные органы кроветворения. Красный костный мозг, тимус
Центральные органы кроветворения. Красный костный мозг, тимус Метаболический синдром
Метаболический синдром Воспаление. Лекция по общей и частной хирургии для студентов 4 курса очного отделения
Воспаление. Лекция по общей и частной хирургии для студентов 4 курса очного отделения Седативті және ұйықтататын дәрілерге тәуелділік
Седативті және ұйықтататын дәрілерге тәуелділік Этиология, патогенез, клиника, диагностика острой дыхательной недостаточности. Интенсивная терапия дыхательной недостаточности
Этиология, патогенез, клиника, диагностика острой дыхательной недостаточности. Интенсивная терапия дыхательной недостаточности Перша медична допомога при зупинці серця і дихання. 11 клас
Перша медична допомога при зупинці серця і дихання. 11 клас ToRCH-инфекции
ToRCH-инфекции Принципы организации школ по ведению пациентов с социально-значимыми заболеваниями: ИБС, АГ, сахарный диабет, бронхиальная астма
Принципы организации школ по ведению пациентов с социально-значимыми заболеваниями: ИБС, АГ, сахарный диабет, бронхиальная астма Свертывающая и антисвертывающая системы крови
Свертывающая и антисвертывающая системы крови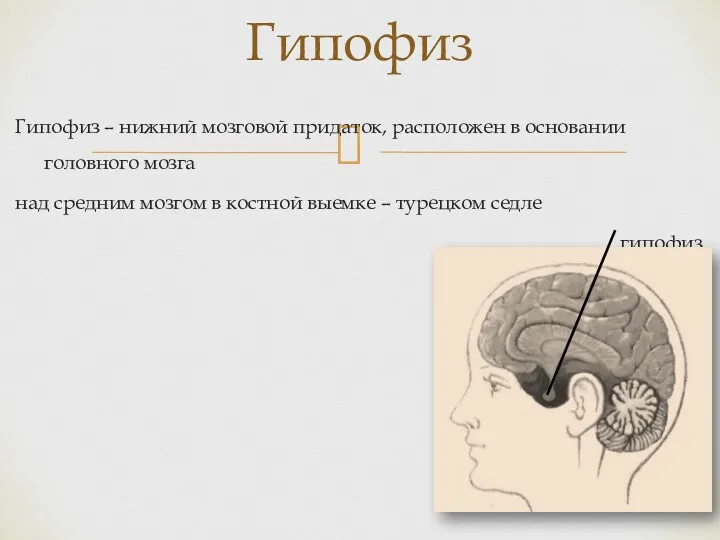 Гипофиз. Строение гипофиза
Гипофиз. Строение гипофиза Полноценная жизнь людей с сахарным диабетом
Полноценная жизнь людей с сахарным диабетом Лихорадка Марбург
Лихорадка Марбург Лекарственные препараты, влияющие на свертываемость крови
Лекарственные препараты, влияющие на свертываемость крови Кандидоз наружных половых органов кандидозный кольпит
Кандидоз наружных половых органов кандидозный кольпит Больничные и межбольничные аптеки
Больничные и межбольничные аптеки Долгосрочное мониторирование АД и ЧСС в норме и при десинхронозе
Долгосрочное мониторирование АД и ЧСС в норме и при десинхронозе Токсичность и опасность химических веществ. Токсикометрия
Токсичность и опасность химических веществ. Токсикометрия Основы иммунотерапии и иммунопрофилактики инфекционных болезней
Основы иммунотерапии и иммунопрофилактики инфекционных болезней Простые советы по профилактике онкологических заболеваний
Простые советы по профилактике онкологических заболеваний Патофизиология пищеварения
Патофизиология пищеварения Добровольное страхование на случай онкологического заболевания и страхование иных рисков
Добровольное страхование на случай онкологического заболевания и страхование иных рисков Балалардағы ЖРВИ және жіті бронхит
Балалардағы ЖРВИ және жіті бронхит HIV-infection and AIDS
HIV-infection and AIDS Ферменты и гормоны, витамины, лекарства
Ферменты и гормоны, витамины, лекарства Симптомы заболеваний почек и мочевыводящих путей
Симптомы заболеваний почек и мочевыводящих путей Профилактика туберкулеза (лекция 3)
Профилактика туберкулеза (лекция 3) Асқазан-ішек жолдарының ойықжараларынан қан кету
Асқазан-ішек жолдарының ойықжараларынан қан кету