Содержание
- 2. Этиология и факторы риска 1. Этиотология Доминирующий возбудитель(90%) – Candida albicans- наиболее патогенный вид с наилучшей
- 3. Патогенез Контаминация происходит обычно через медицинский инструментарий, руки, предметы уходы, родовые пути. Адгезия (прикрепление) грибов к
- 4. Классификация Неосложненный ВВК предполагает впервые выявленный или спорадически (менее 4 раз в год) возникающий ВВК c
- 5. Клиника (ни один из симптомов не является специфическим) 3 Урогенитальный кандидоз. Клинические рекомендации 2016
- 6. Клиническая картина вульвовагинального кандидоза в зависимости от вида грибов рода Candida (И.В. Тихоновская, 2007год) Клиническая картина
- 7. Кандидозный вульвит клиника 1. Жалобы: интенсивный зуд и жжение на коже и слизистых аногенитальной области с
- 8. Осмотр наружных половых органов, в зеркалах, кольпоскопия ; Мазки: световая микроскопия нативных препаратов, с добавлением 10%
- 9. Тактика При неосложненном (остром) ВВК диагноз может быть подтвержден при положительной микроскопии и в результате бактериологического
- 10. Лечение Лечение кандидозного микоза должно быть комплексным, основанным на принципах курсовой терапии больных и должно включать:
- 11. Лечение неосложненного острого ВВК Оральные средства Флуконазол 150 мг однократно Местные средства Безрецептурные влагалищные препараты: Клотримозол
- 12. Лечение тяжелого (осложненного) ВВК Системная терапия Флуконазол 150 мг двукратно с интервалом в 72 часа Местная
- 13. Лечение рецидивирующего ВВК (возбудитель чувствителен к азолам) Купирование рецидива Флуконазол 150 мг троекратно с интервалом 72
- 14. Лечение non-albicans ВВК Купирование рецидива в случае С. Nonalbicans Натамицин 100 мг вагинальные суппозитории 1 раз
- 15. Слайд о трех препаратах Флуконазол 150 мг внутрь (сейчас фигурирует в клинических рекомендациях по диагностике и
- 16. Профилактика Общая: Соблюдение правил личной и половой гигиены Избегать частой смены половых партнеров и случайных половых
- 18. Скачать презентацию
Этиология и факторы риска
1. Этиотология
Доминирующий возбудитель(90%) – Candida albicans- наиболее патогенный
Этиология и факторы риска
1. Этиотология
Доминирующий возбудитель(90%) – Candida albicans- наиболее патогенный
Другие виды возбудителей(Candida non-albicans) C. glabrata, C. tropicans, C. krusei, C. parapsilosis и другие встречаются реже при рецидивирующей кандидоинфекции, у женщин с сахарным диабетом, ВИЧ и в постменопаузе. Они являются условными патогенами, им свойственен тропизм к тканям богатым гликогеном(стенка влагалища).1
2. Факторы риска:(так же может быть у женщин без перечисленных факторов риска)
К эндогенным предрасполагающим факторам относятся:
нарушения местного иммунитета, обусловленной врожденными качествами эпителиоцитов влагалища;
эндокринные заболевания (не и субкомпенсированный сахарныйдиабет, ожирение, патология щитовидной железы и др.) ;
фоновые гинекологические заболевания.
К экзогенным предрасполагающим факторам относятся:
медикаментозные факторы: антибиотик и широкого спектра(системного или местного применения), глюкокортикоиды, цитостатики, иммунодепрессанты, лучевая терапия.
микроклимат с повышенной температурой и влажностью;
Ношение тесной одежды; белья из синтетических тканей;гигиенических прокладок
длительное использование внутриматочных средств (особенно медьсодержащих), влагалищных диафрагм,спринцевания с антисептиками, использование спермицидов.1
1 Рекомендации по диагностике и лечению заболеваний сопровождающихся патологическими выделениями из половых путей женщин 2019 года;
2 Статья «Урогенитальный кандидоз: современное состояние проблемы».
Патогенез
Контаминация происходит обычно через медицинский инструментарий, руки, предметы уходы, родовые пути.
Адгезия
Патогенез
Контаминация происходит обычно через медицинский инструментарий, руки, предметы уходы, родовые пути.
Адгезия
Колонизация грибами слизистой оболочки — происходят размножение грибковых клеток и заселение ими слизистых, без признаков воспаления.
Инвазия (внедрение) в эпителий, преодоление эпителиального барьера слизистой оболочки, попадание в соединительную ткань собственной пластинки, преодоление тканевых и клеточных защитных механизмов.
Гематогенная диссеминация с поражением различных органов и систем. Возникновение вторичных очагов в различных органах и тканях.
Клинические проявления данного возбудителя.2
2 Статья "Урогенитальный кандидоз: современное состояние проблемы"
Классификация
Неосложненный ВВК предполагает впервые выявленный или спорадически (менее 4 раз в
Классификация
Неосложненный ВВК предполагает впервые выявленный или спорадически (менее 4 раз в
Диагноз осложненного ВВК следует ставить при наличии выраженных объективных симптомов кандидозного вульвовагинита (эритема, отек, изъязвления, трещины слизистых и кожи перианальной области), или если эпизоды кандидоза возникают 4 раза и более в год (рецидивирующий ВВК), или когда возбудитель инфекции –С. non-albicans, или присутствуют факторы риска, ассоциированные со снижением иммунитета (сахарный диабет, терапия цитостатиками, глюкокортикоидами).1
1 Рекомендации по диагностике и лечению заболеваний сопровождающихся патологическими выделениями из половых путей женщин 2019 года;
Клиника
(ни один из симптомов не является специфическим)
3 Урогенитальный кандидоз. Клинические рекомендации
Клиника
(ни один из симптомов не является специфическим)
3 Урогенитальный кандидоз. Клинические рекомендации
Клиническая картина вульвовагинального кандидоза
в зависимости от вида грибов рода Candida
(И.В. Тихоновская,
Клиническая картина вульвовагинального кандидоза в зависимости от вида грибов рода Candida (И.В. Тихоновская,
Клиническая картина вульвовагинального кандидоза, вызванного С.
albicans (45-70% пациенток)
Творожистые налеты серо-белого цвета, с кислым запахом, 5-7 мм в диаметре
После снятия налетов - эрозированная поверхность, кровоточивость слизистой оболочки.
Зуд в области вульвы, больших и малых половых губ, усиливаюшийся во время менструации, второй половине дня, после длительной ходьбы.
Жжение при половых сношениях.
При хроническом процессе - застойная гиперемия или пигментация, а также инфильтрация и трещины в области клитора, заднепроходного отверстия, промежности, паховых складок.4
Клиническая картина вульвовагинального кандидоза, вызванного другими видами Candida
Чаще развивается у женщин старше 35—40 лет.
Симптоматика скудная: слизистая влагалища более сухая, иногда — с синюшным оттенком, серовато-белые налеты скудные.
Кровоточивость после снятия налетов отсутствует, но могут быть геморрагии.
Слизистая больших и малых. половых губ и вульвы буроватой окраски, ксеротична, лихенизирована, имеются трещины и эскориации, превалирует зуд над жжением, что связано с ферментативной особенностью возбудителей.4
4 Методическое пособие «Кандидоз: Этиология, клиника, диагностика и лечение» 2010
Кандидозный вульвит клиника
1. Жалобы: интенсивный зуд и жжение на коже и
Кандидозный вульвит клиника
1. Жалобы: интенсивный зуд и жжение на коже и
2. При осмотре выявляются признаки острого воспаления: гиперемия с багрово-синюшным оттенком. Слизистые оболочки малых половых губ, клитора отечные, сухие. На наружных половых органах и стенках влагалища высыпания в виде мелких везикул, которые, вскрываясь, образуют точечные или слившиеся между собой эрозии с полициклическими краями и отторгшимся эпидермисом по периферии. Также можно увидеть многочисленные экскориации, линейные трещины кожных покровов и слизистых оболочек в области вульвы, задней спайки влагалища и перианальной области. На наружных половых органах нередко налеты белого или желтовато-белого цвета «крошковатой» консистенции. 2
2 Статья "Урогенитальный кандидоз: современное состояние проблемы"
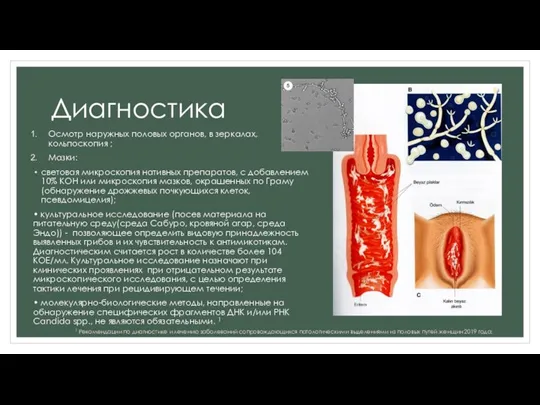
Осмотр наружных половых органов, в зеркалах, кольпоскопия ;
Мазки:
световая микроскопия нативных препаратов,
Осмотр наружных половых органов, в зеркалах, кольпоскопия ;
Мазки:
световая микроскопия нативных препаратов,
• культуральное исследование (посев материала на питательную среду(среда Сабуро, кровяной агар, среда Эндо)) - позволяющее определить видовую принадлежность выявленных грибов и их чувствительность к антимикотикам. Диагностическим считается рост в количестве более 104 КОЕ/мл. Культуральное исследование назначают при клинических проявлениях при отрицательном результате микроскопического исследования, с целью определения тактики лечения при рецидивирующем течении;
• молекулярно-биологические методы, направленные на обнаружение специфических фрагментов ДНК и/или РНК Candida spp., не являются обязательными. 1
Диагностика
1 Рекомендации по диагностике и лечению заболеваний сопровождающихся патологическими выделениями из половых путей женщин 2019 года;
Тактика
При неосложненном (остром) ВВК диагноз может быть подтвержден при положительной микроскопии
Тактика
При неосложненном (остром) ВВК диагноз может быть подтвержден при положительной микроскопии
Культуральный метод следует проводить при наличии клинической картины и отрицательных результатах микроскопии, а так же при рецидивирующем течении ВВК для видовой идентификации возбудителя (С. albicans или non-albicans) с целью определения тактики лечения.
Рутинное определение чувствительности к антимикотикам нецелесообразно. Определение чувствительности показано в случае рецидивирующего течения ВВК или в случае рефрактерности к антимикотической терапии.1
1 Рекомендации по диагностике и лечению заболеваний сопровождающихся патологическими выделениями из половых путей женщин 2019 года;
Лечение
Лечение кандидозного микоза должно быть комплексным, основанным на принципах курсовой терапии
Лечение
Лечение кандидозного микоза должно быть комплексным, основанным на принципах курсовой терапии
1) воздействие на этиологический фактор;
2) устранение или ослабление выявленных патогенетических предпосылок;
3) лечение возможных сопутствующих заболеваний;
4) проведение общеукрепляющей терапии.
Общая терапия кандидоза включает:
1) отмену (если позволяет состояние больного) принимаемых антибиотиков, кортикостероидов, цитостатиков или замена их другими;
2) лечение сопутствующих заболеваний, в частности эндокринных (СД, гиперкортицизма, гипофункции яичников), ахилии и др.;
3) диету с исключением сладостей и ограничением углеводов, богатую витаминами и белками;
4) витаминотерапию.2
2 Статья "Урогенитальный кандидоз: современное состояние проблемы"
Лечение неосложненного острого ВВК
Оральные средства
Флуконазол 150 мг однократно
Местные средства
Безрецептурные влагалищные препараты:
Клотримозол
Лечение неосложненного острого ВВК
Оральные средства
Флуконазол 150 мг однократно
Местные средства
Безрецептурные влагалищные препараты:
Клотримозол
или
Миконазол 2% и 4% крем 5г 1р/день 7 дней и 3 дня соответсвенно
или
Миконазол 100 мг или 200 мг или 1200мг вагинальные суппозитории 1р/д в течении 7, 3 и 1 дня соответственно
Рецептурные влагалищные препараты
Терконазол 0,4% и 0,8% крем 5г ежедневно в течении 7 и 3 дней соответственно
Терконазол 80 мг вагинальный суппозиторий 1 супп/день 3 дня1
1 Рекомендации по диагностике и лечению заболеваний сопровождающихся патологическими выделениями из половых путей женщин 2019 года;
Лечение тяжелого (осложненного) ВВК
Системная терапия
Флуконазол 150 мг двукратно с интервалом в
Лечение тяжелого (осложненного) ВВК
Системная терапия
Флуконазол 150 мг двукратно с интервалом в
Местная терапия
Местные азоловые антимикотики(клотримазол, миконазол, терконазол) в течении 10-14 дней1
ИЛИ
В случае тяжелого (выраженного) вульвовагинита (выраженная эритема вульвы, отек, изъязвления, образование трещин слизистой вульвы
и влагалища) следует увеличить длительность терапии, что позволяет улучшить
клинический ответ, но не влияет на частоту рецидивов заболевания.
1 Рекомендации по диагностике и лечению заболеваний сопровождающихся патологическими выделениями из половых путей женщин 2019 года;
Лечение рецидивирующего ВВК
(возбудитель чувствителен к азолам)
Купирование рецидива
Флуконазол 150 мг троекратно с
Лечение рецидивирующего ВВК
(возбудитель чувствителен к азолам)
Купирование рецидива
Флуконазол 150 мг троекратно с
(в 1-й, 4 и 7-й день)
ИЛИ
Топические азоловые антимикотики(клотримазол, миконазол, терконазол) в течение 5-14 суток
Поддерживающая терапия(профилактика рецидивов) 6 месяцев
1 линия:
Флуконазол 150 мг 1раз/недели 6 месяцев
Альтернатива:
Топические азоловые антимикотики(клотримазол, миконазол, терконазол) ежедневно, 2 раза/неделю или еженедельно в зависимости от дозы в препарате.1
(≥4 симптомных эпизода ВВК в год),
1 Рекомендации по диагностике и лечению заболеваний сопровождающихся патологическими выделениями из половых путей женщин 2019 года;
Лечение non-albicans ВВК
Купирование рецидива в случае С. Nonalbicans
Натамицин 100 мг
Лечение non-albicans ВВК
Купирование рецидива в случае С. Nonalbicans
Натамицин 100 мг
или
Нистатин 100 000 ЕД вагинальные суппозитории 1 раз в сутки, 21 день (В)(тоже)
или
Борная кислота 600 мг интравагинальные капсулы 1 раз в сутки, 14 дней и более (В)
Поддерживающая терапия С. non-albicans РВВК (профилактика рецидивов) в течение
6 мес
Полиеновые антимикотики интравагинально, 1 раз в сутки, 3—6 мес (С)
или
Борная кислота 600 мг интравагинальные капсулы 1 раз в сутки (C)1
1 Рекомендации по диагностике и лечению заболеваний сопровождающихся патологическими выделениями из половых путей женщин 2019 года;
Слайд о трех препаратах
Флуконазол 150 мг внутрь (сейчас фигурирует в клинических
Слайд о трех препаратах
Флуконазол 150 мг внутрь (сейчас фигурирует в клинических
Итраконазол 200 мг 1 раз в день 3 дня(из клинических рекомендаций по урогенитальному ккандидозу от 2016 года) - резистентность к нему проявляют 46-53% штаммов С. glabrata и 31% С. Krusei.
Сертаконазол (300 мг суппозиторий или крем) 1 раз или при рецидивирующем – 2 раза с интервалом 7дней. Препарат является производным бензотиофена и имидазола. Используется для лечения помимо дрожжеподобных (C. albicans, C. glabrata, C. tropicalis, C. pseudotropicalis, C. krusei, C. Parapsilosis и др.) бактериальную микрофлору (Staphylococcus spp.,Streptococcus spp., L. monocytogenes), грамотрицательные бактерии (E. faecium, E. faecalis, Corynebacterium spp., Bacteroides spp., P. acnes) и простейшие(Trichomonas spp.). При этом лекарственное средство не подавляет рост лактобактерий.(информация из «Новые реалии — новые возможности. Излечение рецидивирующего и хронического кандидозного вульвовагинита. Возможно ли это? : информационный бюллетень»)
Профилактика
Общая:
Соблюдение правил личной и половой гигиены
Избегать частой смены половых партнеров и
Профилактика
Общая:
Соблюдение правил личной и половой гигиены
Избегать частой смены половых партнеров и
Использовать средства барьерной контрацепции
Избегать бесконтрольного и частого применения а/б и гормонов
Своевременное лечение эндокринной патологии(нарушений углеводного и жирового обмена, фоновый гинекологических и ЖКТ заболеваний)
Отказаться от тесного синтетического белья и регулярного использования гигиенических прокладок.2
Профилактика ВВК при назначении антибиотикотерапии:
Первичная профилактика поверхностного кандидоза (в том числе ВВК) не рекомендована.
Вторичная профилактика должна быть проведена женщинам с РВВК на период риска рецидивов заболевания (например, прием антибиотиков, глюкокортикоидов) с 1-го дня антибиотикотерапии: Флуконазол 150 мг 1 раз в неделю.1
1 Рекомендации по диагностике и лечению заболеваний сопровождающихся патологическими выделениями из половых путей женщин 2019 года;
Статья 2"Урогенитальный кандидоз: современное состояние проблемы"














 Современные методы исследования гемостаза
Современные методы исследования гемостаза Диеты по М.И. Певзнеру
Диеты по М.И. Певзнеру Нормальный менструальный цикл и его регуляция
Нормальный менструальный цикл и его регуляция Аптечка медика отряда
Аптечка медика отряда Сестринское сопровождение детей первого года жизни
Сестринское сопровождение детей первого года жизни Химиолучевое лечение опухолей поджелудочной железы, желчного пузыря и желчевыводящих протоков
Химиолучевое лечение опухолей поджелудочной железы, желчного пузыря и желчевыводящих протоков , 84, 92,93 некроз, свищи, язвы
, 84, 92,93 некроз, свищи, язвы Пластическая хирургия
Пластическая хирургия Лекарственная болезнь
Лекарственная болезнь Санитарное законодательство Российской Федерации
Санитарное законодательство Российской Федерации Денсаулық сақтау жүйесіндегі. Аккредитация
Денсаулық сақтау жүйесіндегі. Аккредитация Сердечно-сосудистая хирургия. Сосудистые швы. Аорторафия
Сердечно-сосудистая хирургия. Сосудистые швы. Аорторафия Полезные продукты при аритмии
Полезные продукты при аритмии Тазовые предлежания
Тазовые предлежания Микроэлементы и их роль в организме человека
Микроэлементы и их роль в организме человека Прионные болезни
Прионные болезни Болезни органов дыхания и их предупреждение. Гигиена дыхания
Болезни органов дыхания и их предупреждение. Гигиена дыхания Основы медицинской статистики
Основы медицинской статистики Острая почечная недостаточность
Острая почечная недостаточность Дифтерия
Дифтерия Лечение остеохондропатий, остеодистрофий
Лечение остеохондропатий, остеодистрофий Скелет верхней и нижней конечности
Скелет верхней и нижней конечности Предмет епідеміології. Вчення про епідемічний процес. Напрями боротьби з інфекційними хворобами. Проблеми імунопрофілактики
Предмет епідеміології. Вчення про епідемічний процес. Напрями боротьби з інфекційними хворобами. Проблеми імунопрофілактики Центр медико-социального притяжения Вектор здоровья
Центр медико-социального притяжения Вектор здоровья Бронхиальная астма, сердечная астма, астма при уремии
Бронхиальная астма, сердечная астма, астма при уремии Протезирование мостовидных протезов
Протезирование мостовидных протезов Донор. Донорство
Донор. Донорство Строение печени. Портальная гипертензия. Цирроз печени
Строение печени. Портальная гипертензия. Цирроз печени