Слайд 2

Учение об остеохонропатиях возникло благодаря достижениям рентгенологии. В дорентгенологическую эпоху о
существовании этих заболеваний ничего не было известно, только широкое применение рентгеновского метода показало, что под диагнозом туберкулез, сифилис, рахит скрывается довольно много поражений, составляющих самостоятельную нозологическую группу.
Слайд 3

Общим для этих заболеваний являются:
поражение преимущественно детского и юношеского возраста
хроническое доброкачественное клиническое течение
благоприятный исход
Слайд 4

Классификация
А. Остеохондропатии эпифизарных концов трубчатых костей
Б. Остеохондропатии коротких губчатых костей
В.
Остеохондропатии апофизов
Г. Частичные (клиновидные) остеохондропатии суставных поверхностей (отсекающий остеохондроз коленного, локтевого и других суставов)
Слайд 5

Остеохондропатия головки бедренной кости (болезнь Легг-Кальве-Пертеса)
стадии заболевания:
Асептического некроза (длительность от 2-х
до 6-и месяцев)
Импрессионного перелома (длительность 6 месяцев)
Рассасывания (от 1,5 до 2,5 лет)
Репарации (от 0,5 до 1,5 лет)
Конечная
Слайд 6
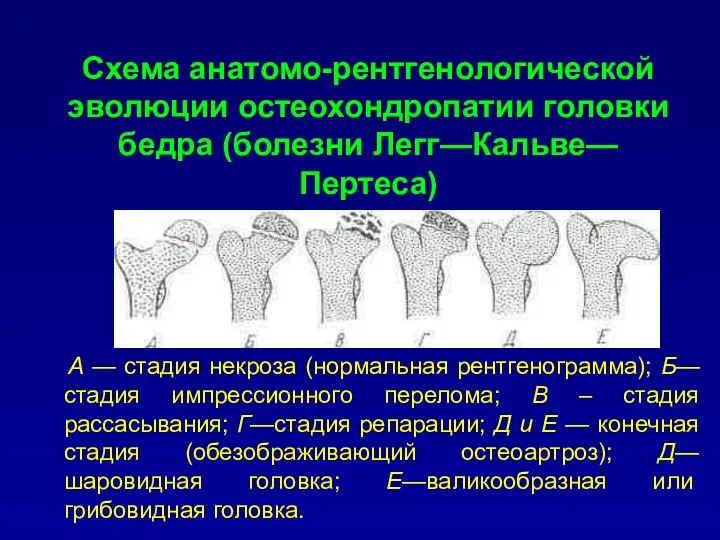
Схема анатомо-рентгенологической эволюции остеохондропатии головки бедра (болезни Легг—Кальве—Пертеса)
по С.А.Рейнбергу
А
— стадия некроза (нормальная рентгенограмма); Б—стадия импрессионного перелома; В – стадия рассасывания; Г—стадия репарации; Д и Е — конечная стадия (обезображивающий остеоартроз); Д—шаровидная головка; Е—валикообразная или грибовидная головка.
Слайд 7
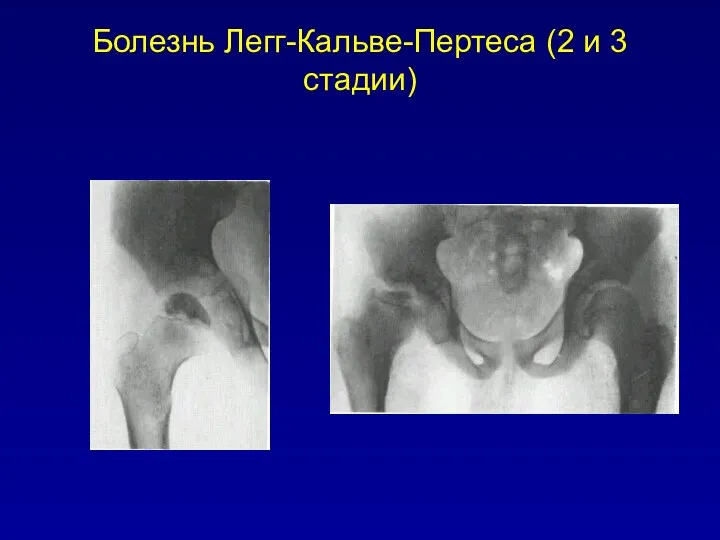
Болезнь Легг-Кальве-Пертеса (2 и 3 стадии)
Слайд 8
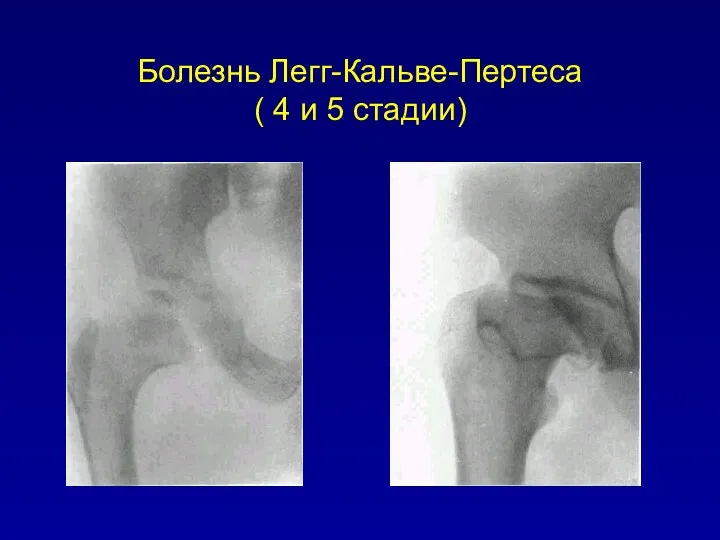
Болезнь Легг-Кальве-Пертеса
( 4 и 5 стадии)
Слайд 9

Лечение
Комплексное консервативное лечение следует начинать сразу, как только установлен диагноз
Основным
мероприятием является полное исключение нагрузки на пораженную конечность.
Улучшение кровообращения в области пораженного сустава, стимуляция процессов рассасывания некротизированной кости и процессов костеобразования, сохранение функции тазобедренного сустава и тонуса мышц конечности
Используют различные хирургические методы лечения болезни Пертеса, которые в основном направлены на ускорение реваскуляризации головки и сокращение сроков лечения
Слайд 10
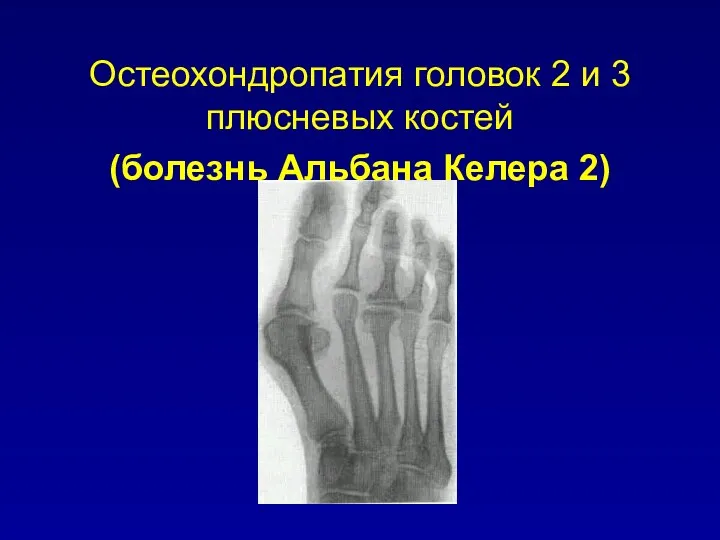
Остеохондропатия головок 2 и 3 плюсневых костей
(болезнь Альбана Келера 2)
Слайд 11

Лечение
В начальном периоде заболевания назначают консервативное лечение (физиотерапевтические тепловые процедуры
и грязелечение). Если развивается деформирующий артроз, сопровождающийся болевым синдромом, удаляют внутрисуставные тела или выполняют резекцию деформированной головки, что ведет к исчезновению боли
Слайд 12
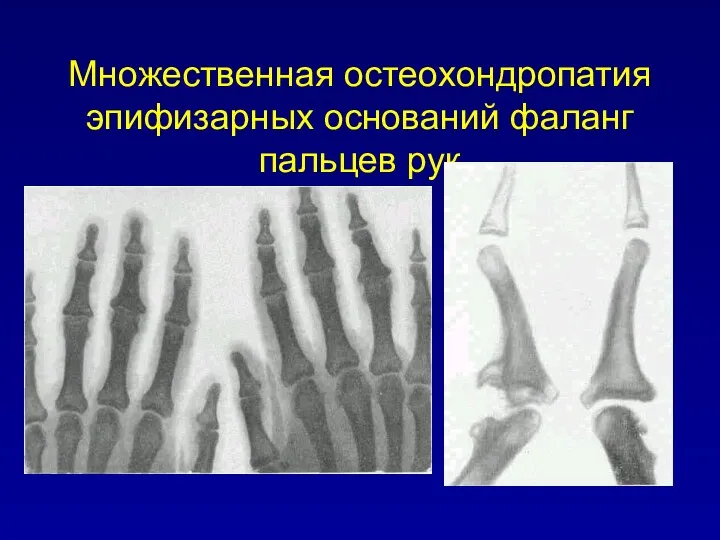
Множественная остеохондропатия эпифизарных оснований фаланг пальцев рук
Слайд 13
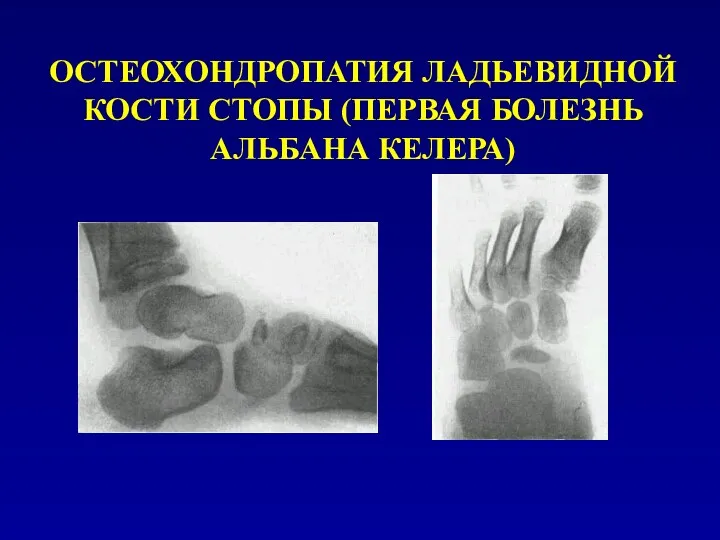
ОСТЕОХОНДРОПАТИЯ ЛАДЬЕВИДНОЙ КОСТИ СТОПЫ (ПЕРВАЯ БОЛЕЗНЬ АЛЬБАНА КЕЛЕРА)
Слайд 14
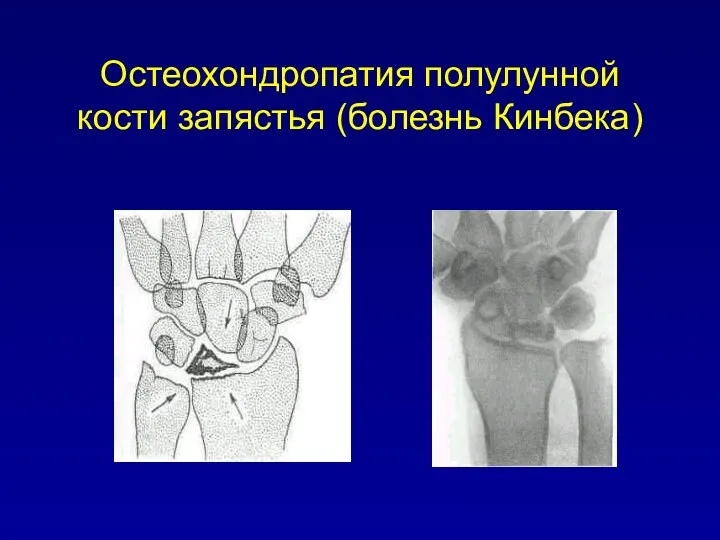
Остеохондропатия полулунной кости запястья (болезнь Кинбека)
Слайд 15

Лечение
Лечение в первой стадии может быть консервативным (фиксация кисти гипсовой лонгетой
в положении легкого разгибания, электрофорез новокаина и сосудорасширяющих средств, озокеритовые и грязевые аппликации. При наличии значительной деформации кости и выраженного болевого синдрома прибегают к ее удалению, частичному артродезорованию кистевого сустава с включением полулунной кости или к эндопротезированию.
Слайд 16
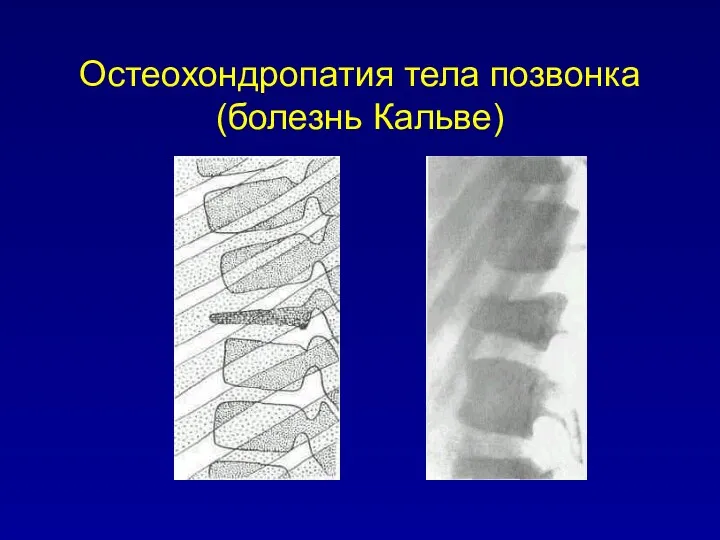
Остеохондропатия тела позвонка (болезнь Кальве)
Слайд 17

Лечение
Полная разгрузка позвоночника с помощью постельного режима и реклинации мешочками
с льняным семенем (на все время регенерации позвонка). Применяется медикаментозная терапия, витаминотерапия, облучение ультрафиолетовыми лучами, специальные приемы лечебной физкультуры, направленные на укрепление мышц спины. В стадии восстановления тела позвонка разрешают ходить в жестком разгрузочно-реклинирующем корсете.
Слайд 18
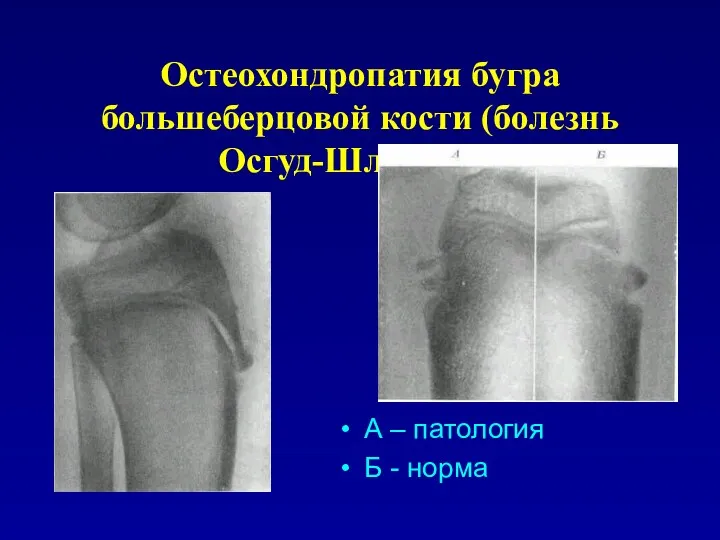
Остеохондропатия бугра большеберцовой кости (болезнь Осгуд-Шлаттера)
А – патология
Б - норма
Слайд 19

Лечение
Больным рекомендуют временно прекратить занятия спортом. Назначают физиотерапевтические процедуры. При наличии
упорного болевого синдрома и изолированного ядра окостенения у взрослых показано оперативное его удаление.
Слайд 20
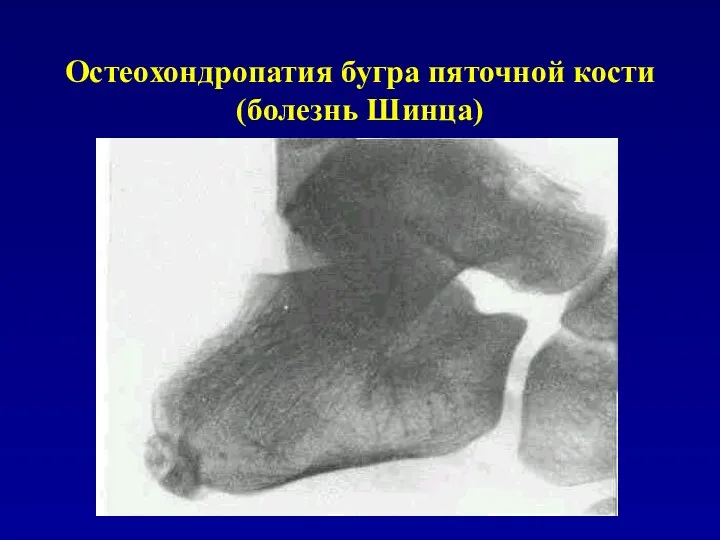
Остеохондропатия бугра пяточной кости
(болезнь Шинца)
Слайд 21
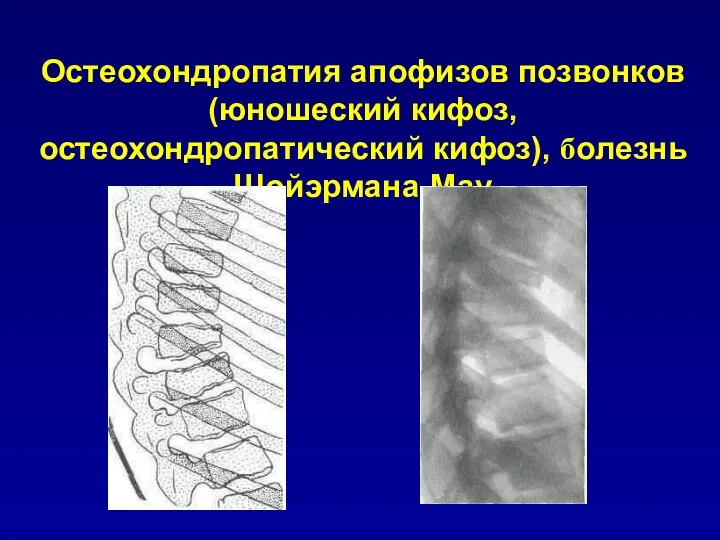
Остеохондропатия апофизов позвонков (юношеский кифоз,
остеохондропатический кифоз), болезнь Шойэрмана-Мау
Слайд 22

Лечение
Всем детям с дизонтогенетическими изменениями в позвоночнике показана систематическая лечебная физкультура,
направленных на укрепление мышц спины, плечевого пояса, ягодиц и брюшного пресса. При наличии выраженных оболочечно-корешковых расстройств обследование должно проводится в ортопедическом стационаре с последующим переводе в санаторий, где проводят продольное вытяжение, мануальную и игло-рефлексотерапию, физиотерапевтическое лечение, массаж, инъекции витаминов группы В, прозерина. В особо тяжелых случаях для разгрузки позвоночника назначают постельный режим, в последующем больные носят реклинирующий корсет.
Слайд 23
Слайд 24

Фиброзные остеодистрофии
группа заболеваний, для которых характерно замещение костной ткани волокнистой
соединительной фиброзной тканью. В основе лежат своеобразные дегенеративно-дистрофические и последовательные восстановительные процессы в костях без первичных воспалительных и бластоматозных изменений
Слайд 25

формы фиброзных остеодистрофий
локализованные
локализованная (изолированная) костная киста
гигантоклеточная опухоль
распространенные
гиперпаратиреоидная остеодистрофия (болезнь Реклинхаузена)
деформирующий остит (болезнь Педжета)
фиброзная дисплазия костей
Слайд 26
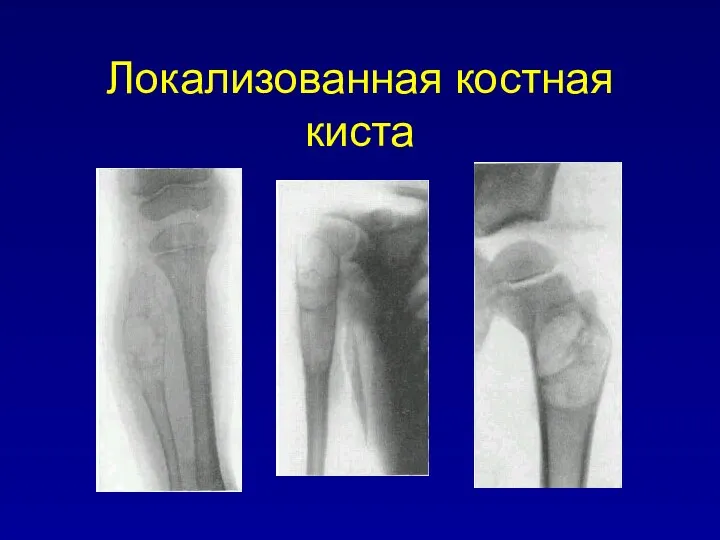
Локализованная костная киста
Слайд 27
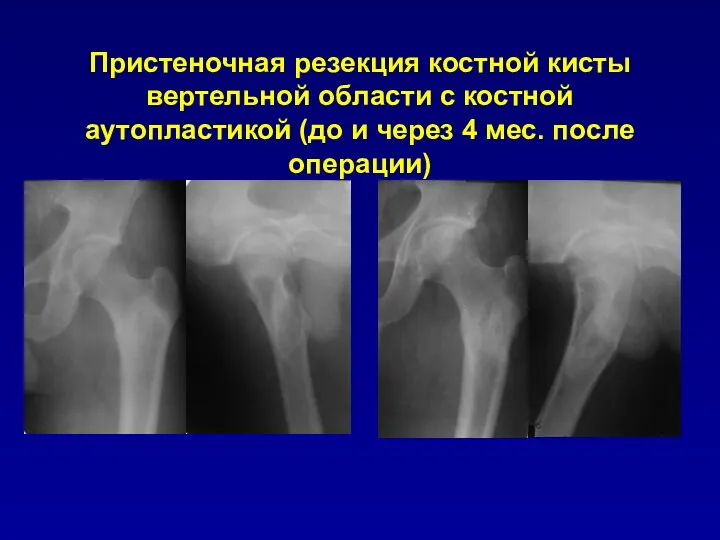
Пристеночная резекция костной кисты вертельной области с костной аутопластикой (до и
через 4 мес. после операции)
Слайд 28

Гиперпаратиреоидная остеодистрофия (болезнь Реклингхаузена)
характеризуется системным остеопорозом и множественным поражением костей кистозными
образованиями
в основе гиперпаратиреоза лежит повышенная функциональная активность паращитовидных желез, вызывающая нарушение минерального обмена, главным образом фосфорно-кальциевого, с вторичной костной перестройкой и усиленным выделением кальция и фосфора
Слайд 29

Клиника
возраст от 30 до 40 лет
общая мышечная слабость, чувство усталости
потеря аппетита, тошнота, иногда рвота
жажда и связанная с ней полиурия
боль, появление утолщения и деформаций костей, ведущие к укорочению конечности и хромоте, системный остепороз, патологические переломы
Слайд 30

При лабораторных исследованиях определяется анемия. Содержание кальция в сыворотке крови
обычно повышено в два раза выше нормы, а фосфора – понижено, увеличено количество щелочной фосфатазы, повышается содержание кальция в суточном количестве моче до 300 - 1000 мг (норма до 200 мг).
Слайд 31
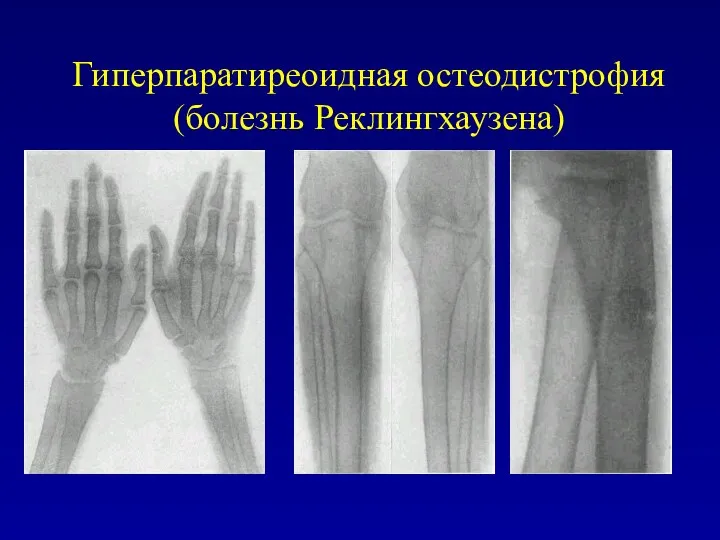
Гиперпаратиреоидная остеодистрофия (болезнь Реклингхаузена)
Слайд 32

Лечение гиперпаратиреодной остеодистрофии в основном оперативное и заключается в удалении
аденомы паращитовидной железы. В тех случаях, когда удается обнаружить и удалить аденому очень быстро наступает клиническое выздоровление, а структура костной ткани восстанавливается в течение нескольких лет
Слайд 33

Прогноз при гиперпаратиреодной остеодистрофии, если болезнь не распознана и больной
оставлен без лечения всегда неблагоприятен. Болезнь медленно но неуклонно прогрессирует и заканчивается смертью. Большую опасность представляют глубокие необратимые почечные изменения, осложненные гипертонией и уремией.
Слайд 34

Деформирующая остеодистрофия – болезнь Педжета
заболевание скелета диспластического характера с патологической
перестройкой и развитием деформации. Данная патология называется болезнью Педжета – по имени хирурга Джеймса Педжета, впервые описавшего это заболевание в 1877 - 1899 годах
Различают монооссальную и полиоссальую формы заболевания
Слайд 35
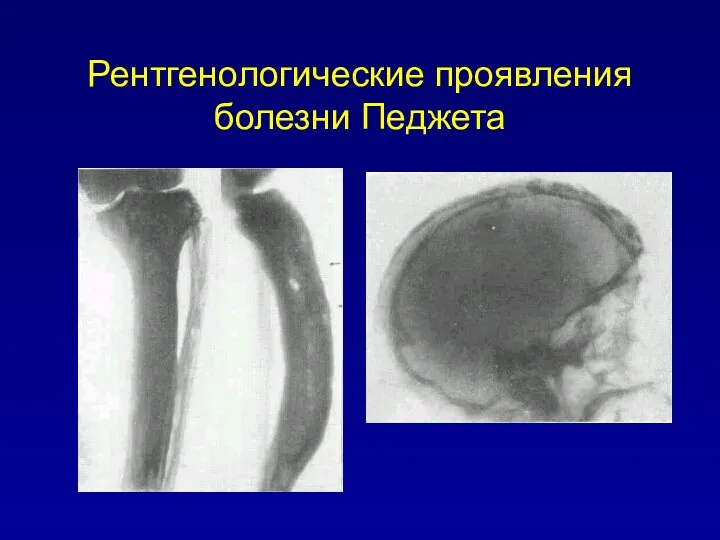
Рентгенологические проявления болезни Педжета
Слайд 36
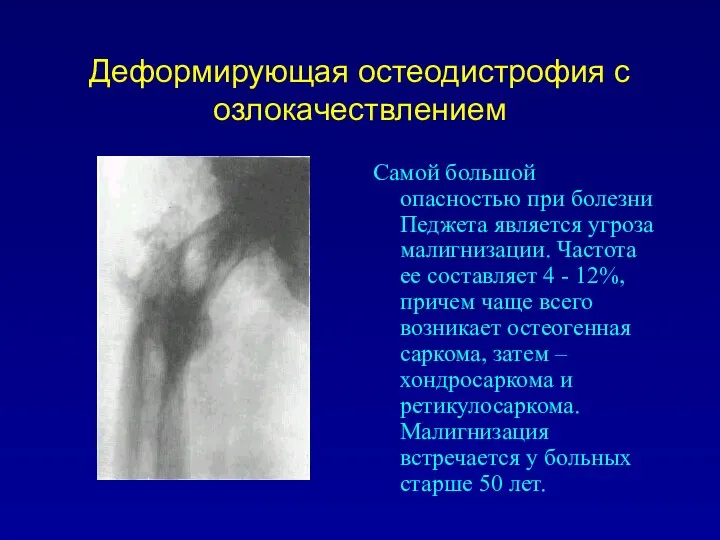
Деформирующая остеодистрофия с озлокачествлением
Самой большой опасностью при болезни Педжета является угроза
малигнизации. Частота ее составляет 4 - 12%, причем чаще всего возникает остеогенная саркома, затем – хондросаркома и ретикулосаркома. Малигнизация встречается у больных старше 50 лет.
Слайд 37

Лечение болезни Педжета исключительно симптоматическое. Назначаются препараты йода в качестве рассасывающей
терапии, салицилаты, витамины, гормоны (кортикостероиды, андрогены, анатомические). В последние годы применяются также кальцитонин (гормон светлых клеток щитовидной железы). При упорном болевом синдроме проводят новокаиновые блокады. При магнизации прибегают к ампутации или экзартикуляции конечности. При болезни Педжета больные нуждаются в постоянном онкологическом наблюдении.
Слайд 38

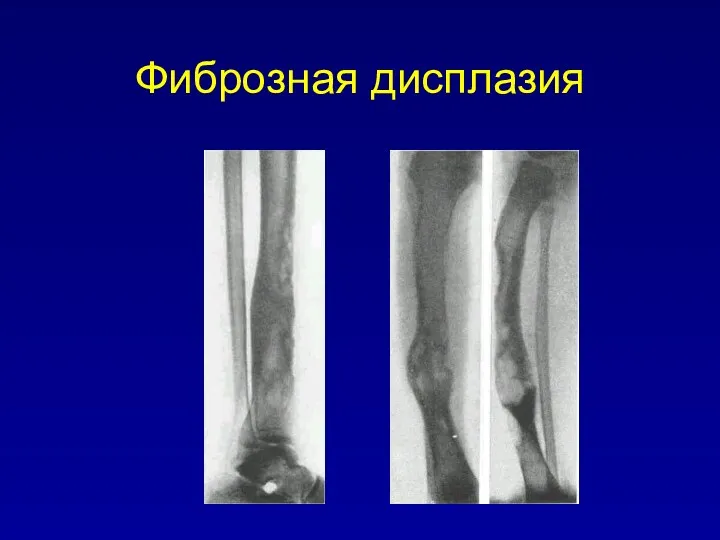
Фиброзная дисплазия костей – это в основном заболевание старшего детского
возраста. Начинается всегда незаметно, очень медленно прогрессирует и, по всей вероятности, приостанавливает свое активное развитие после наступления половой зрелости. Женщины заболевают чаще.
Различают монооссальную и полиоссальную форму фиброзной дисплазии. При полиоссальной форме поражаются кости одной конечности (чаще нижней), реже – верхняя и нижняя конечности одной стороны тела.
Слайд 39
Слайд 40

Лечение
При ограниченных формах фиброзной дисплазии оперативно удаляют очаги поражения. Образовавшийся дефект
замещают костным ауто- и аллотрансплантатами. При малигнизации конечность ампутируют.
Слайд 41
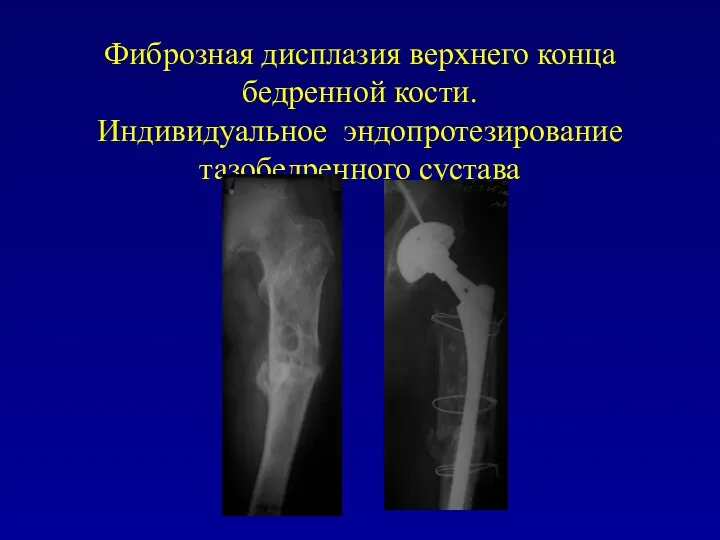
Фиброзная дисплазия верхнего конца бедренной кости.
Индивидуальное эндопротезирование тазобедренного сустава








































 Неотложные состояния в хирургии
Неотложные состояния в хирургии Особенности работы среднего медицинского персонала в противотуберкулезном диспансере №4 г. Новосибирск
Особенности работы среднего медицинского персонала в противотуберкулезном диспансере №4 г. Новосибирск Кардиомиопатии и беременность. Классификация КМП во время беременности
Кардиомиопатии и беременность. Классификация КМП во время беременности Рациональное питание здоровых детей первого года жизни. (Лекция 8)
Рациональное питание здоровых детей первого года жизни. (Лекция 8) Здоров’я людини і навколишне середовище
Здоров’я людини і навколишне середовище Суррогатное материнство
Суррогатное материнство Особенности клинического обследования ребенка. Этап А и В
Особенности клинического обследования ребенка. Этап А и В Синдром скопления жидкости и воздуха в плевральной полости. Плевриты. Пневмоторакс. Легочно-сердечная недостаточность
Синдром скопления жидкости и воздуха в плевральной полости. Плевриты. Пневмоторакс. Легочно-сердечная недостаточность Виды медицинской помощи
Виды медицинской помощи Геморрагический васкулит
Геморрагический васкулит Анатомо-физиологические и психологические особенности лиц пожилого возраста
Анатомо-физиологические и психологические особенности лиц пожилого возраста Общие вопросы гнойной хирургической инфекции
Общие вопросы гнойной хирургической инфекции Диагностика, лечение и профилактика урогенитального микоплазмоза
Диагностика, лечение и профилактика урогенитального микоплазмоза Профессиональная деятельность медсестры кабинета здорового ребенка
Профессиональная деятельность медсестры кабинета здорового ребенка Нарушения спинномозгового кровообращения
Нарушения спинномозгового кровообращения Лекарственные средства антидепрессанты
Лекарственные средства антидепрессанты Сутність і роль оздоровчого тренування у зміцненні здоров’я людини
Сутність і роль оздоровчого тренування у зміцненні здоров’я людини Сучасні можливості та перспективи репродуктивної медицини
Сучасні можливості та перспективи репродуктивної медицини Заболевания сердечно-сосудистой системы
Заболевания сердечно-сосудистой системы Рентгенодиагностика хронических воспалительных и нагноительных заболеваний бронхов и легких
Рентгенодиагностика хронических воспалительных и нагноительных заболеваний бронхов и легких Общие вопросы анатомии и физиологии процессов выделения и выделительной системы человека. Лекция № 44
Общие вопросы анатомии и физиологии процессов выделения и выделительной системы человека. Лекция № 44 Восстановительное обучение при акустико-мнестической афазии
Восстановительное обучение при акустико-мнестической афазии Алиментарный вид передачи инфекции
Алиментарный вид передачи инфекции Слюна и ротовая жидкость. Состав слюны, функции слюны. Защитные механизмы полости рта
Слюна и ротовая жидкость. Состав слюны, функции слюны. Защитные механизмы полости рта Зубная бляшка
Зубная бляшка Этапы оказания акушерско-гинекологической помощи в РК
Этапы оказания акушерско-гинекологической помощи в РК Основи медичних знань. Сучасні уявлення про здоров'я людини
Основи медичних знань. Сучасні уявлення про здоров'я людини Клинические рекомендации по ведению взрослых пациентов с толстокишечной стомой
Клинические рекомендации по ведению взрослых пациентов с толстокишечной стомой