Содержание
- 2. Анатомия печени Печень (hepas) - наиболее крупная железа организма человека, имеет массу около 1200-1500 г, служит
- 3. Анатомия печени
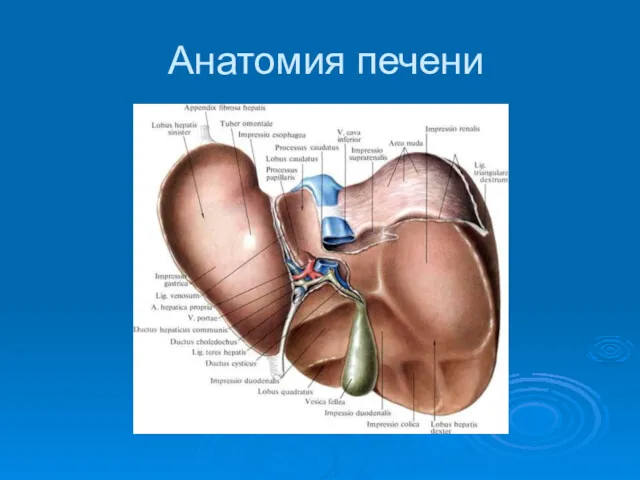
- 4. Анатомия печени У печени различают: • диафрагмальную поверхность {fades dia-phragmatica) (рис. 11-42); • нижний край (margo
- 5. Анатомия печени ♦ правую (lobus dexter), которую от квадратной доли отделяет ямка жёлчного пузыря (fossa vesicae
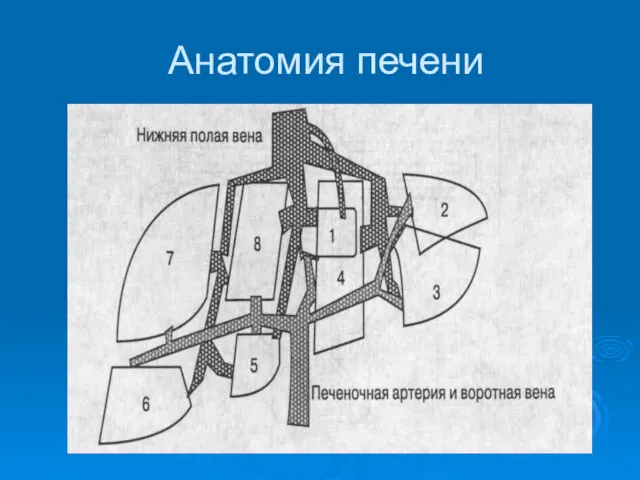
- 6. Анатомия печени Схема Куино позволяет выделить участки печени, имеющие независимое от соседних участков кровоснабжение, жёлче- и
- 7. Анатомия печени
- 8. Анатомия печени В левой доле три сектора. ♦ Левый дорсальный сектор (sector dorsalis sinister) содержит первый
- 9. Анатомия печени В правой доле два сектора. ♦ Правый парамедианный сектор (sector paramedians dexter) содержит: -
- 10. Кровоснабжение печени Собственная печёночная артерия (a. hepatica propria) отходит от общей печёночной артерии (a. hepatica communis),
- 11. Кровоснабжение печени Венозное кровоснабжение печени осуществляется воротной веной (v. portae), которая формируется позади поджелудочной железы при
- 12. Лимфоотток • Лимфатические сосуды, выходящие из печени вместе с сосудисто-секреторной ножкой, изливаются в печёночные лимфатические узлы
- 13. Иннервация • Ветви симпатического печёночного сплетения (plexus hepaticus), расположенного на воротной вене и собственной печёночной артерии.
- 14. Цирроз печени Цирроз печени - заболевание, при котором отмечается диффузное разрастание соединительной ткани с образованием узлов-регенератов,
- 15. Цирроз печени Этиологические факторы цирроза печени Вирусы гепатита В, С и D Алкоголь Метаболические нарушения:гемохроматоз;болезнь Вильсона-Коновалова;дефицит
- 16. Патогенез Ключевое звено развития цирроза – активация звёздчатых клеток печени в пространстве Дюссе. В норме эти
- 17. Стадии развития цирроза Начальная стадия –диагностируется инструменально и морфологически. Сочетаются симптомы гепатита и симптомы малой печеночной
- 18. Цирроз печени Клиническая картина К ранним симптомам относят повышенную утомляемость, различные диспепсические проявления (тошнота, вздутие живота,
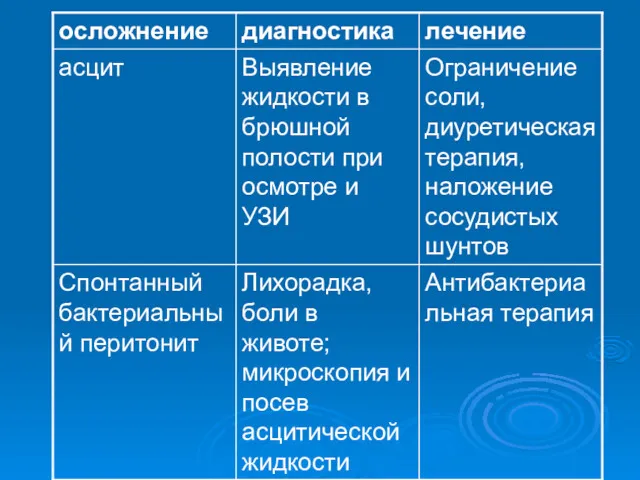
- 19. Цирроз печени Одним из основных проявлений цирроза печени любой этиологии считают синдром портальной гипертензии (в состоянии
- 20. Идиопатическая портальная гипертензия Нозологическая форма, представляющая собой внутрипеченочную портальную гипертензию при отсутствии цирроза и других известных
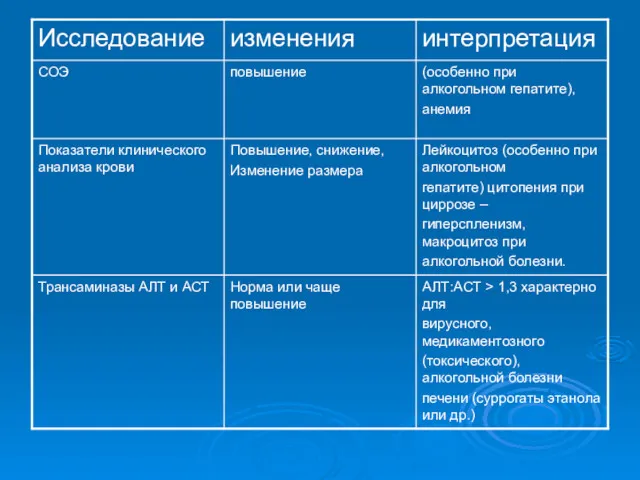
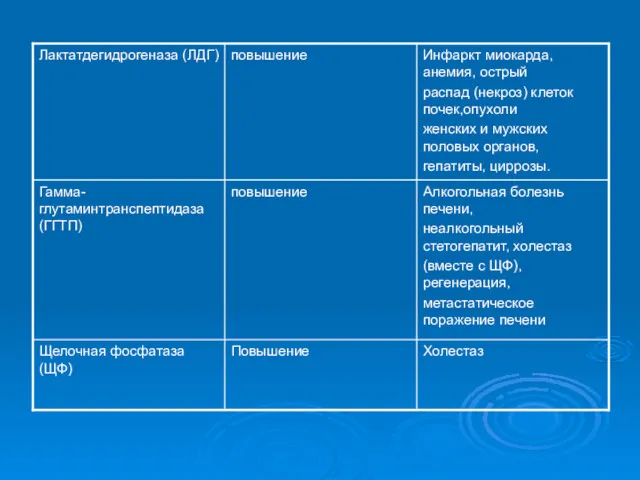
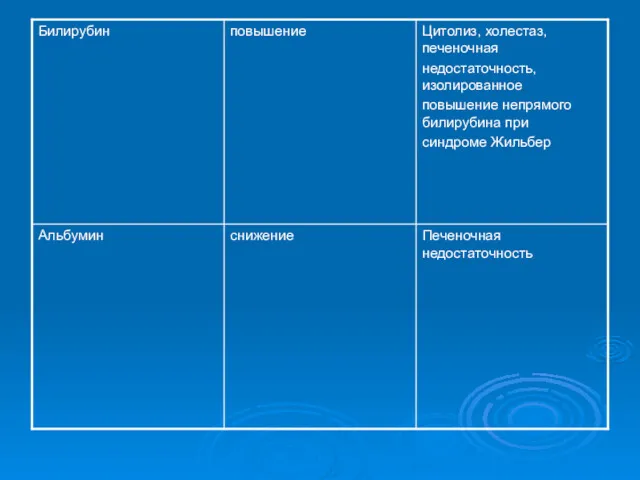
- 21. Цирроз печени ДИАГНОСТИКА При лабораторном исследовании отмечают лейко- и тромбоцитопению (проявления синдрома гиперспленизма), повышение активности аминотрансфераз
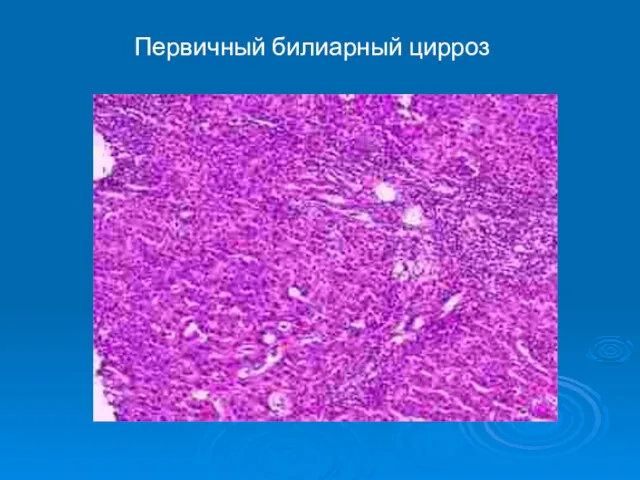
- 25. Первичный билиарный цирроз
- 31. Лечение компенсированного цирроза Диспансерное наблюдение для своевременности выявления печеночно-клеточной недостаточности и контроль за медикаментозной терапией диуретиками.
- 32. Лечение первичного билиарного цирроза Урсодеоксихолиевая кислота (урсосан,урдокса,урсофальк) 15 - 20 мг на кг веса, длительно (практически
- 33. Лечение цирроза печени Основные направления лечения цирроза печени: Устранение факторов, приведших к развитию заболевания и способствующих
- 34. Лечение цирроза печени Медикаментозное лечение цирроза печени В лечении цирроза печени используются следующие направления медикаментозной терапии:
- 35. Эктракорпоральная гемокоррекция Клеточная терапия
- 37. Скачать презентацию



























 Общие основы медицинской реабилитации
Общие основы медицинской реабилитации Көру мүшелерінің жарақаттары. Диагностикасы, жіктелуі, жедел көмек түрлері
Көру мүшелерінің жарақаттары. Диагностикасы, жіктелуі, жедел көмек түрлері Конго-крымская геморрагическая лихорадка. Клинические аспекты
Конго-крымская геморрагическая лихорадка. Клинические аспекты Эндокринді бездердің қатерлі және қатесіз ісіктері
Эндокринді бездердің қатерлі және қатесіз ісіктері Офтальмология. Заболевание иридоциклит
Офтальмология. Заболевание иридоциклит Жыныс мүшелерінің даму ақаулары
Жыныс мүшелерінің даму ақаулары Общие правила оказания первой медицинской помощи
Общие правила оказания первой медицинской помощи Электрокардиография (ЭКГ)
Электрокардиография (ЭКГ) Травма груди
Травма груди Проблема недостатка сна в современном мире
Проблема недостатка сна в современном мире Желудочковые нарушения ритма сердца
Желудочковые нарушения ритма сердца Основные клинические синдромы при заболеваниях желудочно-кишечного тракта
Основные клинические синдромы при заболеваниях желудочно-кишечного тракта Эпидемический паротит у детей
Эпидемический паротит у детей Спинальная и эпидуральная анестезия
Спинальная и эпидуральная анестезия Патогенность микроорганизмов. (Лекция 8)
Патогенность микроорганизмов. (Лекция 8) Медицинская физиотерапевтическая аппаратура
Медицинская физиотерапевтическая аппаратура Особенности оказания сестринской помощи семье и пациенту с заболеваниеми сердечно-сосудистой системы
Особенности оказания сестринской помощи семье и пациенту с заболеваниеми сердечно-сосудистой системы Медицина и этика. Биоэтика. Профессиональная этика
Медицина и этика. Биоэтика. Профессиональная этика Есту және тепе-теңдік мүшесі
Есту және тепе-теңдік мүшесі Особенности работы медицинской сестры в противотуберкулёзном диспансере
Особенности работы медицинской сестры в противотуберкулёзном диспансере Проявления аллергии в полости рта у детей разного возраста
Проявления аллергии в полости рта у детей разного возраста Фармакотерапия лёгочная гипертензия
Фармакотерапия лёгочная гипертензия Артериальная гипертония
Артериальная гипертония История и перспективы развития лечебно-оздоровительного туризма в Западном рекреационном районе Крыма
История и перспективы развития лечебно-оздоровительного туризма в Западном рекреационном районе Крыма Клиникалық жағдай
Клиникалық жағдай АИВ инфекциясының және гепатиттерді вирусологиялық диагностикасының жалпы принциптері. Этиологиялық диагноз қою
АИВ инфекциясының және гепатиттерді вирусологиялық диагностикасының жалпы принциптері. Этиологиялық диагноз қою Современные экстракорпоральные технологии очищения крови в интенсивной терапии
Современные экстракорпоральные технологии очищения крови в интенсивной терапии Медициналық ұжымдағы шекісулер мен оларды шешу жолдары
Медициналық ұжымдағы шекісулер мен оларды шешу жолдары