Содержание
- 2. АКТУАЛЬНІСТЬ ТЕМИ Асфіксія новонароджених і пов`язане з нею гіпоксичне ураження головного мозку є головною причиною смерті
- 3. АСФІКСІЯ НОВОНАРОДЖЕНОГО -це синдром, що характеризується відсутністю дихання або окремими нерегулярними і неефективними дихальними рухами при
- 4. ПРИЧИНИ: Фактори ризику антенатальної асфіксії плода: - eкcтpaгeнітaльнa патологія у матері (гіпертонічна хвороба, захворювання серця, легень,
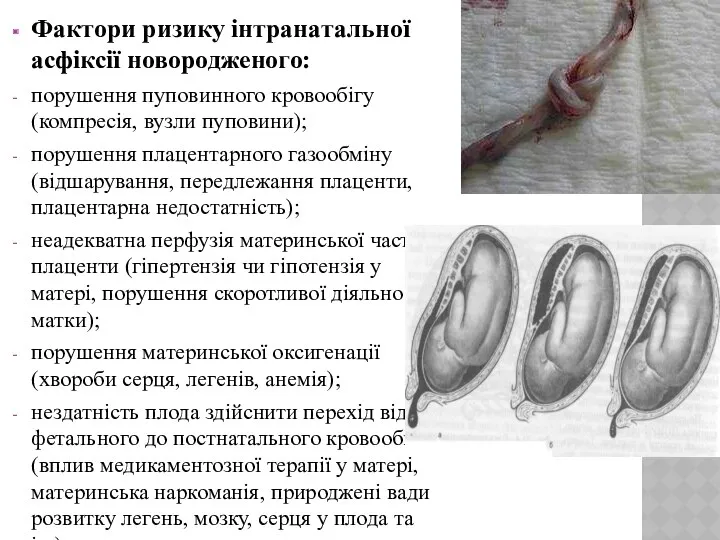
- 5. Фактори ризику інтранатальної асфіксії новородженого: порушення пуповинного кровообігу (компресія, вузли пуповини); порушення плацентарного газообміну (відшарування, передлежання
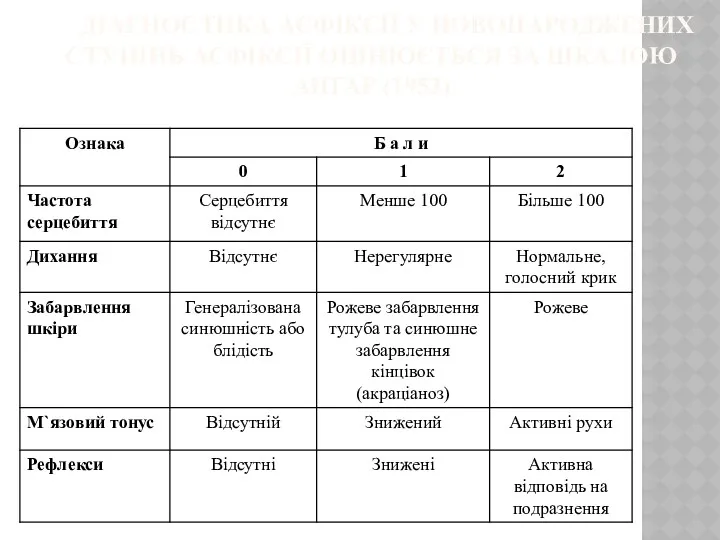
- 6. ДІАГНОСТИКА АСФІКСІЇ У НОВОНАРОДЖЕНИХ СТУПІНЬ АСФІКСІЇ ОЦІНЮЄТЬСЯ ЗА ШКАЛОЮ АПГАР (1953)
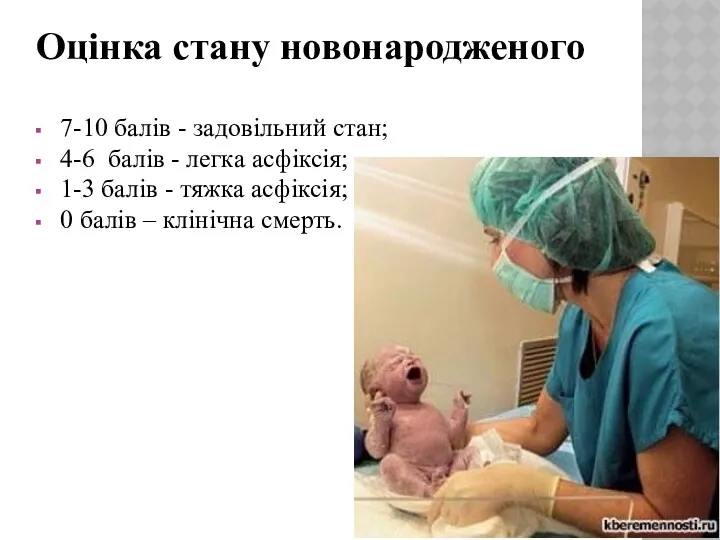
- 7. Оцінка стану новонародженого 7-10 балів - задовільний стан; 4-6 балів - легка асфіксія; 1-3 балів -
- 8. Крім зовнішнього огляду та оцінки тяжкості стану новонародженого за шкалою Апгар, діагноз асфіксії підтверджується дослідженням кислотно-основного
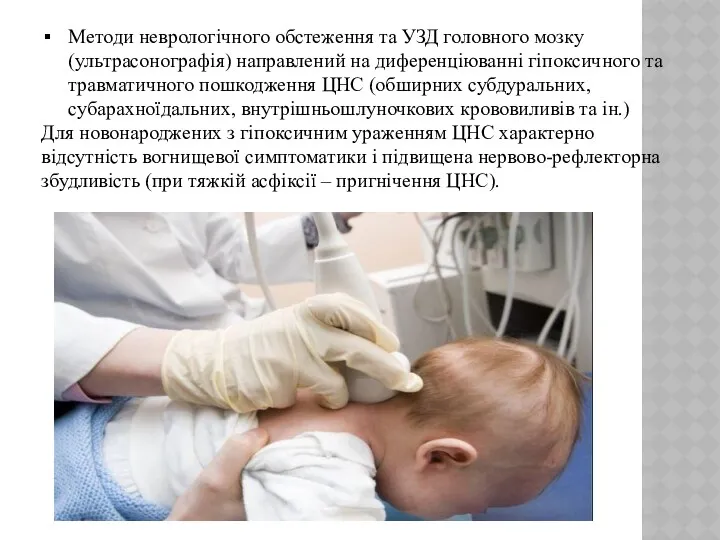
- 9. Методи неврологічного обстеження та УЗД головного мозку (ультрасонографія) направлений на диференціюванні гіпоксичного та травматичного пошкодження ЦНС
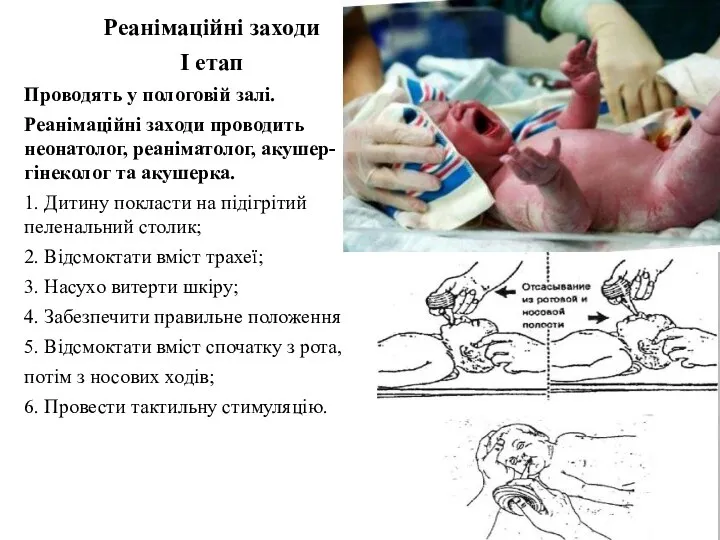
- 10. Реанімаційні заходи I етап Проводять у пологовій залі. Реанімаційні заходи проводить неонатолог, реаніматолог, акушер-гінеколог та акушерка.
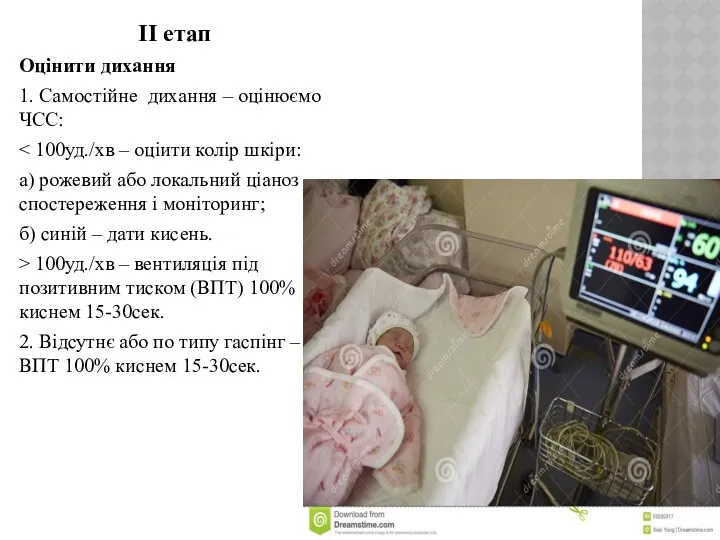
- 11. II етап Оцінити дихання 1. Самостійне дихання – оцінюємо ЧСС: а) рожевий або локальний ціаноз –
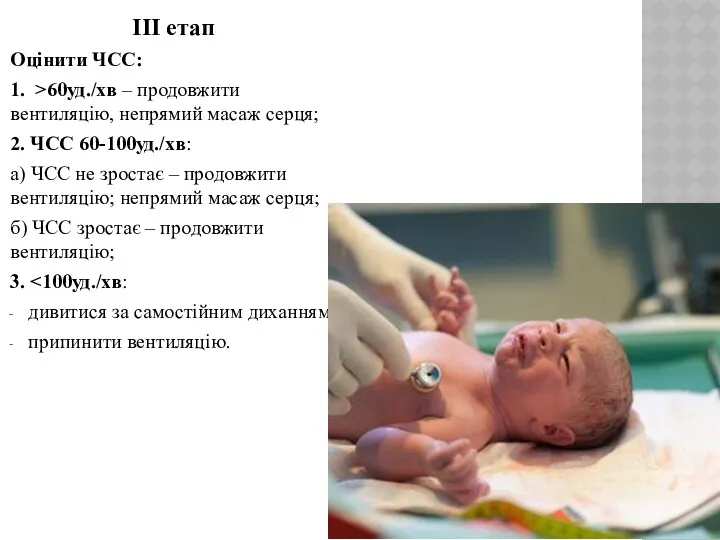
- 12. III етап Оцінити ЧСС: 1. >60уд./хв – продовжити вентиляцію, непрямий масаж серця; 2. ЧСС 60-100уд./хв: а)
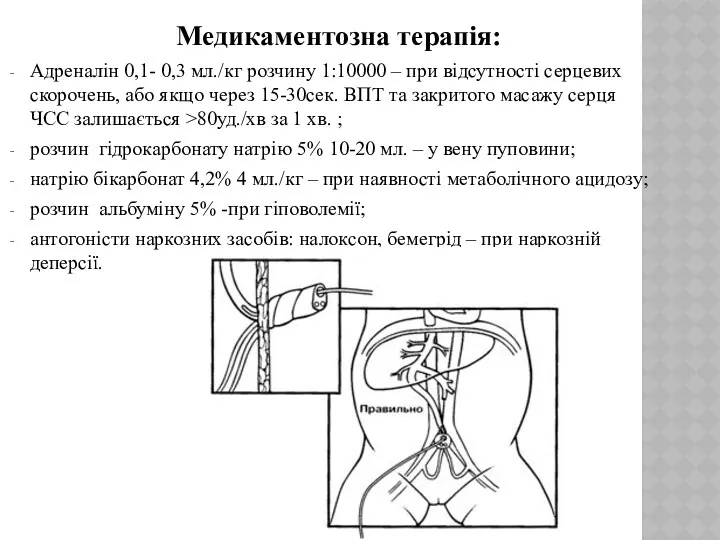
- 13. Медикаментозна терапія: Адреналін 0,1- 0,3 мл./кг розчину 1:10000 – при відсутності серцевих скорочень, або якщо через
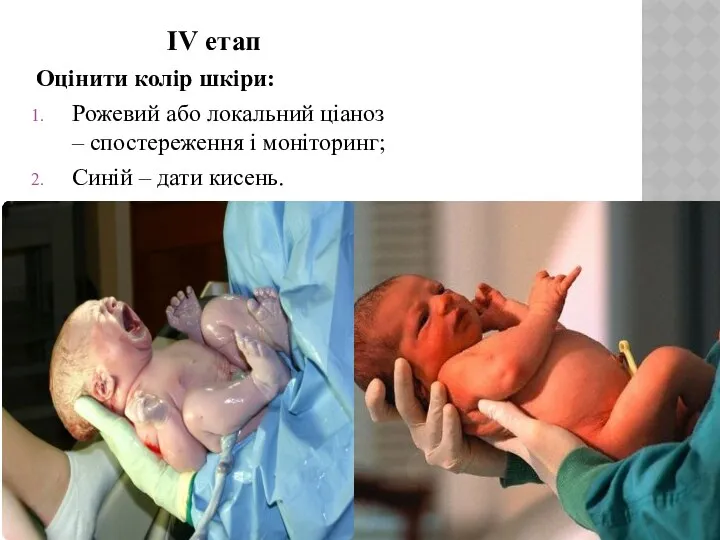
- 14. IV етап Оцінити колір шкіри: Рожевий або локальний ціаноз – спостереження і моніторинг; Синій – дати
- 15. МЕТОДИ ОЖИВЛЕННЯ НОВОНАРОДЖЕНИХ «Фізіологічні» методи оживлення: Стан дитини дещо покращується, якщо пуповина залишається не перев'язуваною (
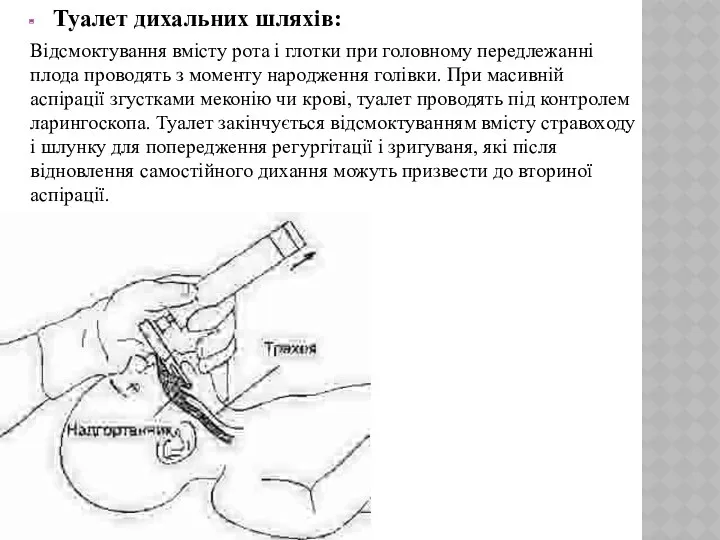
- 16. Туалет дихальних шляхів: Відсмоктування вмісту рота і глотки при головному передлежанні плода проводять з моменту народження
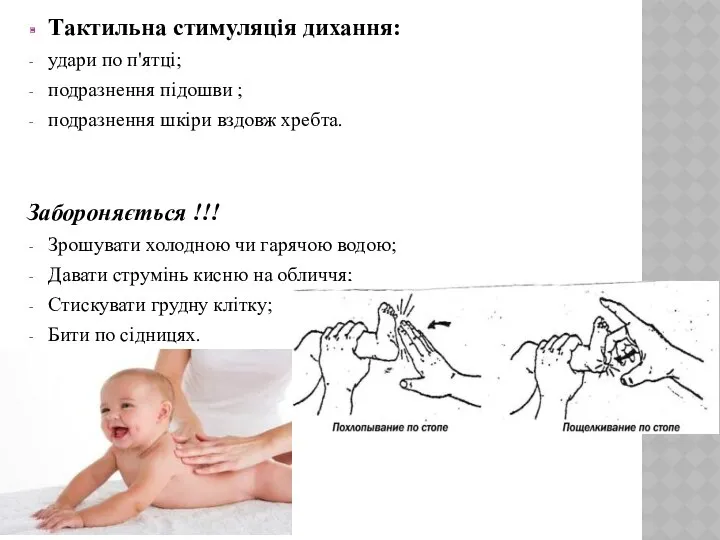
- 17. Тактильна стимуляція дихання: удари по п'ятці; подразнення підошви ; подразнення шкіри вздовж хребта. Забороняється !!! Зрошувати
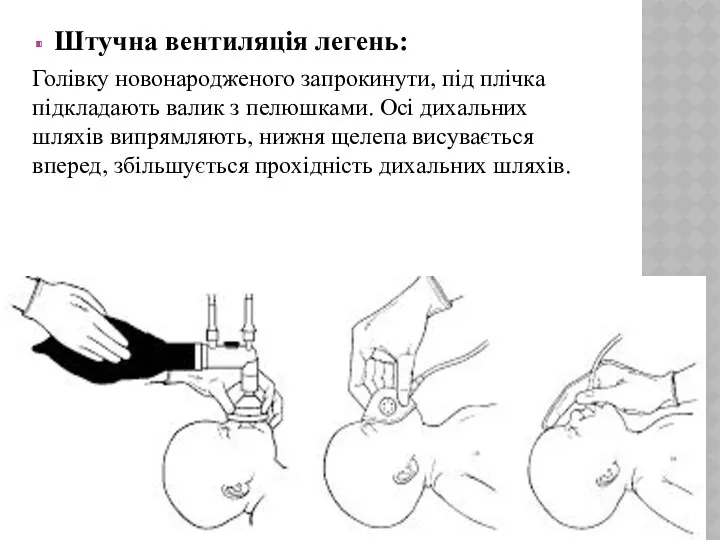
- 18. Штучна вентиляція легень: Голівку новонародженого запрокинути, під плічка підкладають валик з пелюшками. Осі дихальних шляхів випрямляють,
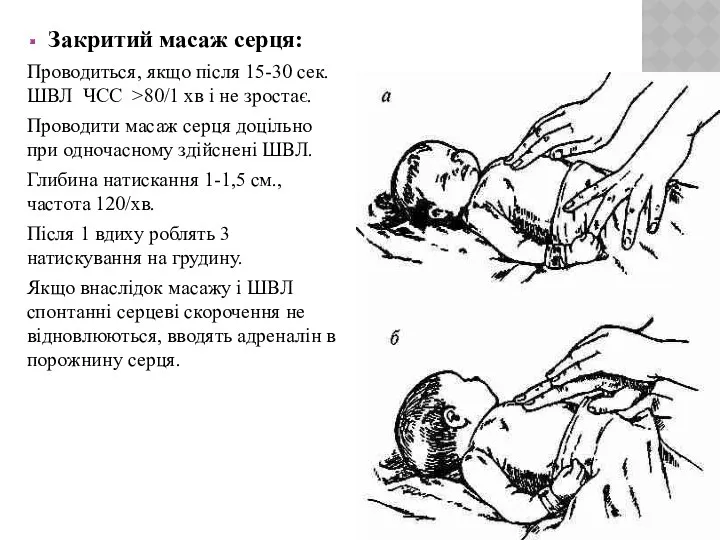
- 19. Закритий масаж серця: Проводиться, якщо після 15-30 сек. ШВЛ ЧСС >80/1 хв і не зростає. Проводити
- 20. ПРОФІЛАКТИКА Своєчасно визначати фактори ризику щодо розвитку асфіксії; Адекватно вести вагітність із групи високого ризику; Вчасно
- 22. Скачать презентацию






 Алфлутоп - здоровье суставов в надежных руках
Алфлутоп - здоровье суставов в надежных руках Нейропсихологическая классификация. Критерии выделения форм афазии
Нейропсихологическая классификация. Критерии выделения форм афазии Очаговый туберкулез легких. Туберкулемы. Лекция 7
Очаговый туберкулез легких. Туберкулемы. Лекция 7 Листериоз - Listeria monocytoqenes қоздыратын
Листериоз - Listeria monocytoqenes қоздыратын Анатомо-физиологические особенности подросткового возраста
Анатомо-физиологические особенности подросткового возраста Ложные суставы
Ложные суставы Электрокинетические явления. Коагуляция. Способы очистки коллоидных растворов. Промышленная очистка воды. (Лекция 10)
Электрокинетические явления. Коагуляция. Способы очистки коллоидных растворов. Промышленная очистка воды. (Лекция 10) Инфекциялық иммунология негіздері. Иммунитет түрлері және формалары. Организмнің бейспецификалық қорғаныс
Инфекциялық иммунология негіздері. Иммунитет түрлері және формалары. Организмнің бейспецификалық қорғаныс Туберкулезге қарсы препараттар, фармакокинетикасы, фармакодинамикасы, жанама әсерлері және оларды жою
Туберкулезге қарсы препараттар, фармакокинетикасы, фармакодинамикасы, жанама әсерлері және оларды жою Фермент. Ферменттерді ауруларды диагностикалауға және емдеуге қолдану
Фермент. Ферменттерді ауруларды диагностикалауға және емдеуге қолдану Организм человека и его здоровье ЕГЭ по биологии 2016 год
Организм человека и его здоровье ЕГЭ по биологии 2016 год Диспансеризация. Снижение гинекологических заболевании
Диспансеризация. Снижение гинекологических заболевании Өкпе абцессі
Өкпе абцессі Система автоматизированного анализа степени радиационного поражения человека
Система автоматизированного анализа степени радиационного поражения человека Fruits comment les consommer
Fruits comment les consommer Хирургическое лечение неспецифического язвенного колита и болезни Крона. Неспецифический язвенный колит
Хирургическое лечение неспецифического язвенного колита и болезни Крона. Неспецифический язвенный колит Основы медицинской протозоологии. Тип простейшие. Представители классов споровики и инфузории
Основы медицинской протозоологии. Тип простейшие. Представители классов споровики и инфузории Қызылорда қаласы бойынша №3 қалалық емханада мектепке дейінгі балалардағы вакцина профилактиканы ұйымдастырудағы медбикенің рөлі
Қызылорда қаласы бойынша №3 қалалық емханада мектепке дейінгі балалардағы вакцина профилактиканы ұйымдастырудағы медбикенің рөлі Повреждение и гибель клеток и тканей: причины, механизмы, виды необратимого повреждения. Некроз. Апоптоз
Повреждение и гибель клеток и тканей: причины, механизмы, виды необратимого повреждения. Некроз. Апоптоз Дыхательная гимнастика
Дыхательная гимнастика Pneumonia. Currently, several types of pneumonia are distinguished
Pneumonia. Currently, several types of pneumonia are distinguished Қоғамдық денсаулық ғылым және оқыту пәні ретінде
Қоғамдық денсаулық ғылым және оқыту пәні ретінде Blood pressure. Measurement
Blood pressure. Measurement Әртүрлі жүйедегі бекітілістерді қолдана отырып алмалы конструкцияларды әзірлеу технологиясы
Әртүрлі жүйедегі бекітілістерді қолдана отырып алмалы конструкцияларды әзірлеу технологиясы Кизилунгач, ошкозон – ичак касалликлари
Кизилунгач, ошкозон – ичак касалликлари Основы эпидемиологии. (Лекция 5)
Основы эпидемиологии. (Лекция 5) Нарушения мышления: расстройства ассоциативного процесса. Патология суждений и умозаключений
Нарушения мышления: расстройства ассоциативного процесса. Патология суждений и умозаключений Економіка охорони здоров'я як наука і практика. Ціноутворення медичних послуг у стоматології
Економіка охорони здоров'я як наука і практика. Ціноутворення медичних послуг у стоматології