Содержание
- 2. АРТЕРИАЛЬНАЯ ГИПЕРТЕНЗИЯ- синдром повышения АД при «гипертонической болезни» и «симптоматических артериальных гипертензиях»
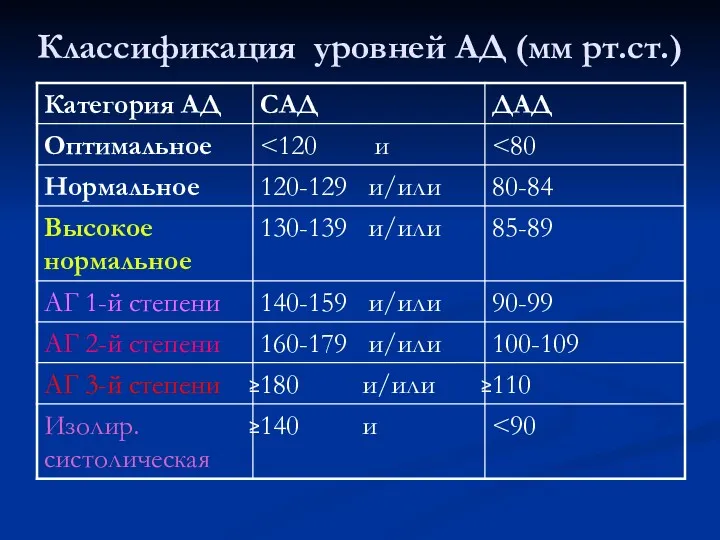
- 3. Классификация уровней АД (мм рт.ст.)
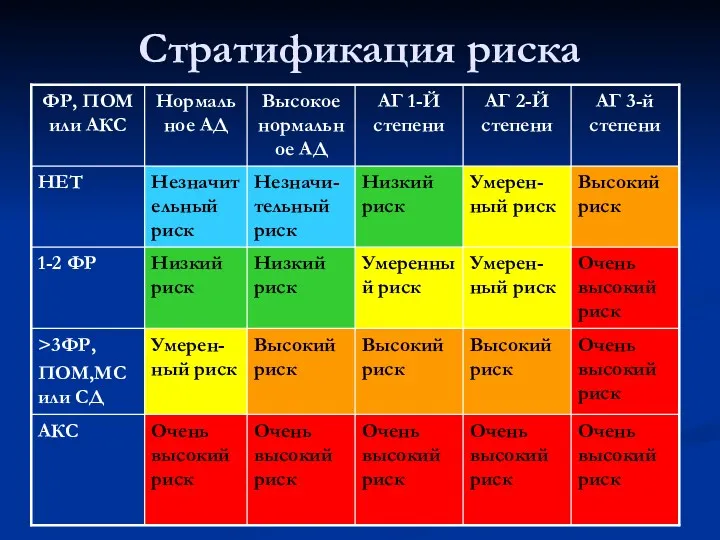
- 4. Стратификация риска
- 5. Оценка общего сердечно-сосудистого риска Модель Framingham- риск развития сердечно сосудистых осложнений в ближайшие 10 лет: Низкий
- 6. Факторы риска Уровень АД Уровень пульсового давления у пожилых Возраст(М>55лет, Ж>65лет) Курение Дислипидемия (Общий ХС>5.0 ммоль
- 7. Поражение органов - мишеней ГЛЖ ЭКГ признаки: Соколова-Лайона >38мм; Корнельское произведение>2440 мм*мс; ЭхоКГ признаки: ИММ ЛЖ
- 8. Ассоциированные клинические состояния ЦВБ: ишемический, геморрагический инсульт, ТИА; Заболевания сердца: ИМ, стенокардия, коронарная реваскуляризация, ХСН Поражения
- 9. Диагностика Диагностические мероприятия должны быть направлены на: Определение уровня АД; Выявление вторичных причин гипертензии; Оценку общего
- 10. Диагностические мероприятия включают в себя: Повторное измерение уровня АД; Сбор анамнеза; Физикальное обследование; Лабораторные и инструментальные
- 11. Установить причину АГ удается лишь у небольшой части пациентов - 5 - 10% взрослых лиц, страдающих
- 12. АГ, связанная с патологией почек Патология почек - наиболее частая причина вторичной АГ. Методы обследования: УЗИ
- 13. АГ при поражении почечных артерий Вазоренальная или реноваскулярная АГ - вторая по распространенности форма вторичной АГ,
- 14. Клинические признаки Внезапное развитие или ухудшение течения АГ; резистентность к медикаментозной терапии; систолический шум над брюшным
- 15. Диагностика УЗИ: разница в размере почек, превышающая 1,5 см - характерный признак вазоренальной АГ (у 60-70%
- 16. Диагностика спиральная КТ брюшная ангиография Катетеризация почечных вен с исследованием соотношения активности ренина в плазме крови
- 17. Лечение медикаментозная терапия ангиопластика и стентирование пораженных почечных артерий традиционное хирургическое лечение Длительная медикаментозная терапия при
- 18. Феохромоцитома Феохромоцитома - опухоль мозгового слоя надпочечников и хромаффинной ткани, редкая форма вторичной АГ (0,2-0,4% среди
- 19. Диагностика УЗИ надпочечников и парааортальной области (при размере опухоли от 1 см до 15 см) КТ
- 20. Лечение Хирургическое удаление феохромоцитом- единственный радикальный метод лечения этого заболевания. Перед операцией для коррекции АД используют
- 21. Первичный альдостеронизм При первичном гиперальдостеронизме (синдроме Конна) АГ развивается на фоне гиперпродукции альдостерона аденомой коры надпочечников
- 22. Клинические признаки АГ 2-3 степеней, резистентная к медикаментозной терапии мышечная слабость, парестезии, судороги, никтурия гипокалиемия (калий
- 23. Диагностика Определение содержания калия в плазме крови; Наличие изменений на ЭКГ; Определение концентрации альдостерона и АРП;
- 24. КТ или МРТ; флебография надпочечников; раздельная катетеризация вен надпочечников с определением концентрации альдостерона в крови, оттекающей
- 25. Лечение Хирургическое удаление альдостером у 50- 70% больных нормализует или значительно снижает АД. До хирургического удаления
- 26. Синдром и болезнь Иценко-Кушинга Избыточная продукция глюкокортикоидов корой надпочечников может быть обусловлена либо патологией самих надпочечников
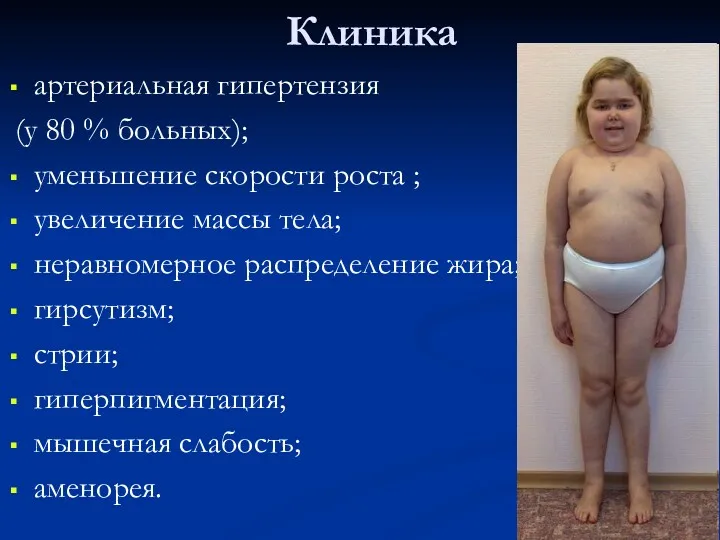
- 27. Клиника артериальная гипертензия (у 80 % больных); уменьшение скорости роста ; увеличение массы тела; неравномерное распределение
- 28. Диагностика клиническая картина заболевания (характерный внешний вид больного) исследование экскреции суммарных 17-оксикортикостероидов в суточной моче суточный
- 29. КТ или МРТ гипофиза и надпочечников; рентгенологическое исследование органов грудной клетки с целью обнаружения опухоли и
- 30. Лечение нейрохирургическое (транссфеноидальная аденомэктомия), лучевое (протонотерапия, γ-терапия), комбинированное (лучевая терапия в сочетании с односторонней или двусторонней
- 31. Коарктация аорты Коарктация аорты - врожденное органическое сужение аорты, чаще в зоне перешейка и дуги, относится
- 32. систолический шум на основании сердца и со спины в межлопаточном пространстве слева; Ангиография; МРТ. Лечение хирургическое.
- 33. Лекарственная форма АГ К лекарственным средствам, способным повысить АД относятся: стероидные и нестероидные противовоспалительные препараты, гормональные
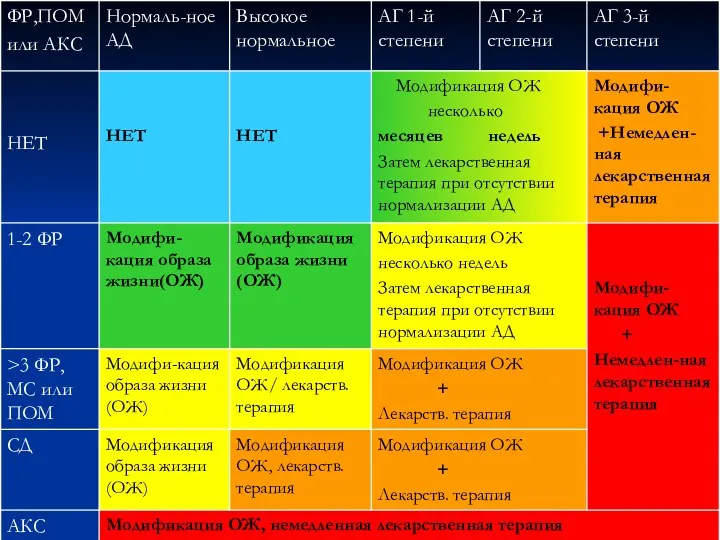
- 34. Цели терапии: Основная цель лечения - максимально снизить риск заболеваемости и смертности от сердечно-сосудистых заболеваний. Это
- 36. АД должно быть снижено до уровня менее 140/90 мм рт. ст. у всех пациентов с гипертензией.
- 37. Основные классы антигипертензивных препаратов: Тиазидные диуретики Антагонисты кальция Ингибиторы АПФ Блокаторы рецепторов к ангиотензину В-блокаторы
- 38. Условия, при которых одни препараты предпочтительнее других: Тиазидные диуретики Изолированная систолическая гипертензия ХСН Гипертензия у чернокожих
- 39. Дигидропиридиновые антагонисты Са Изолированная систолическая гипертензия Стенокардия ГЛЖ Атеросклероз коронарных и сонных артерий Беременность Гипертензия у
- 40. Ингибиторы АПФ ХСН Дисфункция ЛЖ ИМ Диабетическая и недиабетическая нефропатия ГЛЖ Атеросклероз сонных артерий Протеинурия/ микроальбуминурия
- 41. Антагонисты рецепторов ангиотензина ХСН ИМ Диабетическая нефропатия Протеинурия/ микроальбуминурия ГЛЖ Фибрилляция предсердий Метаболический синдром Кашель, индуцированный
- 42. Диуретики (антиальдостероновые): ХСН ИМ Петлевые диуретики Последняя стадия почечных заболеваний ХСН
- 43. Другие классы антигипертензивных препаратов а1-адреноблокаторы, препараты центрального действия(а2-агонисты, модуляторы имидазолиновых рецепторов) часто используются как дополнительные и
- 45. Скачать презентацию






































 Опухоли головного и спинного мозга
Опухоли головного и спинного мозга Герпесвирусы
Герпесвирусы Шляхи модернізації дистанційної променевої терапії в Україні
Шляхи модернізації дистанційної променевої терапії в Україні Топографическая анатомия передней брюшной стенки. Хирургия грыж. (Лекция 4)
Топографическая анатомия передней брюшной стенки. Хирургия грыж. (Лекция 4) Рентгеновская семиотика
Рентгеновская семиотика Артриты у детей
Артриты у детей Туберкулез лимфатических узлов
Туберкулез лимфатических узлов Курсовая работа по Внутренним незаразным болезням
Курсовая работа по Внутренним незаразным болезням Тіршілікті сақтаудың стратегиялары
Тіршілікті сақтаудың стратегиялары Кислородотерапия. Компрессы животным
Кислородотерапия. Компрессы животным Туберкулезный менингит. Лекция 8
Туберкулезный менингит. Лекция 8 Жылдам дамитын пародонт қабынуы
Жылдам дамитын пародонт қабынуы Ортапедиялық стоматологияда қолданылатын қалыптық жадығаттар
Ортапедиялық стоматологияда қолданылатын қалыптық жадығаттар История медицинского халата
История медицинского халата Концепция минимальной интервенции в ортопедической стоматологии
Концепция минимальной интервенции в ортопедической стоматологии Гестационный диабет с позиции эндокринолога
Гестационный диабет с позиции эндокринолога Иппотерапия в работе с людьми с ДЦП. Специфика. Упражнения
Иппотерапия в работе с людьми с ДЦП. Специфика. Упражнения Осуществление сестринского ухода и реабилитационные мероприятия при решении комплекса проблем пациентов с хроническим гастритом
Осуществление сестринского ухода и реабилитационные мероприятия при решении комплекса проблем пациентов с хроническим гастритом Факторы риска возникновения парадонта и их устранение
Факторы риска возникновения парадонта и их устранение Диффузные болезни соединительной ткани у детей
Диффузные болезни соединительной ткани у детей свертывание
свертывание Ассистенция при операции по поводу маточного кровотечения
Ассистенция при операции по поводу маточного кровотечения Язвенная болезнь желудка и двенадцатиперстной кишки
Язвенная болезнь желудка и двенадцатиперстной кишки Репродуктивті және жыныс жүйесінің дамуының бұзылу синдромы
Репродуктивті және жыныс жүйесінің дамуының бұзылу синдромы Острая ревматическая лихорадка
Острая ревматическая лихорадка Язвенная болезнь
Язвенная болезнь Болезнь Марека у птиц отряда куриных
Болезнь Марека у птиц отряда куриных Введение в хирургию
Введение в хирургию