Содержание
- 2. Методы лучевой диагностики при исследовании опорно-двигательного аппарата Показанuя для выnoлненuя рентгенографии Диагностика доброкачественных и злокачественных новообразований
- 3. Показания для прuменения КТ при исследовании опорно-двuгательного аппарата 1. Выявление начальных проявлений деструкции при неопластических и
- 4. Показания для прuменения КТ при исследовании опорно-двuгательного аппарата 6. Определение топографо-анатомических взаимоотношений неизмененной кости, сосудов, окружающих
- 5. Показания для nрuменения УЗИ при исследовании оnoрно-двuгаmeльного аппарата 1. Диагностика остеомиелита на основании оценки состояния надкостницы,
- 6. Показания для nрuменения УЗИ при исследовании оnoрно-двuгаmeльного аппарата 7. Диагностика травматических и дистрофических изменений мышц, сухожильно-связочного
- 7. Показания для nрuменения МРТ при исследоваиии оnорно-двигаmeльиого аппарата 1. Широкое использование в артрологии для одновременной визуализации
- 8. Показания для nрuменения МРТ при исследоваиии оnорно-двигаmeльиого аппарата 5. Генерализованные и локальные патологические процессы в костном
- 9. Показания для прuменения остеосцинтuграфии при исследовании опорно-двигательного аппарата Диагностика первичных и вторичных опухолей скелета. Диагностика воспалительных
- 10. Состояния/заболевания, приводящие к остеолитическим процессам Остеобластокластома, ювенильная костная киста, аневризматическая киста, хондробластома, энхондрома, не оссифицированная фиброма/
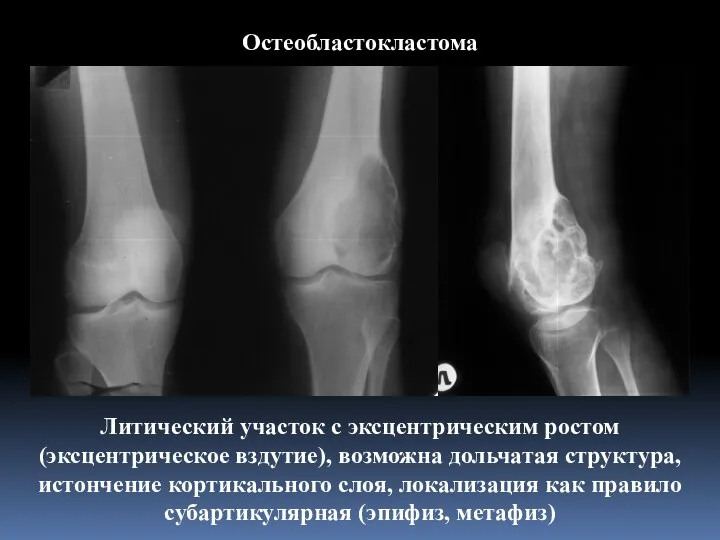
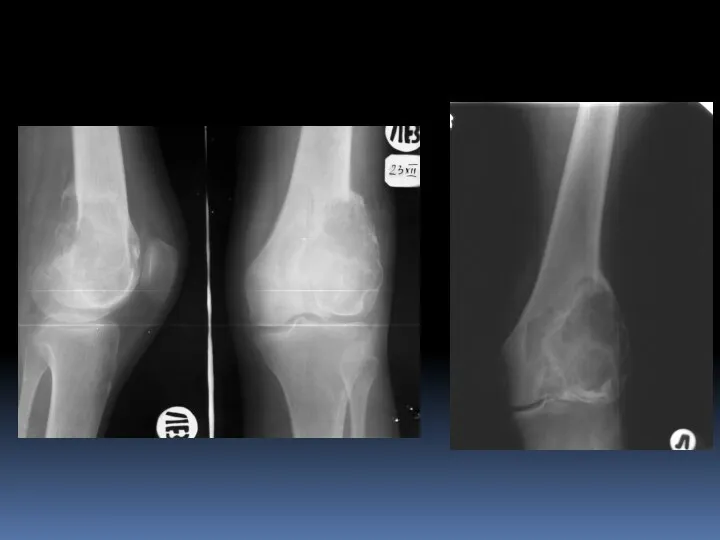
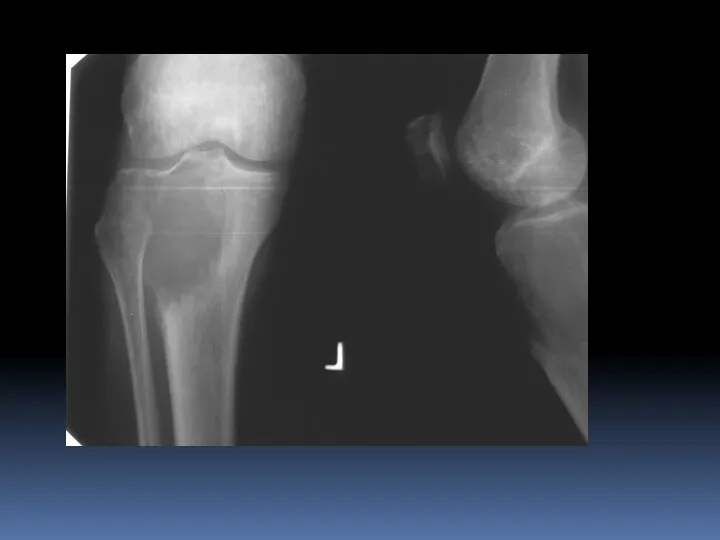
- 11. Остеобластокластома В иностранной литературе – гигантома, остеокластома. Опухоль собственно костной ткани, существующая как в доброкачественном, так
- 12. Методы исследования: Рентгенография Компьютерная томография – кортикальная деструкция, патологический перелом, оценка степени минерализации опухоли, постконтрастное повышение
- 13. Остеобластокластома Литический участок с эксцентрическим ростом (эксцентрическое вздутие), возможна дольчатая структура, истончение кортикального слоя, локализация как
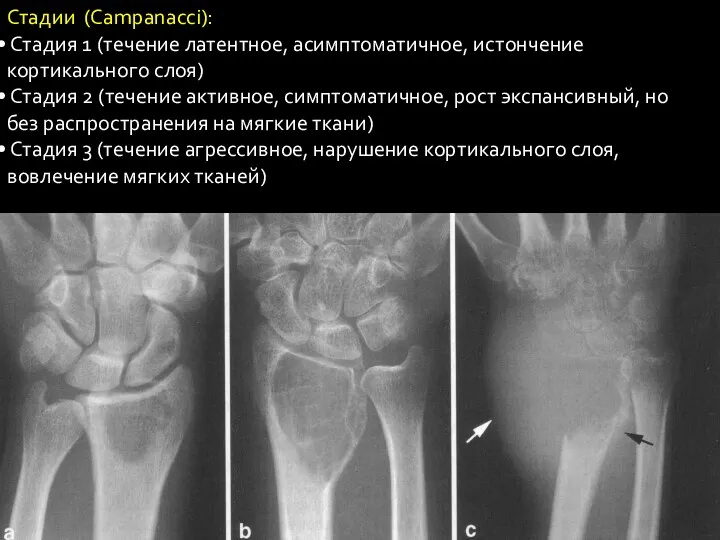
- 18. Стадии (Сampanacci): Стадия 1 (течение латентное, асимптоматичное, истончение кортикального слоя) Стадия 2 (течение активное, симптоматичное, рост
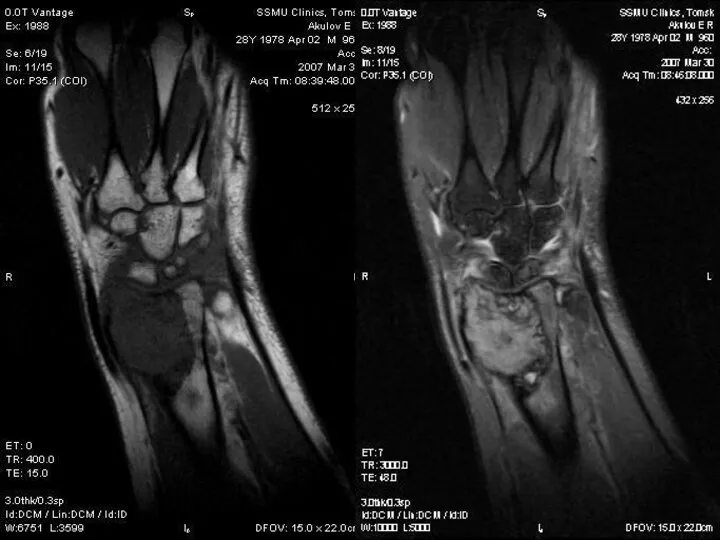
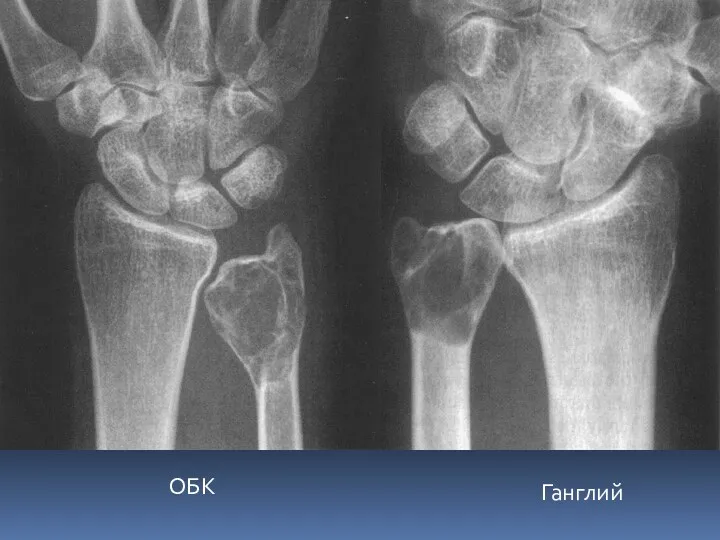
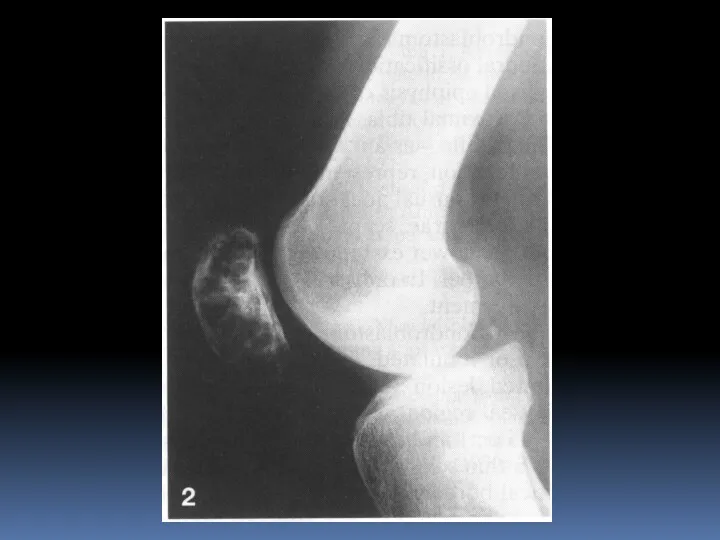
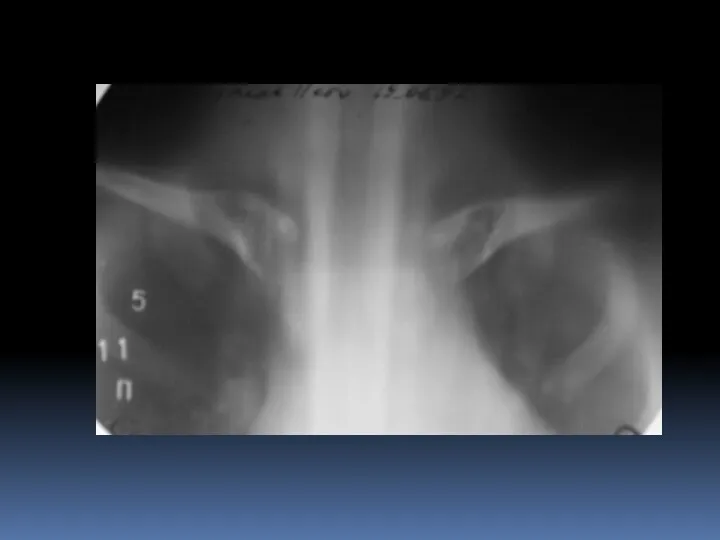
- 19. Ганглий ОБК
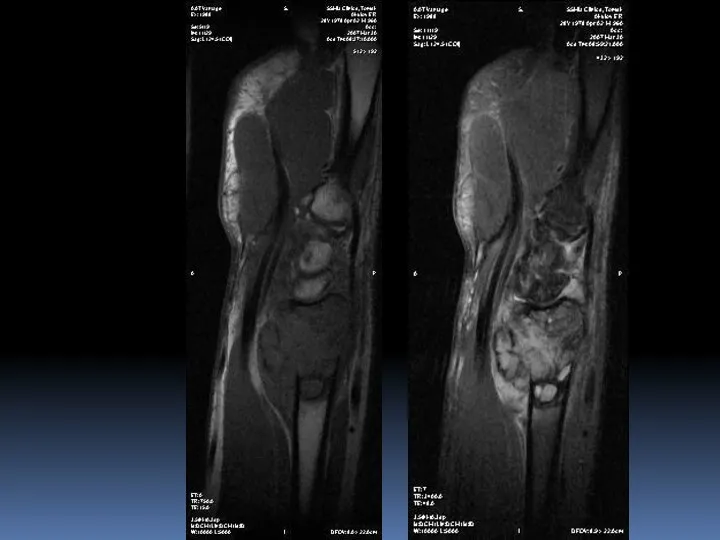
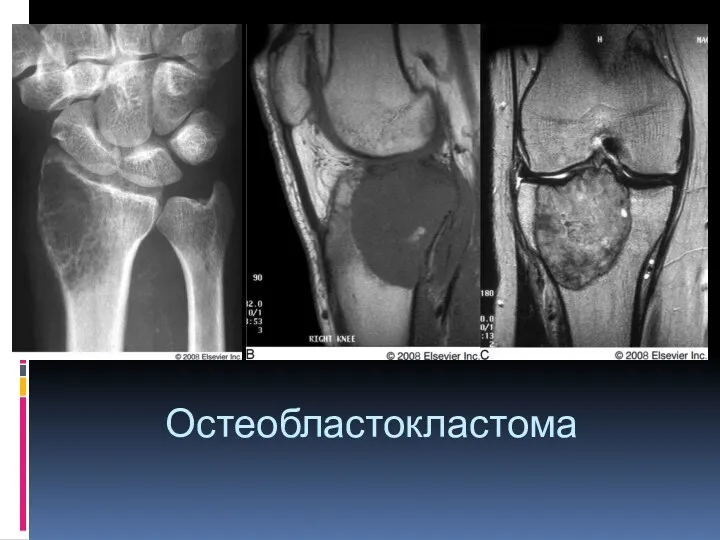
- 20. Остеобластокластома
- 21. Ювенильная костная киста Эпидемиология 1-е и 2-е десятилетия жизни. Пик частоты в возрасте 13 лет •
- 22. Данные методов визуализации Локализация Метафиз и метадиафи (реже в диафизе) длинных трубчатых костей. Чаще – проксимальная
- 23. Данные методов визуализации Отсутствие контрастного усиления внутри поражения • Возможно усиление сигнала по периферии кисты •
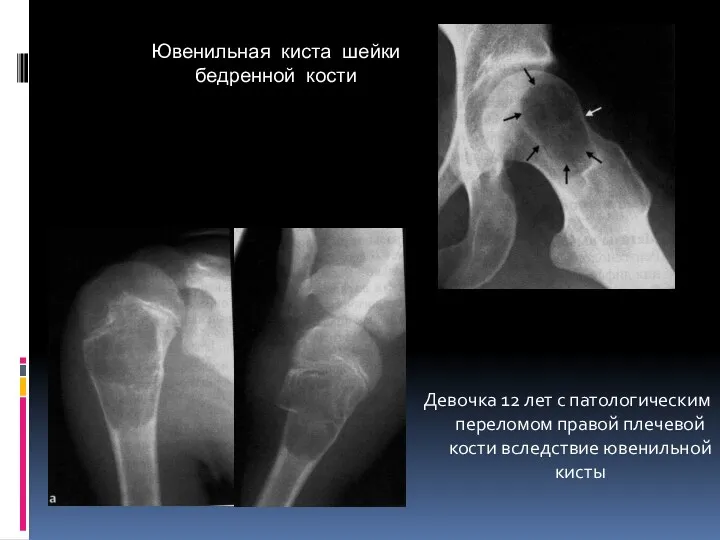
- 24. Ювенильная киста шейки бедренной кости Девочка 12 лет с патологическим переломом правой плечевой кости вследствие ювенильной
- 25. Дифференциальная диагностика Аневрuзматическая киста кости Гигантоклеточная опухоль Фиброзная дисnлазия Липома пяточной кости - Более эксцентричное расположение
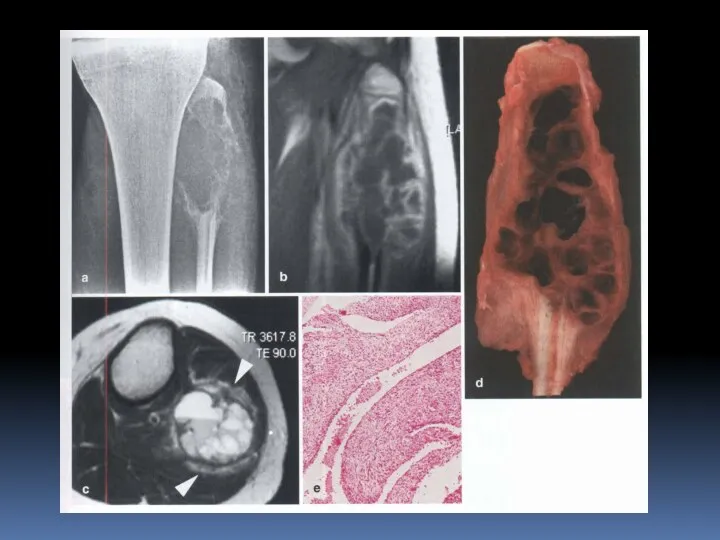
- 26. Аневризматическая костная киста Поражает преимущественно детей и подростков (90% пациентов в возрасте до 20 лет). Полость,
- 27. Аневризматическая костная киста. Первичная или вторичная после травмы или ассоциированная с доброкачественными или злокачественными опухолями или
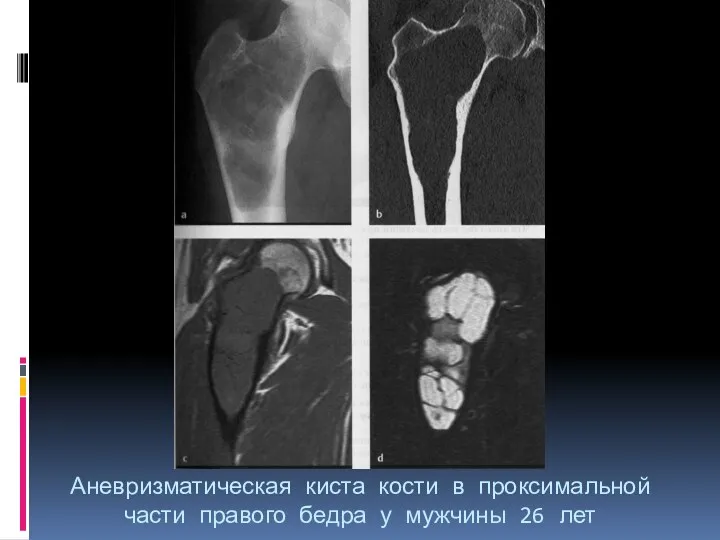
- 28. Аневризматическая киста кости в проксимальной части правого бедра у мужчины 26 лет
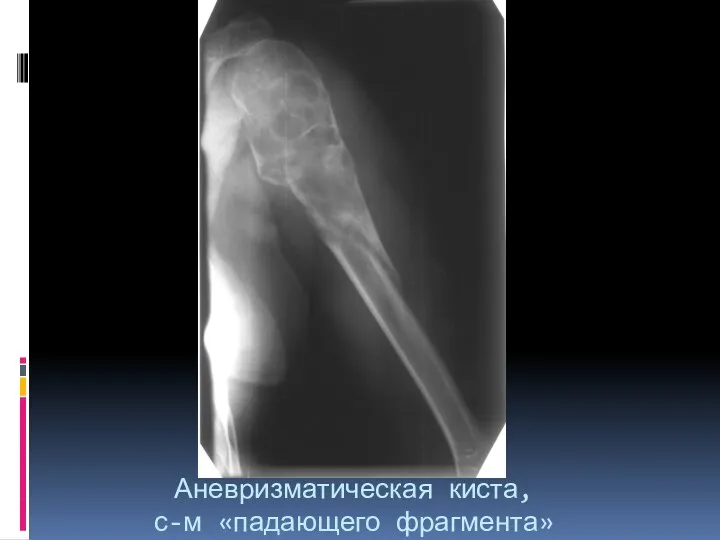
- 29. Аневризматическая киста, с-м «падающего фрагмента»
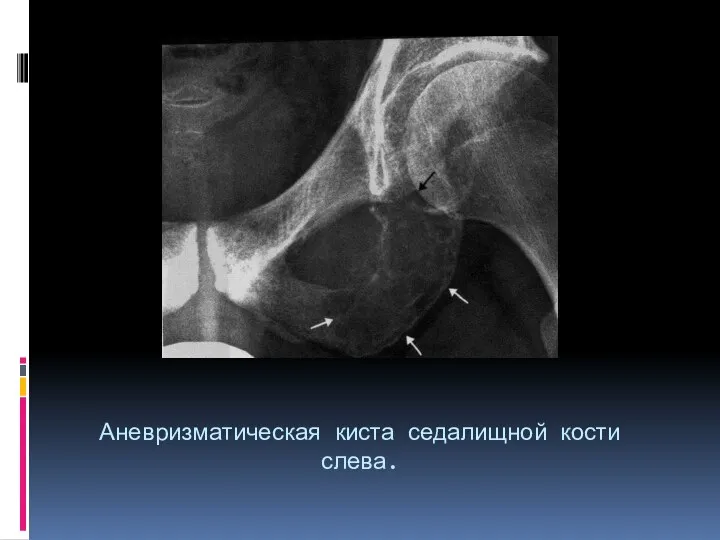
- 31. Аневризматическая киста седалищной кости слева.
- 32. Аневризматическая костная киста МРТ Гипоинтенсивное в Т1-ВИ • Выраженная гиперинтенсивность в Т2-ВИ • МР-сигнал может быть
- 34. Дифференциальная диагностика Простая киста кости Гuгантоклеточная опухоль Неостеогенная фиброма _ Часто неотличимы при рентгенографии _Возможен уровень
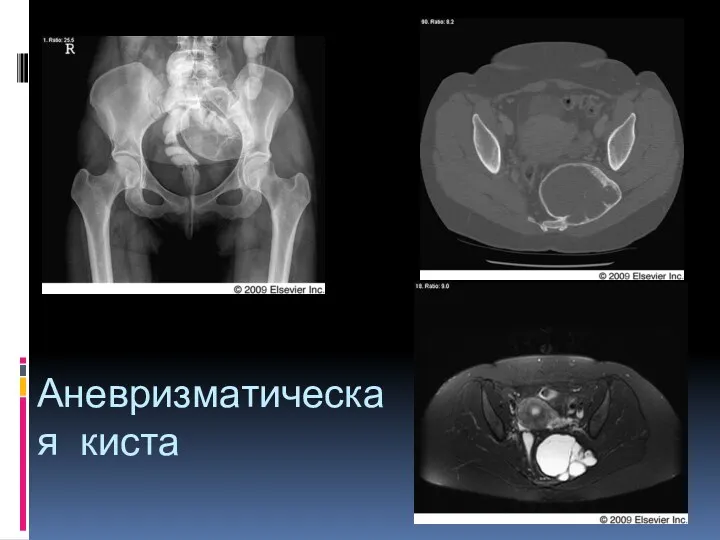
- 35. Аневризматическая киста
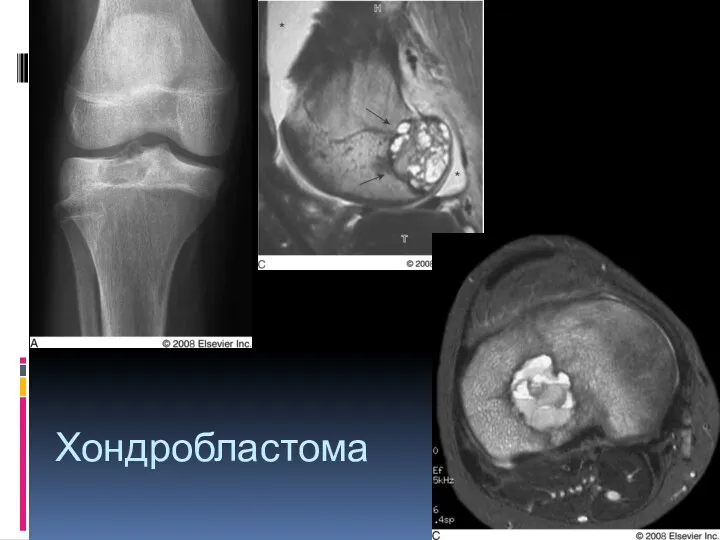
- 36. Хондробластома-эпифизарная хондробластома, опухоль Кодмена. Образуется из хондробластов. Локализация – эпифизы длинных трубчатых костей, реже – метафиз.
- 37. Хондробластома
- 41. РЕВМАТОИДНЫЙ АРТРИТ Рентгеновская компьютерная томография
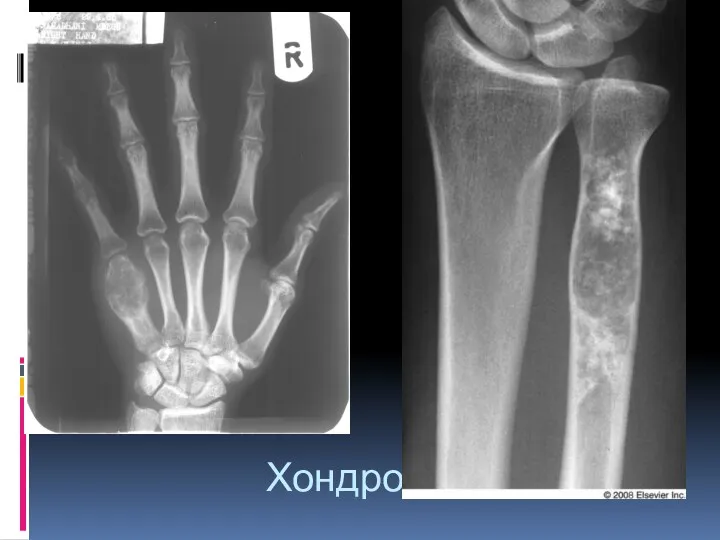
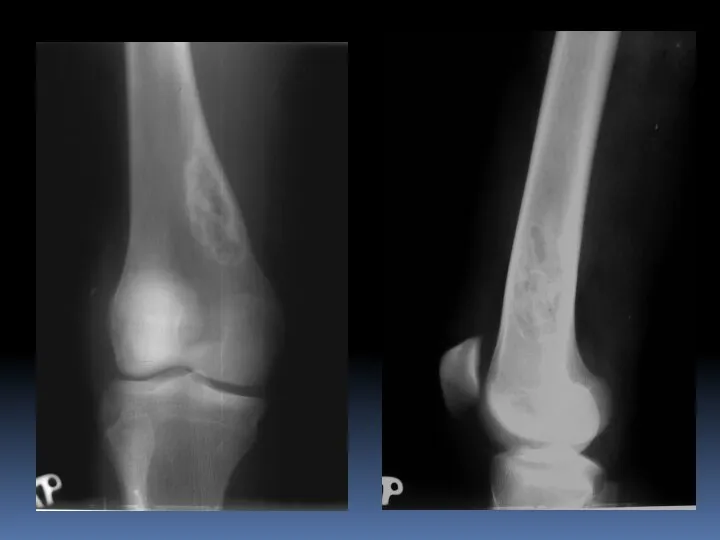
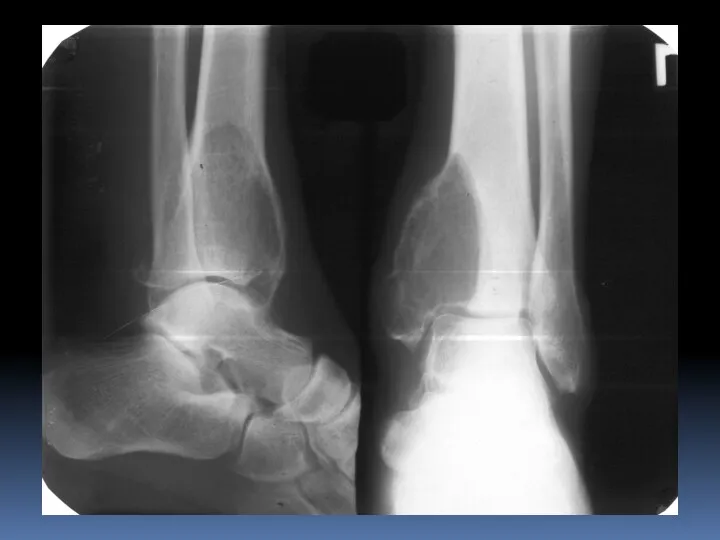
- 42. Хондрома (энхондрома и экхондрома). Доброкачественная опухоль, имеющая строение гиалинового хряща. Локализация: Мелкие и длинные трубчатые кости
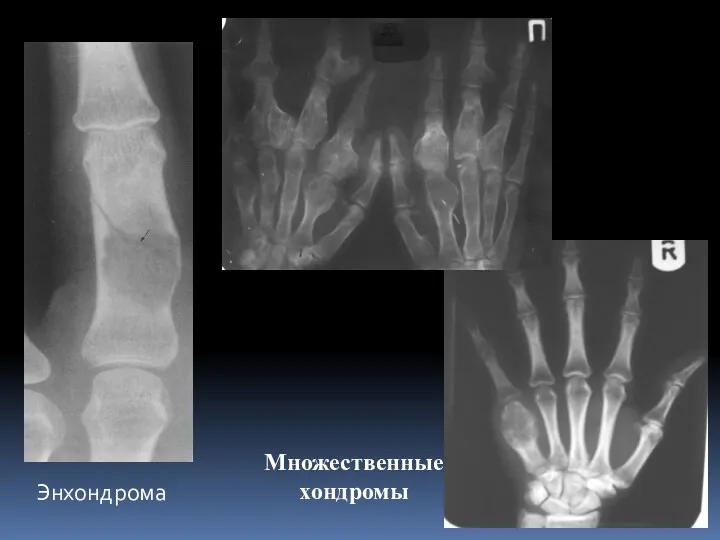
- 43. Энхондрома Множественные хондромы
- 44. Хондрома
- 45. Фиброзная дисплазия Врожденная несостоятельность костной ткани (остановка развития кости в фазу развития соединительной ткани –нарушение оссификации).
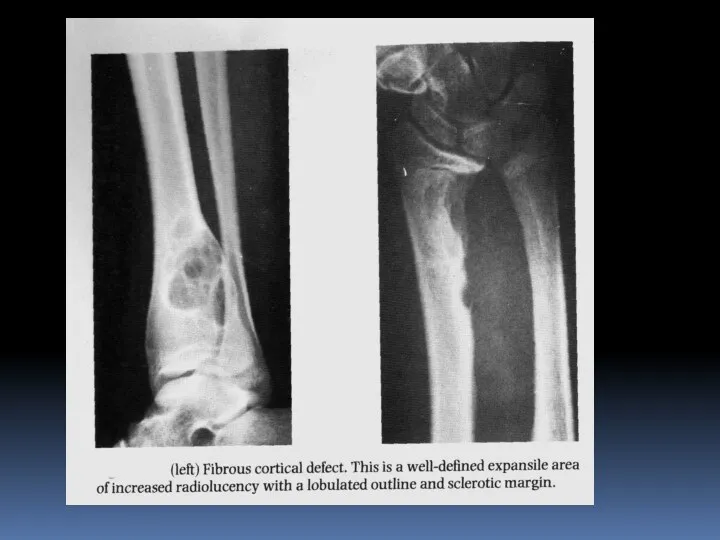
- 46. Фиброзная дисплазия подразделяется на фиброзный корковый дефект, фиброзную дисплазию, не оссифицированную фиброму кости. Фиброзный корковый дефект
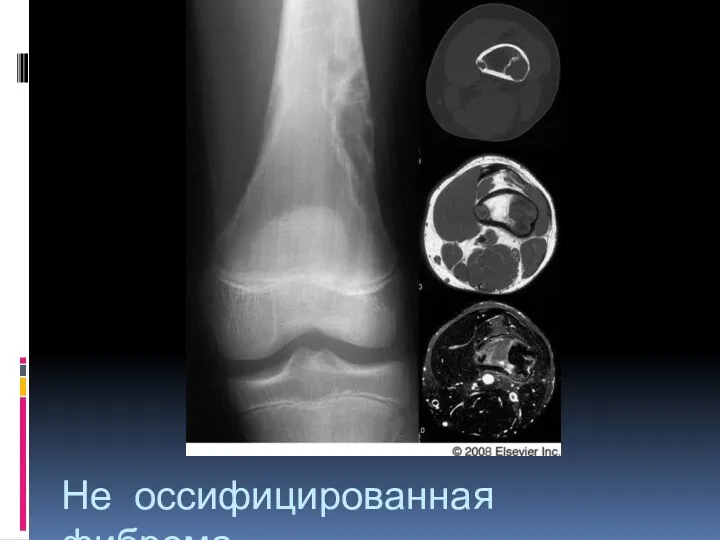
- 50. Не оссифицированная фиброма
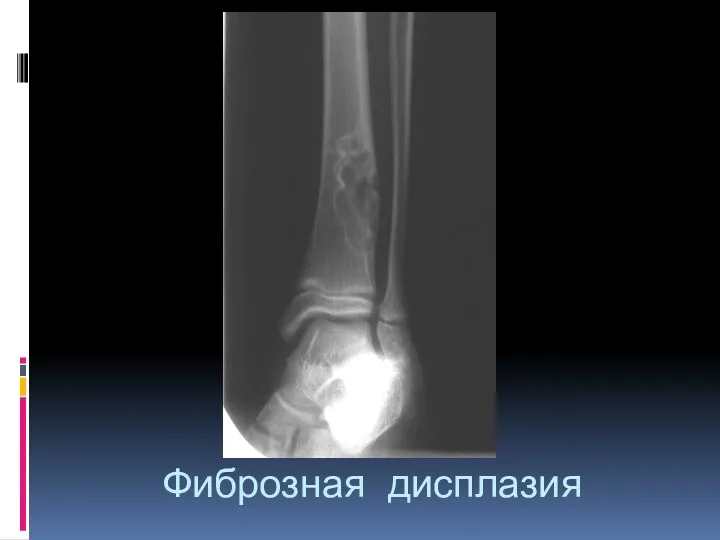
- 51. Фиброзная дисплазия
- 52. Семейная метафизарная дисплазия (б-нь Pyle). Расширение метафизов и прилежащих диафизов, чаще в коленях, кистях, медиальных ключицах,
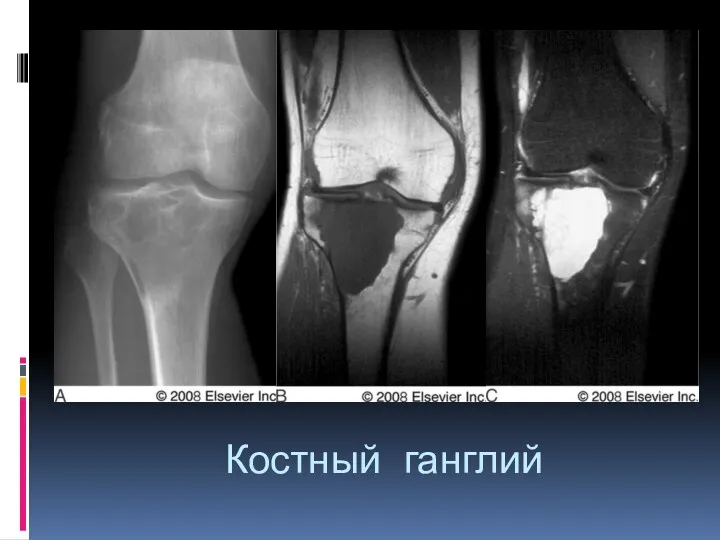
- 56. Костный ганглий Кистоподобное образование, возникающее в результате мукоидной дегенерации внутрикостных элементов соединительной ткани. Содержит желеобразное содержимое.
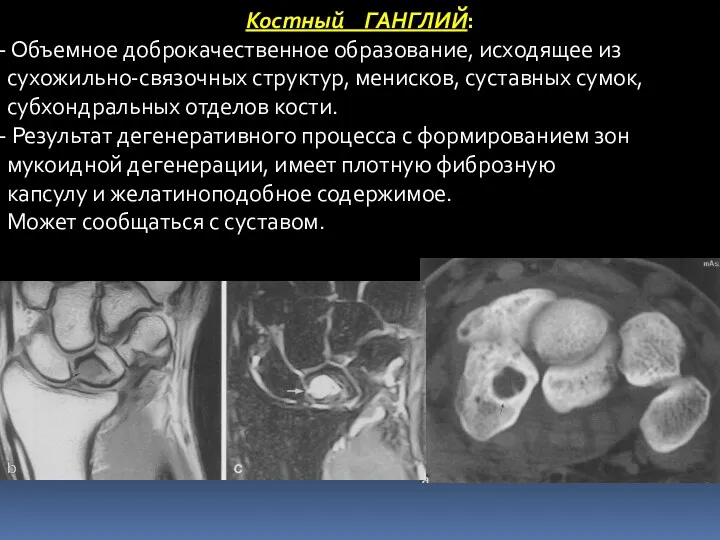
- 57. Костный ГАНГЛИЙ: Объемное доброкачественное образование, исходящее из сухожильно-связочных структур, менисков, суставных сумок, субхондральных отделов кости. Результат
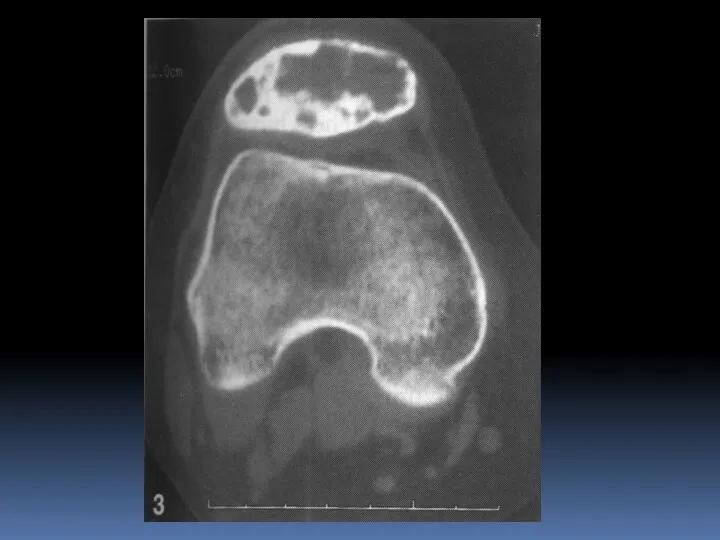
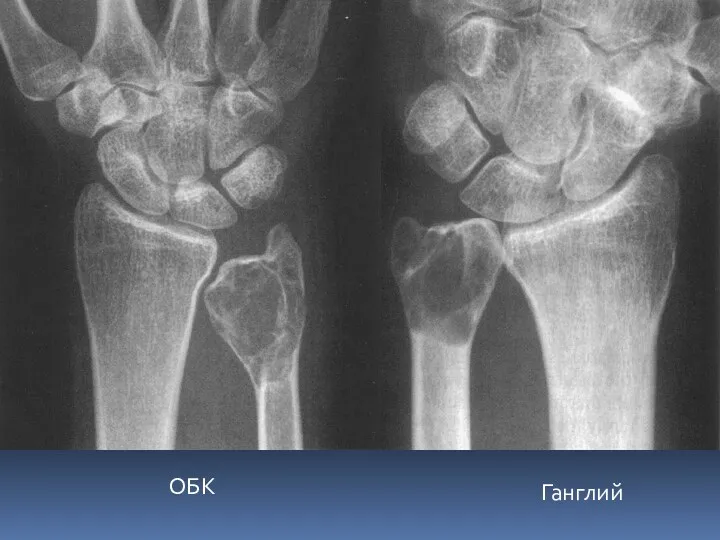
- 58. Ганглий ОБК
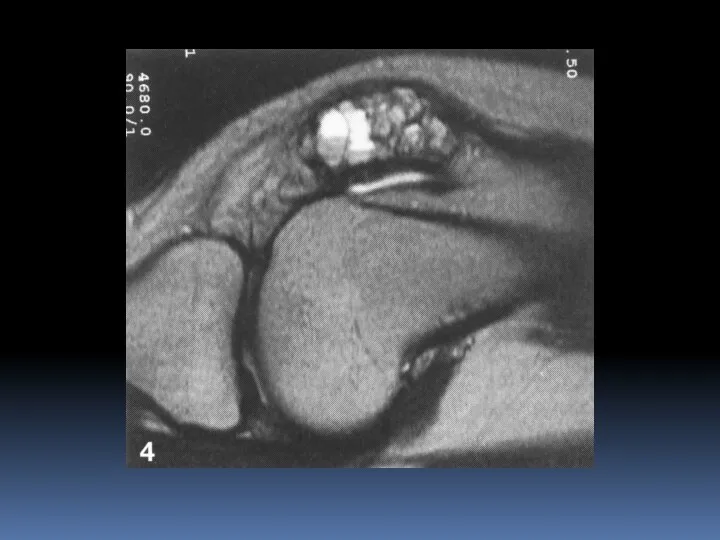
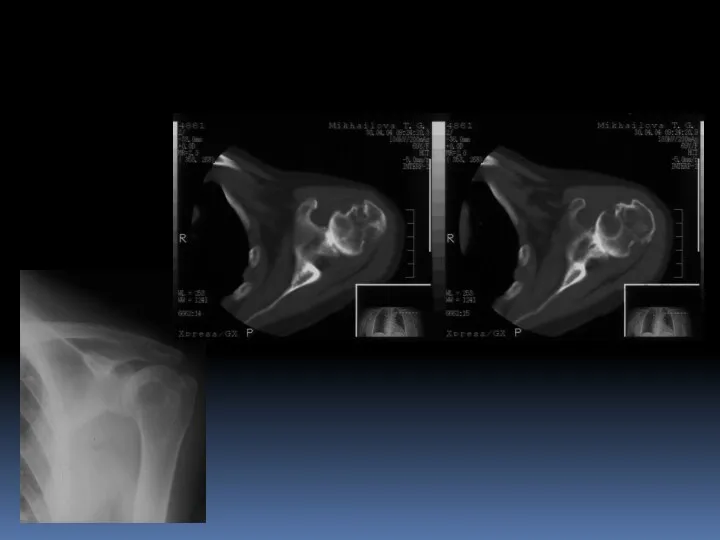
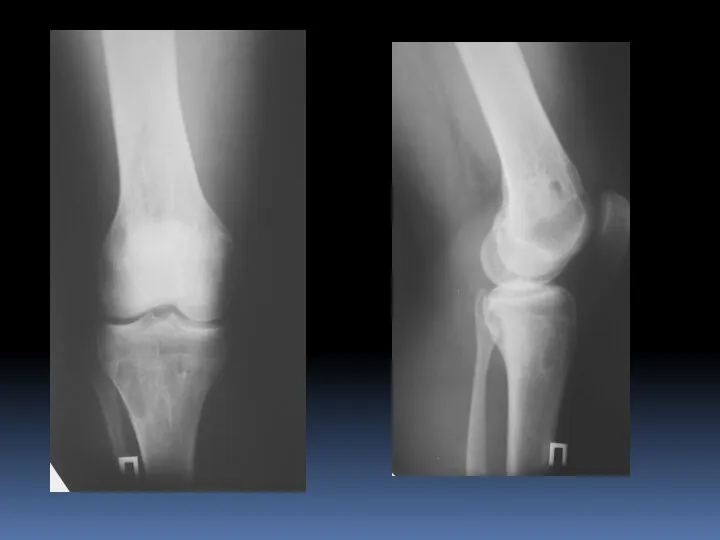
- 59. Костный ганглий
- 60. Хондромиксоидная фиброма . Образуется из хрящевой, фиброзной ткани и мукоидной субстанции Локализация – длинные трубчатые кости,
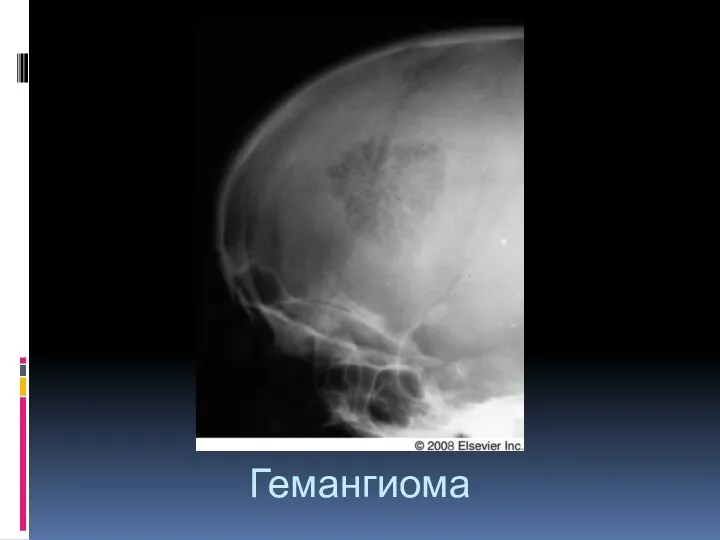
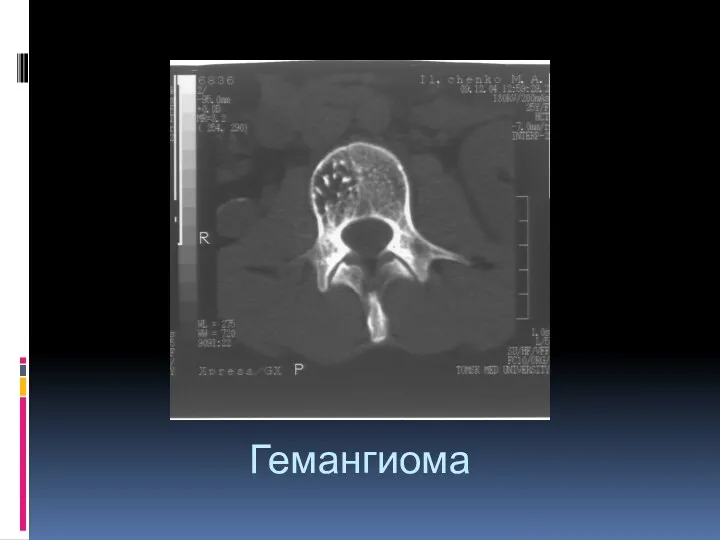
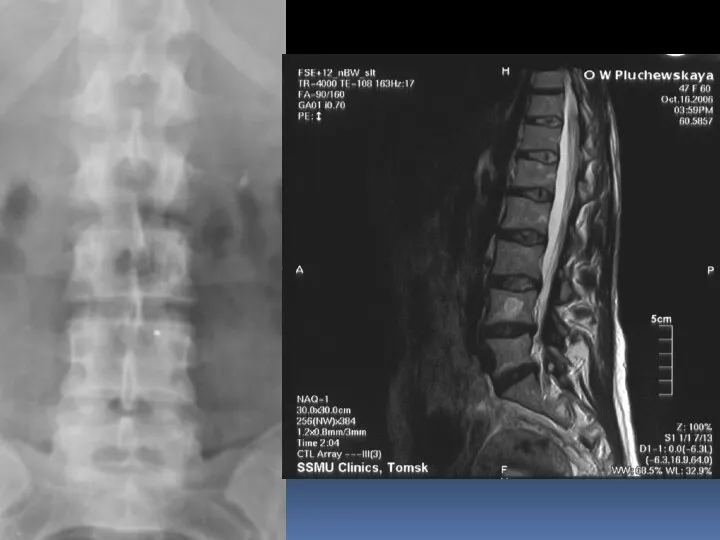
- 62. Гемангиома. Доброкачественная опухоль не остеогенного происхождения, возникающая из сосудистых элементов красного костного мозга. Тонкостенные сосуды и
- 63. Гемангиома
- 64. Гемангиома
- 65. Особенности гемангиомы в позвоночнике: Рассматривается как жиросодержащая опухоль, за счет экстраоссального жирового компонента, содержит метгемоглобин. МРТ
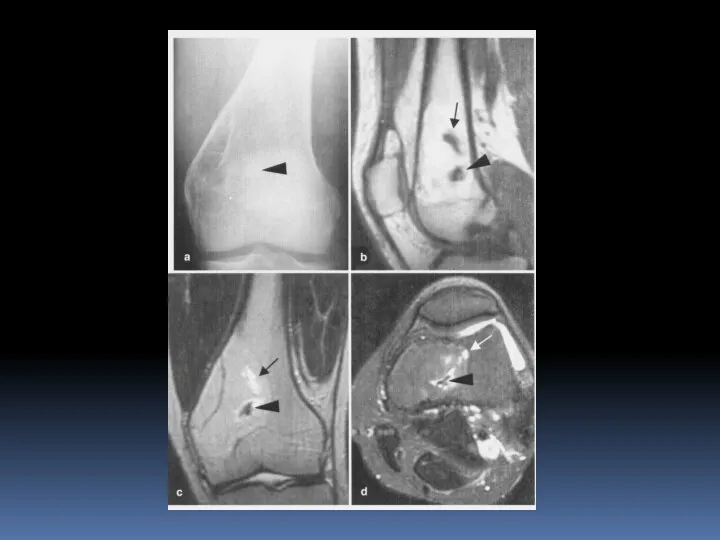
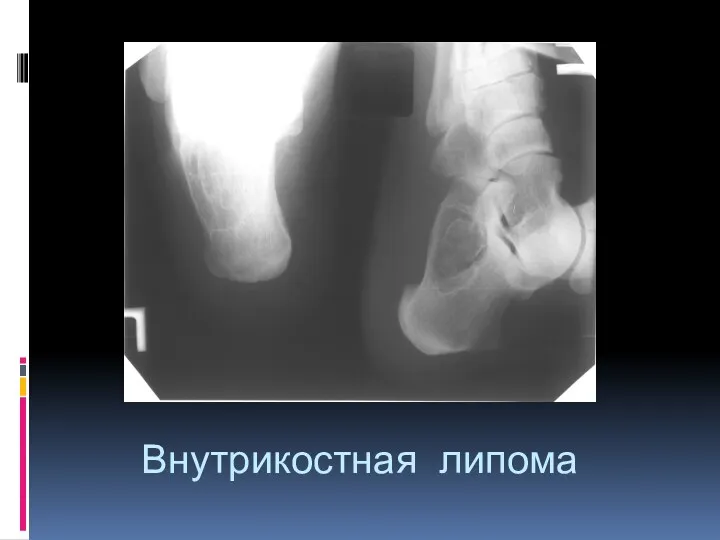
- 67. Внутрикостная липома 0,1-2,5% всех костных опухолей. Локализация – губчатое вещество, трубчатые кости – метафиз, губчатые кости.
- 69. Внутрикостная липома
- 70. Родионов - липома
- 71. Туберкулезный остит Туберкулезный остит - гранулематозное поражение, окруженное лимфоцитами и полиморфолейкоцитами, с последующим формированием казеозных фокусов,
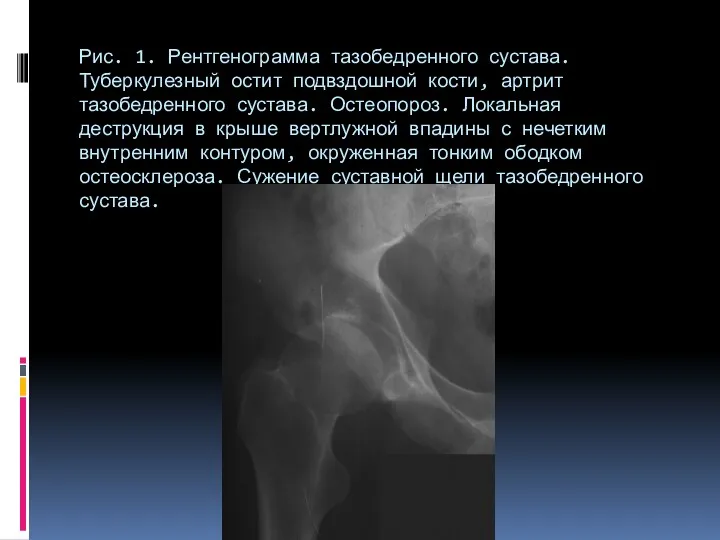
- 72. Туберкулезный остит Рентгенография . Очаг литической деструкции . Форма - округлая или овальная, 1 - до
- 73. Рис. 1. Рентгенограмма тазобедренного сустава. Туберкулезный остит подвздошной кости, артрит тазобедренного сустава. Остеопороз. Локальная деструкция в
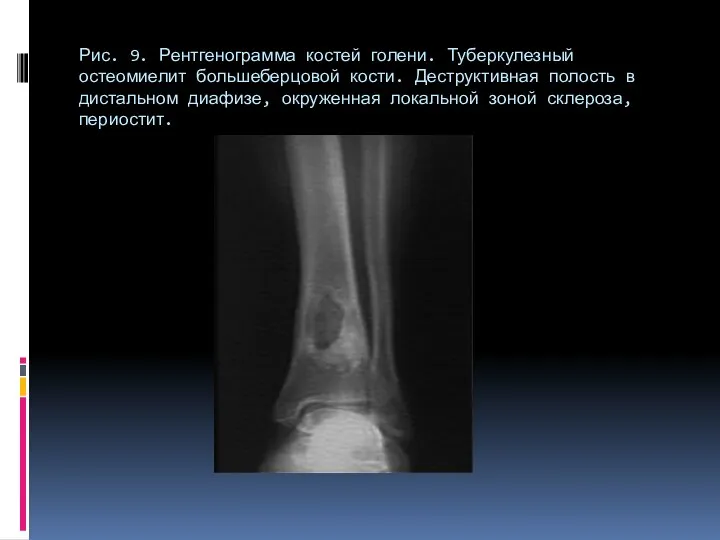
- 74. Рис. 9. Рентгенограмма костей голени. Туберкулезный остеомиелит большеберцовой кости. Деструктивная полость в дистальном диафизе, окруженная локальной
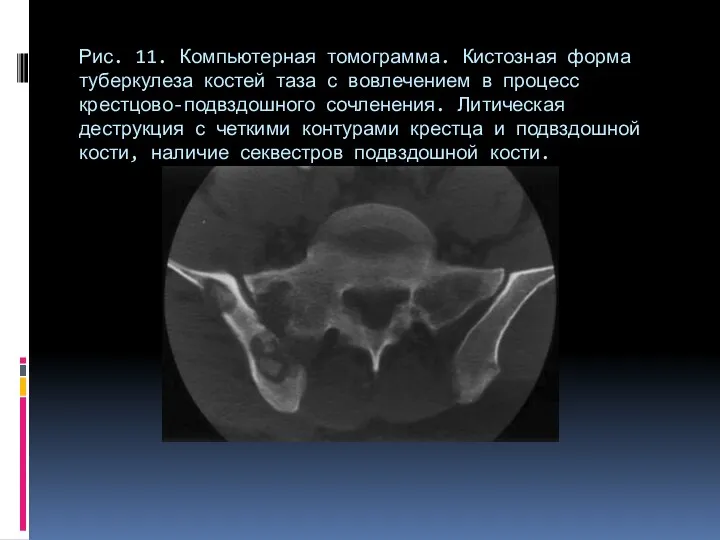
- 75. Рис. 11. Компьютерная томограмма. Кистозная форма туберкулеза костей таза с вовлечением в процесс крестцово-подвздошного сочленения. Литическая
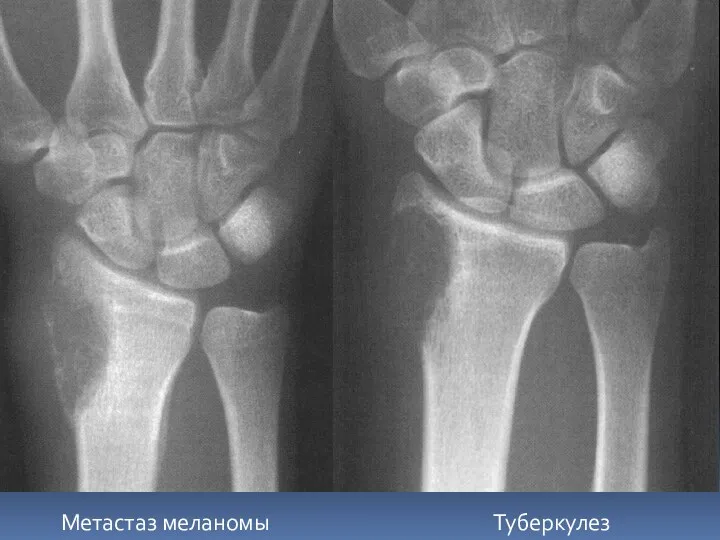
- 76. Метастаз меланомы Туберкулез
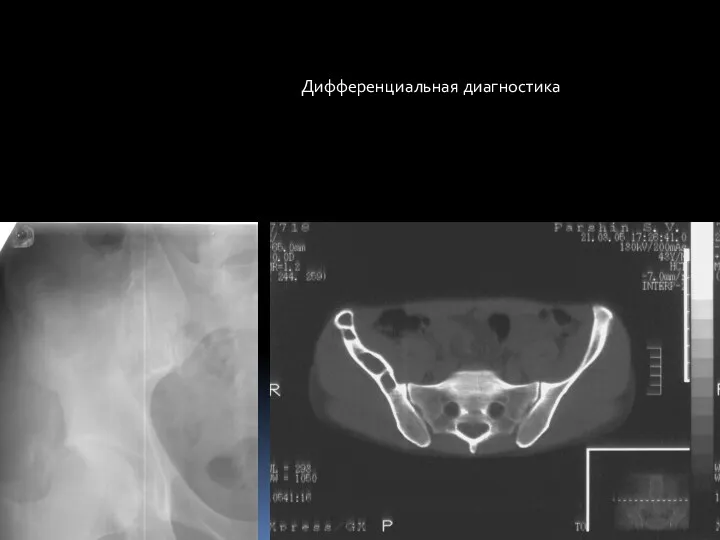
- 77. Дифференциальная диагностика
- 78. Хронический рецидивирующий многоочаговый остеомиелит(ХРМО) ХРМО - множественные асептические очагами в костной системе и длительныое течением с
- 79. Хронический рецидивирующий многоочаговый остеомиелит Не менее 2 очагов (в среднем 4 очага). Уменьшение очагов у пациентов
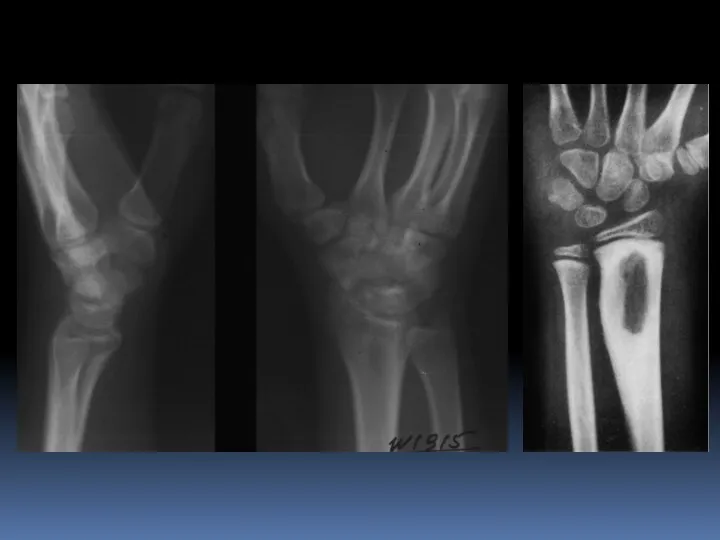
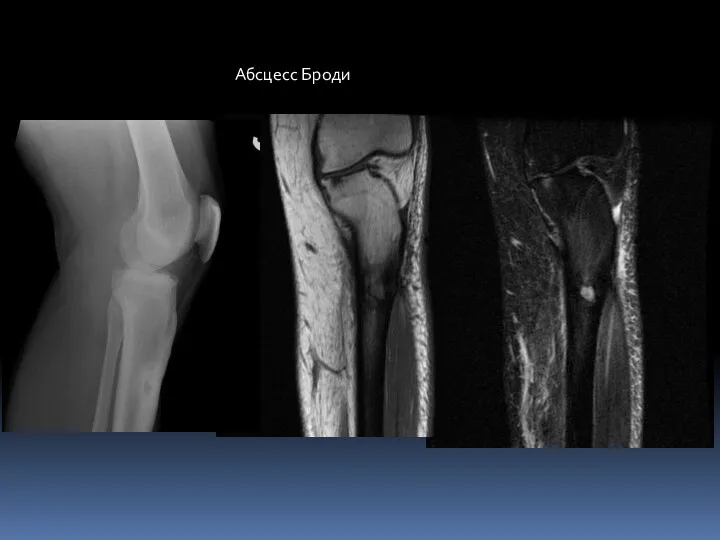
- 81. Абсцесс Броди. Локализованный тип подострого или хронического остеомиелита, как правило, вызываемый стафилококком. Описан в 1832 г.
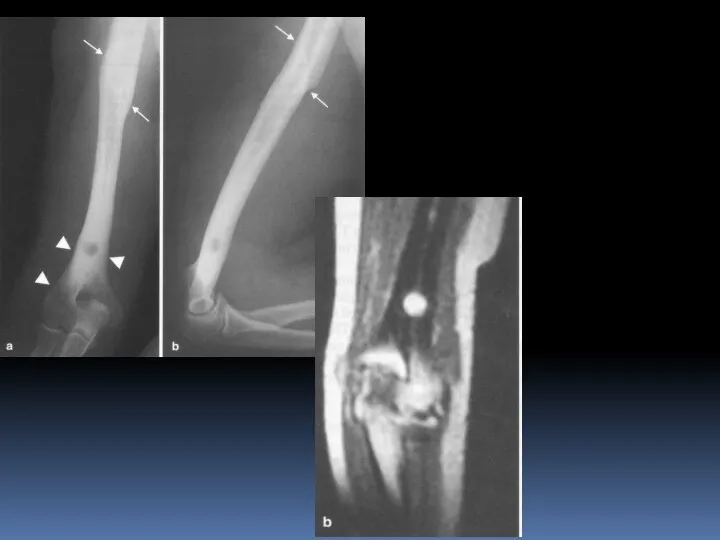
- 83. Абсцесс Броди
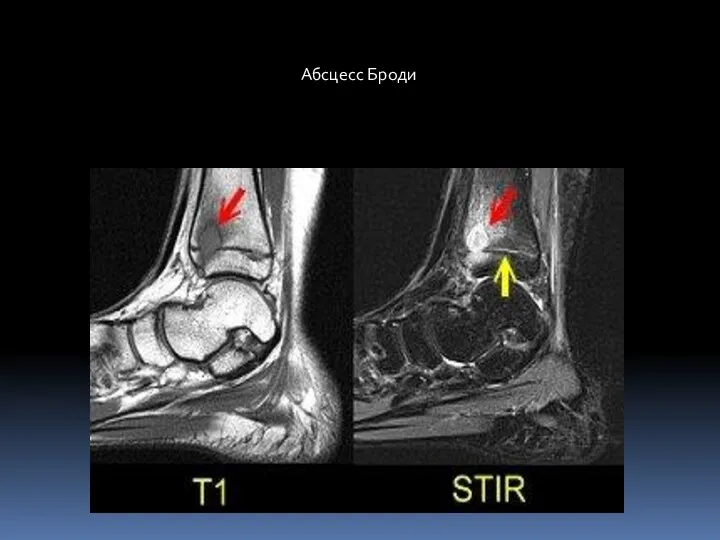
- 85. Абсцесс Броди
- 86. Гистиоцитоз- Эозинофильная гранулема, болезнь Хенда-Щюллера-Кристчена, болезнь Леттерера-Зиве. Заболевание пограничное с гемобластозами. Гистиоцитраные и эозинофильные инфильтраты. Существует
- 88. Гистиоцитозы. Дифференциальная диагностика Миеломная болезнь Лимфома кости Метастазы Туберкулезный остит Абсцесс Броди
- 89. Миеломная болезнь Злокачественная пролиферация моноклональных В-лимфоцитов в красном костном мозге, Сформированные инфильтраты замещают собой красный костный
- 91. Миеломная болезнь Солитарная м-ма: литическая деструкция, ландкартообразной формы, относительно четкие наружные контуры, возможно наличие септальных линий.
- 92. Миеломная болезнь КТ- подтверждает наличие деструкции пораженного участка скелета. МРТ - очагами низкого сигнала в Т1
- 93. Лимфома кости Возникает в любом возрасте, пик частоты: 5-7-е десятилетия жизни. Первичная лимф ома кости встречается
- 94. Данные методов визуализации Рентгенография. Метафиз или диафиз длинных трубчатых костей. Вторичная лимфома кости - преимущественно позвоночник
- 97. Дифференциальная диагностика Если установлено основное заболевание (диссеминированная лимфома), диференциальная диагностика не вызывает затруднений. Метастазы мелкоклеточных опухолей
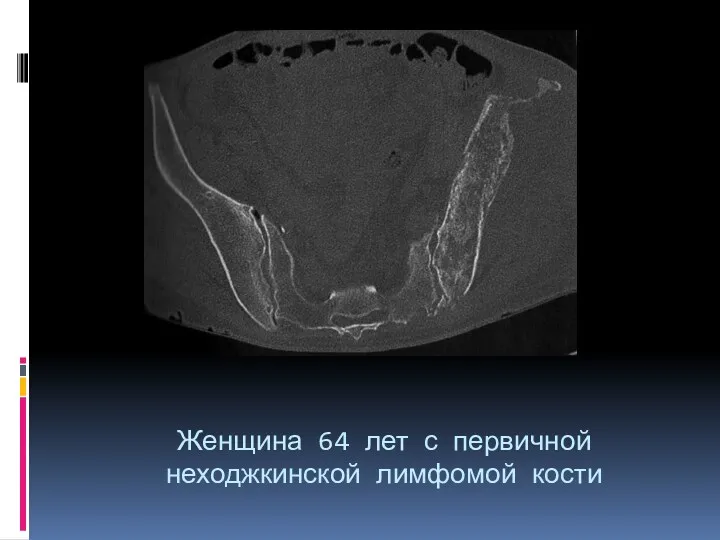
- 98. Женщина 64 лет с первичной неходжкинской лимфомой кости
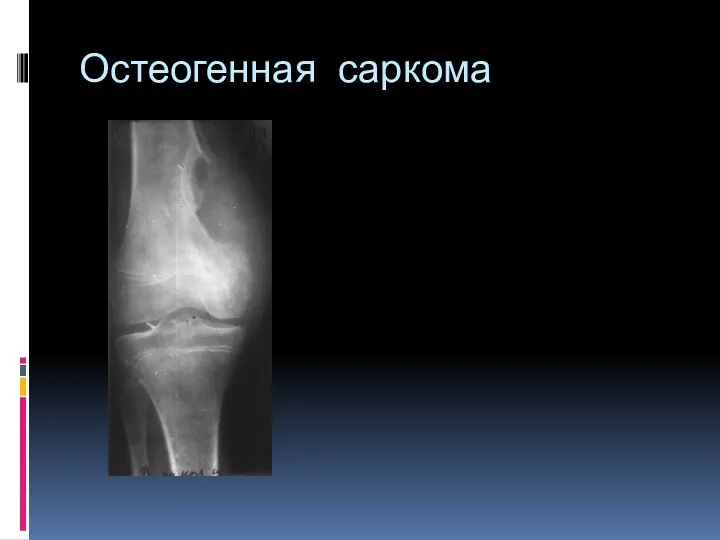
- 99. Остеогенная саркома остеолитическая и остоебластическая. Локализация зона активного роста – метафиз, метадиафиз длинных трубчатых костей. Изолированно
- 100. Остеогенная саркома
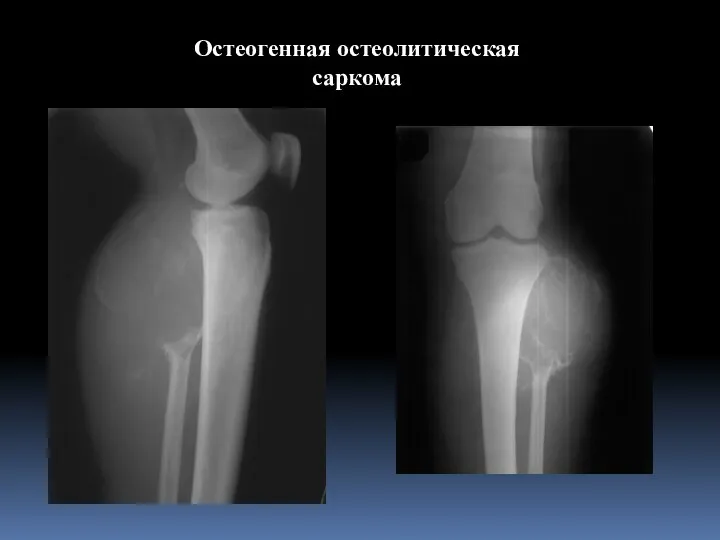
- 101. Остеогенная остеолитическая саркома
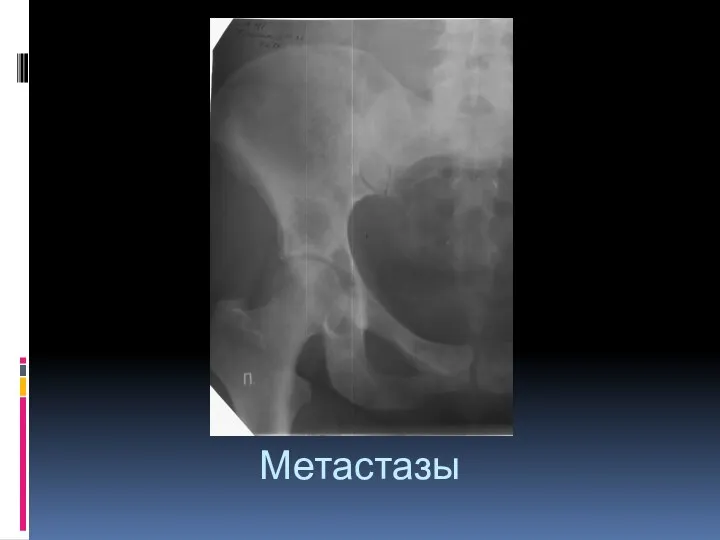
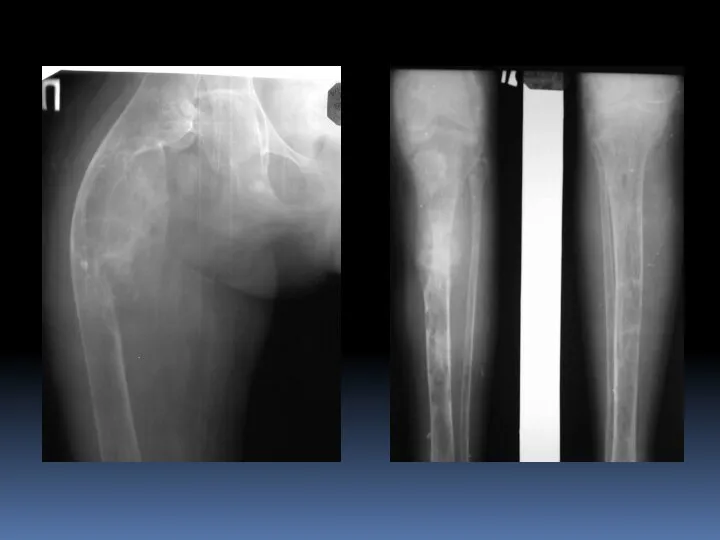
- 102. Метастазы Чаще множественные, 10% - одиночные. Локализация – аксиальный скелет (позвоночник, кости таза),реже - периферический. Первоначально
- 104. Метастазы
- 106. Клинические аспекты ~ Типичные проявления Обычно протекает бессимптомно • Часто манифестирует в виде патоло- гического перелома
- 107. Клинические аспекты Типичные проявления Нехарактерны • Болевой синдром • Припухлость. Методы лечения Кюретаж и трансплантация губчатой
- 108. Клинические аспекты Типичные проявления Локальный болевой синдром • Возможны патологические переломы • Системные симптомы при вторичной
- 109. Миелома кости Определение Возникает в 5-7-е десятилетии жизни. Формы : множественная Одиночная Поздняя диагностика. Болевой синдром
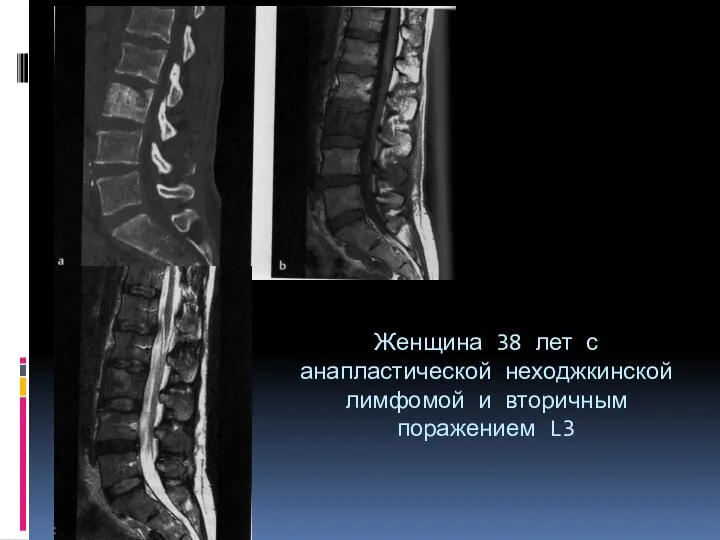
- 110. Женщина 38 лет с анапластической неходжкинской лимфомой и вторичным поражением L3
- 111. Данные методов визуализации ~ Рентгенологические признаки метафиз или диафиз длинных трубчатых костей. Вторичная лимфома кости обычно
- 113. Скачать презентацию



















































 Терминальное состояние: стадии, клиника, диагностика, критерии оценки тяжести состояния больного
Терминальное состояние: стадии, клиника, диагностика, критерии оценки тяжести состояния больного Абдомінальний ішемічний синдром. Тема 05
Абдомінальний ішемічний синдром. Тема 05 Нутритивная поддержка в хирургии. Обзор современных клинических рекомендаций
Нутритивная поддержка в хирургии. Обзор современных клинических рекомендаций История изучения сердечно-сосудистой системы
История изучения сердечно-сосудистой системы Учение о биосфере. Ноосфера. (Лекция 18)
Учение о биосфере. Ноосфера. (Лекция 18) Клинические рекомендации пациенту с заболеванием мочеполовой системы. Тактика ведения пациента на уровне ПМСП
Клинические рекомендации пациенту с заболеванием мочеполовой системы. Тактика ведения пациента на уровне ПМСП Кроветворение (гемопоэз) – образование клеток крови в красном костном мозге
Кроветворение (гемопоэз) – образование клеток крови в красном костном мозге Обмороження та його періоди. Класифікація обмороження. Домедична допомога при обмороженнях
Обмороження та його періоди. Класифікація обмороження. Домедична допомога при обмороженнях ХТА пестицидов ФОС
ХТА пестицидов ФОС Атомная медицина и медицинская физика
Атомная медицина и медицинская физика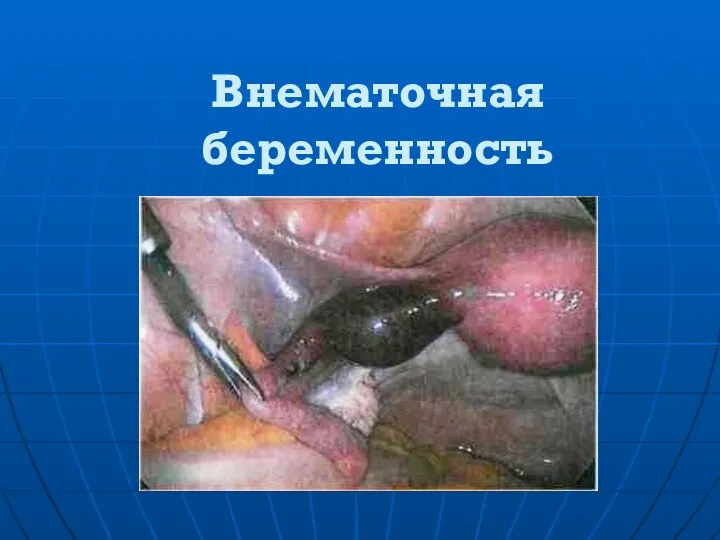 Внематочная беременность
Внематочная беременность История сестринского дела
История сестринского дела Гирсутизм. Вирилизация. Гипертрихоз
Гирсутизм. Вирилизация. Гипертрихоз Коронавирус 2019, профилактика, санитарно-просветительская работа
Коронавирус 2019, профилактика, санитарно-просветительская работа Қарыншалар гипертрофиясының ЭКГ белгілері
Қарыншалар гипертрофиясының ЭКГ белгілері Багатоплідна вагітність
Багатоплідна вагітність Фізіологічні основи оздоровчої фізичної культури
Фізіологічні основи оздоровчої фізичної культури Больные с заболеваниями крови и органов кроветворения
Больные с заболеваниями крови и органов кроветворения Возрастные особенности строения уха
Возрастные особенности строения уха Раны. Классификация ран. Лечение чистой раны
Раны. Классификация ран. Лечение чистой раны Обмен нуклеотидов. Матричные биосинтезы
Обмен нуклеотидов. Матричные биосинтезы Переломы скуловых костей и дуг
Переломы скуловых костей и дуг Бейспецификалық жаралы колит
Бейспецификалық жаралы колит Травма позвоночника
Травма позвоночника Фенотипические особенности наследственных синдромов рака молочной железы и яичников среди татарского этноса
Фенотипические особенности наследственных синдромов рака молочной железы и яичников среди татарского этноса Профессиональное здоровье педагогов по результатам социологического опроса
Профессиональное здоровье педагогов по результатам социологического опроса בן 45עם כאבי פרקים סימטרים עם נפיחויות ,קשיון בוקר מעל שעה חודשיים
בן 45עם כאבי פרקים סימטרים עם נפיחויות ,קשיון בוקר מעל שעה חודשיים Демография. Медицинская демография
Демография. Медицинская демография