Содержание
- 2. Обширная группа заболеваний, вызываемых специфическими патогенными (болезнетворными) возбудителями и передаваемых от зараженного индивидуума к здоровому. Особенностями
- 3. Число известных науке инфекционных болезней постоянно увеличивается и насчитывает в настоящее время более 1200 единиц. За
- 4. В зависимости от места преимущественной локализации процесса и механизма передачи делятся на: кишечные (дизентерия, сальмонеллез, холера,
- 5. По природе возбудителя различают инфекционные болезни: вирусные (вирусные гепатиты А, В, D, E и C, грипп,
- 6. Инфекционные болезни подразделяются на антропонозные и зоонозные. К антропонозам относят инфекции, свойственные исключительно людям и передающиеся
- 7. Среди инфекционных болезней выделяют группу особо опасных (карантинных) инфекций с высокой степенью заразности, склонностью к быстрому
- 8. ДЕТСКИЕ ИНФЕКЦИОННЫЕ ЗАБОЛЕВАНИЯ Корь; Краснуха; Ветряная оспа; Скарлатина; Коклюш; Эпидемический паротит.
- 9. Инкубационный период. Его началу способствует проникновение болезнетворного агента в организм к человеку. Длительность может колебаться от
- 10. Общую слабость и недомогания; Ломоту в теле, суставах или мышцах (иногда боли в них); Повышенную температуру
- 11. Эпидемический очаг - это место заражения и пребывания источника возбудителя вместе с контактными и окружающей обстановкой,
- 12. Работа в очаге инфекции: установление границ очага - выявление контактных лиц выявление источника инфекции и путей
- 13. О каждом случае заболевания, а также при подозрении на указанное заболевание, медицинские работники обязаны в течение
- 14. Тяжелые и среднетяжелые формы инфекции; При некоторых инфекциях – легкие формы и бактерионосительство; дети и подростки
- 15. Палатная секция инфекционного отделения Палатная секция должна быть непроходной для больных, персонала и посетителей других отделений.
- 16. Мецлеровский бокс, боксированные палаты Планировка боксированных палат должна предусматривать вход больного из коридора в палату через
- 17. Санитарно-противоэпидемический режим Санитарно-противоэпидемический режим - это комплекс организационных, санитарно-профилактических, гигиенических и противоэпидемических мероприятий, направленных на предупреждение
- 18. фекально-оральный; воздушно-капельный; Трансмиссивный; контактно-бытовой (естественные) артифициальный (искусственный). Артифициальный (лат. artificialis (от ars - искусство)) - неестественный,
- 19. Меры защиты медицинского персонала. Сведение к минимуму возможности заноса инфекции. Исключение внутригоспитальных заражений. Исключение выноса инфекции
- 20. Меры защиты медицинского персонала Использование спецодежды, защищающей от возможного попадания крови и других выделений пациента при
- 21. Сведение к минимуму возможности заноса инфекции При приеме пациента в поликлинике или госпитализации в стационар обязателен
- 22. Исключение внутригоспитальных заражений Соблюдение санитарно-противоэпидемического режима. Использование средств забора и доставки лабораторного материала, исключающих заражение персонала
- 23. Инфекционная безопасность Исключение внутригоспитальных заражений. Организация противоэпидемических мероприятий в случае выявления инфекционных заболеваний в ЛПУ Организуется
- 24. Общие правила для персонала при выявлении инфекционного пациента в стационаре В каждом случае выявления инфекционного пациента
- 25. Острые кишечные инфекции (ОКИ) — группа инфекционных заболеваний, вызванных различнымимикроорганизмами (бактерии, вирусы), объединённых сходным характером клинических
- 26. 1. Инфекционно-токсический синдром: повышение температуры; слабость; ощущение ломоты в теле; тошнота и рвота. 2. Синдром гастрита
- 27. Отличительные черты заболевания у детей Течение кишечной инфекции у детей имеет свои особенности: заболевания вирусной этиологии
- 28. Осложнения острых кишечных инфекций 1) Дегидратация (обезвоживание) – патологическая потеря воды и солей неестественным путем (рвота,
- 29. 2) Одно из проявлений молниеносной дегидратации: дегидратационный шок с возможным летальным исходом. Имеет место глубокое обезвоживание
- 30. Лечение ОКИ Режим при легкой форме- полупостельный, средне-тяжелой и тяжелой-постельный. Щадящая диета ( стол № 4)
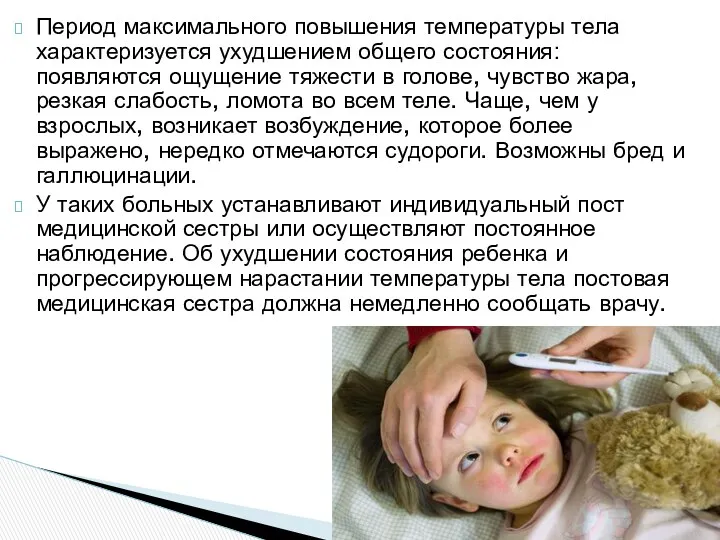
- 31. Период максимального повышения температуры тела характеризуется ухудшением общего состояния: появляются ощущение тяжести в голове, чувство жара,
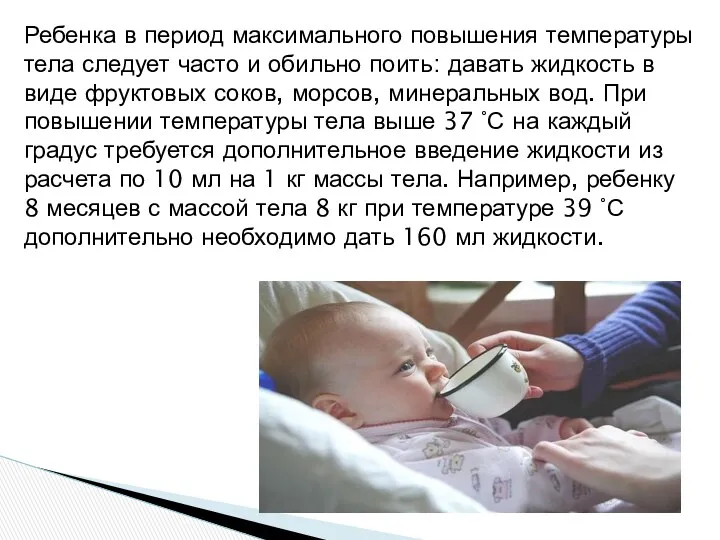
- 32. Ребенка в период максимального повышения температуры тела следует часто и обильно поить: давать жидкость в виде
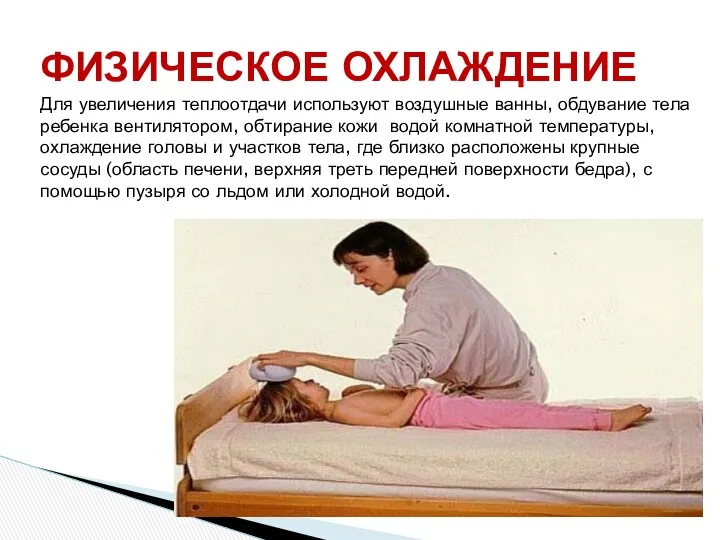
- 33. Для увеличения теплоотдачи используют воздушные ванны, обдувание тела ребенка вентилятором, обтирание кожи водой комнатной температуры, охлаждение
- 34. 1) у ранее здоровых детей старше 3 мес: - температура выше 39,0-39,5°С; - мышечная ломота, головная
- 35. Больного удобно усаживают, закрывают грудь полотенцем, пеленкой или клеенкой, ко рту подносят чистый лоток либо ставят
- 36. Уход при рвоте Ослабленным больным, находящимся в лежачем положении, следует повернуть голову набок, чтобы она была
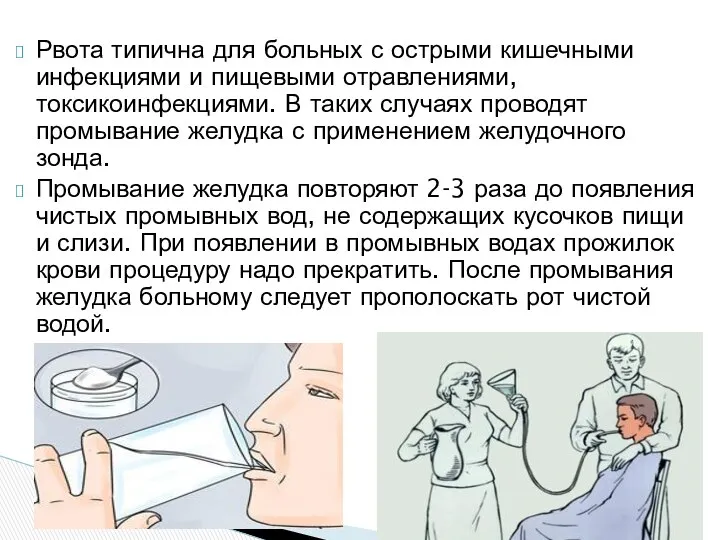
- 37. Рвота типична для больных с острыми кишечными инфекциями и пищевыми отравлениями, токсикоинфекциями. В таких случаях проводят
- 38. Диарея Диарея – учащенный, многократный жидкий стул. Обычно сопровождается болью, урчанием в животе, метеоризмом, тенезмами. Является
- 39. Ребенку для испражнений выделяют отдельный горшок, который оставляют до врачебного осмотра в прохладном месте. Каловые массы
- 40. Наблюдение за контактными лицами, относящимися к декретированному контингенту, детьми, посещающими детские дошкольные организации и летние оздоровительные
- 41. Лицам, подвергшимся риску заражения, может проводиться с назначением бактериофагов, иммуномодуляторов, противовирусных и антибактериальных средств в соответствии
- 42. При ОКИ проводят профилактическую и очаговую (текущую и заключительную) дезинфекцию. Очаговую текущую дезинфекцию на объектах выполняет
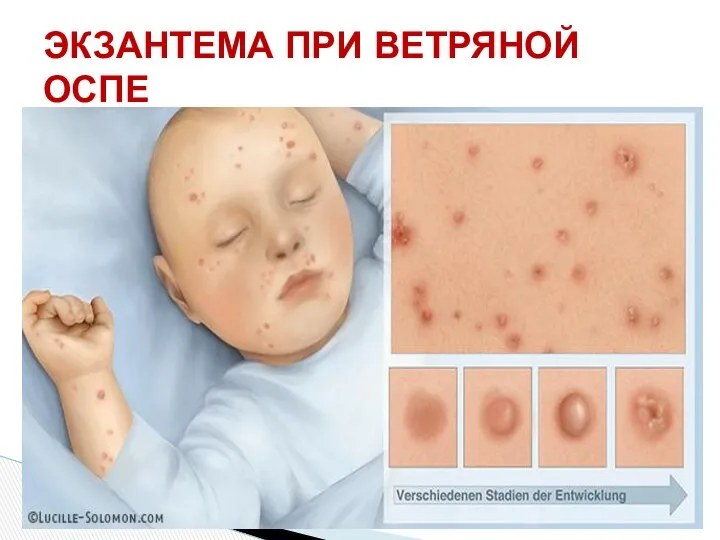
- 44. ЭКЗАНТЕМА ПРИ ВЕТРЯНОЙ ОСПЕ
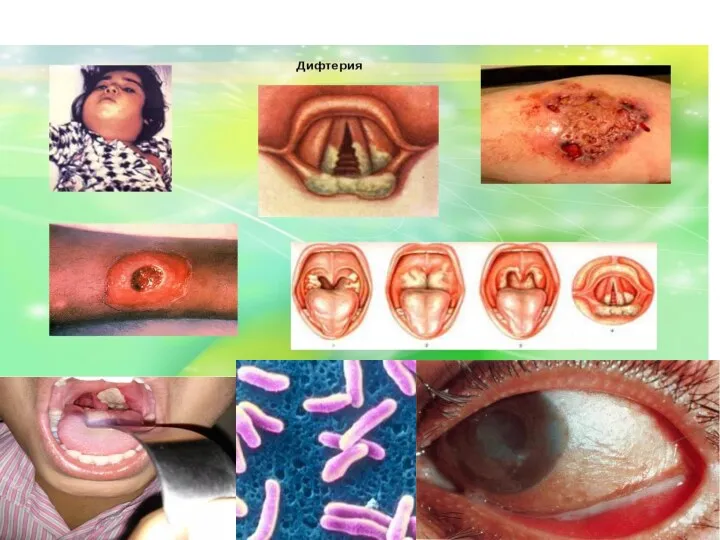
- 45. Корь (morbilli) — острая инфекционная болезнь, сопровождающаяся интоксикацией, катаральным воспалением слизистых оболочек верхних дыхательных путей и
- 46. Краснуха - острая вирусная антропонозная инфекция Проявляющаяся: Увеличением лимфатических узлов мелкопятнистой сыпью, умеренной лихорадкой, Тератогенным действием
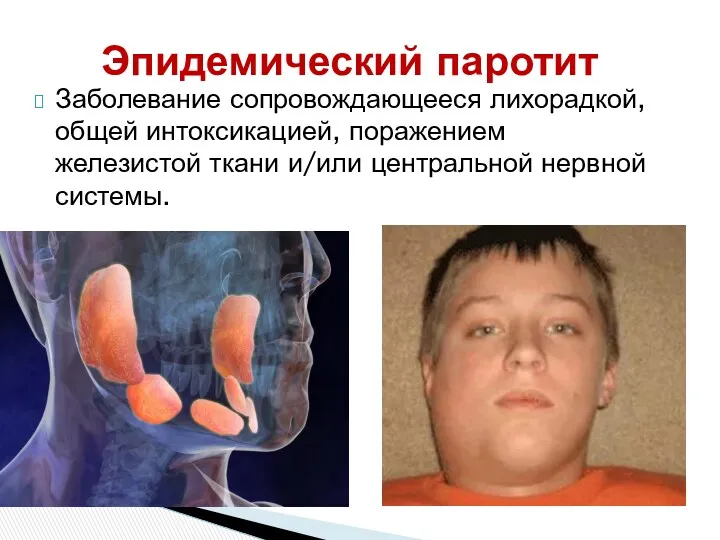
- 47. Эпидемический паротит Заболевание сопровождающееся лихорадкой, общей интоксикацией, поражением железистой ткани и/или центральной нервной системы.
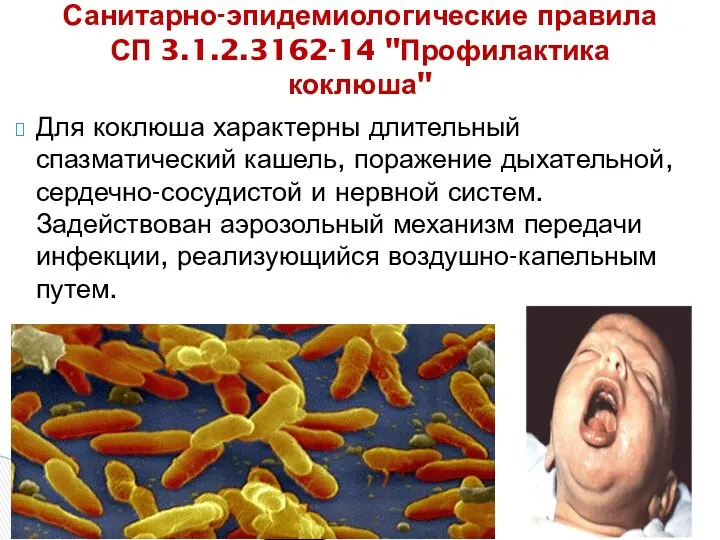
- 48. Для коклюша характерны длительный спазматический кашель, поражение дыхательной, сердечно-сосудистой и нервной систем. Задействован аэрозольный механизм передачи
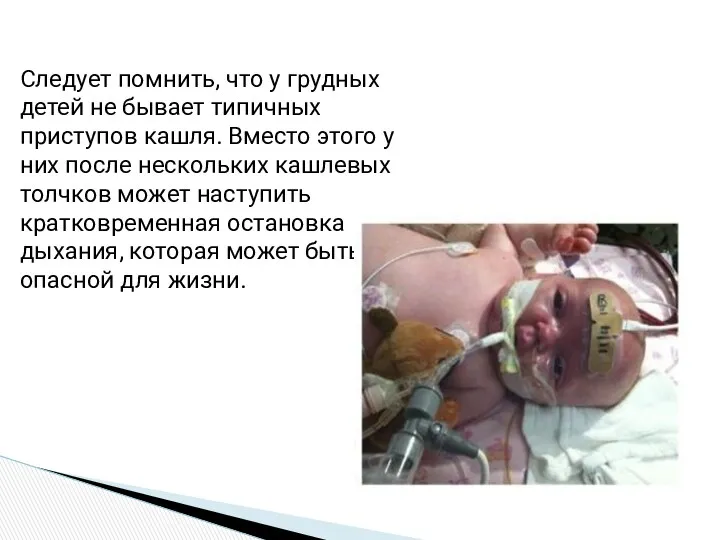
- 49. Следует помнить, что у грудных детей не бывает типичных приступов кашля. Вместо этого у них после
- 50. Успокоить больного, придать возвышенное положение в кровати или посадить на стул, взять на руки, проветрить помещение.
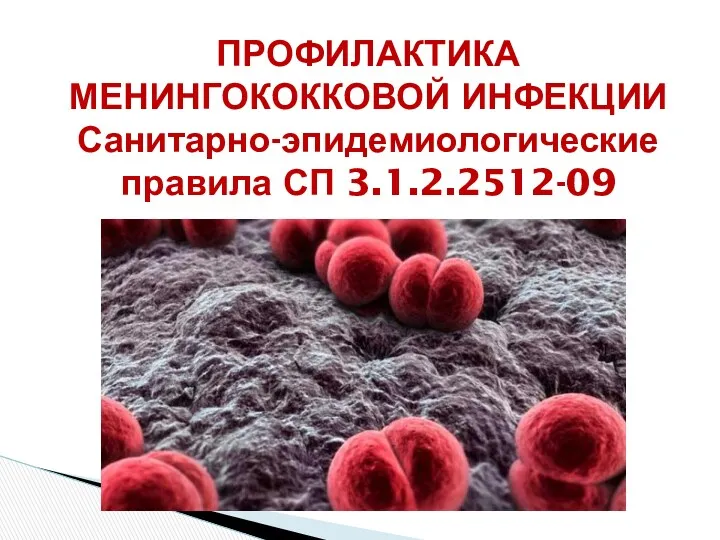
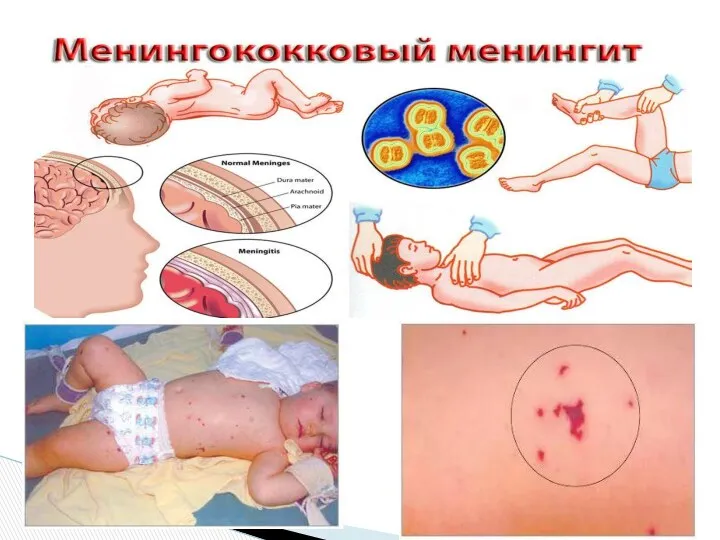
- 52. ПРОФИЛАКТИКА МЕНИНГОКОККОВОЙ ИНФЕКЦИИ Санитарно-эпидемиологические правила СП 3.1.2.2512-09
- 54. ■ Введение в/м литической смеси: метамизол натрия (анальгин*) 0,1 мл 50% р-ра на 1 год жизни,
- 56. Скачать презентацию






































 Магнітокеровані системи
Магнітокеровані системи Жасуша және жасушалық емес құрылым. Плазмолемма. Органеллалар. Қосындылар
Жасуша және жасушалық емес құрылым. Плазмолемма. Органеллалар. Қосындылар СП при мочекаменной болезни
СП при мочекаменной болезни Методы обследования пациентов с патологией органов сердечно-сосудистой системы: пальпация, перкуссия, аускультация
Методы обследования пациентов с патологией органов сердечно-сосудистой системы: пальпация, перкуссия, аускультация Орбитаның жаңа түзілістері
Орбитаның жаңа түзілістері Қабыну туындатқан себебіне қарай инфекциялық және бейинфекциялық болып бөлінеді
Қабыну туындатқан себебіне қарай инфекциялық және бейинфекциялық болып бөлінеді Производственная санитария, её задачи. Уход за производственным помещением
Производственная санитария, её задачи. Уход за производственным помещением Босанғаннан кейінгі ерте кезеңдегі қан кетудің себептері: травма,тромбин
Босанғаннан кейінгі ерте кезеңдегі қан кетудің себептері: травма,тромбин Наркомании и токсикомании
Наркомании и токсикомании Паразитарные заболевания кожи
Паразитарные заболевания кожи Клинический случай
Клинический случай Потребность человека в поддержании нормальной температуры тела
Потребность человека в поддержании нормальной температуры тела Острые желудочно-кишечные кровотечения. Современные принципы диагностики и лечения
Острые желудочно-кишечные кровотечения. Современные принципы диагностики и лечения Законы здорового питания
Законы здорового питания Синдром больової дисфункції скронево-нижньощелепового суглоба
Синдром больової дисфункції скронево-нижньощелепового суглоба Золотой корень. История и применение
Золотой корень. История и применение Группы крови. Тромбоциты. Гемостаз
Группы крови. Тромбоциты. Гемостаз Основы питания здорового и больного человека
Основы питания здорового и больного человека Роль Деминерализации эмали в патогенезе кариеса
Роль Деминерализации эмали в патогенезе кариеса Рахитпен (мешел) ауыратын балаларда Д витаминінің әсері
Рахитпен (мешел) ауыратын балаларда Д витаминінің әсері Изолированные и сочетанные пороки развития мозга, возникающие на различных этапах онтогенеза
Изолированные и сочетанные пороки развития мозга, возникающие на различных этапах онтогенеза Астматикалық статус
Астматикалық статус Экспертиза опьянения
Экспертиза опьянения Кюреты. Методика работы универсальной кюретой
Кюреты. Методика работы универсальной кюретой Экзогенді-органикалық және соматогенді бұзылыстар
Экзогенді-органикалық және соматогенді бұзылыстар Воспалительные заболевания органов малого таза
Воспалительные заболевания органов малого таза Бронхиальная астма у детей раннего возраста
Бронхиальная астма у детей раннего возраста Иммунологические реакции
Иммунологические реакции