Содержание
- 2. Цель: Лечение гипертонической болезни при беременности Поддержание артериального давления в пределах, сохраняющих на нормальном уровне маточно-плацентарный
- 3. Эклампсия Диагностируется в случае возникновения судорожного приступа или серии судорожных приступов у беременной женщины с клиникой
- 4. Эклампся Эклампсия – диагностируется в случаях возникновения судорог, которые не могут быть объяснены по другим причинам.
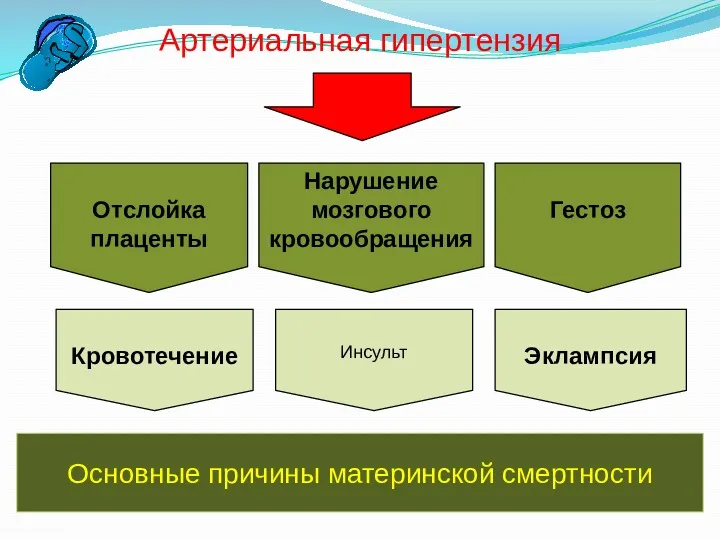
- 5. Артериальная гипертензия Отслойка плаценты Нарушение мозгового кровообращения Гестоз Кровотечение Инсульт Эклампсия Основные причины материнской смертности
- 6. Это заболевание, этиологически связанное с беременностью (вне ее такое состояние не возникает), в основе которого лежит
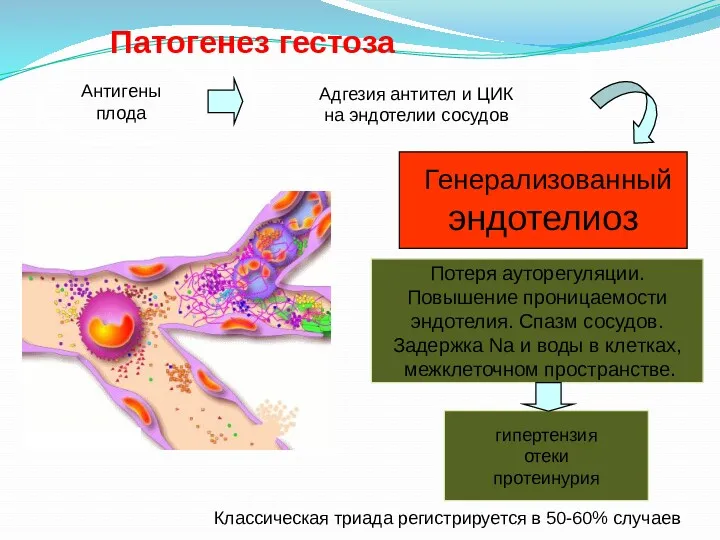
- 7. Патогенез гестоза Генерализованный эндотелиоз Адгезия антител и ЦИК на эндотелии сосудов Антигены плода Потеря ауторегуляции. Повышение
- 8. Материнская смертность ~ 1% (до 18%) Перинатальная смертность ~ 10% (до 30%) Частота преэклапсии/эклампсии: 1 случай
- 9. Головная боль 100% Протеинурия 80% Артериальная гипертензия 80% Отеки 65% Отсутствие клиники преэклампсии 20% Отек мозга
- 10. «Лечение обычно разочаровывающее» (М.М.Шехтман) Антигипертензивная терапия не предупреждает развитие эклампсии, но снижает риск развития острой гипертонической
- 11. Хроническая артериальная гипертензия (ХАГ) - артериальная гипертензия, диагностированная до наступления беременности или до 20-й недели беременности
- 12. Отеки, вызванные беременностью (012.0) - накопление жидкости в тканях после 12 часового отдыха и снижение диуреза
- 13. Симптомы и симптомокомплексы, появление которых указывает на развитие критической ситуации: Боль в груди Одышка Отек легких
- 14. Диагностика
- 16. Угроза развития эклампсии Об угрозе развития эклампсии у беременной с преэклампсией свидетельствует появление неврологической симптоматики, нарастание
- 17. НЕОТЛОЖНАЯ ПОМОЩЬ ПРИ ЭКЛАМПСИИ Приложение 2 1. Защитите женщину от повреждений, но не удерживайте ее активно.
- 21. Профилактика и лечение экламптических судорог Сульфат магнезии: Применяют для профилактики и лечения судорог Внутривенное введение быстро,
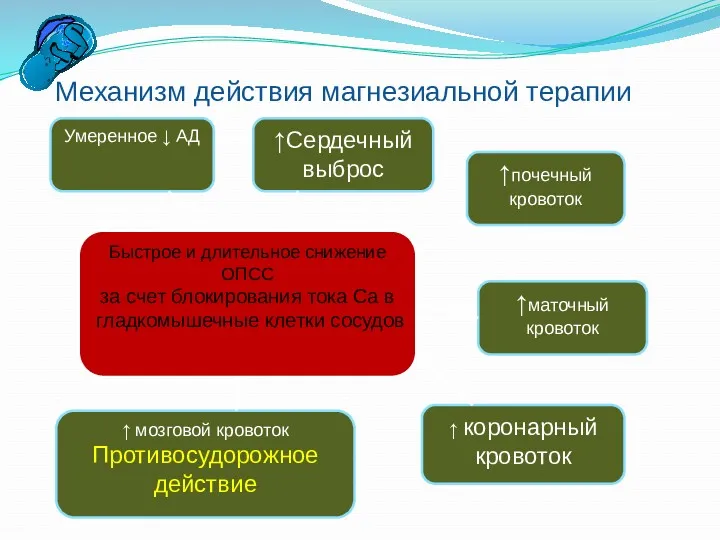
- 22. Механизм действия магнезиальной терапии Быстрое и длительное снижение ОПСС за счет блокирования тока Са в гладкомышечные
- 23. ?
- 24. Акушерская тактика: эклампсия является абсолютным показанием к родоразрешению (путем операции кесарево сечение, ИВЛ), однако сначала необходимо
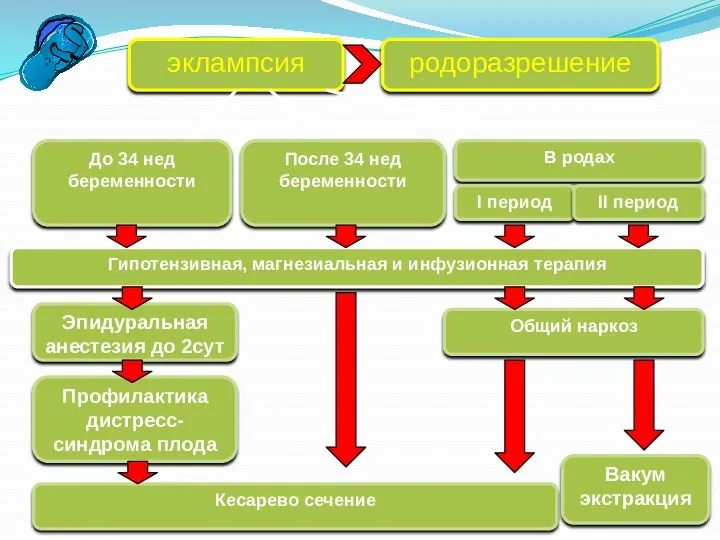
- 25. эклампсия До 34 нед беременности Гипотензивная, магнезиальная и инфузионная терапия Кесарево сечение После 34 нед беременности
- 26. Препараты для лечения тяжелой преэклампсии/эклампсии
- 27. Родоразрешение или прерывание беременности при тяжелом гестозе не является окончательным решением проблемы здоровья женщины!!!
- 28. Преэклампсия/эклампсия Рецидив преэклампсии при повторной беременности 30- 60% Рецидив эклампсии при повторной беременности до 20% Хроническое
- 29. Ведение послеродового периода Наблюдение в палате интенсивной терапии не менее 24 часов или до стабилизации состояния
- 30. Дальнейшее ведение: Пациенткам с артериальной гипертензией после родов необходимо: · измерять АД ежедневно; · поддерживать АД
- 33. РЦРЗ (Республиканский центр развития здравоохранения МЗ РК) Версия: Клинические протоколы МЗ РК - 2017
- 34. Обратная связь Ситуационая задача: Алгоритм при поступлении с диагнозом преэклампсия
- 36. Скачать презентацию




























 Хейлиты. Классификация хейлитов
Хейлиты. Классификация хейлитов Дәлелді медицина бойынша қоғам пікірі. Біздің елде және тмд елдеріндегі дәлелді медицина орталықтары
Дәлелді медицина бойынша қоғам пікірі. Біздің елде және тмд елдеріндегі дәлелді медицина орталықтары Гипотиреоз. Причины возникновения гипотиреоза
Гипотиреоз. Причины возникновения гипотиреоза Классификация зубочелюстных аномалий по Энглю, МГМСУ (1990), Персину (1989)
Классификация зубочелюстных аномалий по Энглю, МГМСУ (1990), Персину (1989) Вегетативная нервная система
Вегетативная нервная система Бледная трепонема - возбудитель сифилиса
Бледная трепонема - возбудитель сифилиса Пищевые токсикоинфекции
Пищевые токсикоинфекции История медицины. Гении медицины. Гиппократ
История медицины. Гении медицины. Гиппократ Носовые кровотечения при системных заболеваниях соединительной ткани (Вегенера)
Носовые кровотечения при системных заболеваниях соединительной ткани (Вегенера) Медицинская служба мотострелковой (танковой, механизированной) бригады
Медицинская служба мотострелковой (танковой, механизированной) бригады Основы радиационной гигиены
Основы радиационной гигиены Характеристика фаз психогенных реакций при ЧС
Характеристика фаз психогенных реакций при ЧС Микозы стоп
Микозы стоп Местная анестезия в стоматологии
Местная анестезия в стоматологии Клиникалық жағдай
Клиникалық жағдай Ерітіндіні флаконнан алу
Ерітіндіні флаконнан алу Наиболее распространенные производственные яды и отравления ими
Наиболее распространенные производственные яды и отравления ими Повреждения органов брюшной полости
Повреждения органов брюшной полости Рак тела матки
Рак тела матки Эмпиема плевры
Эмпиема плевры Ишемическая болезнь сердца. Стенокардия
Ишемическая болезнь сердца. Стенокардия Детские инфекции. Ветряная оспа, корь, скарлатина, краснуха
Детские инфекции. Ветряная оспа, корь, скарлатина, краснуха Peritonitis. Symptoms
Peritonitis. Symptoms Диференційна діагностика пацієнтів з асцитом
Диференційна діагностика пацієнтів з асцитом Оперативная хирургия случайных ран. (Лекция 15)
Оперативная хирургия случайных ран. (Лекция 15) Строение и функции мочевыделительной системы
Строение и функции мочевыделительной системы Программа государственных гарантий оказания гражданам РФ бесплатной медицинской помощи. (Лекция 2)
Программа государственных гарантий оказания гражданам РФ бесплатной медицинской помощи. (Лекция 2) Медицинская сортировка пораженных, раненных
Медицинская сортировка пораженных, раненных