Содержание
- 2. Классификация проникающих ранений груди Слепые и сквозные Односторонние, двусторонние, множественные, сочетанные (одновременные, торакоабдоминаль-ные, абдоминоторакальные) С пневмотораксом,
- 3. Классификация проникающих ранений груди Коллегии Травматологов Американского Общества Хирургов Неотложные состояния – непосред-ственно угрожают жизни Потенциально
- 4. Неотложные состояния Респираторные – расстройства внеш-него дыхания Циркуляторные – расстройства крово-обращения Шок Непосредственно угрожают жизни!
- 5. Расстройства внешнего дыхания – обструкция дыхательных путей Патогенез: Гипоксия, ацидоз, остановка сердца Лечение: Удаление секрета, крови,
- 6. Расстройства внешнего дыхания – пневмоторакс Патогенез: Уменьшение объема легкого Смещение и флотация средостения Лечение: Окклюзионная повязка
- 7. Расстройства внешнего дыхания и кровообращения – большой гемоторакс Патогенез: Коллабирование легкого Гиповолемический шок Лечение: Восстановление ОЦК
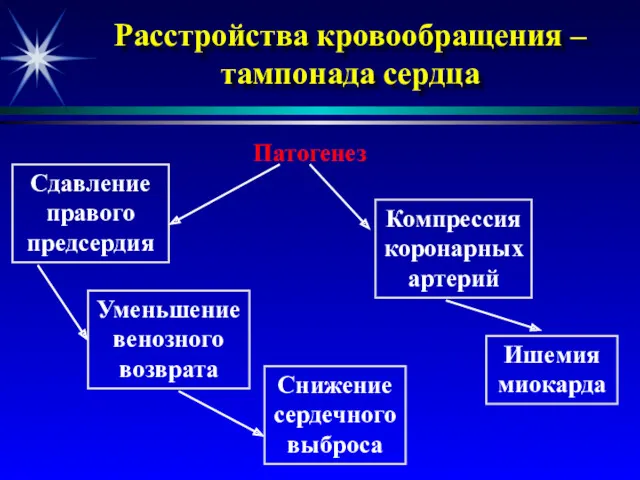
- 8. Расстройства кровообращения – тампонада сердца Патогенез Сдавление правого предсердия Уменьшение венозного возврата Снижение сердечного выброса Компрессия
- 9. Потенциально опасные для жизни повреждения Без своевременного лечения обычно приводят к летальному исходу, однако состояние больного
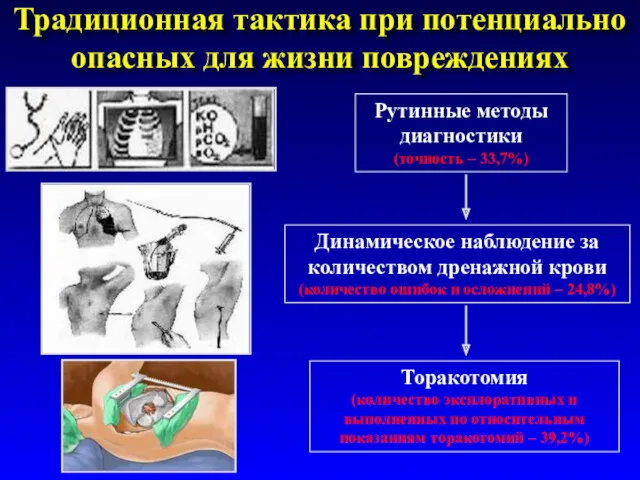
- 10. Традиционная тактика при потенциально опасных для жизни повреждениях Рутинные методы диагностики (точность – 33,7%) Динамическое наблюдение
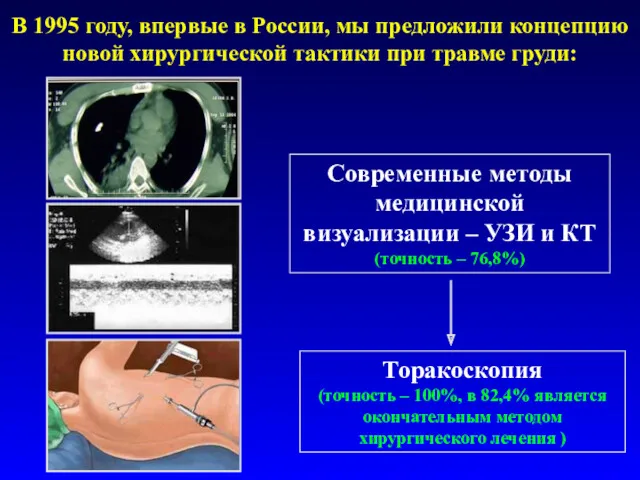
- 11. В 1995 году, впервые в России, мы предложили концепцию новой хирургической тактики при травме груди: Современные
- 12. Почему она не работает ? 1. Прошло около 10 лет достаточно широкого применения торакоскопии при травме
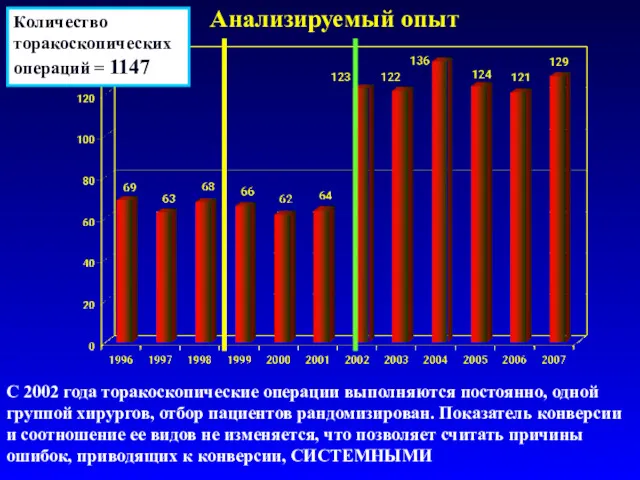
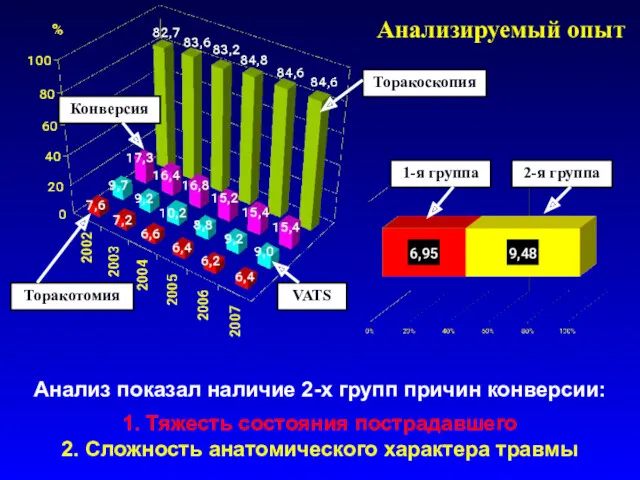
- 13. Анализируемый опыт С 2002 года торакоскопические операции выполняются постоянно, одной группой хирургов, отбор пациентов рандомизирован. Показатель
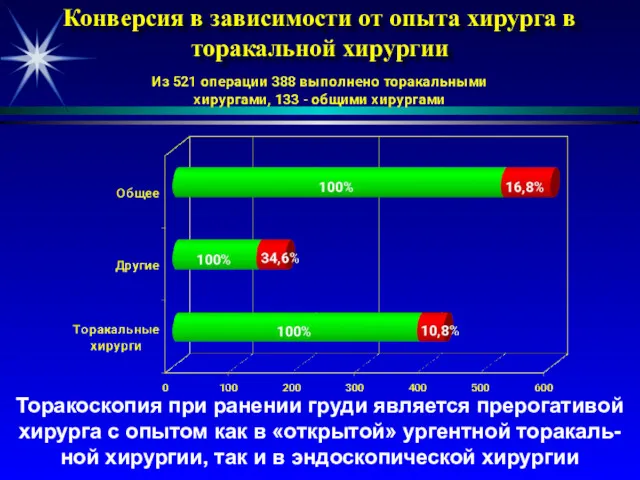
- 14. Конверсия в зависимости от опыта хирурга в торакальной хирургии Торакоскопия при ранении груди является прерогативой хирурга
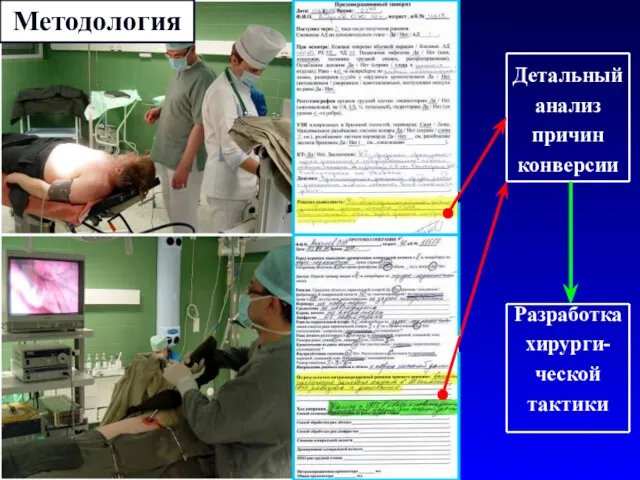
- 15. Детальный анализ причин конверсии Разработка хирурги- ческой тактики Методология
- 16. Анализируемый опыт Анализ показал наличие 2-х групп причин конверсии: 1. Тяжесть состояния пострадавшего 2. Сложность анатомического
- 17. Алгоритм дооперационной диагностики, позволяющий исключить конверсии 1-й группы Задача 1: Объективная оценка тяжести состояния пострадавшего Противошоковая
- 18. ГЛАВНОЕ ПРОТИВОПОКАЗАНИЕ к торакоскопии при травме груди: НЕСТАБИЛЬНОСТЬ ГЕМОДИНАМИКИ
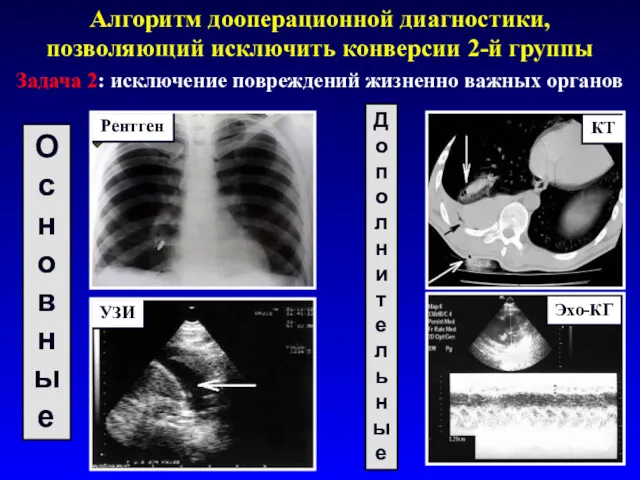
- 19. Алгоритм дооперационной диагностики, позволяющий исключить конверсии 2-й группы Задача 2: исключение повреждений жизненно важных органов Рентген
- 20. Очень важно! Залогом выбора успешной хирургической тактики является определение повреждения, в наибольшей степени угрожающего жизни
- 21. Угрожающие жизни повреждения Ранение или тампонада сердца Большой гемоторакс или продолжающееся внутриплевральное кровотечение Проникающее ранение груди
- 22. Противопоказания к торакоскопии, связанные с травмой: 1. Прямые и косвенные признаки ранения сердца, аорты, подключичных сосудов
- 23. Показания к экстренной торакоскопии при травме груди: 1.Раны в «сердечной зоне» при отсутствии признаков ранения сердца
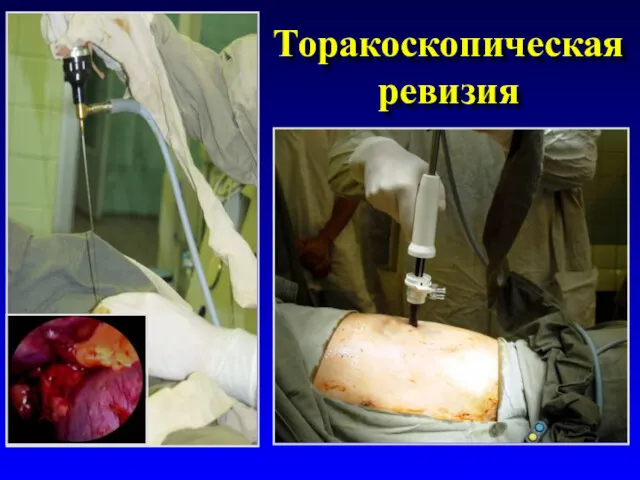
- 24. Торакоскопическая ревизия
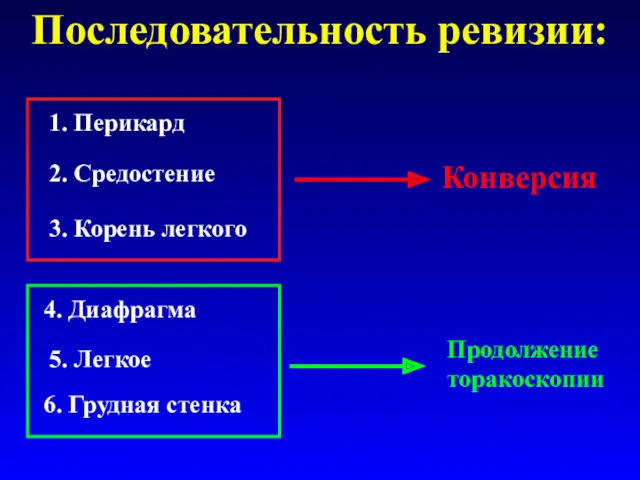
- 25. Последовательность ревизии: 1. Перикард 2. Средостение 3. Корень легкого 4. Диафрагма 5. Легкое 6. Грудная стенка
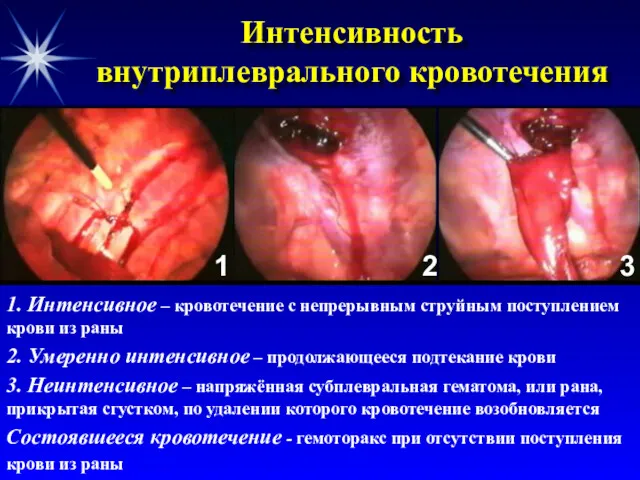
- 26. Интенсивность внутриплеврального кровотечения 1. Интенсивное – кровотечение с непрерывным струйным поступлением крови из раны 2. Умеренно
- 27. Открытая травма
- 28. Гемоторакс В синусе (300 – 400 мл) – малый гемоторакс До угла лопатки (500 – 600
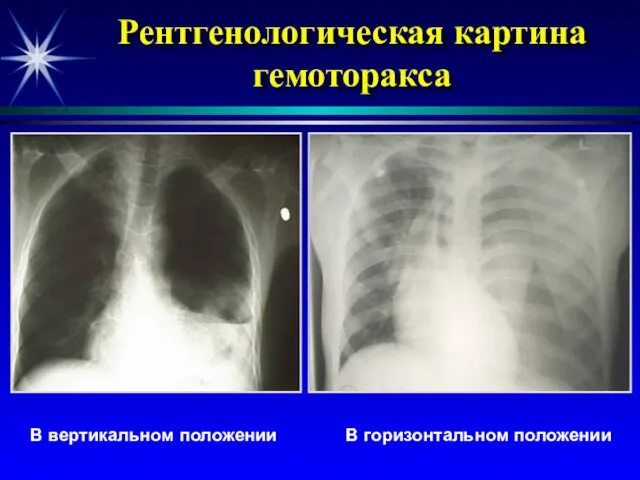
- 29. Рентгенологическая картина гемоторакса В вертикальном положении В горизонтальном положении
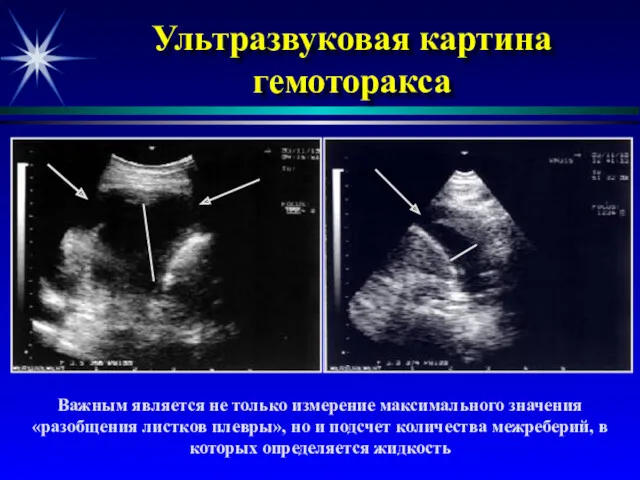
- 30. Ультразвуковая картина гемоторакса Важным является не только измерение максимального значения «разобщения листков плевры», но и подсчет
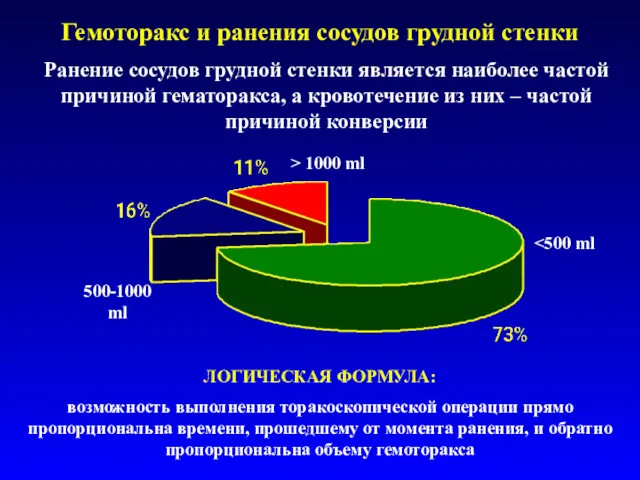
- 31. Причины большого гемоторакса В большинстве случаев причиной большо-го гемоторакса является повреждение меж-реберной или внутренней грудной артерии
- 32. Гемоторакс и ранения сосудов грудной стенки 500-1000 ml > 1000 ml ЛОГИЧЕСКАЯ ФОРМУЛА: возможность выполнения торакоскопической
- 33. Общие принципы гемостаза при кровотечениях из межреберных и внутренней грудной артерий Прошивать оба конца сосуда В
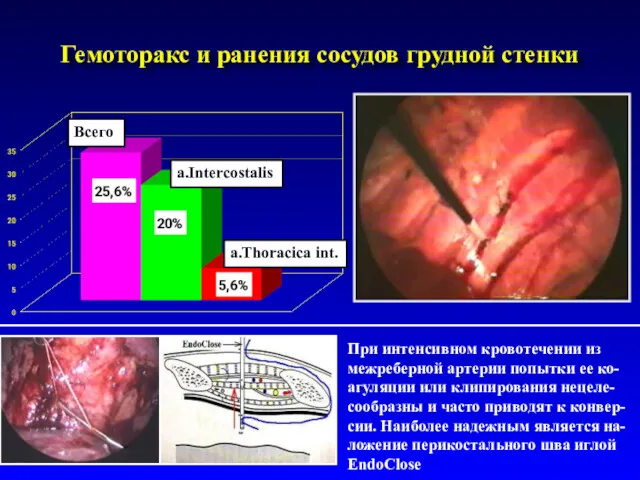
- 34. Гемоторакс и ранения сосудов грудной стенки Всего a.Intercostalis a.Thoracica int. При интенсивном кровотечении из межреберной артерии
- 35. «Хирург, который попытался бы сделать такую операцию, потерял бы всякое уваже-ние со стороны своих коллег» (Т.Бильрот,
- 36. Частота ранений сердца По данным Ю.Л.Шевченко (1996) ранения сердца составляют 9-15% от общего числа ранений груди
- 37. а) проникающие в полости сердца (сквозные и слепые) б) непроникающие в полости сердца ранения левого желудочка
- 38. Клиническая картина ранения сердца Локализация раны в «опасной» зоне (II-е ребро сверху, эпигастральная область снизу, слева
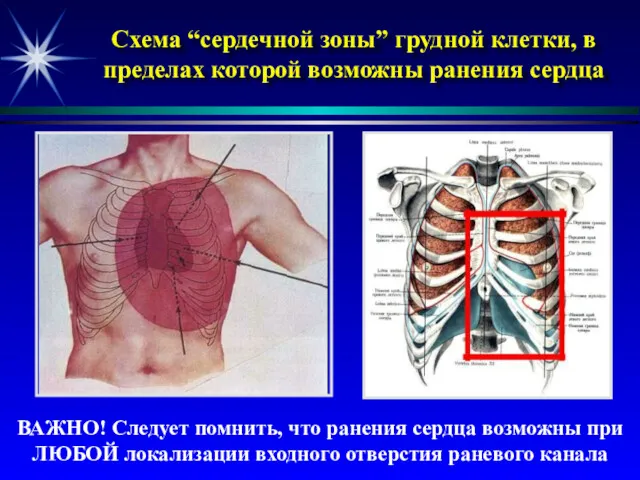
- 39. Схема “сердечной зоны” грудной клетки, в пределах которой возможны ранения сердца ВАЖНО! Следует помнить, что ранения
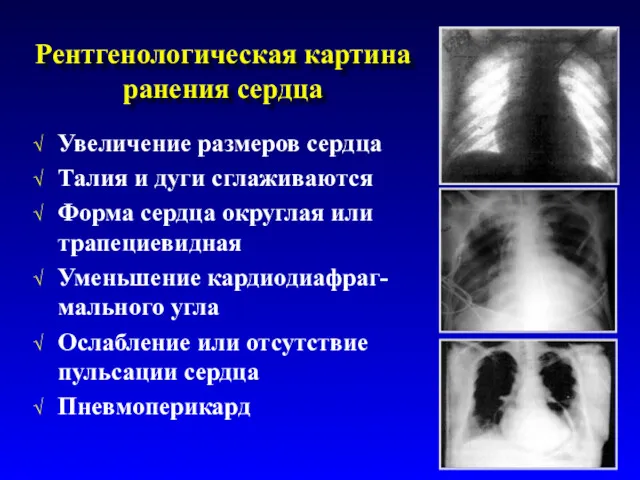
- 40. Рентгенологическая картина ранения сердца Увеличение размеров сердца Талия и дуги сглаживаются Форма сердца округлая или трапециевидная
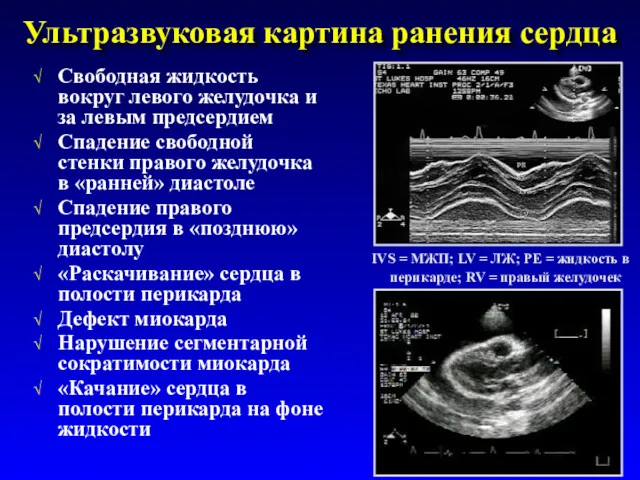
- 41. Ультразвуковая картина ранения сердца Свободная жидкость вокруг левого желудочка и за левым предсердием Спадение свободной стенки
- 42. Общие принципы хирургической тактики при ранении сердца Если до операции ВЫЯВЛЕНЫ ПРИЗНАКИ ранения сердца – это
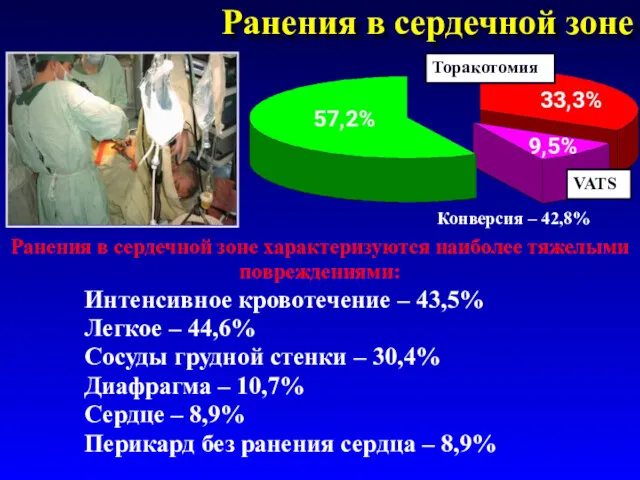
- 43. Ранения в сердечной зоне Интенсивное кровотечение – 43,5% Легкое – 44,6% Сосуды грудной стенки – 30,4%
- 44. Конверсия торакоскопии при обнаружении ранения сердца Передне-боковая торакотомия в 4-м или 5-м межреберье Аспирация крови Быстрая,
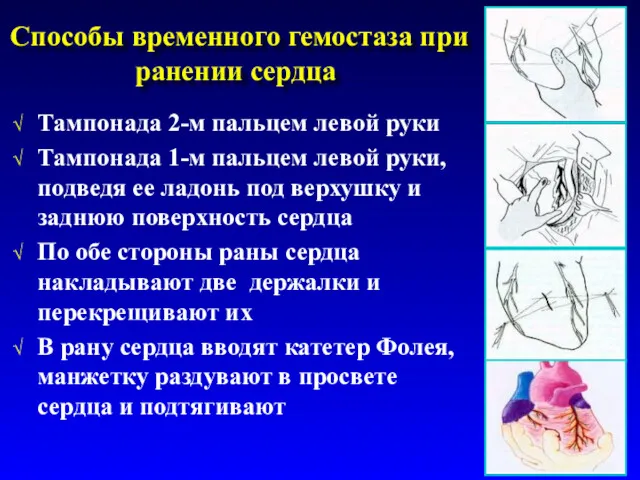
- 45. Способы временного гемостаза при ранении сердца Тампонада 2-м пальцем левой руки Тампонада 1-м пальцем левой руки,
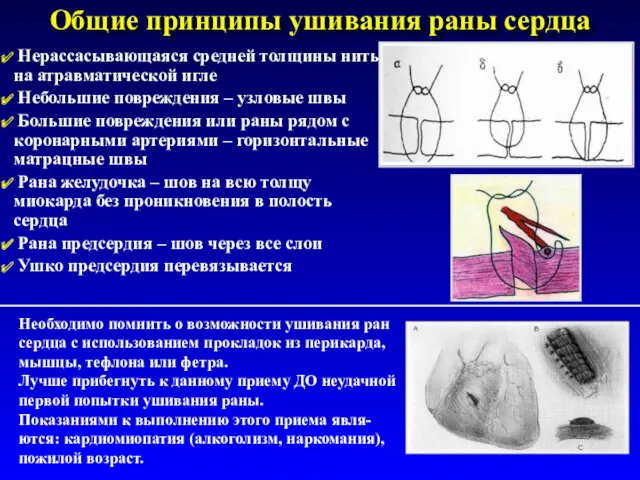
- 46. Общие принципы ушивания раны сердца Нерассасывающаяся средней толщины нить на атравматической игле Небольшие повреждения – узловые
- 47. Завершение операции при ранении сердца Выкраивание «окна» диаметром 1-2 см или Т-образного в заднем отделе перикарда
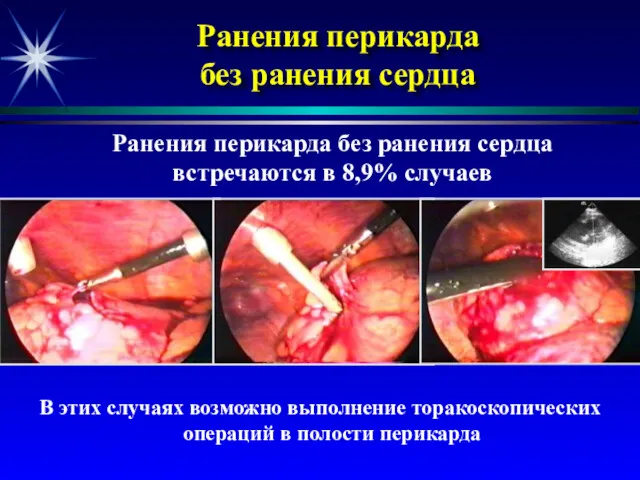
- 48. Ранения перикарда без ранения сердца В этих случаях возможно выполнение торакоскопических операций в полости перикарда Ранения
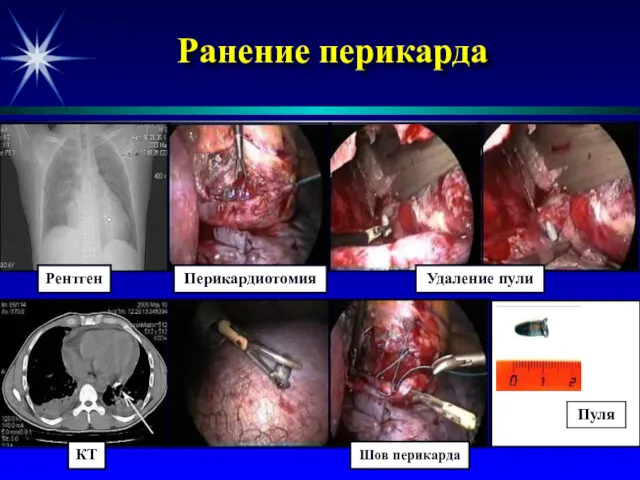
- 49. Ранение перикарда Рентген КТ Перикардиотомия Удаление пули Шов перикарда Пуля
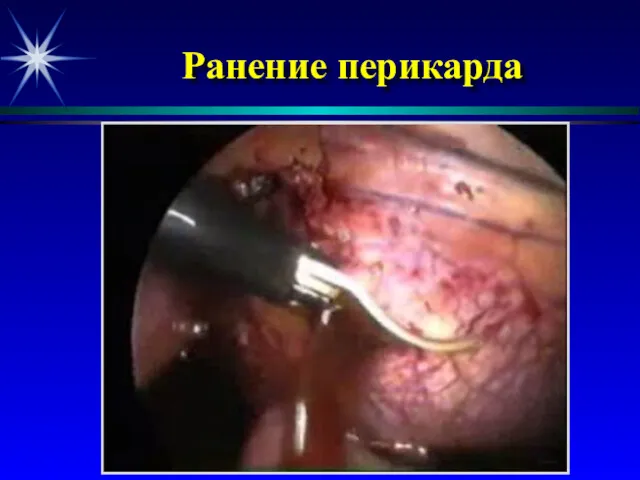
- 50. Ранение перикарда
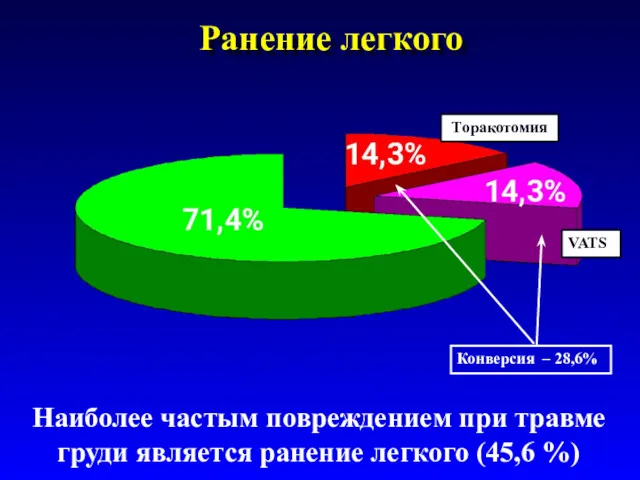
- 51. Ранение легкого Наиболее частым повреждением при травме груди является ранение легкого (45,6 %) Торакотомия VATS Конверсия
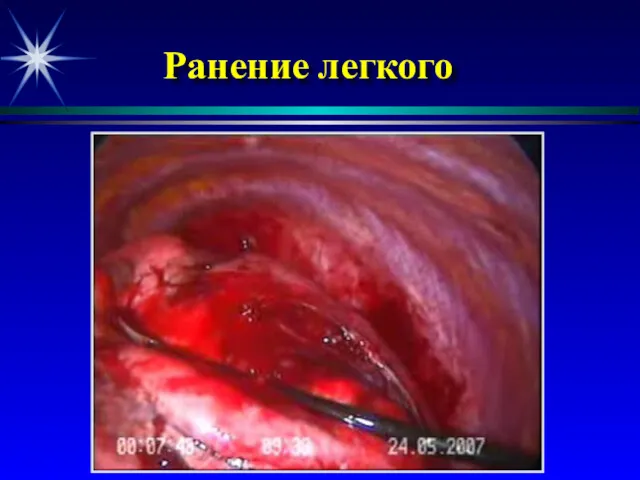
- 52. Ранение легкого
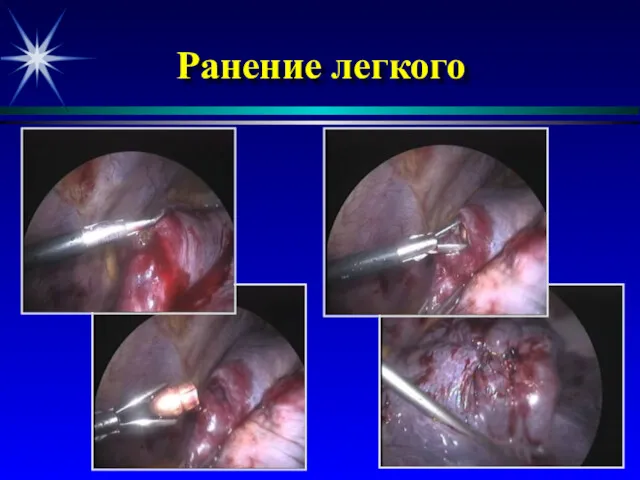
- 53. Ранение легкого
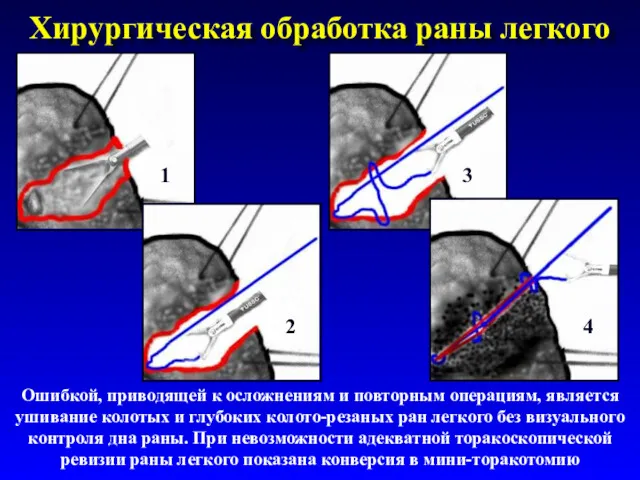
- 54. Хирургическая обработка раны легкого Ошибкой, приводящей к осложнениям и повторным операциям, является ушивание колотых и глубоких
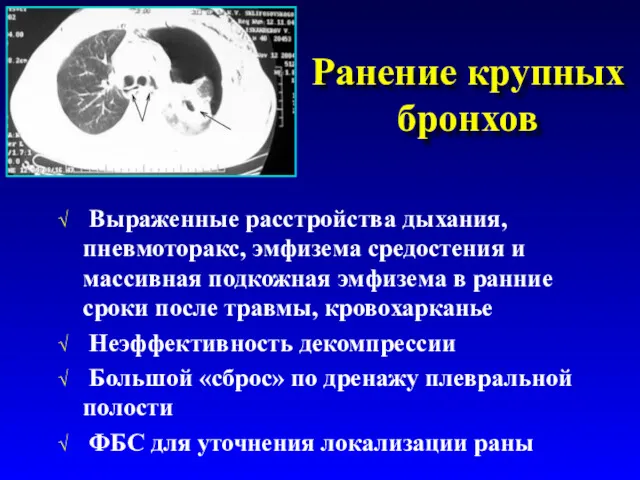
- 55. Ранение крупных бронхов Выраженные расстройства дыхания, пневмоторакс, эмфизема средостения и массивная подкожная эмфизема в ранние сроки
- 56. Операция при ранении крупных бронхов Обязательна раздельная интубация бронхов. При невозможности – установка интубационной трубки под
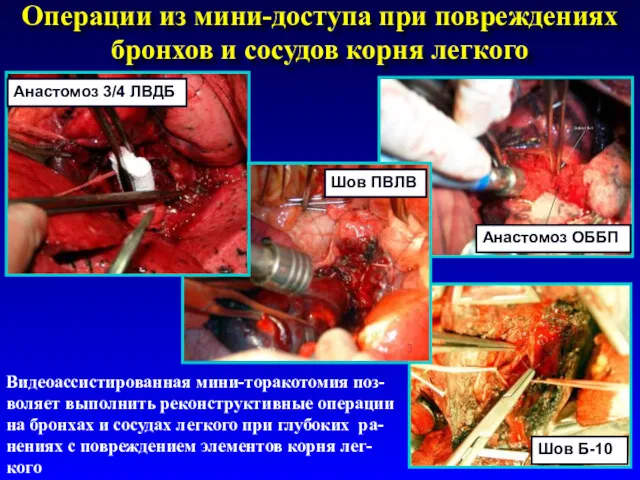
- 57. Операции из мини-доступа при повреждениях бронхов и сосудов корня легкого Видеоассистированная мини-торакотомия поз- воляет выполнить реконструктивные
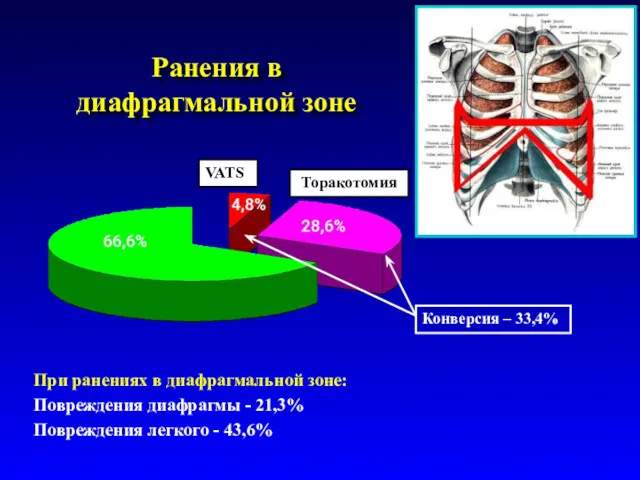
- 58. Ранения в диафрагмальной зоне Торакотомия VATS Конверсия – 33,4% При ранениях в диафрагмальной зоне: Повреждения диафрагмы
- 59. Торакоабдоминальное ранение Торакоабдоминальные ранения – ранения груди с чрес- или внеплевральным повреждением диафрагмы, проникающим в брюшную
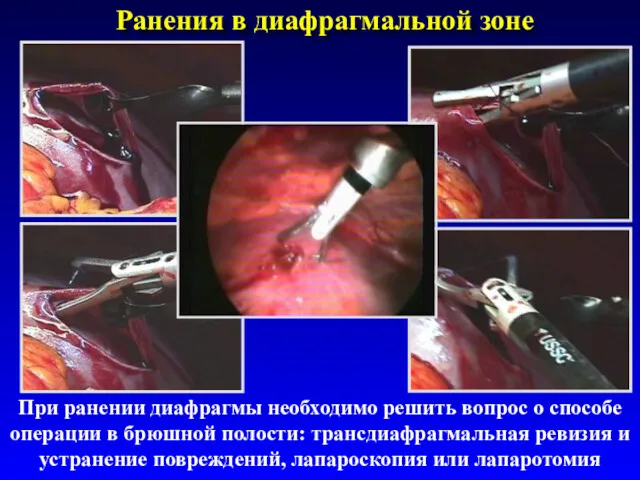
- 60. Ранения в диафрагмальной зоне При ранении диафрагмы необходимо решить вопрос о способе операции в брюшной полости:
- 61. Виды торакоабдоминальных ранений По стороне повреждения (право-, лево- и двух- сторонние) По отношению к плевральной полости
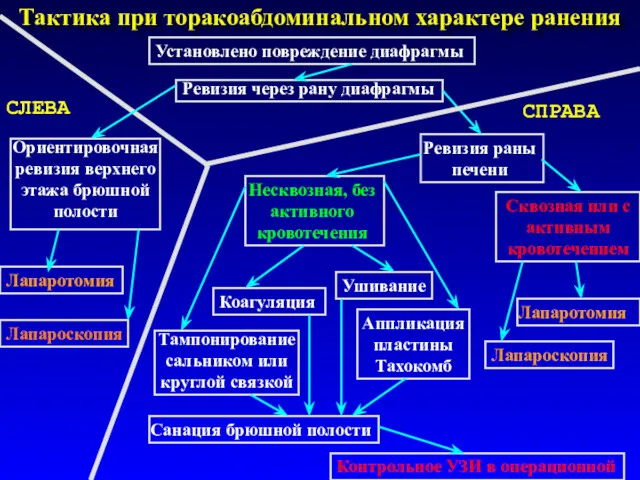
- 62. Тактика при торакоабдоминальном характере ранения Установлено повреждение диафрагмы СЛЕВА СПРАВА Ревизия через рану диафрагмы Ориентировочная ревизия
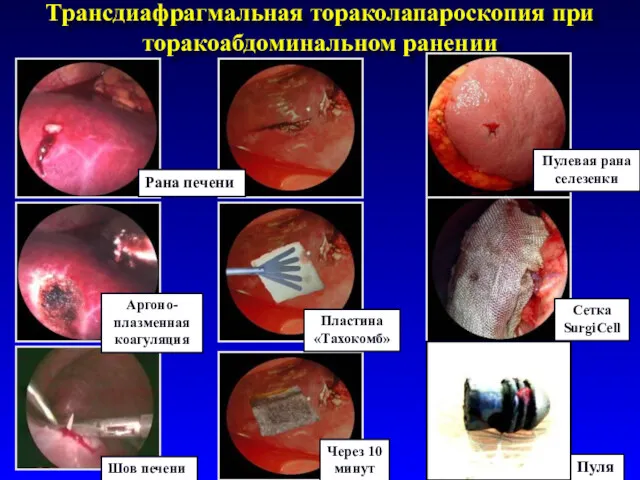
- 63. Трансдиафрагмальная тораколапароскопия при торакоабдоминальном ранении Рана печени Аргоно-плазменная коагуляция Шов печени Пластина «Тахокомб» Через 10 минут
- 64. Виды абдоминоторакальных ранений По локализации раны брюшной стенки – средин-ные, право- и левосторонние По отношению к
- 65. Абдоминоторакальное ранение Ревизия раны со стороны брюшной полости Пункция плевральной полости через диафрагму Торакоскопия, ревизия, дренирование
- 66. Закрытая травма
- 67. Показания к торакоскопии при закрытой травме груди: Гемоторакс, сохраняющийся после дренирования плевральной полости Продолжающееся кровотечение по
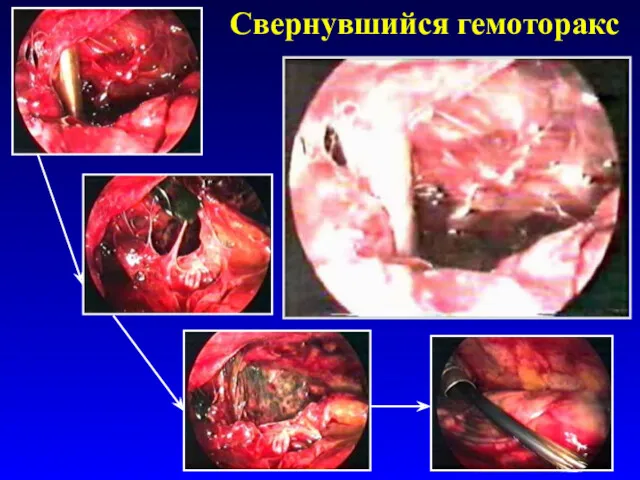
- 68. Свернувшийся гемоторакс
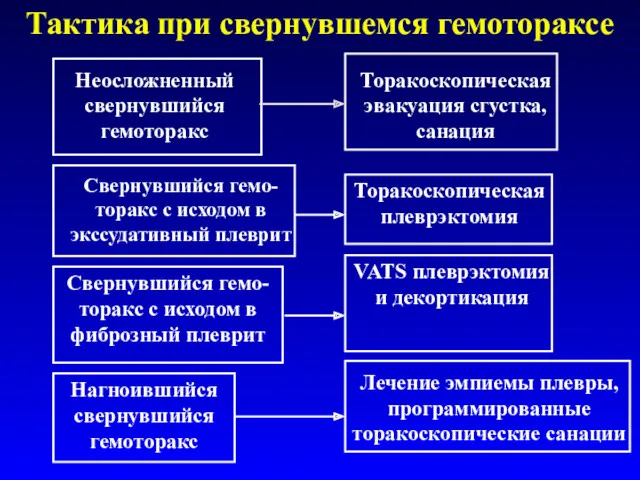
- 69. Неосложненный свернувшийся гемоторакс Торакоскопическая эвакуация сгустка, санация Свернувшийся гемо-торакс с исходом в экссудативный плеврит Торакоскопическая плеврэктомия
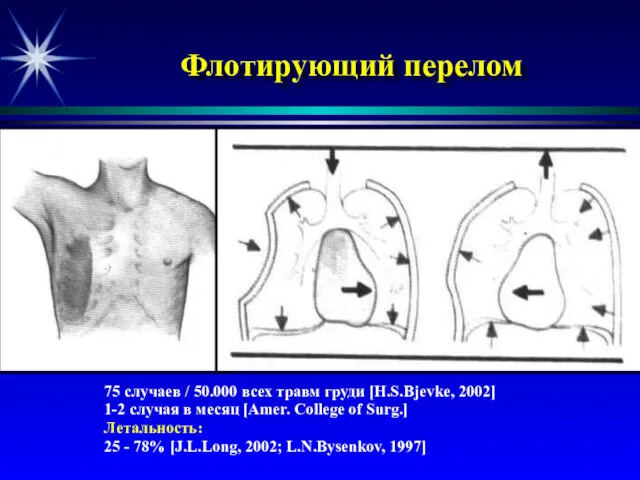
- 70. Флотирующий перелом 75 случаев / 50.000 всех травм груди [H.S.Bjevke, 2002] 1-2 случая в месяц [Amer.
- 71. Флотирующие переломы и методы их лечения Z.Ahmed [1995], G.Voggenreiter [1998], H.Tanaka [2002], A.E.Balci [2004] Хирургический ИВЛ
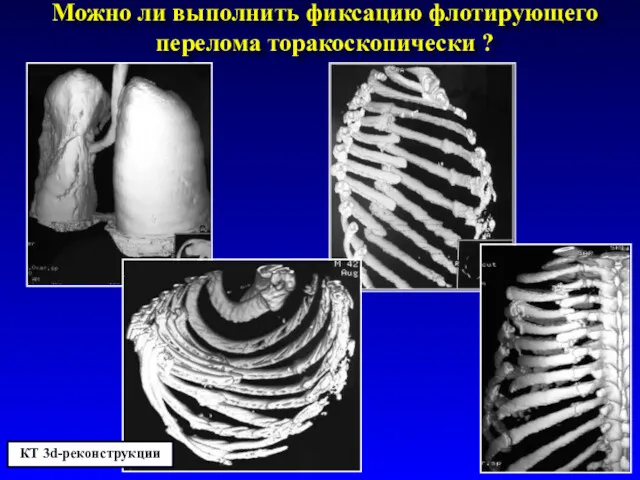
- 72. Можно ли выполнить фиксацию флотирующего перелома торакоскопически ? КТ 3d-реконструкции
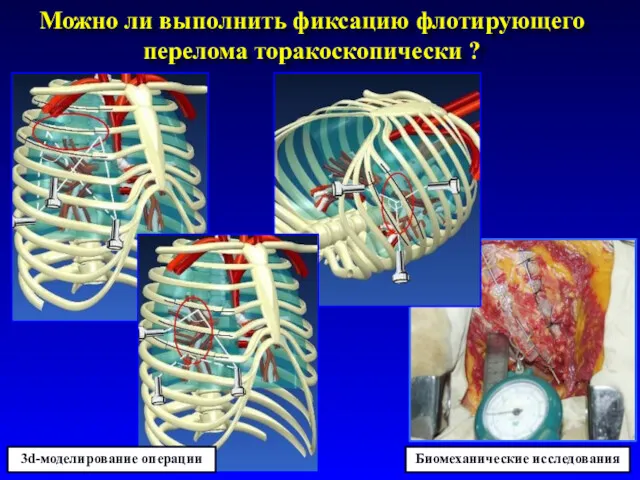
- 73. Можно ли выполнить фиксацию флотирующего перелома торакоскопически ? Биомеханические исследования 3d-моделирование операции
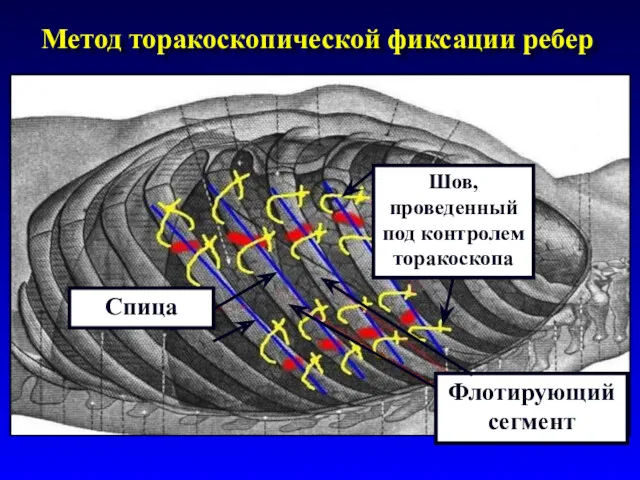
- 74. Метод торакоскопической фиксации ребер Шов, проведенный под контролем торакоскопа Флотирующий сегмент Спица
- 75. Набор для фиксации флотирующего перелома, разработанный совместно с фирмой «Медфармсервис», г. Казань
- 76. Показания к торакоскопической фиксации флотирующих ребер: Риск повреждения легкого, диафрагмы или межреберных сосудов острыми отломками ребер
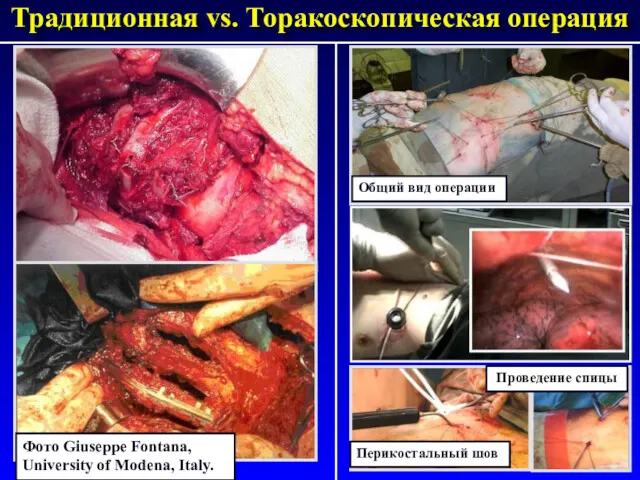
- 77. Традиционная vs. Торакоскопическая операция Общий вид операции Перикостальный шов Проведение спицы Фото Giuseppe Fontana, University of
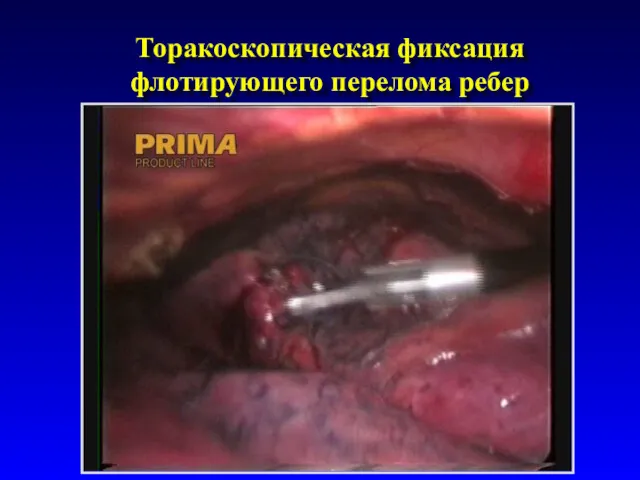
- 78. Торакоскопическая фиксация флотирующего перелома ребер
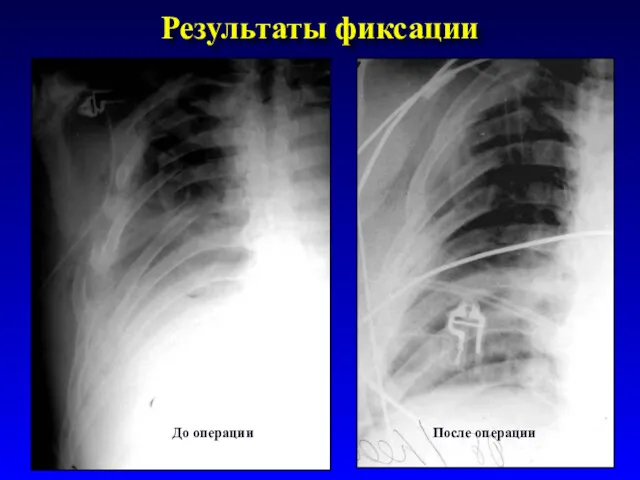
- 79. Результаты фиксации До операции После операции
- 80. Результаты мини-инвазивных операций при ранениях груди за 2002 – 2007 г.г. Верификация анатомического характера травмы –
- 81. Широкое применение мини-инвазивных операций при травме груди требует обяза-тельного соблюдения основных принци-пов единой хирургической тактики: 1.
- 83. Скачать презентацию
































![Флотирующие переломы и методы их лечения Z.Ahmed [1995], G.Voggenreiter [1998],](/_ipx/f_webp&q_80&fit_contain&s_1440x1080/imagesDir/jpg/164391/slide-70.jpg)




 Регуляция процессов мочеобразования Общие механизмы регуляции водно-солевого гомеостазиса
Регуляция процессов мочеобразования Общие механизмы регуляции водно-солевого гомеостазиса Лабораторная диагностика болезней желудочно-кишечного тракта
Лабораторная диагностика болезней желудочно-кишечного тракта Детское протезирование
Детское протезирование Заболевания носа и придаточных пазух. Методы исследования
Заболевания носа и придаточных пазух. Методы исследования Акарозы кошек
Акарозы кошек Основы микрохирургии
Основы микрохирургии Внутренняя среда организма. Состав и функции крови
Внутренняя среда организма. Состав и функции крови Аритмиялар
Аритмиялар Трихофития
Трихофития Синтетические каннабиоиды. Дорога, ведущая к шизофрении
Синтетические каннабиоиды. Дорога, ведущая к шизофрении Современные подходы к консервативному лечению сколиоза
Современные подходы к консервативному лечению сколиоза Общие сведения о геморрагических высококонтагиозных лихорадках
Общие сведения о геморрагических высококонтагиозных лихорадках Рентгенанатомия и рентгенпатология желудочно-кишечного тракта
Рентгенанатомия и рентгенпатология желудочно-кишечного тракта Всемирный день чистых рук
Всемирный день чистых рук Микроваскулярная стенокардия: проблемы диагностики и лечения
Микроваскулярная стенокардия: проблемы диагностики и лечения Программа модернизации первичного звена здравоохранения в Республике Карелия
Программа модернизации первичного звена здравоохранения в Республике Карелия Источники доказательной медицины. Базы данных: определение, классификация
Источники доказательной медицины. Базы данных: определение, классификация Электрохимические сенсоры, модифицированные полиэлектролитами для определения вируса бешенства
Электрохимические сенсоры, модифицированные полиэлектролитами для определения вируса бешенства Болезни, передаваемые половым путем
Болезни, передаваемые половым путем ДВС – синдром
ДВС – синдром Рак гортани. Злокачественное новообразование гортани
Рак гортани. Злокачественное новообразование гортани Цестодология. Диагностика цистицеркозов крупного рогатого скота и свиней
Цестодология. Диагностика цистицеркозов крупного рогатого скота и свиней Личностные особенности медицинской сестры и их влияние на профессиональное общение с пациентом
Личностные особенности медицинской сестры и их влияние на профессиональное общение с пациентом Топография переднебоковой стенки живота
Топография переднебоковой стенки живота Відкрита артеріальна протока. Ізольований стеноз легеневої артерії
Відкрита артеріальна протока. Ізольований стеноз легеневої артерії Глоссалгия. Этиологиясы. Клинкалық көрінісі
Глоссалгия. Этиологиясы. Клинкалық көрінісі Неотложные состояния в онкологии
Неотложные состояния в онкологии Остеоартроз та поліартрит
Остеоартроз та поліартрит