Содержание
- 2. ПРОВЕРЯЕМ СЕБЯ. 0 ошибок -5 1 ошибка -4 2 ошибки -3 Остальное -2 1.Кто из ученых,
- 3. Эпидемиология и диагностика туберкулеза. Пробное лечение, как метод диагностики Преподаватель: Несина Т.Г. 2018 СПбГБПОУ «ФК»
- 4. Эпидемиология туберкулёза . *Источник инфекции *Пути передачи туберкулеза. *Виды контактов. *Понятие об очаге. Карта эпид. обследования
- 5. Источник инфекции Больной человек - обычно МБТ человеческого вида (у почти 90% больных) Крупный рогатый скот
- 6. Чтобы туберкулёзная палочка передавалась от больного человека к здоровому, между людьми должно быть какое-либо взаимодействие. Это
- 7. Виды контактов
- 12. Пациент, его окружение, предметы и место, где пациент находится, называется ОЧАГ ТУБЕРКУЛЁЗНОЙ ИНФЕКЦИИ Критерии разделения на
- 13. ОЧАГИ ПО ГРУППАМ ЭПИДОТЯГОЩЕННОСТИ • Очаг I группы. Наиболее неблагоприятный: больной с хроническим деструктивным туберкулёзом, постоянно
- 14. • Очаг III группы. Потенциально опасный: больной — условный бактериовыделитель, все члены семьи больного взрослые, больной
- 15. 8. Медицинские работники любых специальностей медицинских организаций Российской Федерации выявляют симптомы туберкулеза. Приказ от 29 декабря
- 21. Способы обнаружения возбудителя туберкулеза Бактериоскопический метод наименее чувствителен, так как позволяет выявить микобактерий туберкулеза при наличии
- 22. Бактериологическое исследование Направлено на выделение возбудителя инфекции из мокроты, отделяемого свища, мочи и других биологических сред.
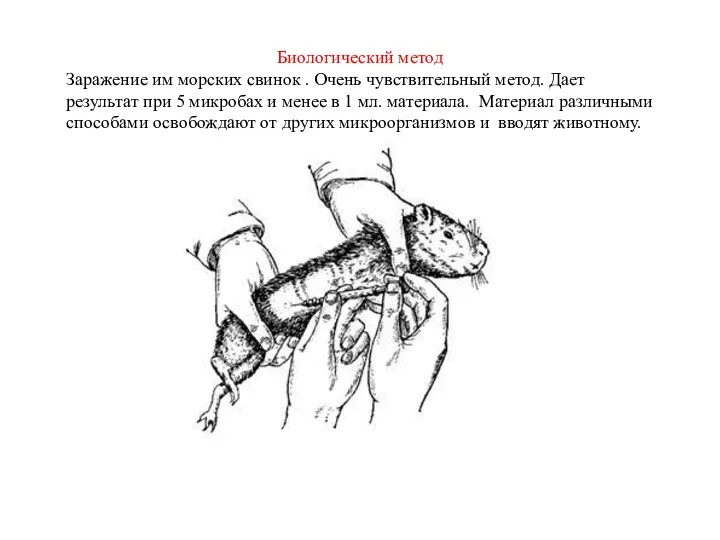
- 23. Биологический метод Заражение им морских свинок . Очень чувствительный метод. Дает результат при 5 микробах и
- 24. ТУБЕРКУЛИНОДИАГНОСТИКА Туберкулин используется в диагностических целях!!! Редко – в лечебных!, но никогда в профилактических. Для профилактики
- 25. 1910 г. - Шарль Манту (Франция) и Феликс Мендель (Германия) предложили внутрикожный метод введения туберкулина, который
- 26. ПРОБА МАНТУ внутрикожное введение туберкулина. Для этого применяют специальный туберкулиновый шприц ёмкостью 1 мл. Внутрикожно вводят
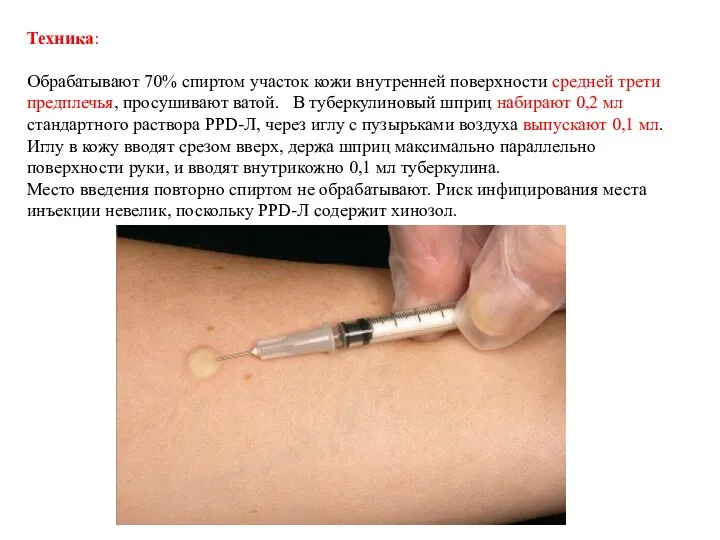
- 27. Техника: Обрабатывают 70% спиртом участок кожи внутренней поверхности средней трети предплечья, просушивают ватой. В туберкулиновый шприц
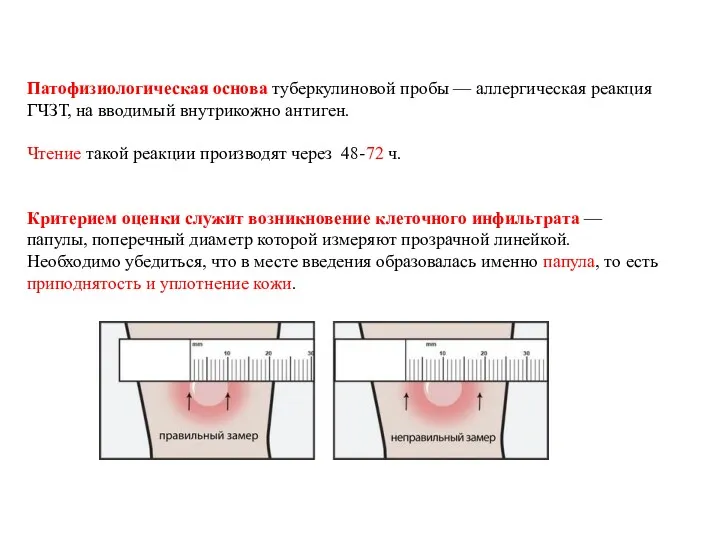
- 28. Патофизиологическая основа туберкулиновой пробы — аллергическая реакция ГЧЗТ, на вводимый внутрикожно антиген. Чтение такой реакции производят
- 29. • Отрицательная реакция — папула отсутствует, нет гиперемии. • Сомнительная реакция – возможна гиперемия любого размера
- 30. Вираж туберкулиновой пробы переход отрицательной туберкулиновой пробы в положительную увеличение диаметра папулы по сравнению с результатом
- 31. Противопоказания и ограничения для постановки туберкулиновой пробы Манту: — кожные заболевания; — острые и хронические инфекционные
- 32. Накожная градуированная туберкулиновая проба (модифицированная проба пирке) Применяется в основном у больных туберкулезом детей для определения
- 33. ПРОБА КОХА с подкожным введением туберкулина (область плеча или угол лопатки) используют для дифференциальной диагностики туберкулеза
- 34. Включить видео по сбору мокроты
- 35. Когда после проведения всех доступных дополнительных исследований не удается верифицировать диагноз, назначают терапию ex juvantibus (пробное
- 36. В задачах необходимо проанализировать динамику туберкулиновых проб и дать заключение по схеме Проба……(положительная, отрицательная, вираж, сомнительная),
- 37. Контроль усвоения материала Задача№1. Ребёнку 5лет. БЦЖ в роддоме - рубец 6 мм. Проба Манту с
- 38. Контроль усвоения материала Задача№1. Проба отрицательная, свидетельствует об отсутствии противотуберкулёзного иммунитета, нуждается в ревакцинации. Консультация фтизиатра
- 40. Скачать презентацию

































 Антиангинальные средства
Антиангинальные средства Вирустар– өсімдік, жануар және бактерия клеткаларының ішінде болатын паразиттер
Вирустар– өсімдік, жануар және бактерия клеткаларының ішінде болатын паразиттер Кожа у детей: анатомо-физиологические особенности, методы обследования
Кожа у детей: анатомо-физиологические особенности, методы обследования Лікарські засоби сполук магнію, кальцію, цинку
Лікарські засоби сполук магнію, кальцію, цинку Артериальная гипертензия
Артериальная гипертензия Тромбоз подключичной вены
Тромбоз подключичной вены Опухоли лоханки и мочеточника
Опухоли лоханки и мочеточника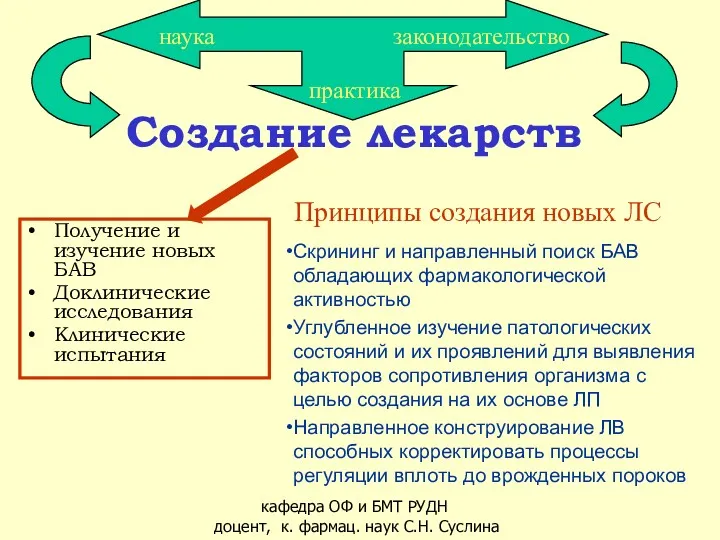 Создание лекарств
Создание лекарств Современная микроскопия
Современная микроскопия Контрацепция. Современные методы профилактики аборта
Контрацепция. Современные методы профилактики аборта ЦПР - Анализ 17-18 и МЕТОДЫ
ЦПР - Анализ 17-18 и МЕТОДЫ Основы микробиологии и иммунологии. Входной контроль
Основы микробиологии и иммунологии. Входной контроль Упаковки и устройства для дозирования жидких и вязких лекарственных препаратов. Машины и автоматы для фасовки препаратов
Упаковки и устройства для дозирования жидких и вязких лекарственных препаратов. Машины и автоматы для фасовки препаратов Медицинская демография. Динамика населения. Смертность населения. Показатели смертности. (Лекция 9)
Медицинская демография. Динамика населения. Смертность населения. Показатели смертности. (Лекция 9) Компьютерная томография и магнитно-резонансная томография
Компьютерная томография и магнитно-резонансная томография Дифференциальная диагностика дифтерии и тонзиллитов
Дифференциальная диагностика дифтерии и тонзиллитов Защита от клещевого энцефалита
Защита от клещевого энцефалита Экстрапирамидные гиперкинезы
Экстрапирамидные гиперкинезы Новости nCov-2019 (c 11/02 – COVID-2019, SARS CoV-2)
Новости nCov-2019 (c 11/02 – COVID-2019, SARS CoV-2) Питание и здоровье человека
Питание и здоровье человека Анестезия в травматологии и ортопедии
Анестезия в травматологии и ортопедии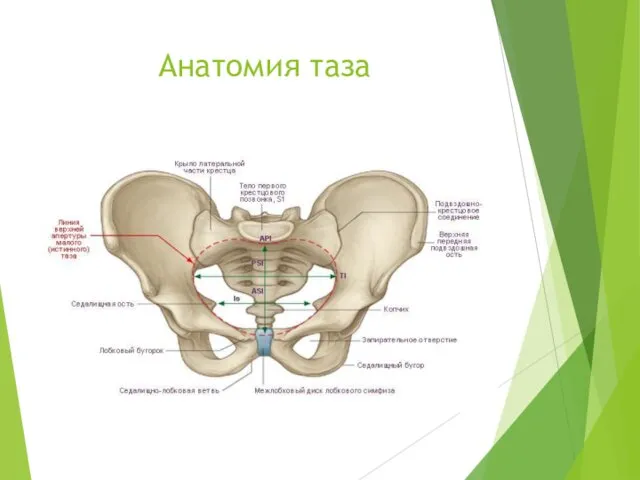 Анатомия таза
Анатомия таза Rabies (бешенство)
Rabies (бешенство) Реплантация большого пальца кисти
Реплантация большого пальца кисти Субординация в медицинском коллективе
Субординация в медицинском коллективе Регуляция сосудистого тонуса у критических больных
Регуляция сосудистого тонуса у критических больных Вирусы. Бактериофаги. ВИЧ-инфекция
Вирусы. Бактериофаги. ВИЧ-инфекция Санитарно-гигиенические обработка больных
Санитарно-гигиенические обработка больных