Факторы свертывающей и противосвертывающей системы крови. Геморрагические диатезы и синдромы. Тромбофилии презентация
Содержание
- 2. Система прокоагулянтов (коагуляционный гемостаз)
- 3. Факторы коагуляционного гемостаза
- 4. Группы факторов свертывания крови В зависимости от формы участия в гемостазе все факторы свертывания делятся на
- 5. Этапы активации коагуляционного гемостаза 1 этап – активация Х фактора (образование активной протромбиназы): Внутренний путь (медленный)
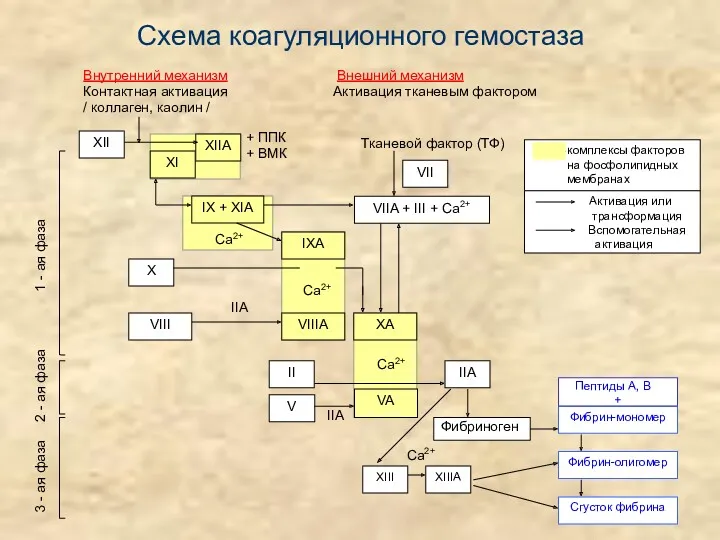
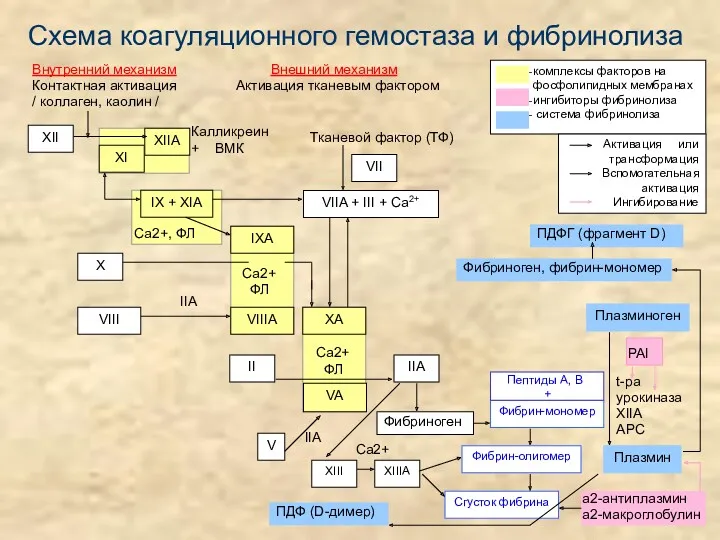
- 6. Схема коагуляционного гемостаза Внутренний механизм Внешний механизм Контактная активация Активация тканевым фактором / коллаген, каолин /
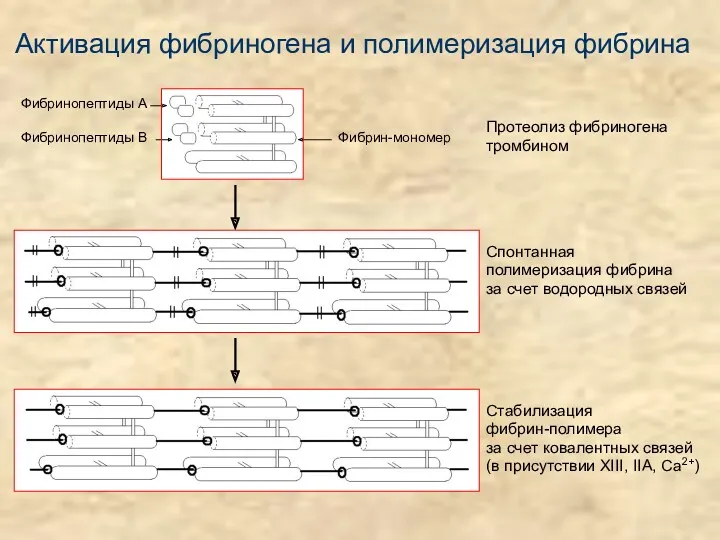
- 7. Активация фибриногена и полимеризация фибрина Фибринопептиды А Фибринопептиды В Фибрин-мономер Протеолиз фибриногена тромбином Спонтанная полимеризация фибрина
- 8. Методы исследования коагуляционного гемостаза АПТВ (активированное парциальное тромбопластиновое время) – норма – 30-42 с Характеризует состояние
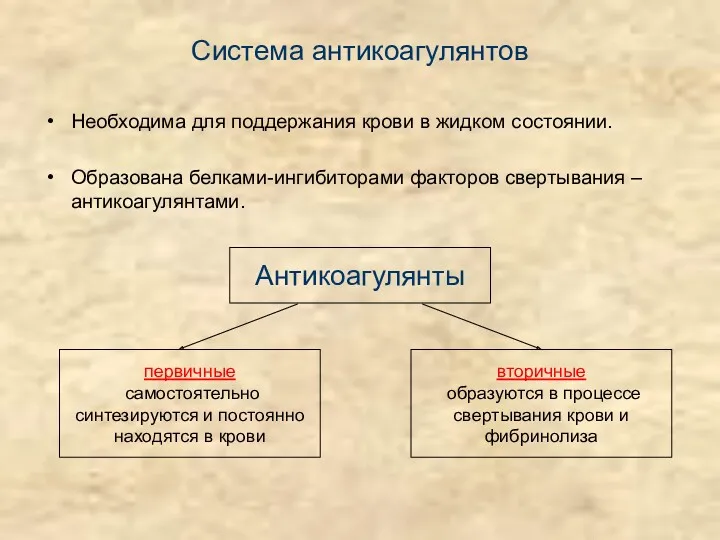
- 9. Система антикоагулянтов
- 10. Система антикоагулянтов Необходима для поддержания крови в жидком состоянии. Образована белками-ингибиторами факторов свертывания – антикоагулянтами. Антикоагулянты
- 11. Первичные антикоагулянты «Контактные ингибиторы» (ФЛ-й, плацентарный) - подавляют внутренний путь активации КГ – инактивируют комплекс (XIIa
- 12. Вторичные антикоагулянты Антитромбин I (фибрин) – адсорбирует и инактивирует тромбин, Метафактор Va – ингибитор фактора Ха,
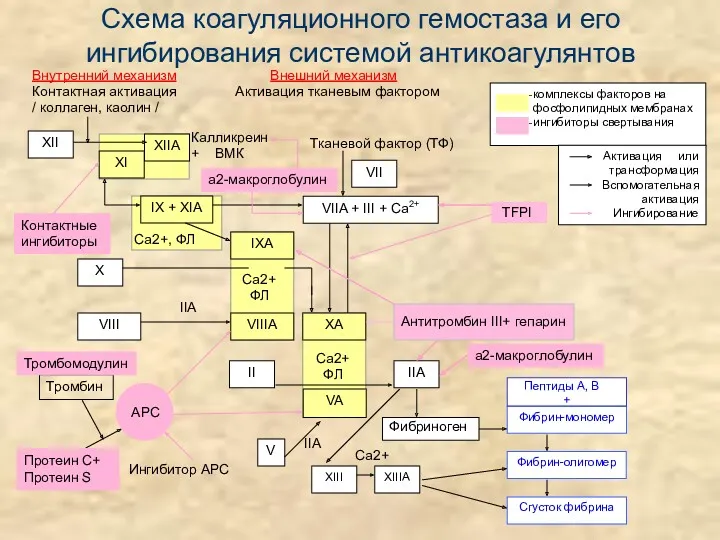
- 13. Схема коагуляционного гемостаза и его ингибирования системой антикоагулянтов Внутренний механизм Внешний механизм Контактная активация Активация тканевым
- 14. Фибринолитическая система
- 15. Пути активации фибринолитической системы Внешний путь активации Основными активаторами являются: тканевой активатор плазминогена (t-pa) - синтезируется
- 16. Общий путь активации системы фибринолиза, ингибиторы фибринолиза Общий путь активации системы фибринолиза Внешний и внутренний пути
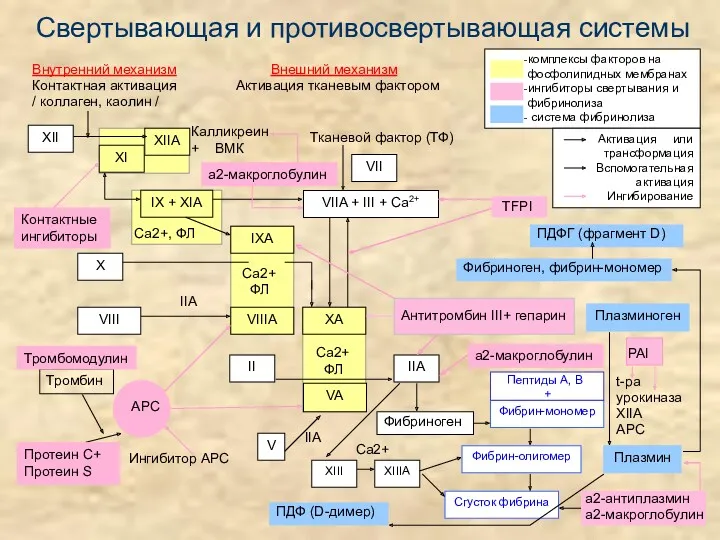
- 17. Схема коагуляционного гемостаза и фибринолиза Внутренний механизм Внешний механизм Контактная активация Активация тканевым фактором / коллаген,
- 18. Свертывающая и противосвертывающая системы Внутренний механизм Внешний механизм Контактная активация Активация тканевым фактором / коллаген, каолин
- 19. Геморрагические диатезы и синдромы — это патологические состояния, для которых характерна кровоточивость
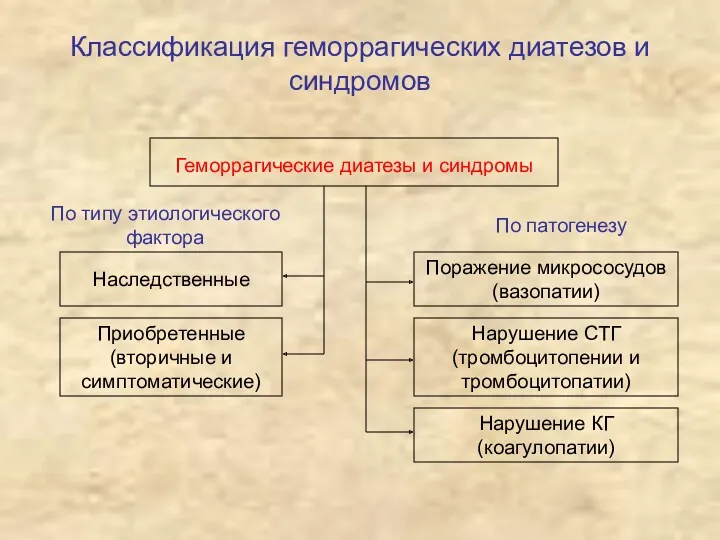
- 20. Классификация геморрагических диатезов и синдромов Геморрагические диатезы и синдромы По типу этиологического фактора Наследственные Приобретенные (вторичные
- 21. Вазопатии
- 22. Классификация вазопатий Наследственные – связаны с генетически обусловленным нарушением синтеза коллагена и истончением субэндотелия → кровоточащие
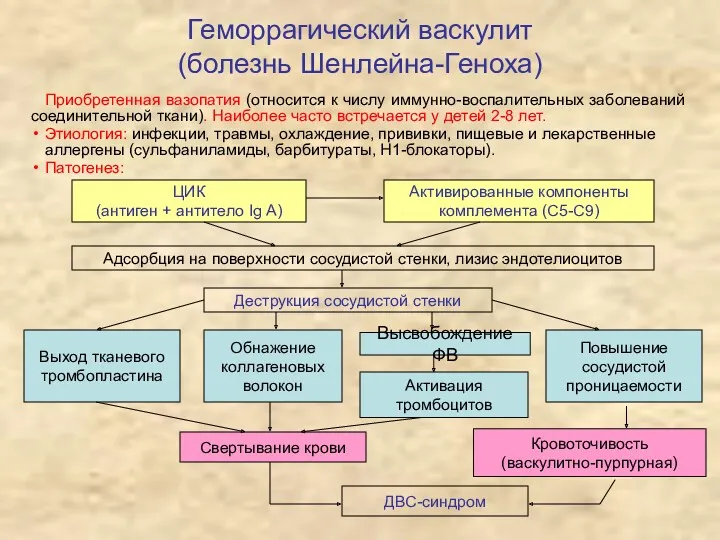
- 23. Геморрагический васкулит (болезнь Шенлейна-Геноха) Приобретенная вазопатия (относится к числу иммунно-воспалительных заболеваний соединительной ткани). Наиболее часто встречается
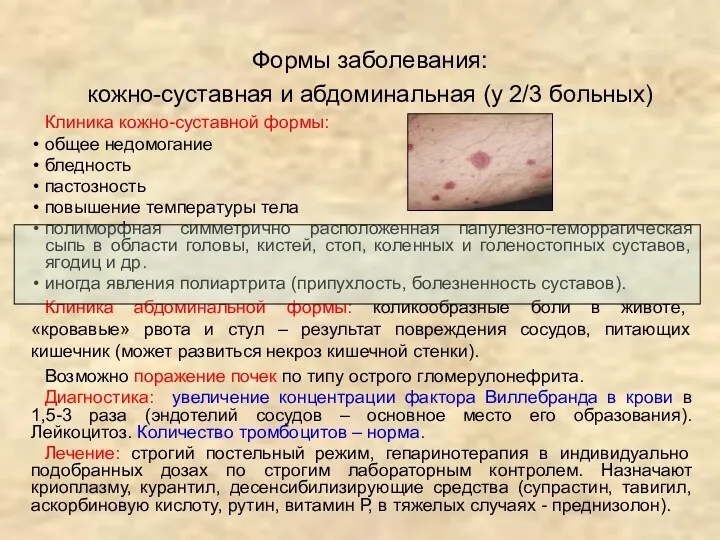
- 24. Формы заболевания: кожно-суставная и абдоминальная (у 2/3 больных) Клиника кожно-суставной формы: общее недомогание бледность пастозность повышение
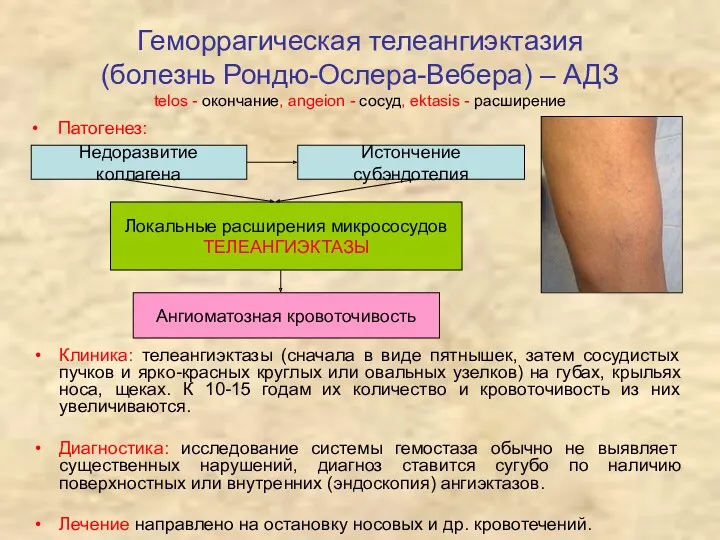
- 25. Геморрагическая телеангиэктазия (болезнь Рондю-Ослера-Вебера) – АДЗ telos - окончание, angeion - сосуд, ektasis - расширение Клиника:
- 26. Коагулопатии Обусловливаются дефицитом плазменных факторов Наследственные Приобретенные
- 27. Наследственные коагулопатии С нарушениями внутреннего механизма активации КГ С нарушениями внешнего механизма активации КГ С нарушениями
- 28. Наследственные коагулопатии 1. С нарушениями внутреннего механизма активации КГ А) Гемофилия А – дефицит фактора VIII
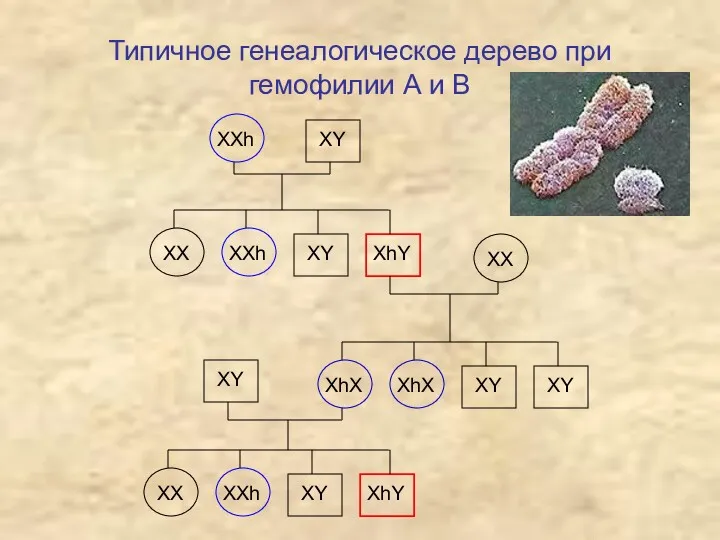
- 29. Типичное генеалогическое дерево при гемофилии А и В ХХh ХY ХХ ХY ХХh ХhY ХХ ХhХ
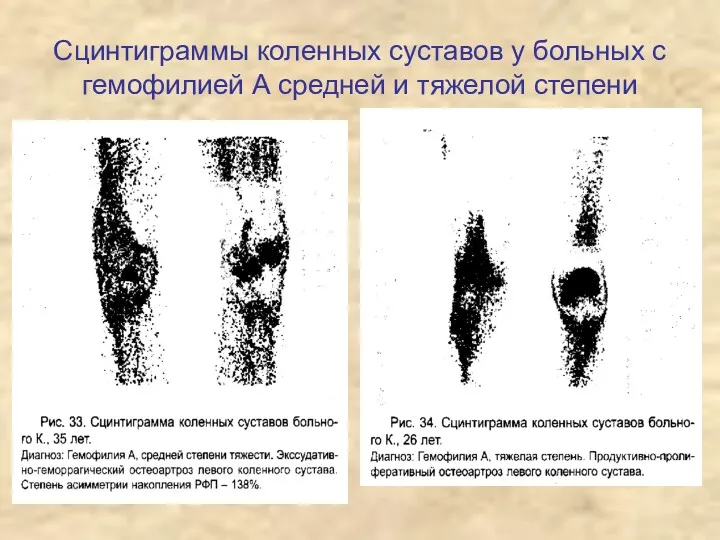
- 30. Сцинтиграммы коленных суставов у больных с гемофилией А средней и тяжелой степени
- 31. Г) Дефект Хагемана – дефицит фактора XII Д) Дефект ККС: - дефект Флетчера – дефицит ППК,
- 32. 2. С нарушениями внешнего механизма активации КГ Гипопроконвертинемия – дефицит фактора VII. 3. С нарушениями внутреннего
- 33. Приобретенные коагулопатии А) Иммунный конфликт – выработка АТ к плазменным факторам - ингибиторов факторов II, V,
- 34. Б) А(гипо)витаминозы К, так как нарушается витамин К-зависимый синтез в печени факторов II, VII, IX, X.
- 35. ДВС-синдром, тромбогеморрагический синдром Этиология: тяжелые заболевания и терминальные состояния: Травматические, связанные с деструкцией клеток, тканей и
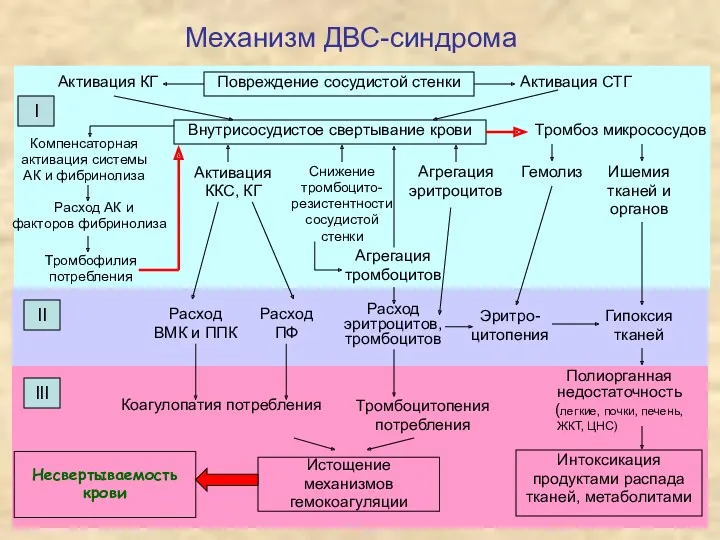
- 36. Механизм ДВС-синдрома Повреждение сосудистой стенки Активация КГ Активация СТГ Внутрисосудистое свертывание крови Активация ККС, КГ Агрегация
- 37. Клиника ДВС-синдрома Проявления: А) Клинические симптомы основного заболевания (т.е. причины ДВС-синдрома) симптомы гиперкоагуляции – признаки тромбоза
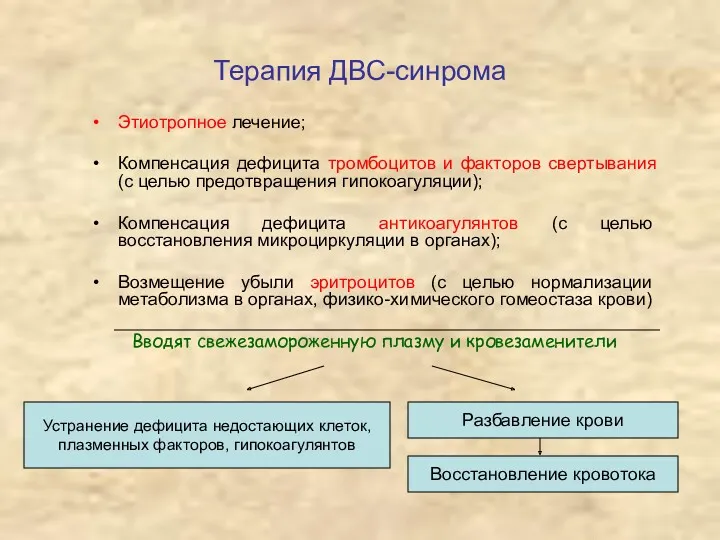
- 38. Терапия ДВС-синрома Этиотропное лечение; Компенсация дефицита тромбоцитов и факторов свертывания (с целью предотвращения гипокоагуляции); Компенсация дефицита
- 39. Тромбофилии (предтромботические состояния) — это все наследственные и приобретенные нарушения гемостаза, которым свойственна предрасположенность к тромбозам
- 40. Классификация тромбофилий по З.С. Баркагану (1996) 1) Гемореологические - Полицитемии и полиглобулии - Изменения объема, формы
- 41. Классификация тромбофилий по З.С. Баркагану (1996) 4) Дефицит, гиперпродукция или структурная аномалия плазменных факторов свертывания крови
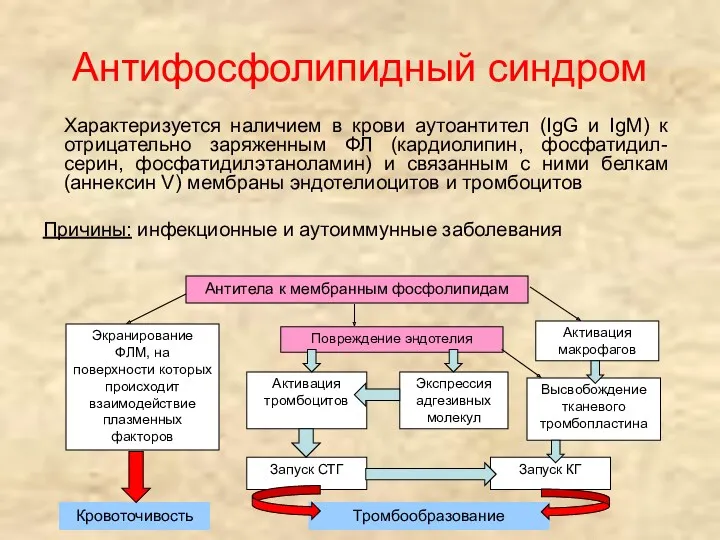
- 42. Характеризуется наличием в крови аутоантител (IgG и IgM) к отрицательно заряженным ФЛ (кардиолипин, фосфатидил-серин, фосфатидилэтаноламин) и
- 44. Скачать презентацию


























 Первая медицинская помощь при кровотечении
Первая медицинская помощь при кровотечении Антиагреганты. Классификация
Антиагреганты. Классификация Кровотечение
Кровотечение Лабораторное занятие. Измерение кровяного давления и оценка адаптационного потенциала
Лабораторное занятие. Измерение кровяного давления и оценка адаптационного потенциала Пиелонефрит. Классификация
Пиелонефрит. Классификация Первичный туберкулез
Первичный туберкулез Энтеральное питание в интенсивной терапии
Энтеральное питание в интенсивной терапии Обследование больных с патологией органов кровообращения
Обследование больных с патологией органов кровообращения Основы медицинской протозоологии. Тип простейшие. Представители классов споровики и инфузории
Основы медицинской протозоологии. Тип простейшие. Представители классов споровики и инфузории Лептоспироз: этиология, классификация, диагностика, лечение
Лептоспироз: этиология, классификация, диагностика, лечение Раны. Классификация ран. Лечение чистой раны
Раны. Классификация ран. Лечение чистой раны Қоғамдық десаулық сақтау ғылым және пән ретінде. Денсаулықтың әлеуметтік факторлары
Қоғамдық десаулық сақтау ғылым және пән ретінде. Денсаулықтың әлеуметтік факторлары Синдром раздраженного кишечника
Синдром раздраженного кишечника Шовные материалы в хирургии
Шовные материалы в хирургии Менингиты и энцефалиты у детей
Менингиты и энцефалиты у детей Дыхательная недостаточность
Дыхательная недостаточность Внебольничная пневмония
Внебольничная пневмония Абсцесс почки
Абсцесс почки Наследственные болезни. Нарушения хромосомы человека
Наследственные болезни. Нарушения хромосомы человека Педикюр, подготовка, дезинфекция рабочего места
Педикюр, подготовка, дезинфекция рабочего места Ранняя диагностика хирургических болезней и методы профилактики
Ранняя диагностика хирургических болезней и методы профилактики Правила оказания первой медицинской помощи
Правила оказания первой медицинской помощи Антибиотики. Синтетические противомикробные средства
Антибиотики. Синтетические противомикробные средства Модернизация дополнительного профессионального образования в области здравоохранения
Модернизация дополнительного профессионального образования в области здравоохранения Современные критерии эффективности методов преиндукции/индукции родов
Современные критерии эффективности методов преиндукции/индукции родов Сестринские манипуляции. Катетерезация мочевого пузыря у женщины
Сестринские манипуляции. Катетерезация мочевого пузыря у женщины Объективное исследование больного. Общий осмотр. Пальпация. Перкуссия. Аускультация
Объективное исследование больного. Общий осмотр. Пальпация. Перкуссия. Аускультация Головная боль
Головная боль