Содержание
- 2. Диагностика Обнаружить наличие гематом довольно непросто. Их симптоматика может напоминать другие нарушения мозговой деятельности. В медицинской
- 3. Лечение Вне зависимости от вида гематом, пациент нуждается в медицинском наблюдении и лечении. Терапевтические методики применяются
- 4. Большие гематомы, серьёзно влияющие на состояние пациента, требуют хирургического удаления крови из мозговых полостей. Это осуществляется
- 5. Прогнозы и последствия Прогноз в случае небольших по размеру гематом или своевременного удаления крови благоприятный. Хуже
- 6. Повреждения в результате давления гематом на участки мозга могут проявиться в виде: раздражительности; плаксивости; неврозов; психозов;
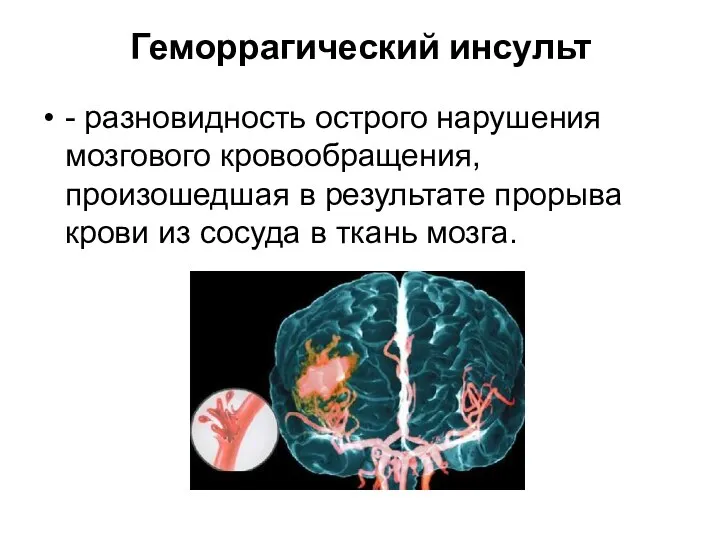
- 7. Геморрагический инсульт - разновидность острого нарушения мозгового кровообращения, произошедшая в результате прорыва крови из сосуда в
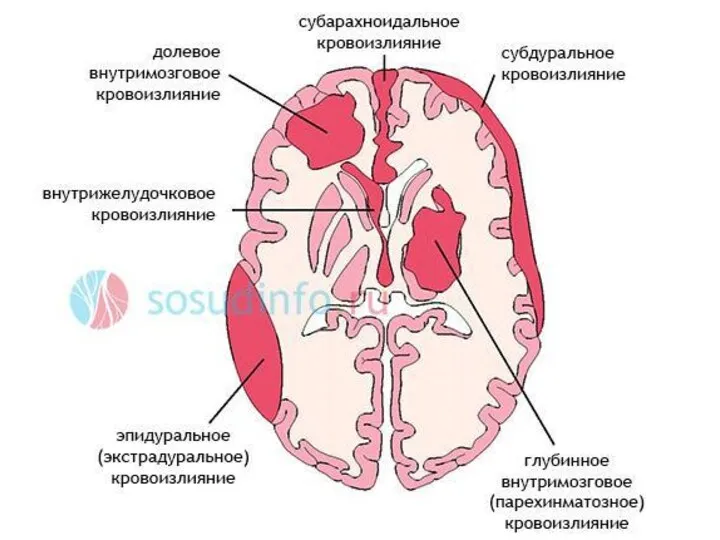
- 8. Виды геморрагического инсульта паренхиматозное кровоизлияние - ситуация, когда кровь проникает в ткань мозга. субарахноидальное - кровь
- 10. Причины геморрагического инсульта гипертоническая болезнь и артериальная гипертензия (в 85% случаев) врожденные и приобретенные аневризмы сосудов
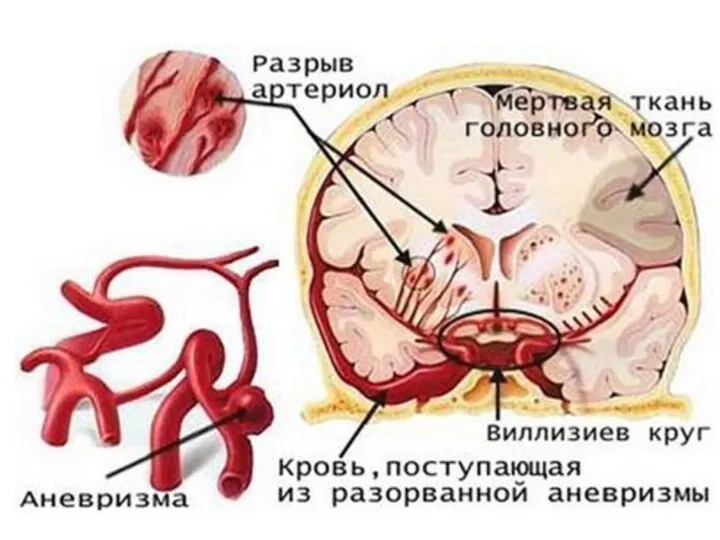
- 11. Патогенез. Пусковым механизмом при паренхиматозном кровоизлиянии является нарушение проницаемости и/или целостности сосудов внутренних структур мозга. В
- 13. Клиника Быстрое развитие неврологических синдромов, вызванных поражением головного мозга • Нарушение сознания (сознание может сохраняться при
- 14. Факторы, вызывающие геморрагический инсульт резкий подъем артериального давления прием алкоголя физическая нагрузка горячая ванна.
- 15. Формы геморрагического инсульта: 1) Острейшая. Характеризуется стремительным развитием коматозного состояния, угнетением дыхания и сердечной деятельности. Летальный
- 16. Статистика Соотношение частоты развития ишемического и геморрагического инсультов 4:1. Пик смертности от геморрагического инсульта припадает на
- 17. Методы лучевой диагностики геморрагического инсульта 1. МРТ и КТ: дают более точные данные о характере изменений
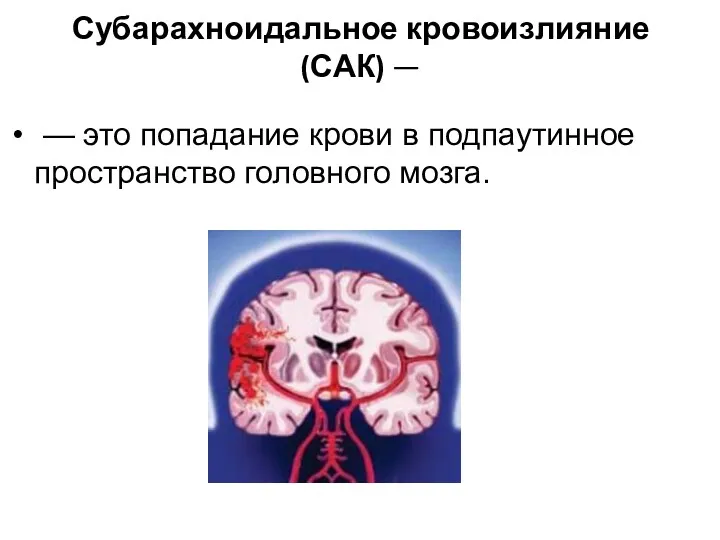
- 18. Субарахноидальное кровоизлияние (САК) — — это попадание крови в подпаутинное пространство головного мозга.
- 19. Формы субарахноидального кровоизлияния спонтанное субарахноидальное кровоизлияние - происходит без видимых причин, на фоне нарушений целостности стенки
- 20. Причины субарахноидального кровоизлияния Нарушение целостности стенки внутричерепной артерии, находящейся на внешней поверхности полушарий мозга или на
- 21. Симптомы субарахноидального кровоизлияния • Интенсивная головная боль • Нарушение сознания (сознание может сохраняться при небольших кровоизлияниях)
- 22. Методы диагностики субарахноидального кровоизлияния 1. КТ и МРТ: позволяет послойно изучить строение головного мозга и обнаружить
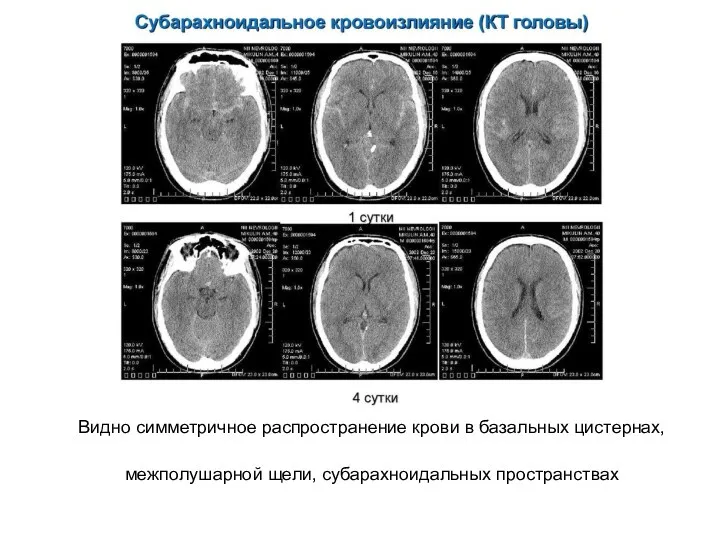
- 23. Видно симметричное распространение крови в базальных цистернах, межполушарной щели, субарахноидальных пространствах
- 25. Течение и исход субарахноидального кровоизлияния • Определяется причиной, локализацией и объемом кровоизлияния, а также развитием осложнений,
- 26. Субдуральная и эпидуральная гематомы
- 27. Внутричерепные повреждения, возникающие в результате ударов головой или проникающих ранений, могут вызвать серьёзные нарушения деятельности головного
- 28. Описание заболевания и его особенности у новорождённых Причиной повреждения сосудов мозга у новорождённых являются, как правило,
- 29. у детей В детской травматологии диагноз «сотрясение» и сопутствующие ему гематомы головного мозга очень распространены. Маленькие
- 30. у взрослых Внутренние кровоизлияния у взрослых могут быть вызваны как серьёзными травмами, так и ударами, которые
- 31. Этот вид кровоизлияний возникает в результате повреждений сосудов (преимущественно венозных) между мозговыми оболочками. Субдуральная гематома считается
- 32. Субдуральные гематомы делятся на 3 типа: Острые - самые серьёзные и опасные гематомы, вызванные повреждениями головы.
- 33. Любой вид субдуральной гематомы (особенно, конечно, острый) требует немедленного обращения пострадавшего к врачу. Медицинская практика показывает,
- 34. Эпидуральная гематома Данная гематома появляется при разрыве крупного сосуда, чаще артерии, между поверхностью твёрдой оболочки мозга
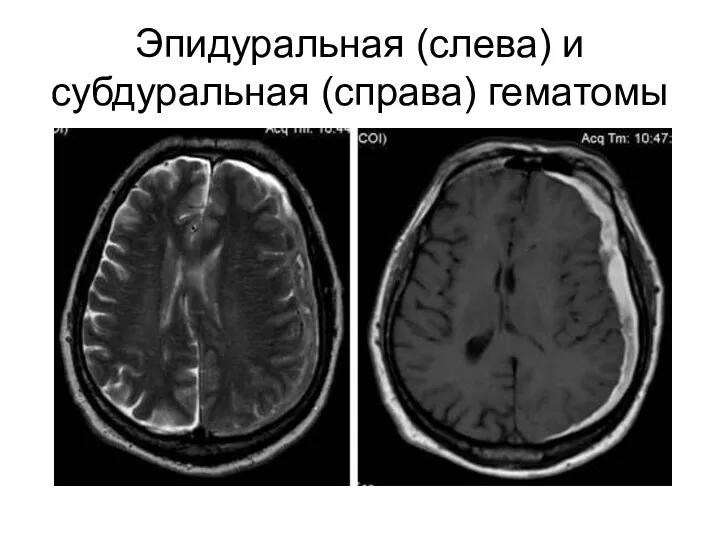
- 35. Эпидуральная (слева) и субдуральная (справа) гематомы
- 36. Причины Человеческий мозг предохраняет от сотрясений спинномозговая жидкость (ликвор), омывающая его во всех сторон и выполняющая
- 37. Следует сказать, что травмы - это далеко не единственный фактор, влияющий на образование гематом.
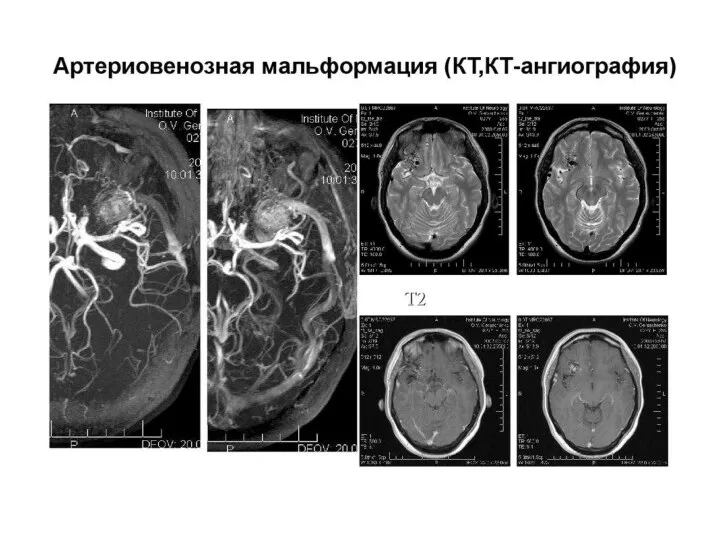
- 38. К числу причин относятся также: аневризма или мальформация (патологическая связь вен и артерий); мозговой удар (
- 39. Симтомы и признаки Выраженность симптомов и время их появления зависит от тяжести травмы или заболевания, явившегося
- 41. Скачать презентацию






























 Дәрілік заттарды рецептсіз босату
Дәрілік заттарды рецептсіз босату Су мен тұздардың ағзадағы маңызы
Су мен тұздардың ағзадағы маңызы Физиологические механизмы регуляции в организме
Физиологические механизмы регуляции в организме История, предмет и задачи гигиены и экологии человека
История, предмет и задачи гигиены и экологии человека Гендік инженерия негіздері
Гендік инженерия негіздері Доказательная медицина. Систематические обзоры и мета-анализы
Доказательная медицина. Систематические обзоры и мета-анализы Нәрестелердегі іріңді қабыну ауруы
Нәрестелердегі іріңді қабыну ауруы Множественная личность
Множественная личность Клинические особенности химических аддикций. Психические расстройства и расстройства поведения
Клинические особенности химических аддикций. Психические расстройства и расстройства поведения Особенности обеспечения проходимости дыхательных путей у детей. Интубация трахеи
Особенности обеспечения проходимости дыхательных путей у детей. Интубация трахеи Роль и место препаратов сульфонилмочевины в терапии сахарного диабета 2 типа
Роль и место препаратов сульфонилмочевины в терапии сахарного диабета 2 типа Физиология выделения
Физиология выделения Компания Микрохим. Таблетированные препараты, спреи с высокоточным дозированием и инъекции
Компания Микрохим. Таблетированные препараты, спреи с высокоточным дозированием и инъекции Особо опасные инфекции
Особо опасные инфекции Болезнь Крона
Болезнь Крона Интубация трахеи. Абсолютные показания
Интубация трахеи. Абсолютные показания Диагностические возможности 3D-визуализации с цветовым контрастированием в оценке очагов демиелинизации у пациентов
Диагностические возможности 3D-визуализации с цветовым контрастированием в оценке очагов демиелинизации у пациентов Актуальные вопросы кардиопрофилактики
Актуальные вопросы кардиопрофилактики Легочная гипертензия
Легочная гипертензия Acute abdomen and peritonitis
Acute abdomen and peritonitis Фототерапия новорожденных
Фототерапия новорожденных Опухоли полости носа и придаточных пазух
Опухоли полости носа и придаточных пазух Учение об инфекции. Инфекция или инфекционный процесс
Учение об инфекции. Инфекция или инфекционный процесс Задачи, организационная структура и основы деятельности всероссийской службы медицины катастроф (ВСМК)
Задачи, организационная структура и основы деятельности всероссийской службы медицины катастроф (ВСМК) Эпилепсияға, тырысуға қарсы препараттар
Эпилепсияға, тырысуға қарсы препараттар Эндометриоз
Эндометриоз Наборы инструментов для операций
Наборы инструментов для операций Питание детей старше года
Питание детей старше года