Содержание
- 2. Гипопитуитаризм – это заболевание, развивающееся в результате нарушения секреции гормонов гипофиза (область головного мозга, регулирующая деятельность
- 3. По клиническим проявлениям: парциальный (частичный) гипопитуитаризм возникает в результате недостаточности какого-либо одного из тропных гормонов (гормон,
- 4. Причины врожденного гипопитуитаризма: семейные формы гипопитуитаризма (мутация специфического гена); нарушение развития гипоталамо-гипофизарной системы (например, анэнцефалия –
- 5. неспецифический (аутоиммунный) гипофизит (воспаление гипофиза, при котором собственный организм вырабатывает антитела к тканям гипофиза); гидроцефалия (избыточное
- 6. В основе патогенеза пангипопитуитаризма лежит дефицит тропных гормонов и гормона роста. В зависимости от локализации, обширности
- 7. Наследственные варианты недостаточности гормона роста, сочетающейся с дефицитом других тропных гормонов, чаще всего связаны с дефицитом
- 8. Дефицит гормона роста (соматотропина) сопровождается следующими проявлениями. У ребенка с раннего возраста прогрессирует задержка роста. По
- 9. высокий рост (при сохраненной секреции гормона роста) или карликовость (при дефиците гормона роста); евнухоидные пропорции тела
- 10. Тиреотропная недостаточность (вторичный гипотиреоз – снижение уровня гормонов щитовидной железы): сонливость, вялость, снижение умственной и физической
- 11. Анализ жалоб и истории заболевания. Сроки появления задержки роста. Перинатальная патология (патология во время беременности и
- 12. Общий осмотр: сухость и бледность кожных покровов; урежение частоты сердечных сокращений, выпадение волос на голове; резкое
- 13. Анализ крови – содержание белка, холестерина, глюкозы, ионов (натрий, калий, хлор, кальций). Определение уровня гормонов в
- 14. Рентгенография кистей (для оценки костного возраста). УЗИ щитовидной железы, надпочечников, яичников, матки. Компьютерная (КТ) или магнитно-резонансная
- 15. При наличии опухоли гипоталамо-гипофизарной области (область головного мозга) – удаление новообразования. Пожизненная заместительная гормональная терапия: гормоны
- 17. Скачать презентацию













 Вакцины в биотехнологии
Вакцины в биотехнологии Эндокринная система. Общие свойства и функции. Лекция № 17
Эндокринная система. Общие свойства и функции. Лекция № 17 Туберкулез мочеполовых органов
Туберкулез мочеполовых органов Дезинфекционные средства
Дезинфекционные средства Клинический случай. Синдром Вермера (МЭН-1)
Клинический случай. Синдром Вермера (МЭН-1) Поражения кожи и слизистых оболочек при ВИЧ-инфекции. Герпетические поражения при ВИЧ-инфекции
Поражения кожи и слизистых оболочек при ВИЧ-инфекции. Герпетические поражения при ВИЧ-инфекции Пилотный проект Развитие системы медицинской реабилитации в Российской Федерации
Пилотный проект Развитие системы медицинской реабилитации в Российской Федерации Қан жүйесі аурулары
Қан жүйесі аурулары Воспалительные заболевания женских половых органов
Воспалительные заболевания женских половых органов Аускультация сердца и фонокардиография
Аускультация сердца и фонокардиография Мамандандырылған және арнайы мамандандырылған медициналық көмек
Мамандандырылған және арнайы мамандандырылған медициналық көмек Мүмкіндіктері шектеулі индивидтер үшін пихологиялық ,дәрігерлік педагогикалық комиссия оның мақсаты міндеттері
Мүмкіндіктері шектеулі индивидтер үшін пихологиялық ,дәрігерлік педагогикалық комиссия оның мақсаты міндеттері Менструальный цикл
Менструальный цикл Принципы и современные методы лечения переломов. Несросшиеся переломы, ложные суставы
Принципы и современные методы лечения переломов. Несросшиеся переломы, ложные суставы Синдром вертебробазилярной недостаточности (синдром вертебробазилярной артериальной системы)
Синдром вертебробазилярной недостаточности (синдром вертебробазилярной артериальной системы) Межведомственное взаимодействие в сфере первичной профилактики потребления ПАВ в детско-подростковой среде
Межведомственное взаимодействие в сфере первичной профилактики потребления ПАВ в детско-подростковой среде Грыжи живота. Осложненные грыжи. Диагностика и хирургическая тактика
Грыжи живота. Осложненные грыжи. Диагностика и хирургическая тактика АҚЖ ангиографиясы әдістері
АҚЖ ангиографиясы әдістері Гиперпролактинемия. Пролактин (ПРЛ) - полипептидный гормон
Гиперпролактинемия. Пролактин (ПРЛ) - полипептидный гормон Гангренозный стоматит. Ангина Симановского-Плаута-Венсана
Гангренозный стоматит. Ангина Симановского-Плаута-Венсана Ісікке қарсы иммунитет. Вакцинды профилактика негіздері
Ісікке қарсы иммунитет. Вакцинды профилактика негіздері Организация работы детской поликлиники и стационара. Функции, структуры, штаты. Качественный и количественный показатель работы
Организация работы детской поликлиники и стационара. Функции, структуры, штаты. Качественный и количественный показатель работы Гострий стенозуючий ларинготрахеїт
Гострий стенозуючий ларинготрахеїт Жүктіліктің типтік асқынулары
Жүктіліктің типтік асқынулары Перенашивание беременности
Перенашивание беременности Физиология крови
Физиология крови Био кремний
Био кремний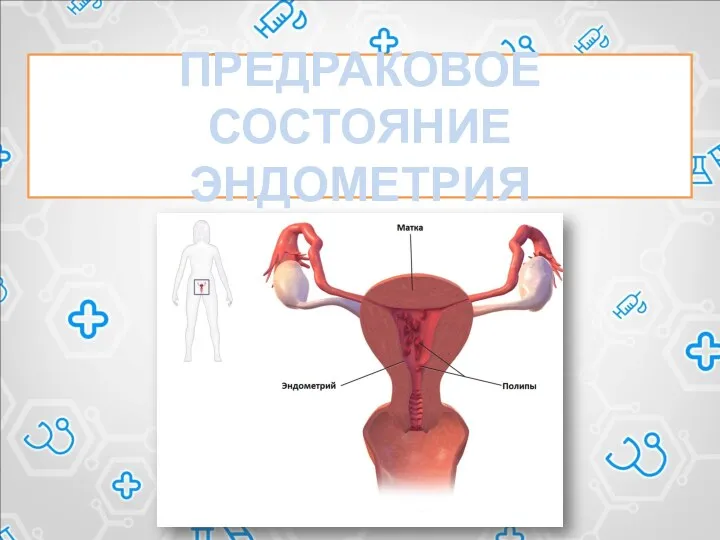 Предраковое состояние эндометрия
Предраковое состояние эндометрия