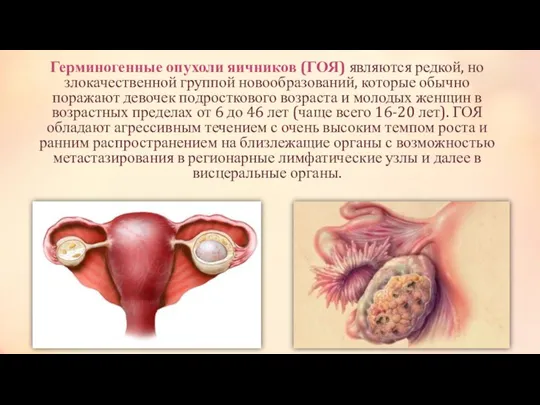
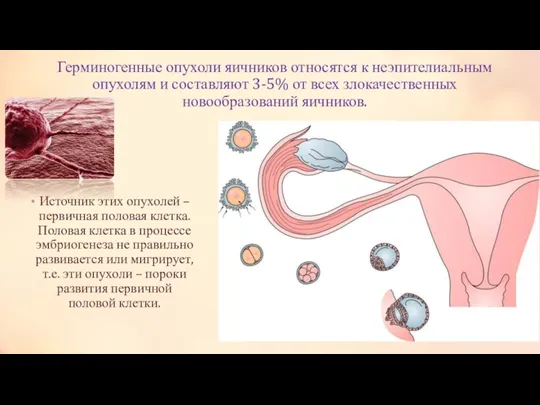
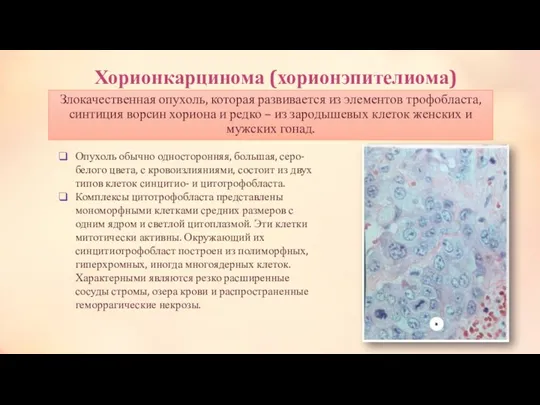
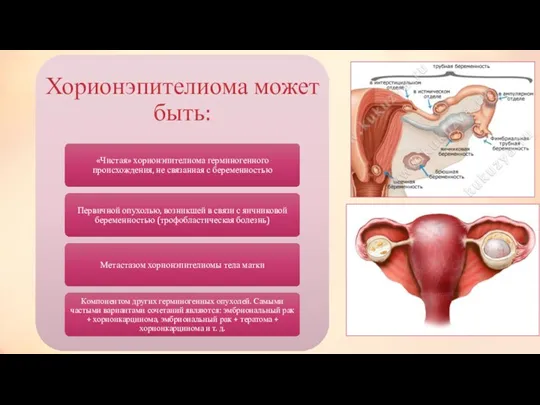
Тактика лечения больных с недисгерминомными опухолями в зависимости от стадии заболевания
I
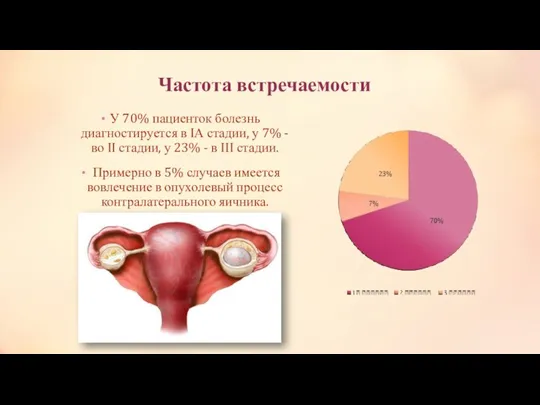
стадия –выполняется односторонняя сальпинго-овариоэктомия с сохранением контралатеральных трубы и яичника. У всех больных, проводится адъювантная химиотерапия с назначением 3 курсов химиотерапии BEP. Выполнение повторной лапаротомии у больных с полной резекцией опухоли и проведенной адъювантной химиотерапией не улучшает результатов лечения.
Схема химиотерапии BEP:
Цисплатин 20 мг/м2 в/в капельно 60 мин на фоне водной нагрузки в 1–5й дни
Этопозид 100 мг/м2 в/в капельно 40 мин в 1–5й дни
Блеомицин 30 мг в/в короткая инфузия в 1, 8й и 15й дни
Курс проводится каждые 3 недели, всего 4 курса.
II стадия –выполняется двусторонняя сальпинго-овариоэктомия и гистерэктомия. Больным молодого возраста, у которых желательно сохранение фертильности, возможно выполнение односторонней сальпинго-овариоэктомии с сохранением контралатеральных трубы и яичника и последующей химиотерапией. Всем больным II стадией с радикально удаленной опухолью показано проведение 3 курсов лечения комбинацией BEP. Больным с сохраняющейся повышенной концентрацией ХГ после выполненного оперативного лечения показано проведение 4 курсов химиотерапии BEP. Повторная лапаротомия после окончания химиотерапии показана больным с резидуальной опухолью, содержащей элементы тератомы.








 Острое воспаление. Морфология экссудативного воспаления. (Занятие 7)
Острое воспаление. Морфология экссудативного воспаления. (Занятие 7) Суды коагуляциялау
Суды коагуляциялау Sepsis of newborns
Sepsis of newborns Клиническая анатомия позвоночника и спинного мозга
Клиническая анатомия позвоночника и спинного мозга Крускал – Уоллис параметрлік емес критериі
Крускал – Уоллис параметрлік емес критериі Медицинский лабораторный техник
Медицинский лабораторный техник Инсулиновая помпа
Инсулиновая помпа Местная анестезия
Местная анестезия Платные медицинские услуги
Платные медицинские услуги Асептика и антисептика в хирургии
Асептика и антисептика в хирургии Фармацевтическая опека при травматических и инфекционных повреждениях кожи
Фармацевтическая опека при травматических и инфекционных повреждениях кожи Лечебное питание хирургических больных. Питание до и после операции
Лечебное питание хирургических больных. Питание до и после операции Сопутствующие процедуры в косметическом уходе: Массаж ШВЗ (шейно-воротниковой зоны); Массаж рук
Сопутствующие процедуры в косметическом уходе: Массаж ШВЗ (шейно-воротниковой зоны); Массаж рук Николай Васильевич Склифосовский
Николай Васильевич Склифосовский Биоревитализация. Гиалуроновая кислота. Показания и противопоказания
Биоревитализация. Гиалуроновая кислота. Показания и противопоказания Menstrual cycle and it's disorders
Menstrual cycle and it's disorders Лайм-боррелиоз
Лайм-боррелиоз Сыпной тиф
Сыпной тиф Желудочно-кишечные кровотечения
Желудочно-кишечные кровотечения Применение методов статистического анализа для оценки состояния общественного здоровья и здравоохранения (тема № 1)
Применение методов статистического анализа для оценки состояния общественного здоровья и здравоохранения (тема № 1) Современные виды мониторинга
Современные виды мониторинга Методы фиксации и стабилизации съёмных протезов при полном отсутствии зубов
Методы фиксации и стабилизации съёмных протезов при полном отсутствии зубов Модельные характеристики спорта высших достижений. Лекция 2
Модельные характеристики спорта высших достижений. Лекция 2 Туберкулез внелегочной локализации
Туберкулез внелегочной локализации Специфика коррекционной работы с детьми, имеющими нарушения зрения
Специфика коррекционной работы с детьми, имеющими нарушения зрения Травматизм населения, как медико-социальная проблема
Травматизм населения, как медико-социальная проблема Анемии у детей
Анемии у детей Стоматологиялық кабинетті ұйымдастыру. Асептика және антисептика қағидалары. Деонтология және этика стоматологияда
Стоматологиялық кабинетті ұйымдастыру. Асептика және антисептика қағидалары. Деонтология және этика стоматологияда