Слайд 2

Определение
Хронический гепатит — хроническое воспалительно-дистрофическое заболевание печени, обусловленное первичным поражением
ее клеток, продолжающееся без улучшения не менее 6 месяцев, имеющее стационарное или прогрессирующее течение и переходящее, как правило, в цирроз печени.
Слайд 3

Классификация хронических гепатитов
Классификация хронического гепатита
(Подымова С.Д., 1998 г.)
По этиологии:
лекарственный;
токсический;
алкогольный;
вирусный
(В,C, D);
метаболический:
при болезни Вильсона-Коновалова; гемохроматозе,
при недостаточности α-1 - антитрипсина;
неспецифический реактивный гепатит.
По морфологии:
агрессивный;
персистирующий;
лобулярный.
Слайд 4

Классификация хронических гепатитов
(Подымова С.Д., 1998 г.)
По клиническому течению:
хронический активный гепатит
вирусной этиологии;
аутоиммунный;
фульминантный;
персистирующий;
лобулярный.
По активности процесса:
активный (незначительная, умеренная, выраженная степень активности);
неактивный.
По функциональному состоянию печени:
компенсированный;
декомпенсированный..
Слайд 5

Основные симптомы и синдромы при заболеваниях печени
Желтуха
Диспептический синдром
Астено-вегетативный синдром
Увеличение
печени
Увеличение селезенки
Гепатолиенальный синдром
Гиперспленизм
Холестаз
Портальная гипертензия
Печеноклеточная недостаточность
Цитолитический синдром
Слайд 6

Синдром желтухи
1. Надпеченочная желтуха;
2. Печеночная (паренхиматозная) желтуха;
3. Подпеченочная (обтурационая) желтуха
Слайд 7

Объективные признаки при желтухе
Слайд 8

Лабораторно-инструментальные методы обследования
Общеклинический анализ крови с подсчетом количества тромбоцитов, определение времени
свертывания крови и длительности кровотечения;
Биохимические анализы: содержание общего билирубина и его фракций, активность АлАТ, АсАТ, ЩФ, γ-ГТП, ЛДГ, холинэстеразы, холестерина, глюкозы
Слайд 9

Лабораторно-инструментальные методы обследования
Общий белок и белковые фракции, СРБ, сиаловая кислота, протромбин,
фибриноген, электролиты (в т.ч. по показаниям – сывороточное железо и медь)
Слайд 10

Лабораторно-инструментальные методы обследования
Вирусологические исследования: НВs Ag, анти НСV, выявление вирусных ДНК
или РНК методом ПЦР.
Слайд 11

Лабораторно-инструментальные методы обследования
Ультразвуковое исследование (УЗИ) органов брюшной полости
Эндоскопические исследования:
ФГДС, ректороманоскопия для оценки признаков портальной гипертензии (расширение вен пищевода и кардиального отдела желудка) и возможных причин развития реактивных изменений печени.
Слайд 12

Лабораторно-инструментальные методы обследования
Дуоденальное зондирование, в т.ч. для исключения паразитов.
Компьютерная томография при
очаговых образованиях в печени, ее воротах, поджелудочной железе.
Эластография печени (фиброскан) для оценки степени фиброзных изменений.
Пункционная биопсия печени
Слайд 13

Вирусные гепатиты
Острое или хроническое воспаление печени, которое обусловливается одним из 5
идентифицированных и детально охарактеризованных в настоящее время первично гепатотропных вирусов: вирусом гепатита А (ВГА), вирусом гепатита В(ВГВ), вирусом гепатита С(ВГС), вирусом гепатита D (ВГD) и вирусом гепатита Е (ВГЕ).
Слайд 14

Основные пути передачи вируса
• переливание крови, пересадка органов (вероятность передачи
крайне высокая — больше 90%)
• инъекционный, через шприцы и другое оборудование для инъекций (вероятность передачи очень высокая)
• половой, при незащищенном проникающем половом контакте (вероятность передачи достаточно высокая, около 40%)
• вертикальный (от матери к ребенку): передача происходит во время беременности, родов, кормления материнским молоком; (вероятность достаточно высокая 20—30%)
• гемоконтактный — через общие зубные щетки, бритвы и тд (вероятность небольшая)
Гепатиты F, G встречаются крайне редко.
Слайд 15

Острый вирусный гепатит
Указание на гемотрансфузии, инъекции и операции или
неблагоприятный эпид. анамнез
2. Повышение активности аминотрансфераз и альдолазы сыворотки крови
3. Обнаружение маркеров гепатита А, В, С или дельта –антигена
4. Центролобулярные некрозы и инфильтраты из мононуклеарных клеток в биоптате печени.
Слайд 16

Вирусный гепатит А
ВГА – небольшой РНК-содержащий вирус. Инфекция ВГА передается фекально-оральным
путем через зараженную воду, загрязненные продукты питания или посредством контакта с человеком, инфицированным ВГА.
Наиболее распространенное инфекционное заболевание, которое можно предотвратить с помощью вакцинации.
Слайд 17

Вирусный гепатит В
ДНК-содержащий вирус, относится к семейству гепадновирусов. Передается парентеральным путем,
часто перинатальным путем. В группу повышенного риска входят лица, принимающие внутривенно наркотики, гомосексуалисты, а также мед. персонал, контактирующий с кровью или ее продуктами.
Слайд 18

Вирусный гепатит В
О хронической инфекции НВV говорят при персистировании HBsAg более
6 месяцев.
При этом выделяют две основные формы течения.
Клинически бессимптомное («здоровое») носительство HBsAg
Клинически, биохимически, вирусологически и гистологически активный гепатит
Слайд 19

Диагностические критерии хронического гепатита В
1. Острый вирусный гепатит в анамнезе;
2.
Наличие маркеров вируса гепатита В (HBsAg, HBeAg , анти- HBc класса IgM, ДНК HBV) в крови и пунктатах печени;
3. Гистологические признаки хронического активного гепатита с некрозами гепатоцитов
Слайд 20

Вирусный гепатит D
Вирус гепатита D представляет собой дефектный РНК-содержащий вирус, который
может размножаться лишь в присутствии ВГВ.
Хронический гепатит D протекает обычно тяжелее, чем хронический гепатит В без сопутствующей инфекции ВГD, а цирроз печени развивается в более ранние сроки.
Слайд 21

Вирусный гепатит С
Вирус гепатита С (HCV) – РНК -содержащий вирус, относящийся
к семейству флавовирусов. В большинстве случаев он передается парентерально, через кровь и ее компоненты. Риск инфицирования значительно увеличивается на фоне уже имеющейся ВИЧ-инфекции. В отличие от HBV и ВИЧ передача половым путем при HCV имеет относительно малую роль. Риск перинатального заражения оценивается в 5%
Слайд 22

Маркеры вирусной этиологии
Матовостекловидные гепатоциты, представленные крупными клетками с эксцентричным ядром и
бледной цитоплазмой, насыщенной гликогеном.
Воспалительные изменения в портальных трактах и перипортальной зоне
Ступенчатые, мостовидные и мультилобулярные некрозы
Тельца Каунсилмена, располагающиеся между печеночными балками или в просвете синусоидов, как исход некроза гепатоцитов
Слайд 23

Диагностические критерии лекарственного гепатита
В анамнезе указание на прием гепатотоксических препаратов последние
3 месяца или лекарственная непереносимость;
Отсутствие указаний на наличие других гепатопатий;
Отрицательные результаты исследования крови на маркеры гепатитов В и С;
Положительная динамика симптомов гепатита при отмене лекарственного препарата.
Слайд 24

Алкогольная болезнь печени
клинико-морфологические варианты
Алкогольная гепатомегалия;
алкогольный жировой гепатоз;
острый алкогольный гепатит;
хронический алкогольный стеатогепатит;
алкогольный фиброз печени;
алкогольный цирроз печени.
Слайд 25

Диагностические критерии хронического алкогольного гепатита
Алкогольный анамнез и алкогольные стигмы;
В прошлом
приступы острого алкогольного гепатита, но может сформироваться и латентно;
Алкогольное поражение других органов;
Повышение в крови уровня ГГТП;
Желтуха без кожного зуда;
Отсутствие маркеров вирусного поражения печени;
Картина хронического активного гепатита в сочетании с активным фиброгенезом и наличием телец Мэллори по данным биопсии
Слайд 26

Пигментные гепатозы (доброкачественные гипербилирубинемии)
Пигментные гепатозы – заболевания, связанные с наследственным нарушением
обмена билирубина, проявляющиеся хронической или перемежающейся желтухой без выраженного изменения структуры и явных признаков повышенного гемолиза и холестаза
Пигментные гепатозы имеют семейный характер и обусловлены недостаточностью ферментов, ответственных за захват, коньюгацию или экскрецию билирубина.
Основными заболеваниями являются синдром Жильбера, Криглера - Найяра, Дабина –Джонсона и Ротора.
Слайд 27

Нарушение обмена меди
Гепатоцеребральная дистрофия (гепатолентикулярная дегенерация), болезнь Вильсона-Коновалова – редкое наследственное
заболевание, обусловленное нарушением обмена меди с накоплением ее в печени.
Диагностические критерии
Неврологическая симптоматика: дрожательно-ригидный симптом, гиперкинезы, снижение интеллекта;
Кольцо Кайзера-Флейшера на роговице глаз;
Снижение содержания сывороточного церулоплазмина (<200мг/мл);
Увеличение меди в сыворотке крови и повышение экскреции ее с мочой
Повышенное содержание меди в биоптатах печени
Слайд 28

Жировые болезни печени
Жировая дистрофия печени (стеатоз)
Диагностические критерии
Наличие этиологических факторов: алкоголизм, ожирение,
сахарный диабет, гиперлипидемия
Отсутствие клинических (кроме увеличения печени) симптомов и нормальные функциональные пробы печени.
Диффузное ожирение гепатоцитов при пункционной биопсии
Слайд 29

Жировые болезни печени
Неалкогольный стеатогепатит (НАСГ) характеризуется, помимо повышенного содержания жира, признаками
воспаления и имеет большое сходство с алкогольным гепатитом. НАСГ развивается из неалкогольной жировой дистрофии печени и , пройдя стадию фиброза, может трансформироваться в цирроз печени.
Слайд 30

Принципы лечения хронических гепатитов
Диета N5.
Этиотропные противовирусные средства в репликативную фазу
заболевания: интерферонотерапия в сочетании с аналогами нуклеозидов (основная комбинация для лечения гепатита В - интерферон+ламивудин, а для лечения гепатита С – интерферон+рибавирин).
Слайд 31

Принципы лечения хронических гепатитов
3. Глюкокортикостероиды
4. Иммунодепрессанты (Азатиоприн , циклофосфан, циклоспорин (сандиммун
неорал)
5. Гепатопротекторы
6. Инфузионная терапия
7. Метаболическая терапия
Слайд 32

Цирроз печени
Цирроз печени— хроническое полиэтиологическое прогрессирующее заболевание, характеризующееся воспалительно-некротическими и дистрофическими
изменениями клеток печени с развитием узлов-регенератов и соединительной ткани, нарушающих цито- и ангиоархитектонику органа, приводящих к прогрессированию процесса, функциональной недостаточности печени и портальной гипертензии .
Слайд 33

Классификация циррозов
По этиологии:
а) алкогольный;
б) токсический;
в) инфекционный:
— вирусный ( В, С, D
и др.);
— бактериальный (туберкулез, сифилис, бруцеллез и др);
г) нутритивный;
д) медикаментозный;
е) билиарный (первичный, вторичный);
ж) генетически детерминированный (гемохроматоз, гепатолентикулярная недостаточность, дефицит α-1-антитрипсина, болезнь Рандю-Ослера, гликогенозы и др.);
з) “застойный”;
и) криптогенный;
к) цирроз индийских детей.
Слайд 34

Классификация циррозов
По морфологической картине:
— микронодулярный (до 3 мм);
— макронодулярный (>3мм);
—
смешанный;
— неполный септальный.
По активности патологического процесса:
— активный;
— неактивный.
По выраженности функциональной недостаточности печени:
— компенсированный;
декомпенсированный.
Слайд 35

Морфологические маркеры циррозов печени
Фиброз портальных трактов с образованием порто-портальных и
порто-центральных септ;
Нарушение дольковой структуры печени с образованием узлов-регенератов;
Склероз печеночных синусоидов;
Расширение синусоидов и центральных вен;
Формирование множественных внутрипеченочных сосудистых анастомозов.
Слайд 36

Слайд 37
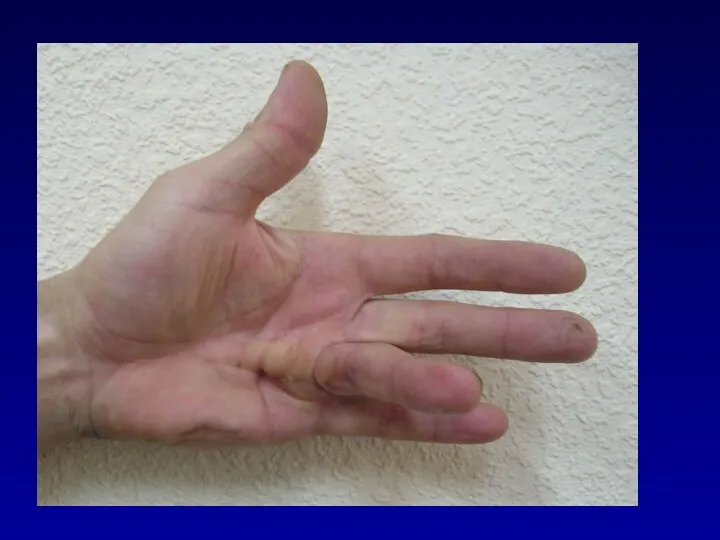
Слайд 38
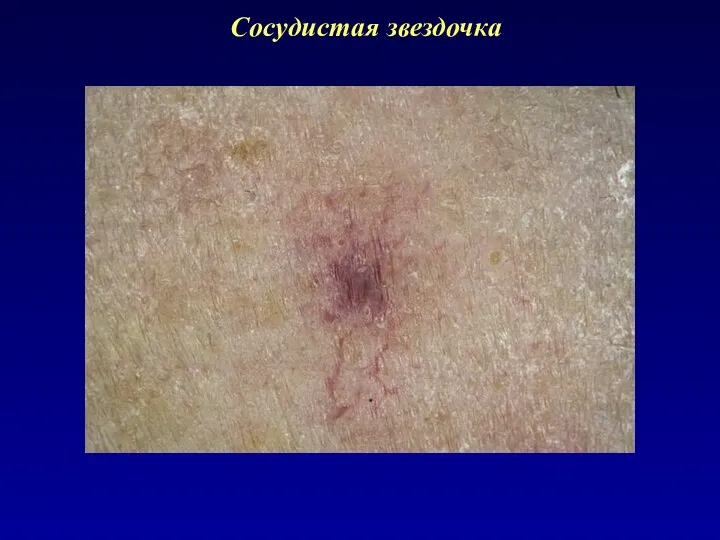
Слайд 39

Диагностические критерии цирроза печени (как исхода вирусного гепатита - постнекротического)
1. В анамнезе - вирусный гепатит. 2. Желтуха.
3. Лихорадка. 4. Гепатоспленомегалия, гиперспленизм. 5. Признаки портальной гипертензии в стадию сформировавшегося цирроза. 6. Синдром гепатоцитолиза. 7. Синдром печеночно-клеточной недостаточности.
Слайд 40

Диагностические критерии цирроза печени
8. Обнаружение серологических маркеров вирусов (HBsAg, HBcAg, HBeAg,
HBdAg).
9. Биопсия печени: появление большого количества ступенчатых некрозов, резко выраженная гидропическая дистрофия, большое количество очаговых скоплений, гистиолимфоидных инфильтратов, узлы регенерации больше 3 мм с "ложными" дольками и шунтами между портальной системой и системой печеночных вен, нарушение нормальной архитектоники печени.
Слайд 41

ДИАГНОСТИЧЕСКИЕ ПРИЗНАКИ АЛКОГОЛЬНОГО ЦИРРОЗА ПЕЧЕНИ
1.Злоупотребление алкоголем в анамнезе.
2. Раннее
появление симптомов портальной гипертензии.
3. Геморрагические проявления по петехиально-пятнистому типу.
4. Печеночная энцефалопатия.
5. Алкогольные стигмы.
6. Палочкоядерный сдвиг, диспротеинемия, увеличение аланиновой трансаминазы, увеличение гамма-глютаминтранспептидазы, диспротеинемия, синдром портокавального шунтирования крови.
Слайд 42

ДИАГНОСТИЧЕСКИЕ ПРИЗНАКИ БИЛИАРНОГО ЦИРРОЗА ПЕЧЕНИ
1.Наличие в анамнезе первичного склерозирующего холангита.
2. Наличие внутрипеченочного холестаза (желтуха, кожный зуд).
3. Увеличение печени и селезенки.
4. Остеопороз, геморрагические проявления по петехиально-пятнистому типу, ксантомы, ксантелазмы.
5. В развернутой стадии проявления портальной гипертензии.
6. Увеличение СОЭ, IgM, появление аутоантител к компонентам митохондрий, ядер.
Слайд 43

Критерии определения степени тяжести циррозов печени по Чайлд-Пью
Слайд 44

Критерии определения степени тяжести циррозов печени по Чайлд-Пью
Слайд 45

Критерии определения степени тяжести циррозов печени по Чайлд-Пью
В соответствие с представленными
критериями выделяют класс А: от 5 до 6 баллов, класс В: от 7 до 9 баллов и класс С более 9 баллов.
О компенсированном циррозе свидетельствуют показатели группы А. Показатели групп В и С соответствуют декомпенсированному циррозу.
Слайд 46

Печеночная энцефалопатия
Стадии печеночной энцефалопатии:
Стадия 1: Нарушение сна, концентрации внимания; депрессия, тревожность
или раздражительность.
Стадия 2: Сонливость, дезориентация, нарушение кратковременной памяти, расстройства поведения
Слайд 47

Печеночная энцефалопатия
Стадии печеночной энцефалопатии:
Стадия 3: Сонливость, спутанность сознания, амнезия, гнев, расстройства
поведения.
Стадия 4: Кома.
Слайд 48

Клинические проявления портальной гипертензии
Портальная гипертензионная гастропатия – эрозии и язвы слизистой
оболочки желудка
гиперспленизм
Диспептические проявления – вздутие живота, боль в околопупочной зоне, урчание, метеоризм
Слайд 49

Клинические стадии портальной гипертензии
I стадия – доклиническая: жалобы на тяжесть в
правом подреберье, умеренный метеоризм и общее недомогание
II стадия – выраженные клинические проявления. Субъективно и объективно определяются тяжесть и боли в верхней половине живота, правом подреберье, метеоризм, диспептические расстройства, гепато- и спленомегалия
Слайд 50

Клинические стадии портальной гипертензии
III стадия – резко выраженные клинические проявления с
наличием всех признаков портальной гипертензии, асцита при отсутствии выраженных кровотечений
IV стадия – стадия осложнений. Имеет место плохо поддающийся терапии асцит, массивные повторяющиеся кровотечения из варикозно-расширенных вен
Слайд 51

Дифференциальная диагностика
Гепатоцеллюлярная карцинома, диагностические критерии
Боль в области печени, резкое похудание;
Быстрое увеличение
печени;
«немые» зоны различной формы и величины на сканограммах печени;
Выявление четких очагов со сниженной плотностью при КТ
Положительная реакция на α-фетопротеин
Данные лапароскопии с прицельной биопсией печени
Слайд 52

Диагностические критерии синдрома Бадда-Киари
Травма живота или туберкулез в анамнезе;
Увеличение печени, сочетающееся
с болью в правом подреберье;
Повышение температуры тела
Нижняя каваграфия и веногепатография выявляют сужение печеночных вен, что является достоверным диагностическим критерием
Слайд 53

Осложнения цирроза печени
Метаболические нарушения;
Асцит;
Желудочно-кишечные кровотечения;
Печеночная энцефалопатия.
Слайд 54

Осложнения цирроза печени
Метаболические нарушения
Углеводный обмен – гипергликемия, нарушение толерантности к глюкозе;
Жировой
обмен – снижение содержания холестерина, гипертриглицеридемия, снижение уровня ЛПВП и ЛПОНП.
Обмен белков и аминокислот – сравнительно рано начинает страдать функция синтеза белков, однако гипоальбуминемия обнаруживается только при утрате очень большого объема паренхимы печени;
Слайд 55

Медикаментозная терапия циррозов печени, лечение осложнений
Слайд 56

Трансплантация печени
Показания к пересадке печени:
1. Терминальная стадия хронических диффузных заболеваний
печени
- вирусные циррозы печени (В,С,D)
- первичный билиарный цирроз
- первичный склерозирующий холангит
- алкогольный цирроз печени
2. Острая печеночная недостаточность























































 HELLP синдромы
HELLP синдромы Бронхоэктатическая болезнь
Бронхоэктатическая болезнь Адаптация организма к различным условиям среды. (Лекция 7)
Адаптация организма к различным условиям среды. (Лекция 7) Методы выявления возбудителей туберкулеза и микобактериоза
Методы выявления возбудителей туберкулеза и микобактериоза Геморрагическая лихорадка с почечным синдромом
Геморрагическая лихорадка с почечным синдромом Часто болеющие дети. Тактика ведения
Часто болеющие дети. Тактика ведения Appendectomy By Mohan Krishna Redlapalle
Appendectomy By Mohan Krishna Redlapalle Менингококковая инфекция у детей
Менингококковая инфекция у детей Гарднереллалар туыстастығы
Гарднереллалар туыстастығы Лекарственное растительное сырье, применяемое при заболеваниях органов пищеварения
Лекарственное растительное сырье, применяемое при заболеваниях органов пищеварения Астматический статус. Тяжелые формы БА
Астматический статус. Тяжелые формы БА Профилактика ОРВИ и гриппа
Профилактика ОРВИ и гриппа Гепаторенальный синдром
Гепаторенальный синдром Вирус гриппа и его влияние на организм
Вирус гриппа и его влияние на организм 7 и 8 меридианы в рефлексотерапии. Инь-Ян
7 и 8 меридианы в рефлексотерапии. Инь-Ян Влияние спектральных характеристик светодиодов на зрение человека
Влияние спектральных характеристик светодиодов на зрение человека Основные аллергены молока
Основные аллергены молока Кольцевидные тени. Рентгенопульмонология
Кольцевидные тени. Рентгенопульмонология Бет-жақсүйек аймағының флегмоналар кезіндегі дренаждау (кәріздеу) тәсілдері. Көз аймағы
Бет-жақсүйек аймағының флегмоналар кезіндегі дренаждау (кәріздеу) тәсілдері. Көз аймағы Организация общей врачебной практики в городах и в сельской местности
Организация общей врачебной практики в городах и в сельской местности Острая дыхательная недостаточность
Острая дыхательная недостаточность Гломерулонефрит. Патогенез. Классификация
Гломерулонефрит. Патогенез. Классификация Гигиена рук медицинского персонала
Гигиена рук медицинского персонала Санитарно-гигиеническое обучение
Санитарно-гигиеническое обучение Когнитивно–поведенческая психотерапия
Когнитивно–поведенческая психотерапия Кисты и свищи шеи
Кисты и свищи шеи Микроциркуляция. Транскапиллярный обмен. Лимфообращение
Микроциркуляция. Транскапиллярный обмен. Лимфообращение Бактериальный бронхит
Бактериальный бронхит