Содержание
- 2. «Острый коронарный синдром (ОКС)» – термин, обозначающий любую группу клинических признаков или симптомов, позволяющих подозревать острый
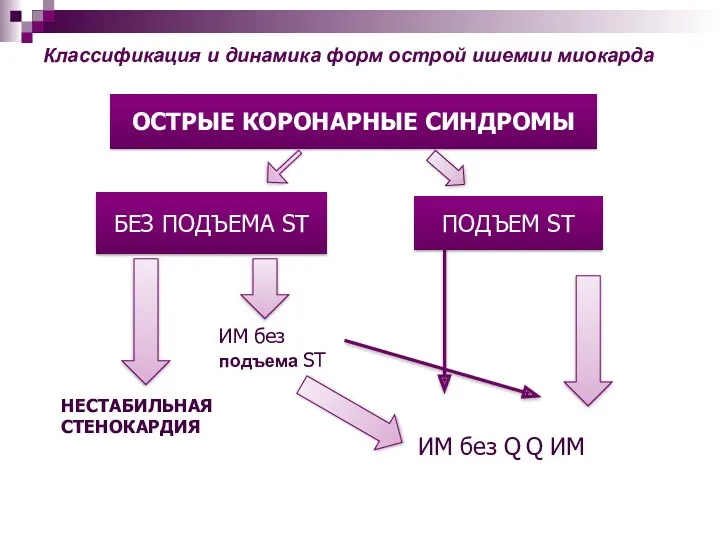
- 3. ОСТРЫЕ КОРОНАРНЫЕ СИНДРОМЫ БЕЗ ПОДЪЕМА ST ПОДЪЕМ ST ИМ без подъема ST НЕСТАБИЛЬНАЯ СТЕНОКАРДИЯ ИМ без
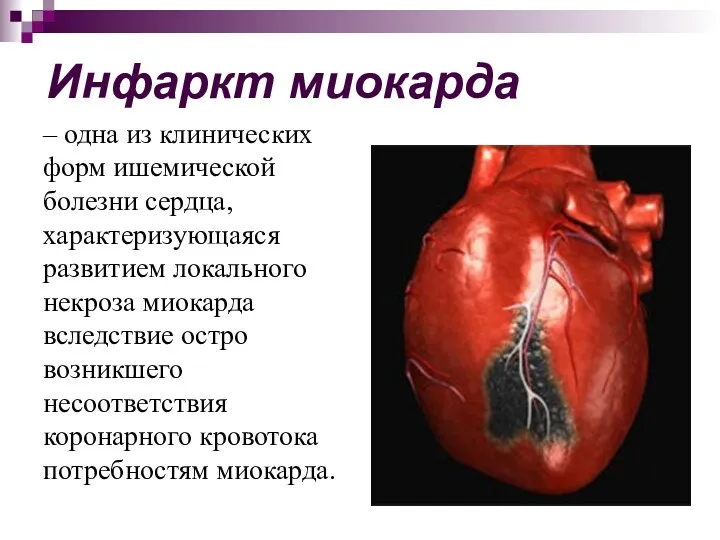
- 4. Инфаркт миокарда – одна из клинических форм ишемической болезни сердца, характеризующаяся развитием локального некроза миокарда вследствие
- 5. Эпидемиология. Более 7 млн. человек умирают каждый год от ИБС ( 12,8% от всех смертей) Каждый
- 6. КЛАССИФИКАЦИЯ По величине и глубине поражения сердечной мышцы; По характеру течения заболевания; По локализации ИМ; По
- 7. Классификация По величине и глубине поражения сердечной мышцы Трансмуральный (инфаркт миокарда с зубцом Q ) Нетрансмуральный
- 8. Классификация По характеру течения заболевания Первичный Повторный диагностируется при отсутствии анамнестических и инструментальных признаков перенесенного в
- 9. Классификация По локализации переднесептальный (переднеперегородочный); передневерхушечный; переднебоковой; переднебазальный (высокий передний); распространенный передний (септальный, верхушечный и боковой);
- 10. Классификация По стадии течения заболевания острейший период острый период до 2 ч от начала ИМ; обычно
- 11. Классификация По стадии течения заболевания Неосложненный Осложненный острая левожелудочковая недостаточность (отек легких) кардиогенный шок желудочковые и
- 12. Классификация По величине и глубине поражения сердечной мышцы Трансмуральный (инфаркт миокарда с зубцом Q ) Нетрансмуральный
- 13. Типы ИМ – Инфаркт миокарда, который стал следствием ишемии миокарда, вызванной увеличенной потребностью миокарда в кислороде
- 14. Типы ИМ Инфаркт миокарда, который связан с коронарном шунтированием Связан с коронарной ангиопластикой или стентированием Инфаркт
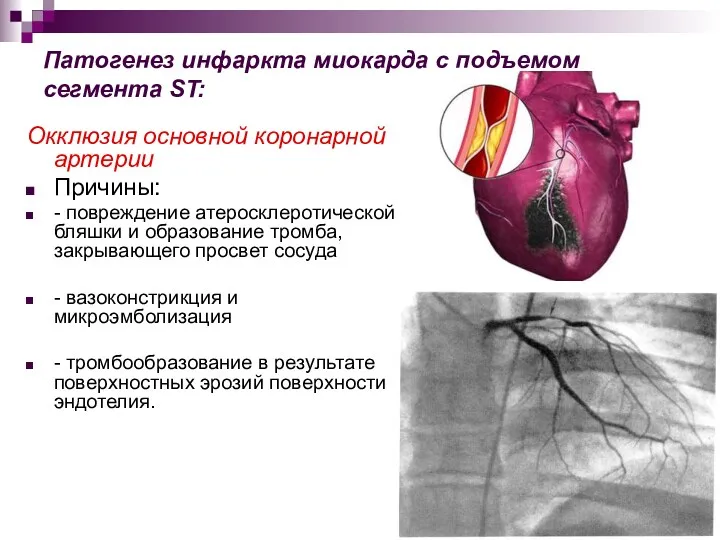
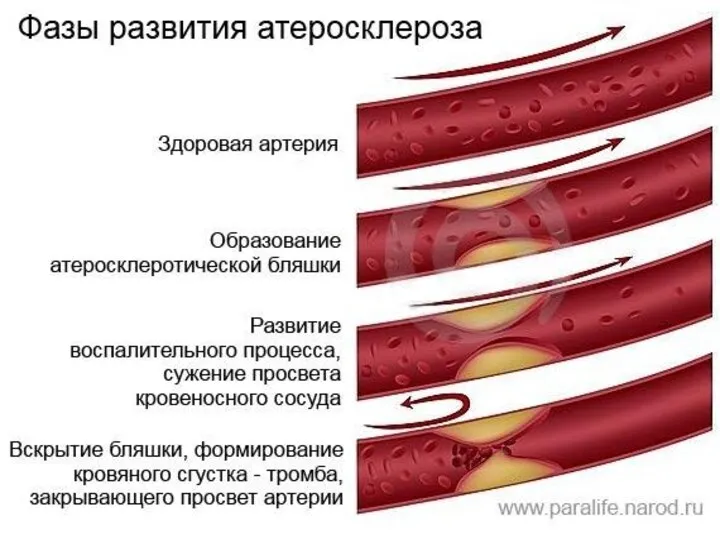
- 15. Патогенез инфаркта миокарда с подъемом сегмента ST: Окклюзия основной коронарной артерии Причины: - повреждение атеросклеротической бляшки
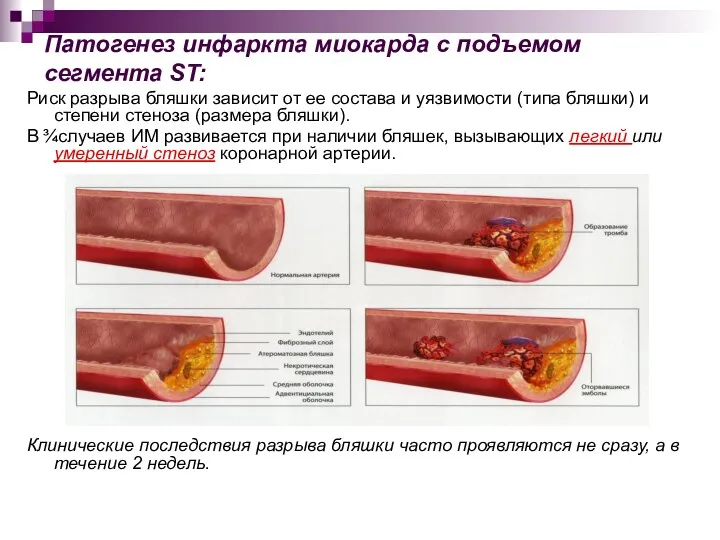
- 16. Патогенез инфаркта миокарда с подъемом сегмента ST: Риск разрыва бляшки зависит от ее состава и уязвимости
- 18. Важную роль в нестабильности бляшки и, следовательно, в патогенезе острого коронарного синдрома играет воспаление. Уровни воспалительных
- 19. При полной окклюзии коронарной артерии некроз миокарда начинает развиваться через 15-30 минут после начала тяжелой ишемии
- 20. Реперфузия, включая восстановление коллатералей, позволяет избежать развития некроза, а сохранение небольшого, но стойкого кровотока увеличивает срок,
- 21. Острый инфаркт миокарда может быть определен совокупностью признаков: Клинических Электрокардиографических Эхокардиографических Биохимических
- 22. Первоначальная диагностика 1) Боль/дискомфорт в груди, сохраняющиеся в течение 10-20 минут или более (и не ку
- 23. Электрокардиографические проявления острой ишемии миокарда (при отсутствии гипертрофии левого желудочка и БЛНПГ). Подъемы ST: - новые
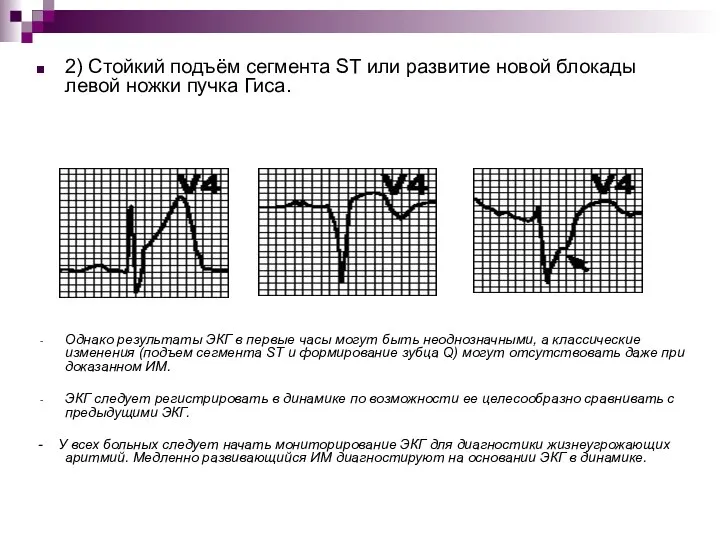
- 24. 2) Стойкий подъём сегмента ST или развитие новой блокады левой ножки пучка Гиса. Однако результаты ЭКГ
- 25. Состояния на ЭКГ затрудняющие диагностику ИМ: Полная блокада левой ножки п.Гиса Ритм ЭКС Симптомы ишемии без
- 26. СОВРЕМЕННЫЕ БИОХИМИЧЕСКИЕ МАРКЕРЫ ИНФАРКТА МИОКАРДА До недавнего времени «золотым стандартом» биохимической диагностики инфаркта миокарда было исследование
- 27. Уровень Tропонина T больше, чем 0,1 нг/мл, является важным индикатором последующих событий при остром коронарном синдроме!
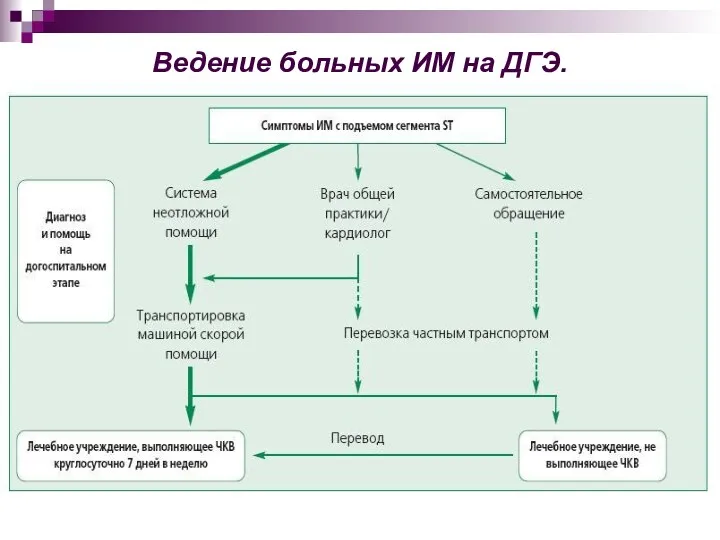
- 28. Ведение больных ИМ на ДГЭ.
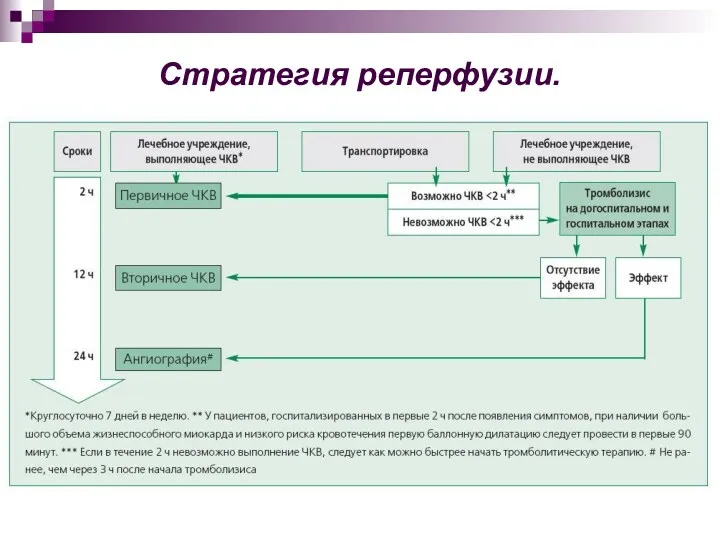
- 29. Стратегия реперфузии.
- 30. Рекомендуемое время на основные этапы: Время от первого контакта с пациентом и постановкой диагноза ОИМ –
- 31. Остановка сердца: Во многих случаях больные инфарктом миокарда с подъемом сегмента ST умирают в течение первых
- 32. Купирование боли, одышки и тревоги. 1. Опиоиды: внутривенно морфин 4-8 мг, дополнительно по 2 мг каждые
- 33. Реперфузионная терапия: Реперфузионная терапия показана всем пациентам с симптомами длящимися не более 12 часов, с подъемом
- 34. ЧКВ - рекомендуемая реперфузионная терапия (чем тромболизис) в сроки не более 120 мин после первого контакта
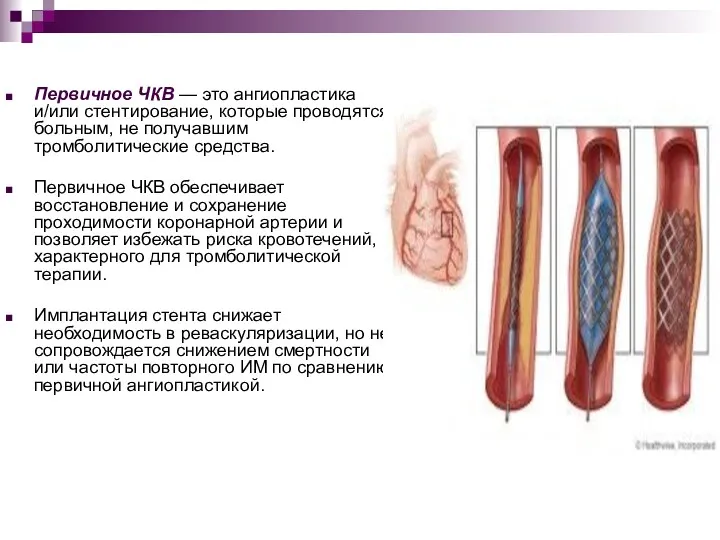
- 35. Первичное ЧКВ — это ангиопластика и/или стентирование, которые проводятся больным, не получавшим тромболитические средства. Первичное ЧКВ
- 36. ЧКВ в сочетании с тромболизисом: Перед плановой ЧКВ может быть проведена тромболитическая терапия. В подобных ситуациях
- 37. Вторичное ЧКВ: проводят при сохранении окклюзии коронарной артерии после тромболитической терапии. вторичное ЧКВ обоснованно при наличии
- 38. Профилактика и лечение микрососудистой обструкции и реперфузионного повреждения. Феномен «no-reflow» у больных ИМ с подъемом сегмента
- 39. Методы диагностики синдрома «no-reflow» после ЧКВ: измерение кровотока в инфаркт-связанной артерии и степени свечения миокарда (myocardial
- 40. Коронарное шунтирование Показано при: неэффективности ЧКВ; невозможности его выполнения; сохранении рефрактерных симптомов после ЧКВ; кардиогенном шоке
- 41. Если пациенту необходимо неотложное стентирование инфаркт-связанной артерии, но в ближайшем будущем предполагается выполнение коронарного шунтирования, то
- 42. Антитромбоцитарная терапия Аспирин следует назначать всем больным ИМ с подъемом сегмента ST как можно быстрее после
- 43. Предпочтительным препаратом из группы блокаторов АДФ-рецепторов является прасугрел (60 мг внутрь – нагрузочная доза, 10 мг
- 44. Клопидогрел рекомендуется назначать как можно раньше всем больным ИМ с подъемом сегмента ST, которым проведено ЧКВ.
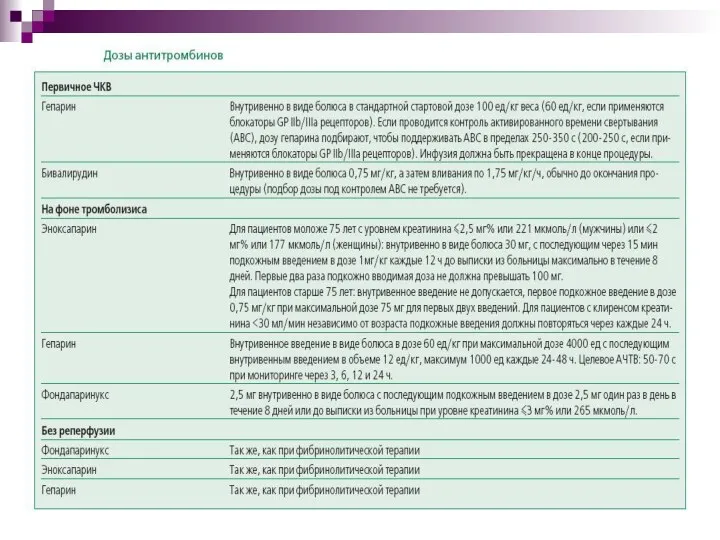
- 45. Антикоагулянтная терапия. Гепарин — стандартный антикоагулянт, который назначают во время ЧКВ. Гепарин вводят внутривенно в виде
- 46. Низкомолекулярные гепарины (НМГ): по чистой клинической пользе (отсутствие смерти, нефатального ИМ или внутричерепных кровотечений) эноксапарин имел
- 47. Тромболитическая терапия Проводится в случаях когда невозможно выполнение ЧКВ. Рекомендована не позднее 12 часов после первых
- 48. Тромболитическая терапия Эффективность тромболитической терапии убедительно доказана: тромболизис позволяет избежать примерно 30 случаев ранней смерти на
- 49. АБСОЛЮТНЫЕ ПРОТИВОПОКАЗАНИЯ К ТРОМБОЛИТИЧЕСКОЙ ТЕРАПИИ Активное внутреннее кровотечение Подозрение на расслоение аорты Опухоль головного мозга Геморрагический
- 50. ОТНОСИТЕЛЬНЫЕ ПРОТИВОПОКАЗАНИЯ К ТРОМБОЛИТИЧЕСКОЙ ТЕРАПИИ Тяжелая неконтролируемая гипертензия: АД > 180/110 Тяжелая постоянная гипертензия в анамнезе
- 52. Выполнение ЧКВ после тромболизиса Экстренное выполнение ЧКВ показано при неэффективности СТЛ (понижение сегмента ST менее, чем
- 53. Антитромботическая терапия без реперфузии В первые 12 ч после появления симптомов, если не проводилась реперфузионная терапия,
- 54. Аспирин 70-100 мг в сутки Блокаторы рецепторов АДФ в течение 12 мес. У пациентов с ОИМ
- 55. Продолжительная терапия 1. Изменение образа жизни и контроль факторов риска 2. Антитромботическая терапия 3. Бета-блокаторы 4.
- 56. 1. Отказ от курения 2. Диета и контроль массы тела 3. Физическая активность 4. Контроль АД
- 59. Бета-адреноблокаторы: По данным исследования COMMIT предпочтительным является назначение пероральных в-блокаторов, т.к. внутривенное назначение их может привести
- 60. Нитраты: - В настоящее время применение нитратов не показано в рутинной практике. Внутривенное применение нитратов может
- 61. Антагонисты кальция: Их применение обоснованно только при наличии противопоказаний к назначению бета-блокаторов ( в частности, ХОБЛ,БА).
- 62. Антагонисты альдостерона: Показаны пациентам после ОИМ с ФВ менее 40%, с признаками СН, сахарным диабетом. Магния
- 63. Осложнения ИМ
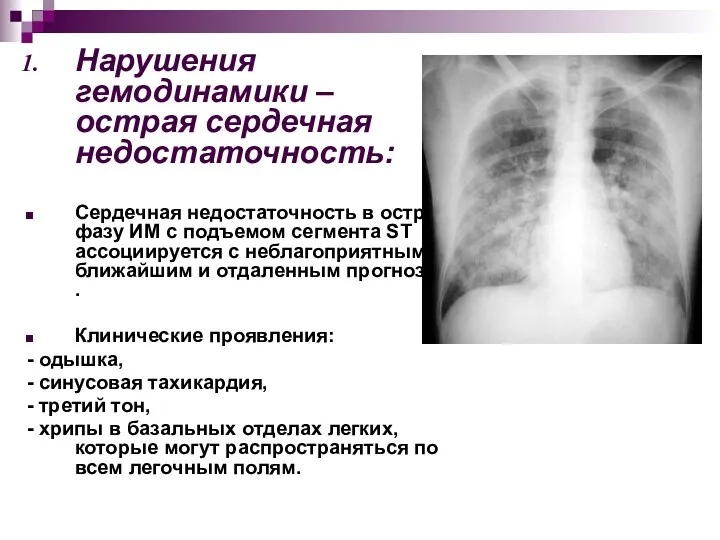
- 64. Нарушения гемодинамики – острая сердечная недостаточность: Сердечная недостаточность в острую фазу ИМ с подъемом сегмента ST
- 65. Тяжесть сердечной недостаточности оценивают по классификации Killip: класс 1 — отсутствие хрипов или третьего тона; класс
- 66. Легкая сердечная недостаточность (класс II по Killip) - Следует вводить кислород через маску или интраназально, однако
- 67. Тяжелая сердечная недостаточность и шок (классы III и IV по Killip) - Необходимо вводить кислород и
- 68. 2. Нарушение ритма и проводимости.
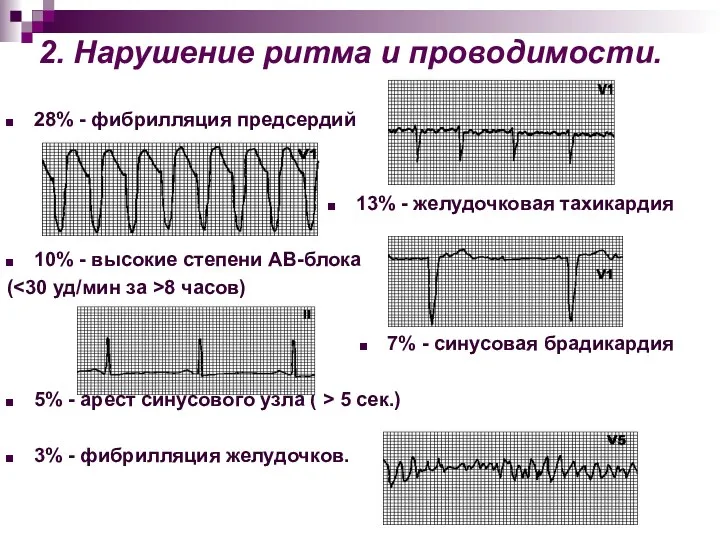
- 69. 2. Нарушение ритма и проводимости. 28% - фибрилляция предсердий 13% - желудочковая тахикардия 10% - высокие
- 70. У пациентов ОИМ ранняя ЖТ/ФЖ повышает риск 30-тидневной смертности до 22%. Назначение иАПФ/БРА рекомендовано у данных
- 71. 3. Осложнения со стороны сердца: Митральная регургитация Разрыв сердца Разрыв межжелудочковой перегородки Инфаркт правого желудочка Перикардит
- 72. Заключение: цели и задачи. 1. Развитие стратегий для минимизирования ранней смерти 2. Обучение пациентов и общества
- 73. 6. Оптимальная тактика назначения антиромботической терапии пациентам, которым также показано назначение пероральных антикоагулянтов. 7. Определние оптимальной
- 75. Скачать презентацию




























































 Фармакология витамина Е
Фармакология витамина Е Медицинские приборы
Медицинские приборы Основы хирургии пороков развития
Основы хирургии пороков развития Методика СПИ сенсорной
Методика СПИ сенсорной Токсикоз первой половины беременности. Ранний токсикоз
Токсикоз первой половины беременности. Ранний токсикоз Инфузионная терапия
Инфузионная терапия Профилактика пролежней, инновационные технологии
Профилактика пролежней, инновационные технологии Дети с нарушениями речи
Дети с нарушениями речи Ішемічна хвороба серця
Ішемічна хвороба серця Участие медицинской сестры в лечебно-диагностическом процессе при хронических бронхитах
Участие медицинской сестры в лечебно-диагностическом процессе при хронических бронхитах Тістің қатты тіндерінің тұқымқуалаушы аурулары
Тістің қатты тіндерінің тұқымқуалаушы аурулары Ультразвуковая диагностика патологии магистральных сосудов
Ультразвуковая диагностика патологии магистральных сосудов Воспалительные заболевания органов малого таза
Воспалительные заболевания органов малого таза Сүйек қалыптасуында қолданылатын дәрілік заттар (кальций,фтор препараттары)
Сүйек қалыптасуында қолданылатын дәрілік заттар (кальций,фтор препараттары) Основы сосудистой хирургии
Основы сосудистой хирургии Бетаблок
Бетаблок Болезни кожи периода новорожденности
Болезни кожи периода новорожденности Мерцательная аритмия
Мерцательная аритмия Первая помощь при тепловом ударе
Первая помощь при тепловом ударе ЖИТС-пен ауыратын науқастардағы комплаенс
ЖИТС-пен ауыратын науқастардағы комплаенс Психологическое время личности в практике психотерапевта
Психологическое время личности в практике психотерапевта Trypanosomiasis
Trypanosomiasis Синдромы при патологии сердечно-сосудистой системы
Синдромы при патологии сердечно-сосудистой системы Тяжелые нарушения речи у детей
Тяжелые нарушения речи у детей Непрерывное медицинское образование. Периодическая аккредитация
Непрерывное медицинское образование. Периодическая аккредитация ВИЧ-инфекция
ВИЧ-инфекция Эпилепсия у детей
Эпилепсия у детей Неотложные состояния дыхательной системы у детей
Неотложные состояния дыхательной системы у детей