Содержание
- 2. Инсулиновая помпа - современное средство введения инсулина, способствующее нормализации глюкозы крови, самочувствия, здоровья и отдалению наступления
- 3. Инсулиновые помпы 1. В помпах используется ультра-короткий инсулин Минимизируется вариабельность действия инсулина 2. Помпа вводит инсулин
- 4. Болюс: Покрывает потребности в инсулине после приема пищи и для коррекции гипергликемии 3. Помпы используют функцию
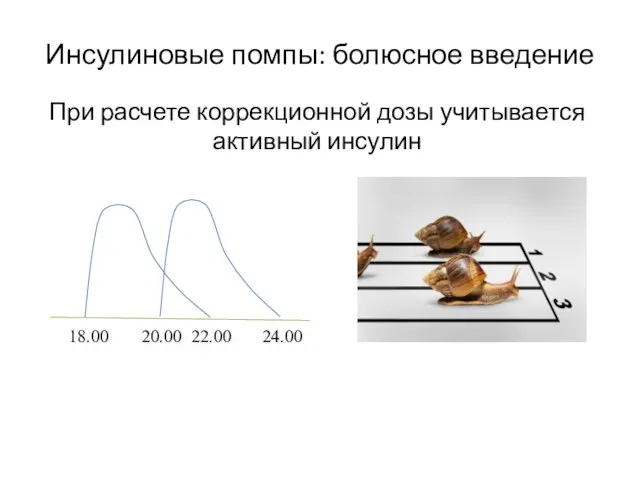
- 5. Инсулиновые помпы: болюсное введение При расчете коррекционной дозы учитывается активный инсулин 22.00 24.00 20.00 18.00
- 6. Активный инсулин - это болюсный инсулин, который уже был введен в Ваш организм, но еще не
- 7. «Помощник болюса» учитывает индивидуальные параметры: 1. Количество ХЕ или граммов углеводов, которое Вы планируете употребить. 2.
- 8. Факторы, влияющие на постпрандиальную гликемию: Количество и качество углеводов, которое принял человек. Углеводы: Основной источник энергии,
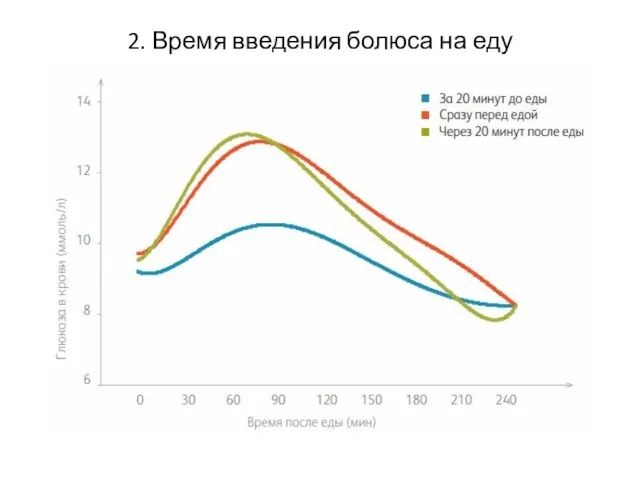
- 10. 2. Время введения болюса на еду
- 11. Максимальный эффект от введения аналогов инсулина короткого действия наступает через 90 - 100 минут после введения.
- 12. Введение болюса за 15 - 20 минут до еды может помочь улучшить постпрандиальные показатели гликемии. Не
- 13. Если Вы не уверены, сколько сможете съесть углеводов, то заранее можно ввести лишь часть болюсной дозы,
- 14. 3. Скорость освобождения желудка от пищи, что, в свою очередь, в значительной степени зависит от состава
- 15. Для расчета болюса на еду используется углеводный коэффициент (это количество инсулина, покрывающее 1 ХЕ (для тех,
- 16. Для оценки введенного болюса на еду потребуются измерения глюкозы в крови перед едой, через два часа
- 17. При правильном углеводном коэффициенте показатели глюкозы крови будут: через два часа после еды на 2 -
- 18. Если через два часа после еды уровень ГК: вырос более чем на 4 ммоль/л по сравнению
- 19. Одна из уникальных функций помп Медтроник МиниМед — гибкость в управлении болюсными введениями.
- 20. Различные типы болюсов используются, когда необходимо «замедлить» (растянуть) или «ускорить» действие инсулина на еду, чтобы избежать
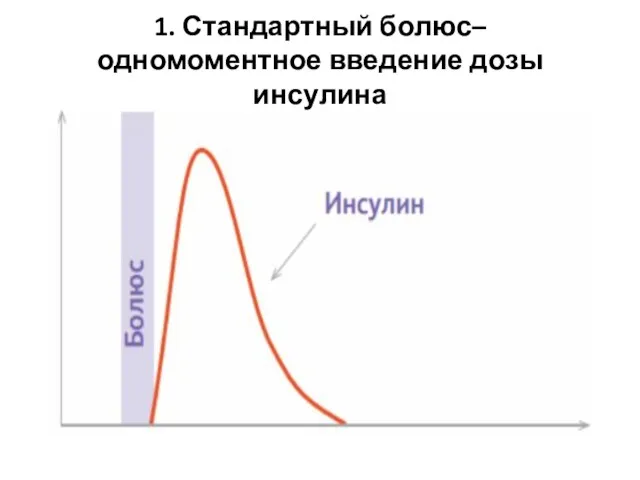
- 21. 1. Стандартный болюс– одномоментное введение дозы инсулина
- 22. Это больше всего похоже на инъекцию. В случае «остроконечной» формы - это максимально быстрая подача болюса
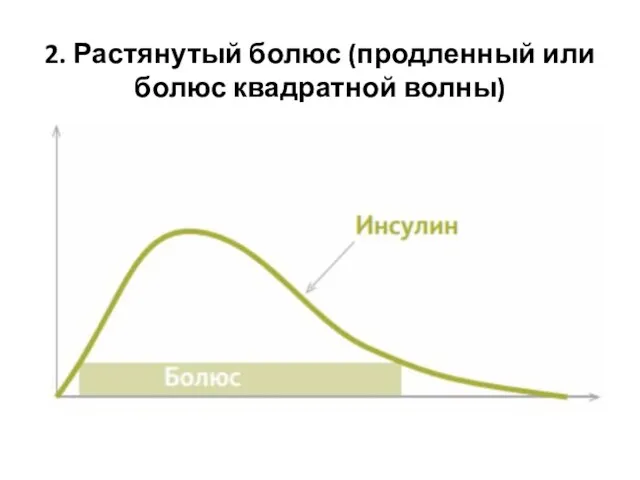
- 23. 2. Растянутый болюс (продленный или болюс квадратной волны)
- 24. При использовании растянутого болюса нужно запрограммировать количество инсулина и продолжительность его введения. Подача болюса «прямоугольной» формы
- 25. Квадратный тип болюса используется, когда необходимо замедлить действие инсулина. Например, в случае приема пищи, содержащей большое
- 26. Нормальный болюс Инсулиновые помпы: болюсное введение Возможность использовать различные типы болюсов на еду в зависимости от
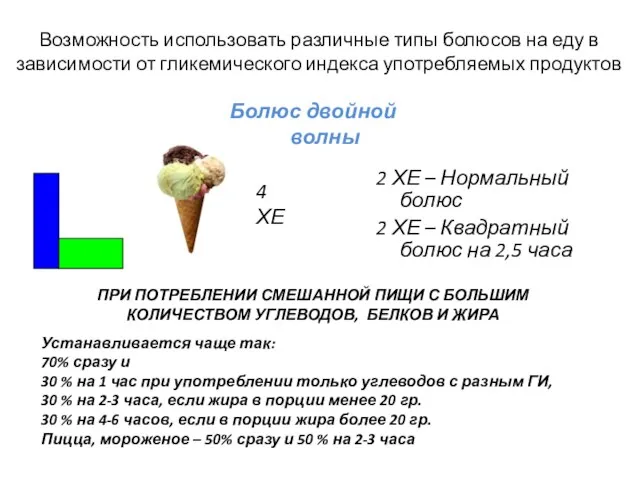
- 27. Возможность использовать различные типы болюсов на еду в зависимости от гликемического индекса употребляемых продуктов 100 гр
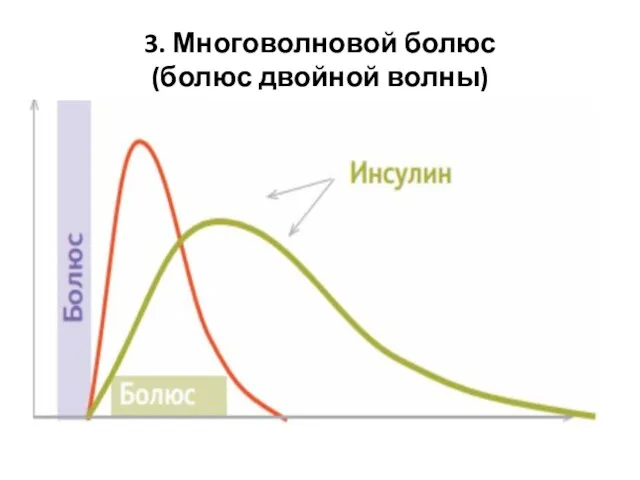
- 28. 3. Многоволновой болюс (болюс двойной волны)
- 29. Многоволновой болюс представляет собой комбинацию двух предыдущих (отсюда и название «многоволновой»), т.е. часть инсулина вводится сразу,
- 30. Многоволновый болюс можно использовать при приеме комбинированной пищи с высоким содержанием жиров и легкоусвояемых углеводов (пицца,
- 31. Потребуется практика, чтобы подобрать оптимальные настройки болюса двойной волны. На первое время рекомендуется вводить во вторую
- 32. 2 ХЕ – Нормальный болюс 2 ХЕ – Квадратный болюс на 2,5 часа 4 ХЕ Возможность
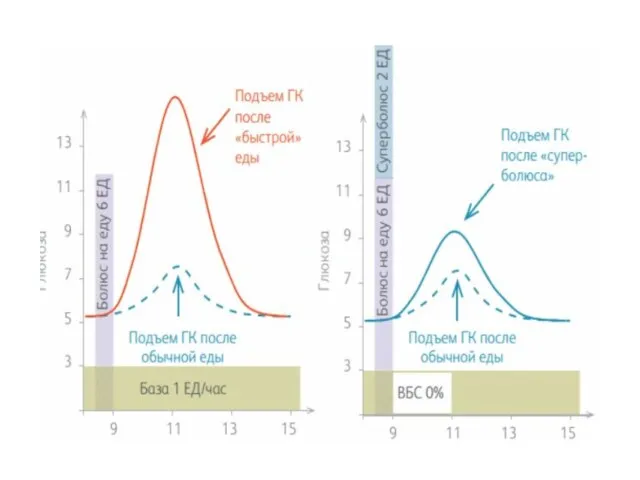
- 33. 4. Суперболюс введение части базального инсулина в виде дополнительного болюсного инсулина, при этом подача базального инсулина
- 35. Увеличение дозы болюсного инсулина за счет базального может быть полезным, когда требуется более быстрое действие инсулина.
- 36. Помните, что при использовании суперболюса весь введенный инсулин учитывается как активный, несмотря на то, что часть
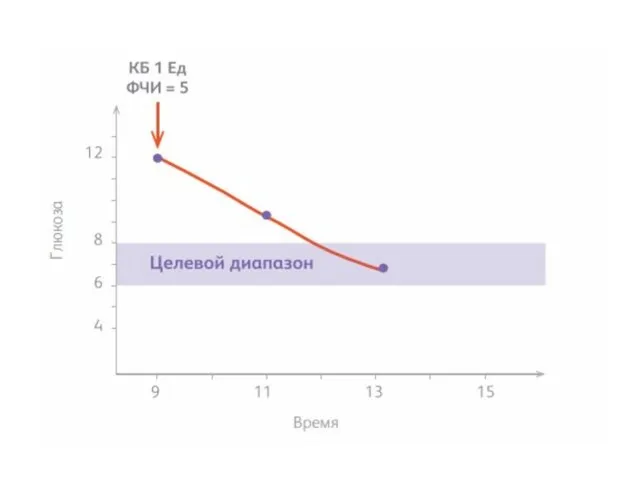
- 37. Болюс на коррекцию Для расчета болюса на коррекцию используется фактор чувствительности к инсулину, который определяет, насколько
- 38. Для оценки эффективности болюса на коррекцию, глюкозу в крови измеряют перед введением инсулина и через два
- 40. Проверка ФЧИ Нужно измерять глюкозу в крови через два и четыре часа после КБ. При правильном
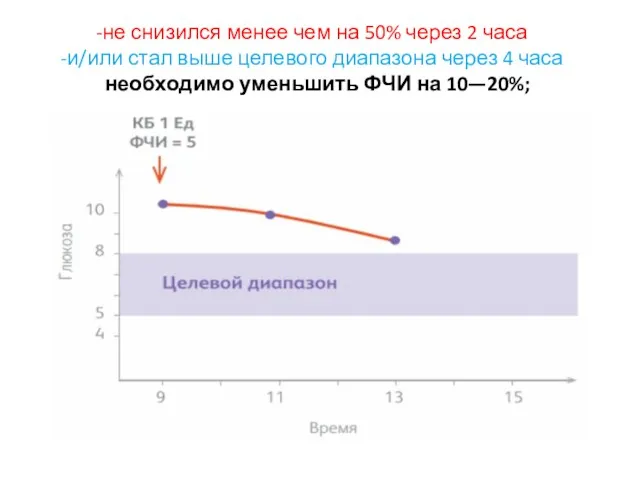
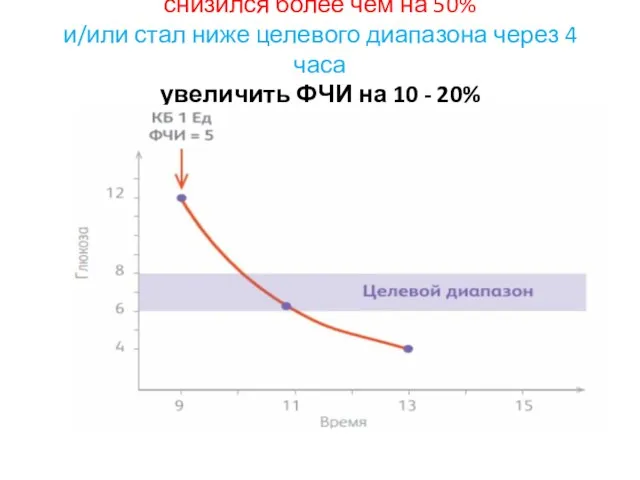
- 41. Коррекция ФЧИ: Если после введения болюса на коррекцию уровень ГК:
- 42. не снизился менее чем на 50% через 2 часа и/или стал выше целевого диапазона через 4
- 43. снизился более чем на 50% и/или стал ниже целевого диапазона через 4 часа увеличить ФЧИ на
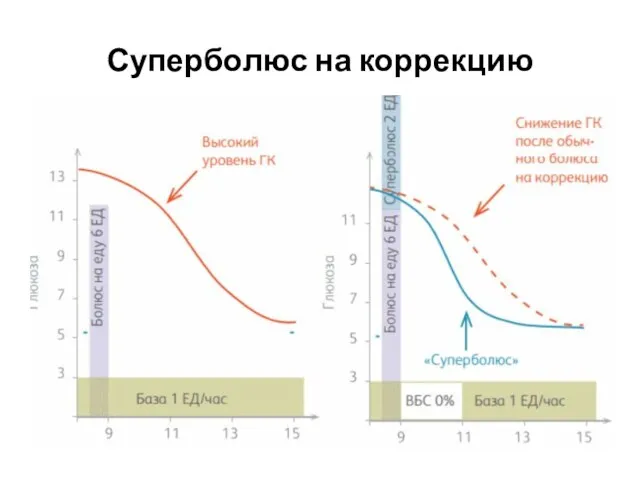
- 44. Суперболюс на коррекцию
- 45. Пример: для введения суперболюса подача базальной дозы отключается (ВБС 0%) на два часа. Количество не введенного
- 46. Для тех, кто стремится к хорошим показателям и меньшим колебаниям глюкозы в крови и для этого
- 48. Скачать презентацию


































 Najczęstsze choroby układu mięśniowo-szkieletowego w praktyce lekarza rodzinnego
Najczęstsze choroby układu mięśniowo-szkieletowego w praktyce lekarza rodzinnego Проблемы здоровья детей различных возрастных групп
Проблемы здоровья детей различных возрастных групп Классификация афазии
Классификация афазии Бальзам Мужское здоровье
Бальзам Мужское здоровье Изготовление лекарственных форм
Изготовление лекарственных форм Кеш ересек шақтың психологиялық сипаты
Кеш ересек шақтың психологиялық сипаты Участники медицинского права. Правовой статус медицинского работника
Участники медицинского права. Правовой статус медицинского работника Сепсис. Формы заболевания
Сепсис. Формы заболевания Peptic ulcer disease
Peptic ulcer disease Современные методы исследования в офтальмологии
Современные методы исследования в офтальмологии Сестринский процесс в реабилитации больных с заболеваниями органов пищеварения, эндокринной системы, органов мочевыделения
Сестринский процесс в реабилитации больных с заболеваниями органов пищеварения, эндокринной системы, органов мочевыделения Патофизиология периферического кровообращения
Патофизиология периферического кровообращения Изучение правил прописи рецептов на твердые лекарственные формы. Практическое занятие 1
Изучение правил прописи рецептов на твердые лекарственные формы. Практическое занятие 1 Ламбдацизм и методы его исправления
Ламбдацизм и методы его исправления График прохождения флюорографического обследования
График прохождения флюорографического обследования Облыстық перинаталдық орталықта цитомегаловирусты инфекциясы бар жүкті әйелдерде мерзімінен бұрын босану қаупі
Облыстық перинаталдық орталықта цитомегаловирусты инфекциясы бар жүкті әйелдерде мерзімінен бұрын босану қаупі Статеві гормони. Гормони наднирників. Гормони щитовидної залози. Гормони нейрогипофиза
Статеві гормони. Гормони наднирників. Гормони щитовидної залози. Гормони нейрогипофиза Гипотиреоз
Гипотиреоз Особливості перебігу захворювань органів дихання у пацієнтів літнього та старечого віку
Особливості перебігу захворювань органів дихання у пацієнтів літнього та старечого віку Острый коронарный синдром
Острый коронарный синдром Твердые и мягкие лекарственные формы
Твердые и мягкие лекарственные формы Балалардағы нефротикалық синдром. Диагностикасы. Емі
Балалардағы нефротикалық синдром. Диагностикасы. Емі Ерте жастағы балалардағы сөйлеу тілінің тежелуінің алдын алудың ерекшеліктері
Ерте жастағы балалардағы сөйлеу тілінің тежелуінің алдын алудың ерекшеліктері Low-grade глиомы
Low-grade глиомы Лечение зоонозных инфекций. Бруцеллез
Лечение зоонозных инфекций. Бруцеллез Искусственные коронки. Временные коронки
Искусственные коронки. Временные коронки Антропонозная инфекционная болезнь, дифтерия
Антропонозная инфекционная болезнь, дифтерия Невынашивание. Преждевременные роды
Невынашивание. Преждевременные роды