Интегрированное практическое занятие по терапевтической, хирургической стоматологии и клинической фармакологии презентация
Содержание
- 2. Клинический случай №1
- 3. В стоматологический стационар МЦ ГМУ г. Семей обратился мужчина Ж., 35 лет, с жалобой на ноющую
- 4. Болевые ощущения (а именно, зубная боль, боль в челюстно-лицевой области) в значительной степени влияет на качество
- 5. “Боль – это неприятное ощущение и эмоциональное переживание, сочетанное с имеющимся или возможным повреждением ткани, или
- 6. Боль - является одним из самых распространенных клинических симптомов, встречающихся в практике врача-стоматолога. Боль всегда окрашена
- 7. Виды боли по временному фактору Острая Хроническая не злокачественная Хроническая злокачественная Характеристика боли ?
- 8. Боль, как физиологическая реакция, проходит несколько этапов а) восприятие боли; б) проведение болевого импульса; в) осознание
- 9. Восприятие боли Боль воспринимается не только специфическими болевыми рецепторами, но и другими рецепторами (температурный, барорецепторами). Но
- 10. Проведение болевого импульса Осуществляется по чувствительным нервным волокнам. Волокна дельта А – миелиновые волокна малого диаметра
- 11. Возникновение боли Возникновение боли в пульпе связанно с деформацией периферического слоя пульпы, изменением внутрипульпарного давления и
- 12. Анамнез заболевания: Анамнез заболевания - болен в течение 3-х дней.
- 13. Ваша дальнейшая тактика?
- 14. 1. Провести обследование: опрос внешний осмотр осмотр полости рта
- 15. Что бы вам хотелось узнать о деталях вышеуказанных жалоб и анамнеза?
- 16. Из опроса: Характер боли в 3.7 зубе – острый Характерно чувство выросшего зуба Какие действия усиливают
- 17. Объективный статус: Лицо асимметрично за счет отека мягких тканей щечной области слева. Кожа лица обычной окраски.
- 18. В полости рта: 3.7 зуб под постоянной пломбой, изменен в цвете, подвижен. Перкуссия 3.7 зуба резко
- 19. Анамнез заболевания: Ранее больной Ж. обращался к врачу-стоматологу по поводу острых ночных, иррадиирующих болей в 3.7
- 20. Анамнез жизни: Из перенесенных заболеваний – простудные. Состоит на «Д» учете у кардиолога с диагнозом: «Стенокардия».
- 21. Ваш план обследования?
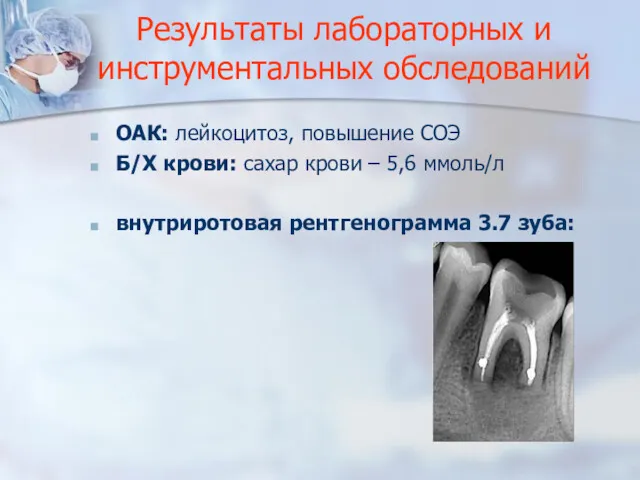
- 22. План обследования: ОАК Б/Х крови (определение содержания сахара крови) Внутриротовая рентгенография
- 23. Результаты лабораторных и инструментальных обследований ОАК: лейкоцитоз, повышение СОЭ Б/Х крови: сахар крови – 5,6 ммоль/л
- 24. Клинический диагноз
- 25. Клинический диагноз Обострение хронического периодонтита 3.7 зуба
- 26. Назначьте план лечения данному больному
- 27. План лечения: удаление причинного 3.7 зуба под местной анестезией; противовоспалительная терапия; анальгетики при болях.
- 28. Ваш анестетик?
- 29. Методы обезболивания в стоматологии могут быть: Немедикаментозные: психотерапия (гипноз),электрообезболивание (электроанальгезия),аудиоанальгезия и другие. медикаментозные .
- 30. Методы обезболивания в стоматологии могут быть: Немедикаментозные: психотерапия (гипноз),электрообезболивание (электроанальгезия),аудиоанальгезия и другие. медикаментозные .
- 31. Медикаментозные методы обезболивания местная анестезия инъекционное обезболивание аппликационное обезболивание общая анестезия.
- 32. Классификация местных анестетиков?
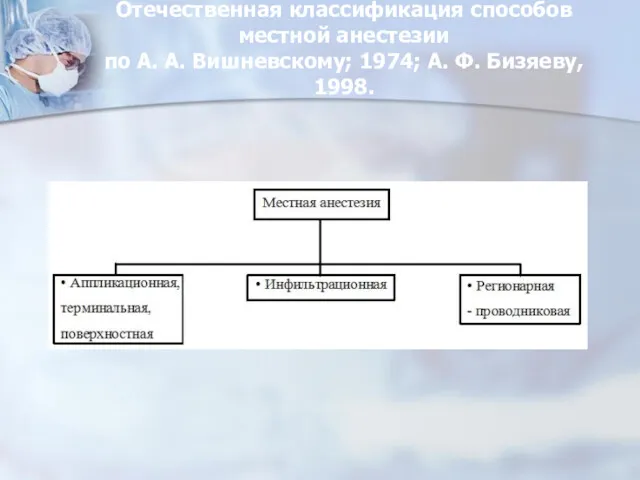
- 33. Отечественная классификация способов местной анестезии по А. А. Вишневскому; 1974; А. Ф. Бизяеву, 1998.
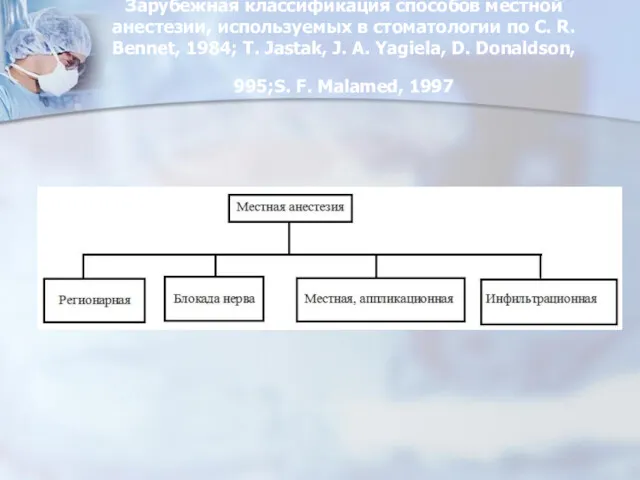
- 34. Зарубежная классификация способов местной анестезии, используемых в стоматологии по C. R. Bennet, 1984; T. Jastak, J.
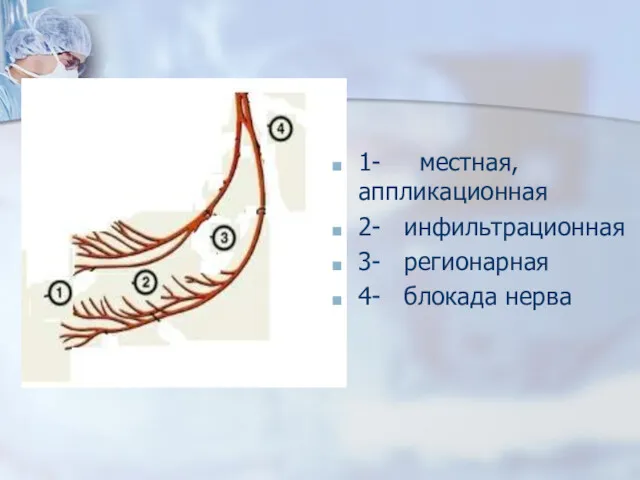
- 35. 1- местная, аппликационная 2- инфильтрационная 3- регионарная 4- блокада нерва
- 36. Особенности проведения местной анестезии у пациентов группы риска пациенты с сопутствующей общесоматической патологией, пациенты, испытывающие повышенную
- 37. Задачи врача при проведении местной анестезии местная анестезия должна быть максимально эффективна и полностью устранить болевую
- 38. оценить основные фармакологические параметры действия различных местных анестетиков (длительность действия, период полувыведения, токсичность и т. д.),
- 39. Составные компоненты современного местноанестезирующего препарата Местные анестетики Новокаин, Лидокаин, Тримекаин, Прилокаин, Мепивакаин, Артикаин, Бупивакаин, Этидокаин Консерванты
- 40. Для блокады проведения импульсов по нервным волокнам достаточно одного лишь местного анестетика …
- 41. Классификации местных анестетиков По длительности действия Короткодействующие Новокаин, Артикаин Средней продолжительности действия Лидокаин, Мепивакаин, Тримекаин, Прилокаин
- 42. По химической структуре Эфирные Новокаин, Дикаин, Анестезин Амидные Лидокаин, Тримекаин, Пиромекаин, Прилокаин, Артикаин, Мепивакаин, Бупивакакин, Этидокаин
- 43. Фармакокинетика местных анестетиков Всасывание -зависит от дозы, места введения, присутствия сосудосуживающих агентов(адреналин), физико-химическихи фармакологических свойств препарата.
- 44. мало растворимы в воде и поэтому для целей клинического применения они готовятся в виде растворимой гидрохлоридной
- 45. В кислой среде местные анестетики малоэффективны, т.к. не переходят в основания и плохо проникают через мембраны
- 46. Фармакодинамика МА
- 47. Фармакодинамика (механизм действия) местных анестетиков Блокада генерации и проведения нервного импульса В процессе возбуждения, натриевые каналы
- 48. При действии местного анестетика в первую очередь отключаются: тонкие не миелинезированные волокна типа С, проводящее болевую
- 49. Таким образом, исчезновение чувствительности происходит в следующей последовательности: болевая, вкусовая, температурная, тактильная.
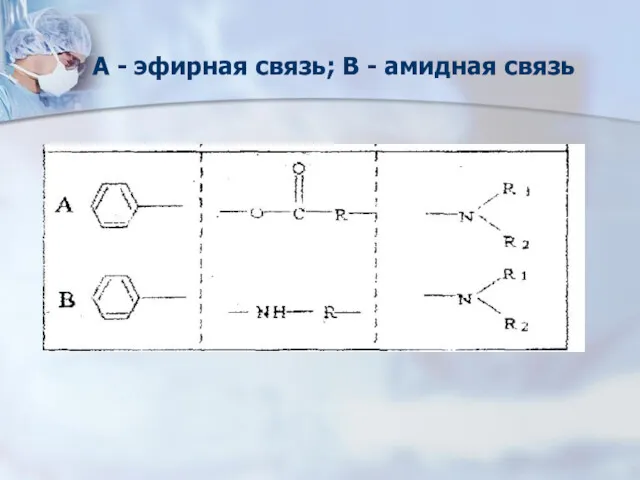
- 50. Химическая структура МА: 1. Ароматическое кольцо. 2. Промежуточная цепь. 3. Аминогруппа
- 51. Ароматическая группа Обладает липофильностью отвечает за силу и избирательность местно-анетсезирующегно действия; Липоидотропность, взаимодействие с мембранами
- 52. Промежуточная группа Отвечает за стойкость; продолжительность действия местного анестетика (чем меньше радикалов, тем длительнее действие местного
- 53. Аминогруппа отвечает за гидрофильность (растворимость в воде) местного анестетика
- 54. А - эфирная связь; В - амидная связь
- 55. Вазоконстрикторы : адреналин, мезатон, норадреналин, левонорнефрин, вазопрессин, фелипресин
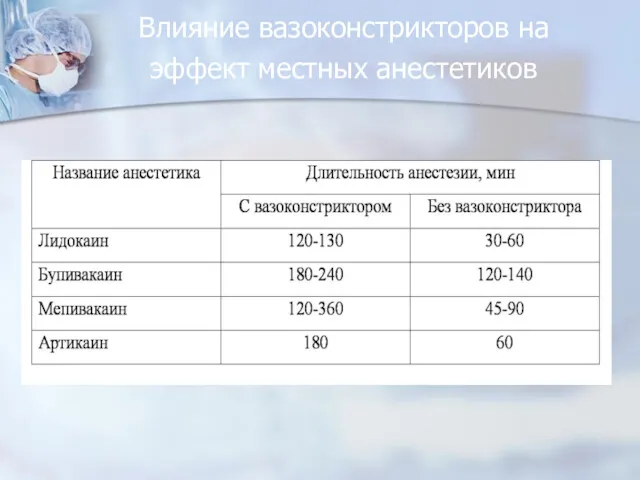
- 56. Положительные свойства вазоконстрикторов снижают токсичность действия анестетика, способствуют его депонированию, пролонгируют действие анестетика, примен.меньшее кол-во препарата,
- 57. Отрицательные свойства вазоконстрикторов уменьшение питания тканей, возможность вторичного кровотечения, повышение артериального давления, тахикардия, аритмии, вызывают бронхоспазм,
- 58. Артикаин (син. — ультракаин D-S, ультракаин D-S forte, Septanest, Alfacain) имеет амидную структуру, сходную с другими
- 59. КФ амидных анестетиков Амидные анестетики преобразуются в ходе обмена веществ в микросомах печени. период полувыведения веществ
- 60. Артикаиновая кислота растворяется в воде и выделяется почками в виде свободного метаболита (Rahn R., 1996). Низкая
- 61. Доказательная база После введения 1,7 мл препарата при инфильтрационной анестезии длительность действия ультракаина составляет от 156
- 62. Артикаин не содержит парабена — антибактериального консерванта, который чаще всего вызывает аллергические реакции. Концентрация метабисульфита —
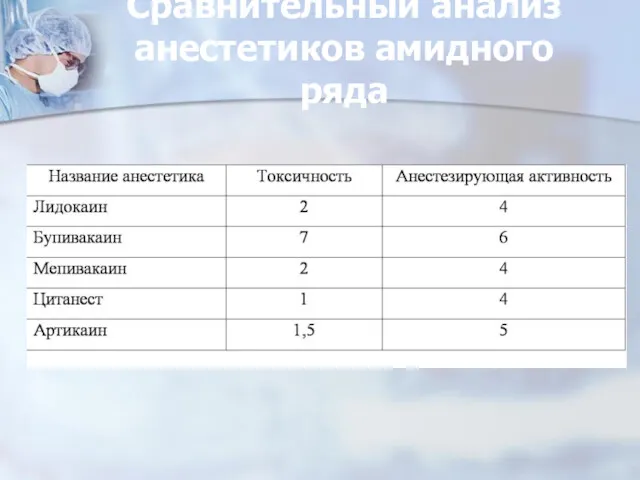
- 63. Ультракаин в 6 раз эффективнее новокаина и в 2-3 раза сильнее лидокаина и мепивакаина (Szabo G.
- 64. Сравнительный анализ анестетиков амидного ряда
- 65. Проведение местной анестезии у пациентов с сопутствующими заболеваниями ИБС, ХСН, ГБ, сердечные аритмии, перенесенные инсульт, инфаркт
- 66. Аллергический статус, бронхиальная астма Не использовать новокаин и лидокаин, как наиболее опасные препараты. Устранение контакта с
- 67. Тиреотоксикоз (гипертиреоз), сахарный диабет Использовать анестетики без ВК, с фелипрессином или норадреналином. Адреналин противопоказан. Карпулированные препараты:
- 68. Заболевания печени Использовать эфирные МА или препараты на основе артикаина ( Ultracain DS и DS forte
- 69. Заболевания почек При проведении обезболивания использовать наименее токсичные препараты с быстрым метаболизмом на основе артикаина (
- 70. Глаукома Использовать анестетики без ВК или с фелипрессином . Адреналин и норадреналин противопоказаны. Карпулированные препараты: Scandonest
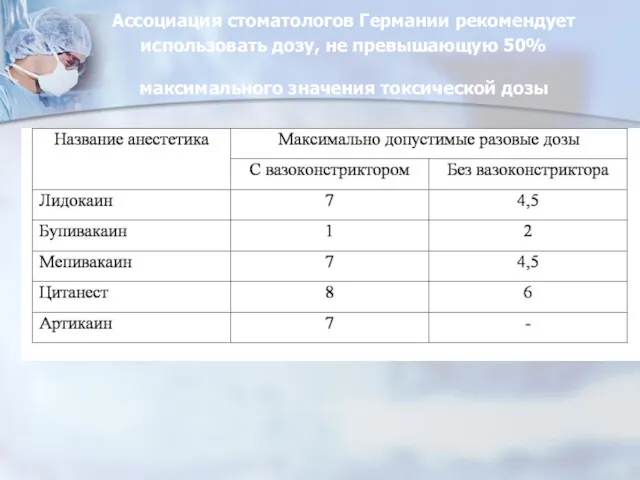
- 71. Ассоциация стоматологов Германии рекомендует использовать дозу, не превышающую 50% максимального значения токсической дозы
- 72. Влияние вазоконстрикторов на эффект местных анестетиков
- 73. Заключение В настоящее время используется более 100 препаратов на основе всего 4-5 молекул (субстанций или действующих
- 74. ОБЩИЕ ТРЕБОВАНИЯ К МЕСТНОАНЕСТЕЗИРУЮЩИМ СРЕДСТВАМ 1. Должны обладать большой широтой терапевтического действия. 2. Должны обладать достаточной
- 75. Карпульный анестетик - Ультракаин форте
- 76. К какой группе анестетиков он относится?
- 77. Ваша анестезия?
- 78. Проводниковая анестезия Мандибулярная + щечная или Торусальная
- 79. Целевой пункт?
- 80. Целевой пункт при мандибулярной (аподактильный способ) нижнечелюстное отверстие
- 81. Анатомический ориентир?
- 82. Анатомический ориентир мандибулярной анестезии Отверстие нижней челюсти, через которое нижний луночковый нерв входит в костный канал
- 83. Место вкола?
- 84. Место вкола при мандибулярной анестезии: При широко открытом рте больного шприц располагают на уровне малых коренных
- 85. Место вкола при щечной анестезии: Место вкола является точка, образованная пересечением горизонтальной линии, проведенной на уровне
- 86. Зона обезболивания?
- 87. Зона обезболивания при мандибулярной анестезии Все зубы нижней челюсти соответствующей половины, костная ткань альвеолярного отростка и
- 88. Возможные местные осложнения при проведении анестезии?
- 89. Местные осложнения при проведении мандибулярной анестезии: онемение тканей глотки и повреждение внутренней крыловидной мышцы с последующей
- 90. Рана заживает вторичным натяжением - на 3-4-й день начинается развитие грануляционной ткани; к 14 дню альвеола
- 92. Скачать презентацию

















































































 Державна санітарно-епідеміологічна експертиза, як елемент соціально-гігієнічного моніторингу. Основні положення та організація
Державна санітарно-епідеміологічна експертиза, як елемент соціально-гігієнічного моніторингу. Основні положення та організація Операции на органах шеи
Операции на органах шеи Физиология паращитовидных желёз
Физиология паращитовидных желёз Повреждения и заболевания мочеполовых органов
Повреждения и заболевания мочеполовых органов Хирург Н.Н. Бурденко
Хирург Н.Н. Бурденко Арбовирусты инфекциялар. Кенелік энцефалит вирусы
Арбовирусты инфекциялар. Кенелік энцефалит вирусы Венозный возврат (ВВ) – приток венозной крови к сердцу
Венозный возврат (ВВ) – приток венозной крови к сердцу Шум и вибрация
Шум и вибрация Алкогольный цирроз
Алкогольный цирроз Возрастные особенности системы крови и иммунитета
Возрастные особенности системы крови и иммунитета Неврозы
Неврозы Противоаритмические лекарственные средства
Противоаритмические лекарственные средства Здоровье на работе. Что должен знать о ВИЧ/СПИДе каждый?
Здоровье на работе. Что должен знать о ВИЧ/СПИДе каждый? Гигиена аптечных заведений
Гигиена аптечных заведений Гиперчувствительность. Иммунодефициты. Аутоиммунные процессы
Гиперчувствительность. Иммунодефициты. Аутоиммунные процессы Послеродовые депрессии
Послеродовые депрессии Аллергия. Стоматология
Аллергия. Стоматология 84-я Всероссийская научная конференция студентов и молодых ученых. Отчет. Секция: Общая хирургия
84-я Всероссийская научная конференция студентов и молодых ученых. Отчет. Секция: Общая хирургия Клинико-экономические исследования
Клинико-экономические исследования Химиотерапевтические лекарственные препараты, макролиды и азалиды
Химиотерапевтические лекарственные препараты, макролиды и азалиды Пороки сердца
Пороки сердца Асқорыту жолдарының қатерлі және қатерсіз ісіктері
Асқорыту жолдарының қатерлі және қатерсіз ісіктері Мировые демографические показатели рождаемость, смертность в развитых и развивающихся странах. Демографическая ситуация в Росси
Мировые демографические показатели рождаемость, смертность в развитых и развивающихся странах. Демографическая ситуация в Росси Классификация геморрагического васкулита
Классификация геморрагического васкулита Белки
Белки ЦМК СД в акушерстве и гинекологии ,
ЦМК СД в акушерстве и гинекологии , Medical Education in Japan
Medical Education in Japan Заболевания органов пищеварения у пожилых людей
Заболевания органов пищеварения у пожилых людей