Содержание
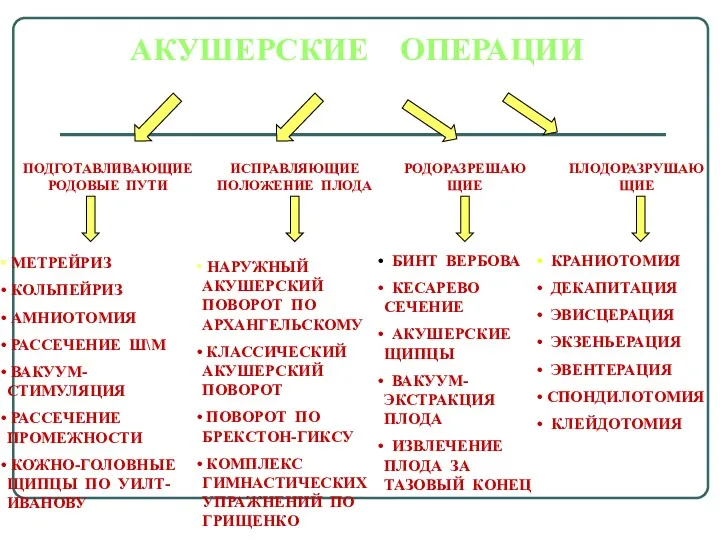
- 2. АКУШЕРСКИЕ ОПЕРАЦИИ ПОДГОТАВЛИВАЮЩИЕ РОДОВЫЕ ПУТИ МЕТРЕЙРИЗ КОЛЬПЕЙРИЗ АМНИОТОМИЯ РАССЕЧЕНИЕ Ш\М ВАКУУМ-СТИМУЛЯЦИЯ РАССЕЧЕНИЕ ПРОМЕЖНОСТИ КОЖНО-ГОЛОВНЫЕ ЩИПЦЫ ПО
- 3. КЕСАРЕВО СЕЧЕНИЕ - ОПЕРАТИВНОЕ ВМЕШАТЕЛЬСТВО ПРИ КОТОРОМ, ИЗВЛЕЧЕНИЕ ПЛОДА И ЭЛЕМЕНТОВ ПЛОДНОГО ЯЙЦА ИЗ ПОЛОСТИ МАТКИ
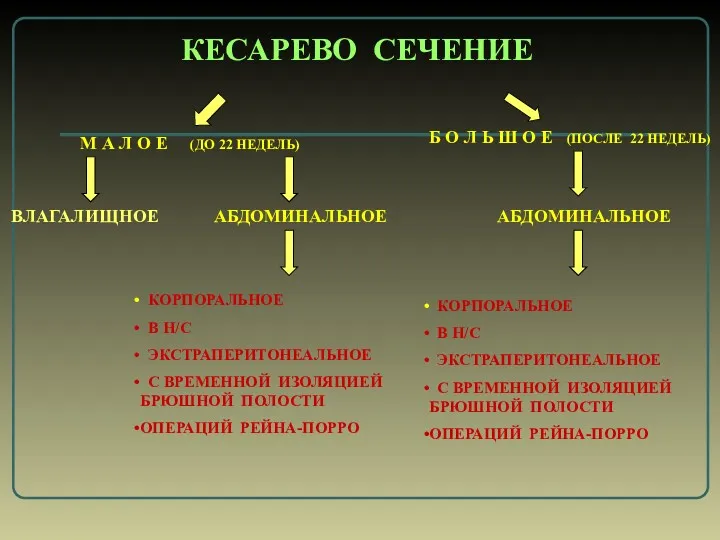
- 4. КЕСАРЕВО СЕЧЕНИЕ М А Л О Е (ДО 22 НЕДЕЛЬ) ВЛАГАЛИЩНОЕ КОРПОРАЛЬНОЕ В Н/С ЭКСТРАПЕРИТОНЕАЛЬНОЕ С
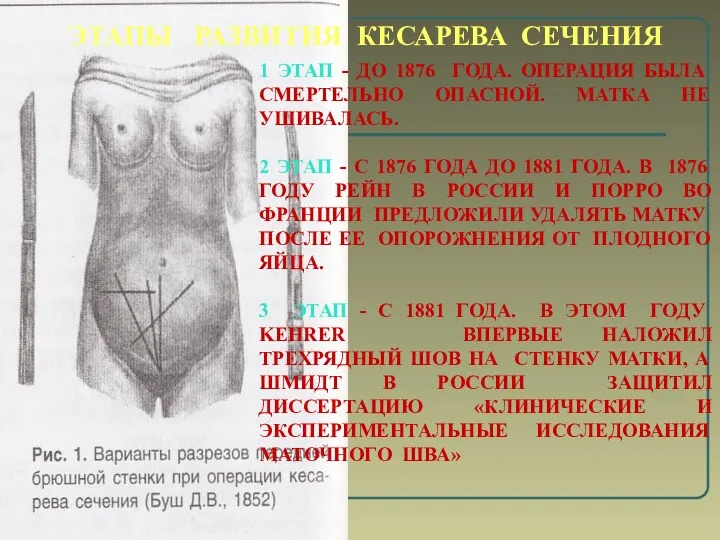
- 5. ЭТАПЫ РАЗВИТИЯ КЕСАРЕВА СЕЧЕНИЯ 1 ЭТАП - ДО 1876 ГОДА. ОПЕРАЦИЯ БЫЛА СМЕРТЕЛЬНО ОПАСНОЙ. МАТКА НЕ
- 6. КЕСАРЕВО СЕЧЕНИЕ КЛИНИЧЕСКИЕ АСПЕКТЫ Частота кесарева сечения (КС) в России в среднем составляет 11%, а в
- 7. КЕСАРЕВО СЕЧЕНИЕ КЛИНИЧЕСКИЕ АСПЕКТЫ Причины выполнения КС: увеличение числа первородящих старше 30 лет, в сочетании с
- 8. КЕСАРЕВО СЕЧЕНИЕ КЛИНИЧЕСКИЕ АСПЕКТЫ Уменьшение частоты перинатальных потерь благодаря увеличению частоты КС возможно только до определенного
- 9. ПОКАЗАНИЯ К КС АБСОЛЮТНЫЕ ПОКАЗАНИЯ АБСОЛЮТНЫЕ ПОКАЗАНИЯ включают группу состояний, при которых ведение родов через естественные
- 10. ПОКАЗАНИЯ К КС ОТНОСИТЕЛЬНЫЕ ПОКАЗАНИЯ – ситуации, когда не исключена возможность родов через естественные родовые пути,
- 11. ПОКАЗАНИЯ К КС ОТНОСИТЕЛЬНЫЕ ПОКАЗАНИЯ Миома матки больших размеров; Аномалии развития матки; Отсутствие биологической готовности организма
- 12. ПОКАЗАНИЯ К КС ОТНОСИТЕЛЬНЫЕ ПОКАЗАНИЯ Неполное предлежание плаценты в сочетании с перечисленными сопутствующими осложнениями; При многоплодной
- 13. ПОКАЗАНИЯ К КС Возможно также развитие ситуаций, требующих абдоминального родоразрешения в экстренном порядке, как во время
- 14. ПОКАЗАНИЯ К КС сочетание длительного патологического прелиминарного периода с незрелой шейкой матки. отсутствие эффекта от родовозбуждения
- 15. ПОКАЗАНИЯ К КС Отдельно следует выделить показания к КС, выполняемому в интересах плода: нарастающая гипоксия плода
- 16. Родоразрешение путем КС в плановом порядке ЗВУР плода или появление признаков централизации кровообращения. Сочетание гипоксии плода
- 17. УСЛОВИЯ ДЛЯ КС Условиями являются: отсутствие инфекционного процесса, жизнеспособный плод, соответствующая квалификация хирурга, согласие женщины на
- 18. ПРОТИВОПОКАЗАНИЯ гибель плода или его состояния несовместимые с внеутробным существованием, обострение или острое инфекционно-воспалительное заболевание. С
- 19. МЕТОДИКИ КС РАЗРЕЗ ПЕРЕДНЕЙ БРЮШНОЙ СТЕНКИ В настоящее время методом выбора чревосечения при КС считают поперечный
- 20. МЕТОДИКИ КС РАЗРЕЗ ПЕРЕДНЕЙ БРЮШНОЙ СТЕНКИ Нижнесрединный доступ используют реже, в основном в экстренных ситуациях: кровотечение,
- 21. МЕТОДИКИ КС РАЗРЕЗ ПЕРЕДНЕЙ БРЮШНОЙ СТЕНКИ Преимущества поперечного надлобкового разреза: апоневроз и брюшину рассекают во взаимно
- 22. МЕТОДИКИ КС РАЗРЕЗ ПЕРЕДНЕЙ БРЮШНОЙ СТЕНКИ В качестве одного из вариантов может быть использовано чревосечение в
- 23. МЕТОДИКИ КС РАЗРЕЗ ПЕРЕДНЕЙ БРЮШНОЙ СТЕНКИ Отличия разреза по Joel-Cohen от общепринятого поперечного разреза: его производят
- 24. МЕТОДИКИ КС РАЗРЕЗ НА МАТКЕ Методом выбора разреза на матке является поперечный разрез в нижнем маточном
- 25. МЕТОДИКИ КС КОРПОРАЛЬНОЕ КС В ряде случаев возникает необходимость выполнения корпорального кесарева сечения: Наличие рубца на
- 26. МЕТОДИКИ КС КОРПОРАЛЬНОЕ КС Корпоральное кесарево сечение обладает одним, но весьма спорным преимуществом – быстротой выполнения.
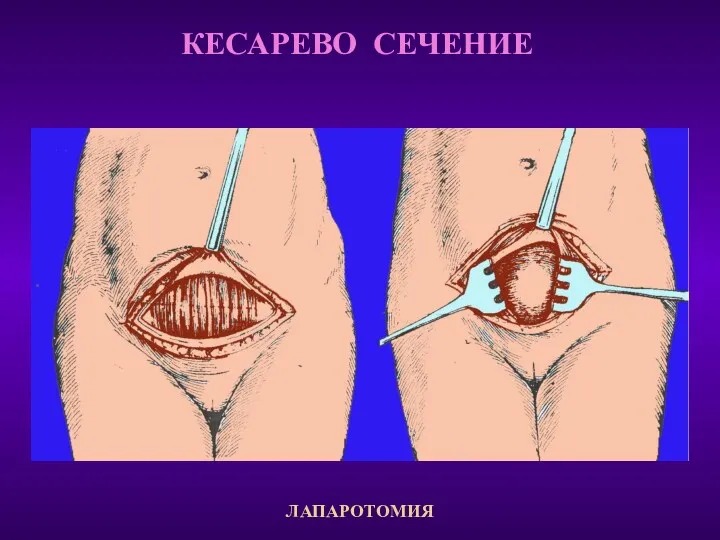
- 27. КЕСАРЕВО СЕЧЕНИЕ ЛАПАРОТОМИЯ
- 28. КЕСАРЕВО СЕЧЕНИЕ ВСКРЫТИЕ PLICA VESICOUTERINA
- 29. КЕСАРЕВО СЕЧЕНИЕ ВСКРЫТИЕ НИЖНЕГО СЕГМЕНТА
- 30. ВАРИАНТЫ РАЗРЕЗОВ МАТКИ
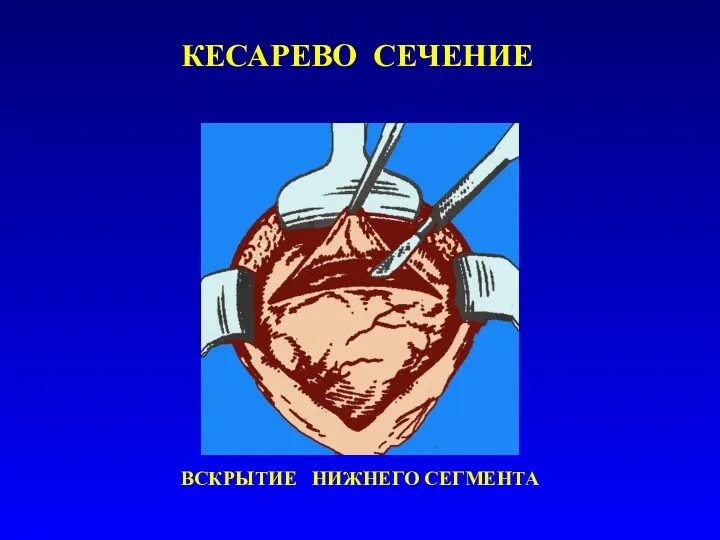
- 31. КЕСАРЕВО СЕЧЕНИЕ РАЗРЕЗ И ВСКРЫТИЕ НИЖНЕГО СЕГМЕНТА МАТКИ
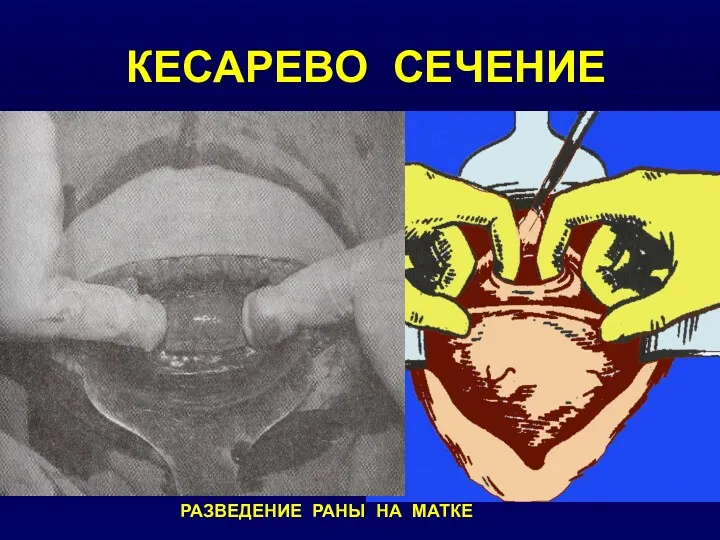
- 32. КЕСАРЕВО СЕЧЕНИЕ РАЗВЕДЕНИЕ РАНЫ НА МАТКЕ
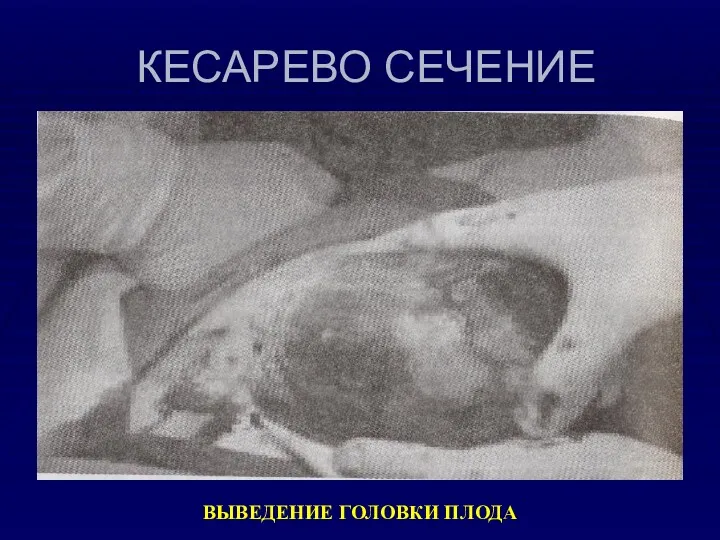
- 33. КЕСАРЕВО СЕЧЕНИЕ ВЫВЕДЕНИЕ ГОЛОВКИ ПЛОДА
- 35. КЕСАРЕВО СЕЧЕНИЕ ПЕРИТОНИЗАЦИЯ
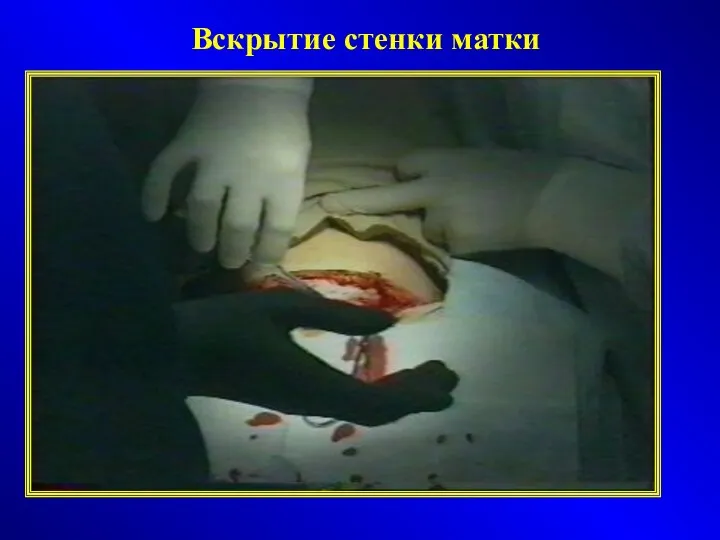
- 36. Вскрытие стенки матки
- 37. ИЗВЛЕЧЕНИЕ ПЛОДА ЧЕРЕЗ РАЗРЕЗ НА МАТКЕ
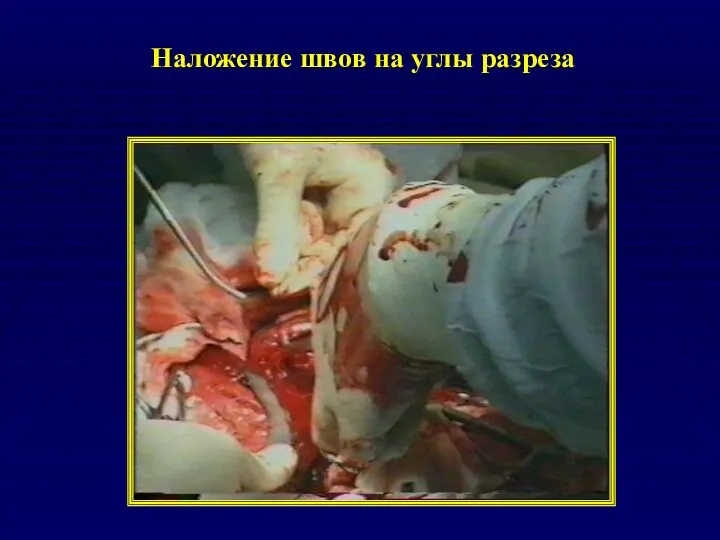
- 38. Наложение швов на углы разреза
- 39. ИЗВЛЕЧЕНИЕ ПОСЛЕДА ПОТЯГИВАНИЕМ ЗА ПУПОВИНУ
- 40. ПОСЛОЙНОЕ УШИВАНИЕ ПЕРЕДНЕЙ БРЮШНОЙ СТЕНКИ
- 41. КЕСАРЕВО СЕЧЕНИЕ НА СОВРЕМЕННОМ ЭТАПЕ ТЕХНИКА ОПЕРАЦИИ ПО S. JOEL-COHEN ОПЕРАЦИЯ В МОДИФИКАЦИИ М. STARK ЭКСТЕРИОРИЗАЦИЯ
- 42. ОСЛОЖНЕНИЯ, ВОЗНИКАЮЩИЕ В ХОДЕ КС Ранение соседних органов чаще всего происходит из-за рубцово-спаечного процесса. Наиболее частым
- 43. ОСЛОЖНЕНИЯ, ВОЗНИКАЮЩИЕ В ХОДЕ КС Кровотечение может быть из сосудов передней брюшной стенки вследствие ранения поверхностных
- 44. ОСЛОЖНЕНИЯ, ВОЗНИКАЮЩИЕ В ХОДЕ КС Кровотечение может быть из сосудов передней брюшной стенки вследствие ранения поверхностных
- 45. ОСЛОЖНЕНИЯ, ВОЗНИКАЮЩИЕ В ХОДЕ КС Предлежание плаценты к линии разреза. При рассечении плаценты возникает опасность кровопотери
- 46. ОСЛОЖНЕНИЯ, ВОЗНИКАЮЩИЕ В ХОДЕ КС Тромбоэмболические осложнения. Вероятность после КС возрастает в 10—15 раз. Факторы риска:
- 47. ОСЛОЖНЕНИЯ, ВОЗНИКАЮЩИЕ В ХОДЕ КС Эмболия околоплодными водами представляет серьезную опасность для жизни пациентки, так как
- 48. ОСЛОЖНЕНИЯ, ВОЗНИКАЮЩИЕ В ХОДЕ КС Аспирационный синдром (синдром Мендельсона) развивается при регургитации желудочного содержимого с последующим
- 49. ПРОФИЛАКТИКА ГНОЙНО-СЕПТИЧЕСКИХ ЗАБОЛЕВАНИЙ ПОСЛЕ КС Частота послеоперационных ГСЗ составляет от 5% до 60%, а у женщин
- 50. ПРОФИЛАКТИКА ГНОЙНО-СЕПТИЧЕСКИХ ЗАБОЛЕВАНИЙ ПОСЛЕ КС ГСЗ после КС обусловлены широким кругом причин: наличие различных экстрагенитальных заболеваний,
- 52. Скачать презентацию








































 Особенности межличностного общения с коллегами. Врачи Скорой помощи
Особенности межличностного общения с коллегами. Врачи Скорой помощи ЭКГ–диагностика нарушений сердечного ритма и проводимости
ЭКГ–диагностика нарушений сердечного ритма и проводимости Тұқым қуалайтын ауруларды емдеудің негізгі принциптері. Генотерапия
Тұқым қуалайтын ауруларды емдеудің негізгі принциптері. Генотерапия Артефакты КТ-изображений. (Лекция 2)
Артефакты КТ-изображений. (Лекция 2) Порядок оказания медицинской помощи беременным женщинам с врожденными пороками внутренних органов у плода
Порядок оказания медицинской помощи беременным женщинам с врожденными пороками внутренних органов у плода Болезнь, вызванная новым коронавирусом 2019-nCoV. Клиническая картина. Лечение. Профилактические мероприятия
Болезнь, вызванная новым коронавирусом 2019-nCoV. Клиническая картина. Лечение. Профилактические мероприятия Лабораторно-инструментальные методы исследования сердечно-сосудистой системы
Лабораторно-инструментальные методы исследования сердечно-сосудистой системы Гингивит, породонтит, ісік тәрізді және идиопатиялық породонт ауруларының клиникасы, диагностикасы және потологиялық анатомиясы
Гингивит, породонтит, ісік тәрізді және идиопатиялық породонт ауруларының клиникасы, диагностикасы және потологиялық анатомиясы Амбулатория жағдайында өкпелік гипертензия кезіндегі рационалды дифференциалды диагностика алгоритмі
Амбулатория жағдайында өкпелік гипертензия кезіндегі рационалды дифференциалды диагностика алгоритмі Неспецифическая хирургическая инфекция
Неспецифическая хирургическая инфекция Развитие в онтогенезе. Новорожденность
Развитие в онтогенезе. Новорожденность Предмет, история развития цель и задачи гигиены как науки и области практической деятельности
Предмет, история развития цель и задачи гигиены как науки и области практической деятельности Эндоцервикоз шейки матки
Эндоцервикоз шейки матки Принципы рациональной фармакотерапии артериальной гипертензии у беременных женщин, при гестационной гипертензии
Принципы рациональной фармакотерапии артериальной гипертензии у беременных женщин, при гестационной гипертензии АВС-реанимация. Принципы интенсивной терапии и реанимации новорожденных
АВС-реанимация. Принципы интенсивной терапии и реанимации новорожденных Методы исследования заболеваний органов дыхания (лекция 3)
Методы исследования заболеваний органов дыхания (лекция 3) 27 Физиология сосудистой системы
27 Физиология сосудистой системы Эпидемиологиялық көрсеткіштердін анализі
Эпидемиологиялық көрсеткіштердін анализі Метил спирті. Этил спирті
Метил спирті. Этил спирті Средства, действующие на периферическую нервную систему
Средства, действующие на периферическую нервную систему Профилактика туберкулеза
Профилактика туберкулеза Дизартрия. Определение понятия дизартрия и ее признаки
Дизартрия. Определение понятия дизартрия и ее признаки Общественное здоровье - современная парадигма улучшения жизни через профилактику хронических неинфекционных заболеваний
Общественное здоровье - современная парадигма улучшения жизни через профилактику хронических неинфекционных заболеваний Система гемостаза. Синдром диссеминированного внутрисосудистого свертывания
Система гемостаза. Синдром диссеминированного внутрисосудистого свертывания Роль медицинской сестры в уходе за пациентом после острого нарушения мозгового кровообращения
Роль медицинской сестры в уходе за пациентом после острого нарушения мозгового кровообращения Оказание первой помощи при укусах змей и насекомых
Оказание первой помощи при укусах змей и насекомых Психология детей с задержкой психического развития со слабовыраженными отклонениями в психическом развитии
Психология детей с задержкой психического развития со слабовыраженными отклонениями в психическом развитии Рентгенологическая диагностика патологии лёгких
Рентгенологическая диагностика патологии лёгких