Содержание
- 2. Недостаточность митрального клапана – состояние, при котором обратный ток крови через митральный клапан возникает каждый раз
- 3. По происхождению могут быть: ревмаматическими, врожденными или дегенеративными. Митральная и аортальная регургитация
- 4. Критерии, используемые при определении диагноза МН.
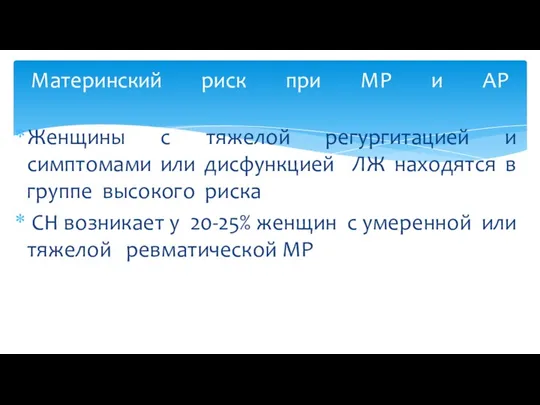
- 5. Женщины с тяжелой регургитацией и симптомами или дисфункцией ЛЖ находятся в группе высокого риска СН возникает
- 6. Задержка внутриутробного роста происходит в 5-10%, другие осложнения Акушерские риски и риски для плода
- 7. Оценка симптомов и комплексная эхокардиография с оценкой тяжести регургитации, структуры ЛЖ и функции Диаметры аорты должны
- 8. В детородном возрасте заболевание клапанов сердца часто связано с ревматической болезнью сердца, особенно в странах с
- 9. При стенотических заболеваниях клапанов увеличение УО вызывает увеличение трансклапанного градиента на ± 50%, главным образом между
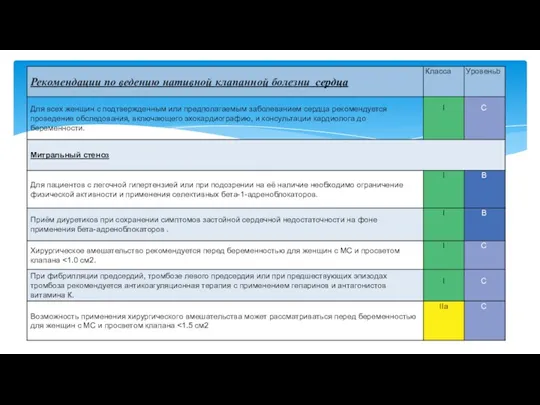
- 10. Материнский риск Легкий митральный стеноз обычно хорошо переносится. СН развивается у трети беременных женщин с площадью
- 11. Риск острой СН зависит от симптомов и давления в ЛА Частота преждевременных родов составляют 20-30% Задержка
- 12. Клинически значимый, если площадь отверстия При возникновении симптомов или клинически значимой ЛГ (по ЭхоКГ > _50
- 13. Антикоагуляция возможна при синусовом ритме при тяжелом МС и спонтанным эхоконтрастировании в левом предсердии, большом левом
- 14. Клиническое и эхокардиографическое наблюдение ежемесячно или раз в два месяца в зависимости от гемодинамической толерантности. При
- 15. Вагинальные роды должны быть предпочтительны при легком МС и при тяжелом МС, но с классом СН
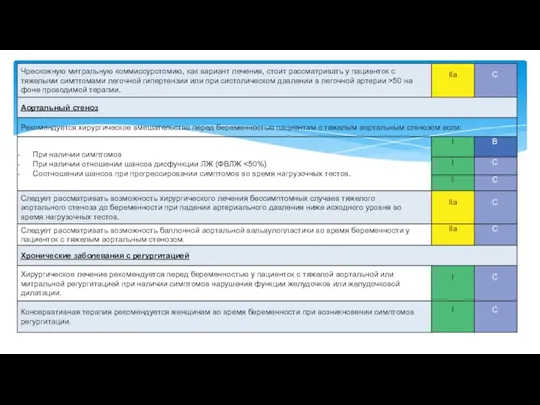
- 16. Основной причиной является двустворчатый аортальный клапан и ревматическая болезнь сердца. СН развивается редко ( Даже у
- 17. Преждевременные роды, задержка внутриутробного развития и низкий вес при рождении (20-25%) при умеренном и при тяжелом
- 18. Тяжесть АС оценивается измерением трансаортальных потоков и площади клапана. Нагрузочное тестирование рекомендуется для оценки толерантности к
- 19. Регулярное наблюдение требуется опытной командой. При тяжелых АС, ежемесячные или раз в 2 месяца оценка всех
- 20. При тяжелом симптоматическом АС, родоразрешение путем кесарева сечения должно быть предпочтительнее. Индивидуальный подход рекомендуется для бессимптомного
- 21. Вторичная ТР более часто, чем первичная (эндокардит или аномалии Эбштейна). Материнский риск обычно определяется левосторонней клапанной
- 22. Высокий тромбоэмболический риск ФП, особенно при тяжелом МС Требуется немедленная антикоагуляция LMWH в терапевтических дозах в
- 23. Выбор клапана необходимо учитывать при необходимости имплантации протезного клапана женщине, которая хочет забеременеть в будущем Механические
- 24. Риск материнских сердечно-сосудистых осложнений у женщин с биопротезом низкий при отсутствии или минимальной дисфункции биопротеза и
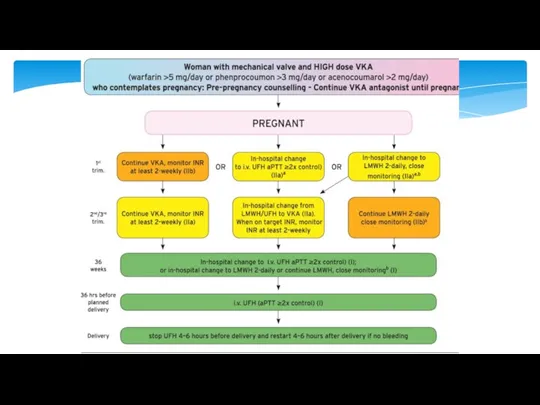
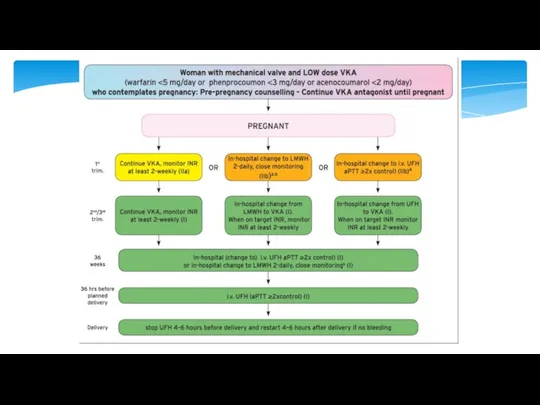
- 25. У женщин с механическими клапанами беременность связана с высоким риском осложнений (классификация рисков ВОЗ III). Без
- 26. Риск тромбоза клапана заметно увеличивается во время беременности. Риск ниже при адекватном дозировании антикоагулянтной терапии и
- 27. Тромбоз клапана возникает в 5,8-7,4%, когда НМГ используется только в первом триместре, что аналогично использованию НМГ
- 28. Все схемы антикоагуляции несут повышенный риск выкидыша и геморрагических осложнений, включая послеродовое кровотечение и ретроплацентарное кровотечение,
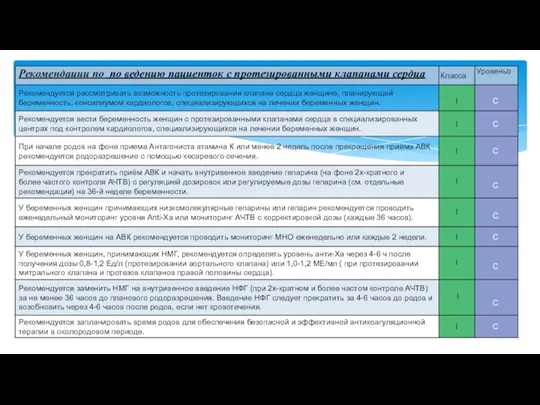
- 29. Оценка до беременности должна включать наличие симптомов и ЭхоКГ оценка функции желудочков, а также функции протеза
- 30. Женщина должна понимать что независимо от того, какой режим антикоагуляции выбран, строгое его соблюдение имеет решающее
- 31. При назначении НМГ необходим контроль пиковых уровней анти-Ха, с его поддержанием ≥0,6 МЕ / мл Начальная
- 35. Наблюдение командой сердца в экспертном центре. Эффективность антикоагуляции должна контролироваться еженедельно или каждые 2 недели в
- 36. Одышка и / или эмболическое событие являются причинами немедленного трансторакального ЭхоКГ для поиска тромбоза клапана, с
- 37. фибринолиз может быть рассмотрен вместо операции у некритических женщин при неэффективности антикоагуляции Фибринолиз - это терапия
- 38. Плановые роды Вагинальные роды требуют предварительного переключения на i.v. гепарин. Использование эпидуральной анестезии требует более длительного
- 43. Скачать презентацию


































 Закриті пошкодження м′яких тканин, черепа, грудної та черевної порожнини
Закриті пошкодження м′яких тканин, черепа, грудної та черевної порожнини Желтуха (болезнь Госпела)
Желтуха (болезнь Госпела) Пациент және оның жақындарының қауіпсіз қоршаған ортасы
Пациент және оның жақындарының қауіпсіз қоршаған ортасы Некаріозні ураження зубів, що виникають після їх прорізування
Некаріозні ураження зубів, що виникають після їх прорізування Лечение острого эпифизарного гематогенного остеомиелита бедренной кости путем внутрисуставного введения
Лечение острого эпифизарного гематогенного остеомиелита бедренной кости путем внутрисуставного введения Острые стенозы верхних дыхательных путей
Острые стенозы верхних дыхательных путей Вакцинация взрослого населения
Вакцинация взрослого населения Грипп: этиология, эпидемиология, клиника, лечение
Грипп: этиология, эпидемиология, клиника, лечение Поражения перикарда после лучевой терапии
Поражения перикарда после лучевой терапии Здоровый образ жизни
Здоровый образ жизни Здоровый образ жизни — образ жизни отдельного человека с целью профилактики болезней и укрепления здоровья
Здоровый образ жизни — образ жизни отдельного человека с целью профилактики болезней и укрепления здоровья Эргономика в работе медицинской сестры
Эргономика в работе медицинской сестры Инструкция по проведению генеральной уборки. Требования к уборочному инвентарю
Инструкция по проведению генеральной уборки. Требования к уборочному инвентарю Грыжи живота
Грыжи живота Вирусные заболевания слизистой оболочки полости рта у детей
Вирусные заболевания слизистой оболочки полости рта у детей Ұйықтатқыш заттар
Ұйықтатқыш заттар Патофизиология дыхания гипоксии. Дыхательная недостаточность. (Лекция 13)
Патофизиология дыхания гипоксии. Дыхательная недостаточность. (Лекция 13) Неврозы
Неврозы Особенности травматизма детского возраста
Особенности травматизма детского возраста Медицинская статистика. Цели и задачи
Медицинская статистика. Цели и задачи Вяжущие, обволакивающие и адсорбирующие. Раздражающие средства
Вяжущие, обволакивающие и адсорбирующие. Раздражающие средства Средства и методы дезинфекции
Средства и методы дезинфекции Панариций. Классификация и причины панариций
Панариций. Классификация и причины панариций Гепатолиенальный синдром
Гепатолиенальный синдром Болезнь. Нозология. Диагноз
Болезнь. Нозология. Диагноз Тіл аурулары және аномалиялары. Глоссалгия. Дәм сезудің және сілекей бөлінудің бұзылуы. Этиологиясы, патогенезі, диагностикасы
Тіл аурулары және аномалиялары. Глоссалгия. Дәм сезудің және сілекей бөлінудің бұзылуы. Этиологиясы, патогенезі, диагностикасы Сергиево-Посадский детский дом слепоглухих. Образовательные программы
Сергиево-Посадский детский дом слепоглухих. Образовательные программы Раздражающие средства
Раздражающие средства