Содержание
- 2. Причини кровотеч у II половині вагітності: передлежання плаценти; передчасне відшарування нормально розташованої плаценти; розрив матки.
- 3. 80 стр. Наказ МОЗ України від 24.03.14 № 205 КЛІНІЧНИЙ ПРОТОКОЛ "Акушерські кровотечі"
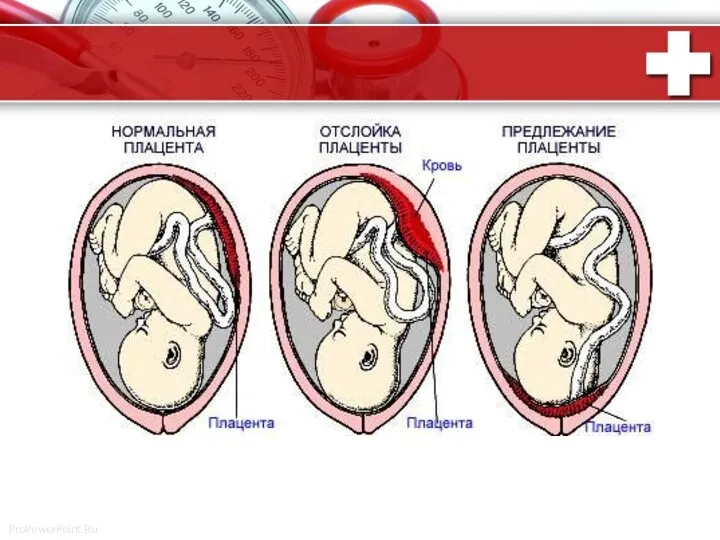
- 5. Передлежання плаценти - ускладнення вагітності, при якому плацента розташовується у нижньому сегменті матки нижче передлеглої частини
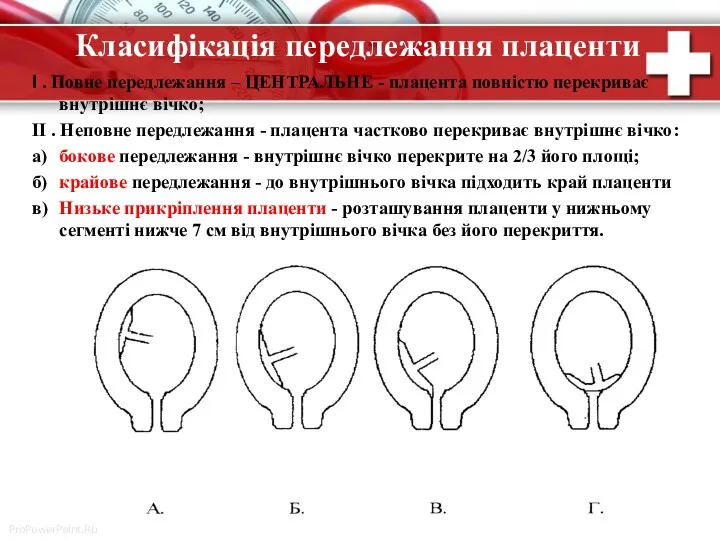
- 6. Класифікація передлежання плаценти І . Повне передлежання – ЦЕНТРАЛЬНЕ - плацента повністю перекриває внутрішнє вічко; ІІ
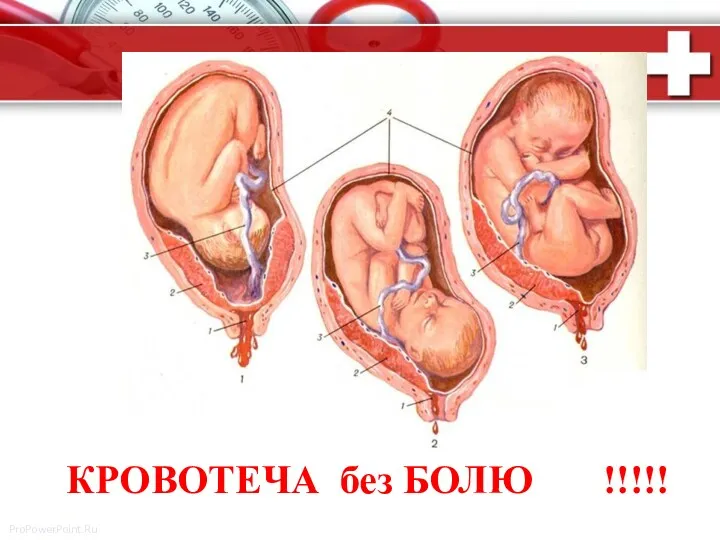
- 7. КРОВОТЕЧА без БОЛЮ !!!!!
- 8. Діагностика 1. Анамнез. 2. Клінічні прояви - поява кровотечі, що повторюються, та не супроводжуються болем та
- 9. Принципи ведення пацієнток з передлежанням плаценти: У разі невеликої крововтрати (до 250 мл), відсутності симптомів геморагічного
- 10. Надання базової (дотранспортної) допомоги у разі кровотечі та одночасна організація транспортування в найближчий ЗОЗ ІІ-ІІІ рівнів
- 11. Принципи ведення пацієнток з передлежанням плаценти: Наказ 205 УЗД 18-20 тиж. 26-28 тиж. 35-36 тиж. Перекриття
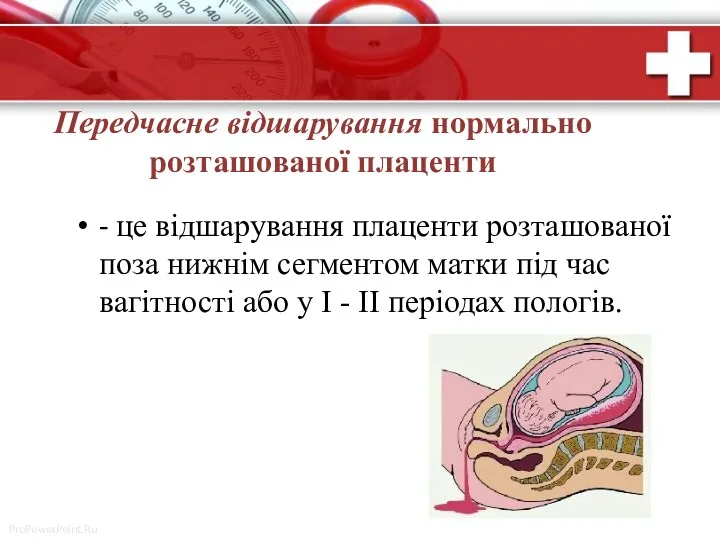
- 12. Передчасне відшарування нормально розташованої плаценти - це відшарування плаценти розташованої поза нижнім сегментом матки під час
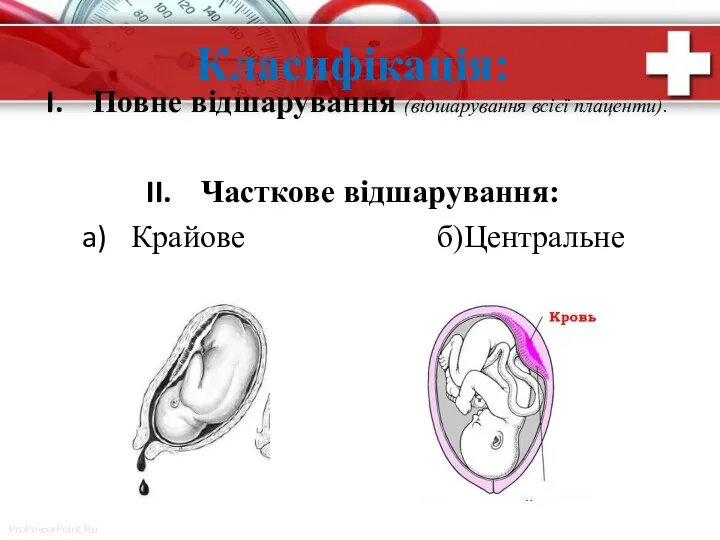
- 13. Класифікація: Повне відшарування (відшарування всієї плаценти). Часткове відшарування: Крайове б)Центральне
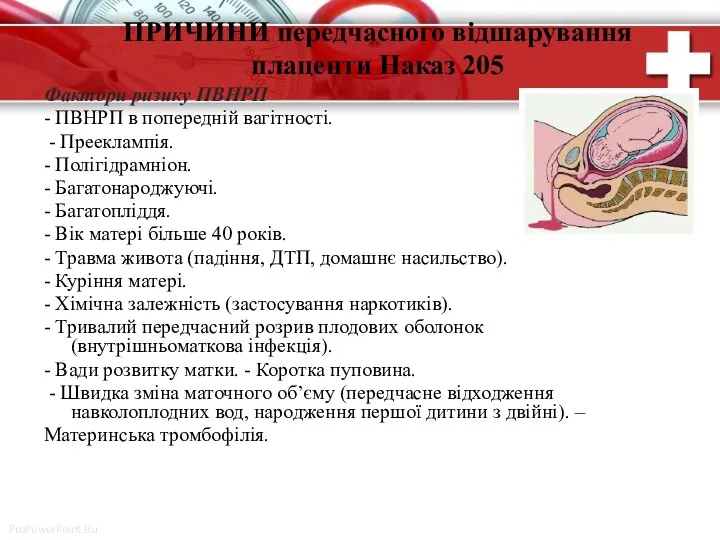
- 14. ПРИЧИНИ передчасного відшарування плаценти Наказ 205 Фактори ризику ПВНРП - ПВНРП в попередній вагітності. - Прееклампія.
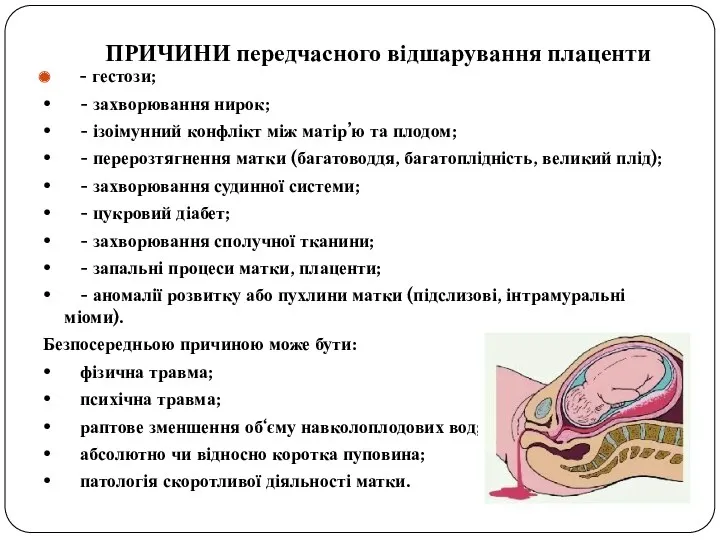
- 15. ПРИЧИНИ передчасного відшарування плаценти - гестози; • - захворювання нирок; • - ізоімунний конфлікт між матір’ю
- 16. Діагностика: Зовнішнє акушерське обстеження: гіпертонус матки; матка збільшена у розмірах, може бути деформована з локальним випячуванням,
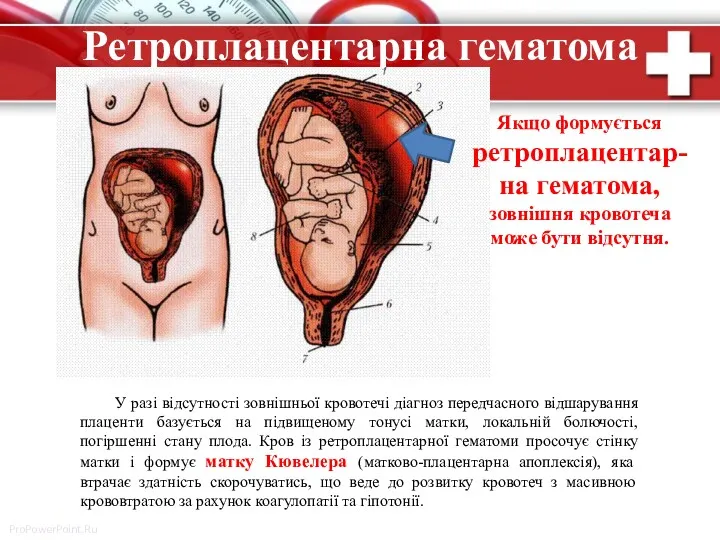
- 17. Ретроплацентарна гематома У разі відсутності зовнішньої кровотечі діагноз передчасного відшарування плаценти базується на підвищеному тонусі матки,
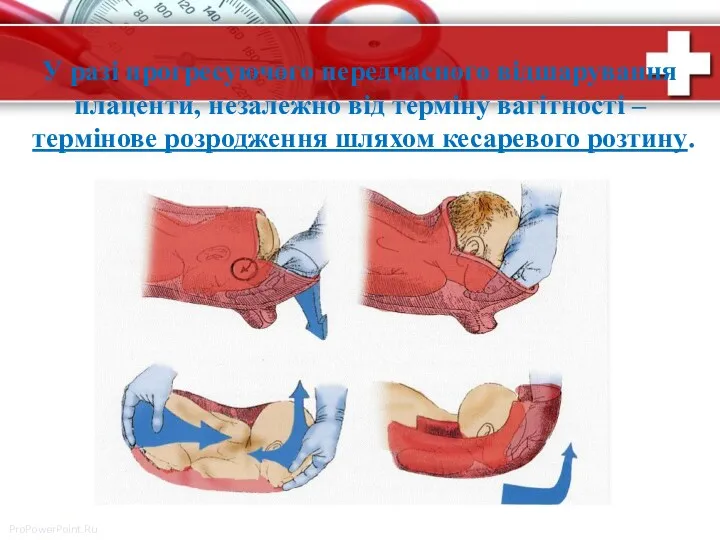
- 18. У разі прогресуючого передчасного відшарування плаценти, незалежно від терміну вагітності – термінове розродження шляхом кесаревого розтину.
- 20. Скачать презентацию








 Алкоголь и его влияние на здоровье человека
Алкоголь и его влияние на здоровье человека Болезнь Паркинсона
Болезнь Паркинсона Гемолитико-уремический синдром. Клиническая картина, диагностика и лечение
Гемолитико-уремический синдром. Клиническая картина, диагностика и лечение Иммуногистохимическое исследование при раке молочной железы
Иммуногистохимическое исследование при раке молочной железы Стрельниковская дыхательная гимнастика
Стрельниковская дыхательная гимнастика Пневмоторакс
Пневмоторакс Острые осложнения сахарного диабета
Острые осложнения сахарного диабета Резиденттің әзіндік жүмысы
Резиденттің әзіндік жүмысы Общая характеристика токсикоманий. Виды токсикоманий. Токсикомании как проблема детского и подросткового возраста
Общая характеристика токсикоманий. Виды токсикоманий. Токсикомании как проблема детского и подросткового возраста Послеродовые гнойно-септические заболевания
Послеродовые гнойно-септические заболевания Rickettsiosis
Rickettsiosis Бронхиальная астма у детей
Бронхиальная астма у детей Тип отношения к болезни и защитно-совладающее поведение женщин, страдающих раком молочной железы
Тип отношения к болезни и защитно-совладающее поведение женщин, страдающих раком молочной железы Ампутация конечностей у мелких домашних животных
Ампутация конечностей у мелких домашних животных Аналық бездің қатерлі ісігі
Аналық бездің қатерлі ісігі Фармакогнозия. Основные понятия дисциплины
Фармакогнозия. Основные понятия дисциплины Радиационные поражения
Радиационные поражения Производство мягких лекарственных форм. Супозиториев
Производство мягких лекарственных форм. Супозиториев Артериальная гипертензия у детей
Артериальная гипертензия у детей Патологические процессы в нервной системе
Патологические процессы в нервной системе Дієтичне харчування. Профілактика захворювань незбалансованого харчування. Харчові добавки
Дієтичне харчування. Профілактика захворювань незбалансованого харчування. Харчові добавки Общие механизмы нарушения функции эндокринных желёз
Общие механизмы нарушения функции эндокринных желёз Предмет и методы патологии
Предмет и методы патологии Лечение атипичного гемолитико-уремического синдрома
Лечение атипичного гемолитико-уремического синдрома История сестриского дела. Этика в сестринской деятельности
История сестриского дела. Этика в сестринской деятельности Проблема расстройств менструальной функции. Нейроэндокринные синдромы в гинекологии
Проблема расстройств менструальной функции. Нейроэндокринные синдромы в гинекологии Энтерококковая (диплококковая) септицемия телят, ягнят, поросят и жеребят
Энтерококковая (диплококковая) септицемия телят, ягнят, поросят и жеребят Здоровое питание. Что такое здоровое питание?
Здоровое питание. Что такое здоровое питание?