Содержание
- 2. План лекции: 1. Актуальные проблемы 2. Факторы, способствующие развитию ГСЗ: -во время беременности -во время родов
- 3. Гнойно-септические заболевания-одна из основных причин материнской смертности Частота гнойно-септических осложнений РФ составляет 18,5% (По данным Минздравсоцразвития
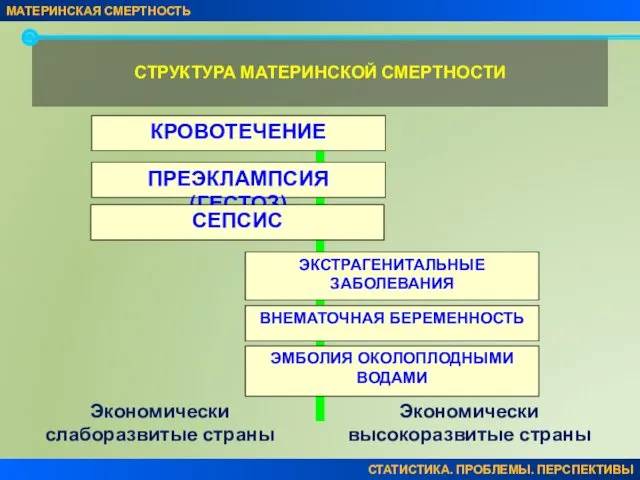
- 4. СТРУКТУРА МАТЕРИНСКОЙ СМЕРТНОСТИ КРОВОТЕЧЕНИЕ ПРЕЭКЛАМПСИЯ (ГЕСТОЗ) СЕПСИС ЭКСТРАГЕНИТАЛЬНЫЕ ЗАБОЛЕВАНИЯ Экономически слаборазвитые страны Экономически высокоразвитые страны СТАТИСТИКА.
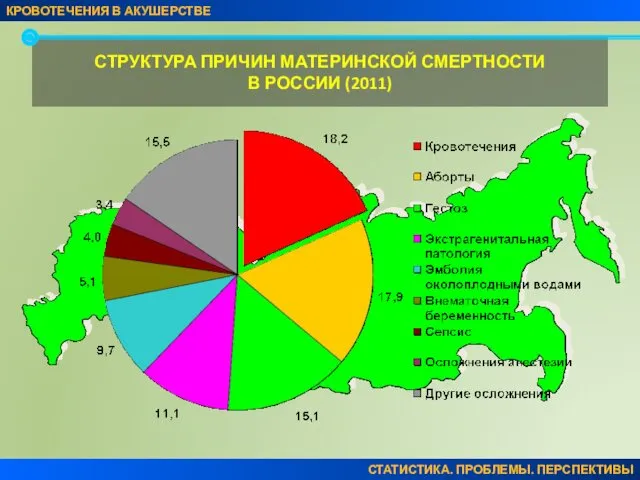
- 5. СТРУКТУРА ПРИЧИН МАТЕРИНСКОЙ СМЕРТНОСТИ В РОССИИ (2011) КРОВОТЕЧЕНИЯ В АКУШЕРСТВЕ СТАТИСТИКА. ПРОБЛЕМЫ. ПЕРСПЕКТИВЫ
- 6. За последние 5 лет отмечено снижение числа послеродовых гнойно-септических заболеваний обусловленное: ранней выпиской из родильного стационара;
- 7. Классификация Сазонова - Бартельса 1-й этап – инфекция ограничена областью родовой раны послеродовая язва (на промежности,
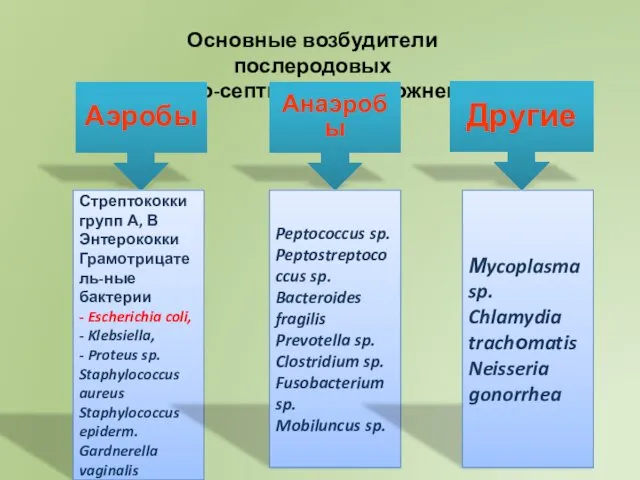
- 8. Основные возбудители послеродовых гнойно-септических осложнений Аэробы Анаэробы Другие Стрептококки групп А, В Энтерококки Грамотрицатель-ные бактерии -
- 9. Послеродовая язва. Коды по МКБ-10: О86 Другие послеродовые инфекции. N71.0 Острая воспалительная болезнь. Входные ворота инфекции
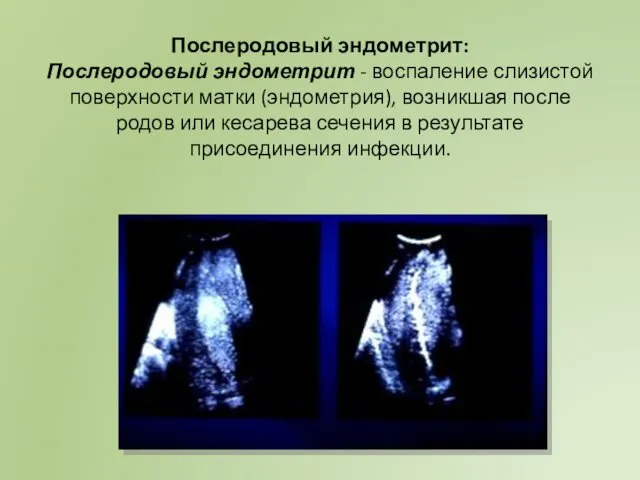
- 10. Послеродовый эндометрит: Послеродовый эндометрит - воспаление слизистой поверхности матки (эндометрия), возникшая после родов или кесарева сечения
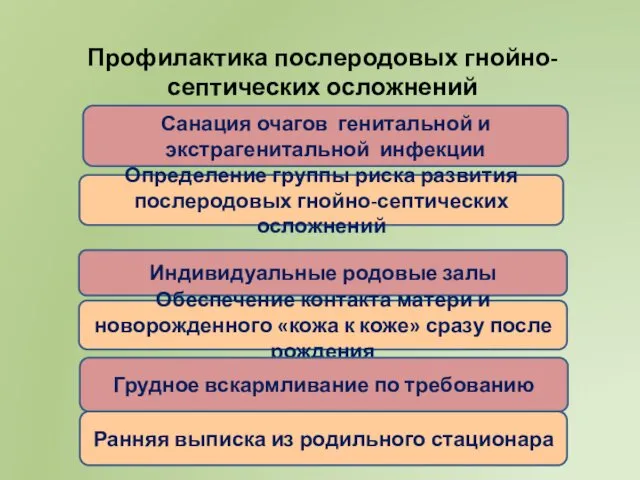
- 11. Профилактика послеродовых гнойно-септических осложнений Индивидуальные родовые залы Обеспечение контакта матери и новорожденного «кожа к коже» сразу
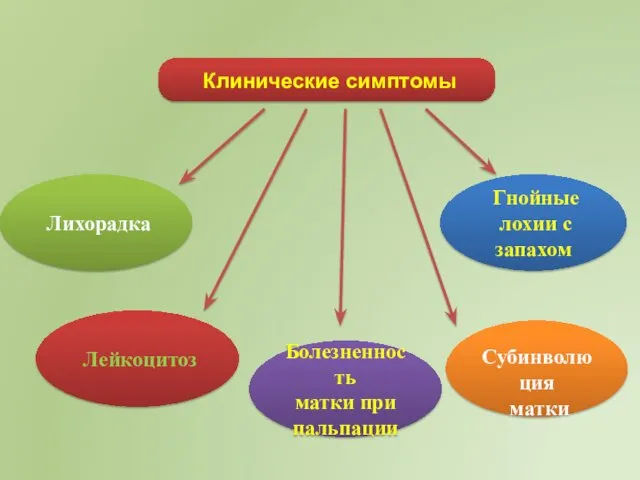
- 12. Клинические симптомы Лихорадка Лейкоцитоз Болезненность матки при пальпации Субинволюция матки Гнойные лохии с запахом
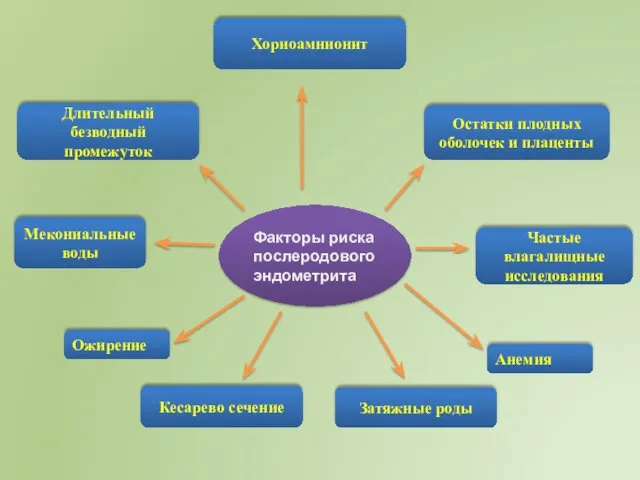
- 13. Факторы риска послеродового эндометрита Кесарево сечение Анемия Хориоамнионит Остатки плодных оболочек и плаценты Длительный безводный промежуток
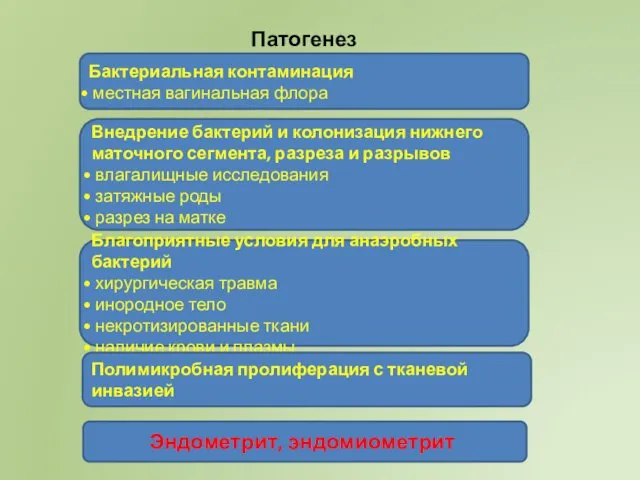
- 14. Патогенез Бактериальная контаминация местная вагинальная флора Внедрение бактерий и колонизация нижнего маточного сегмента, разреза и разрывов
- 15. Лабораторно-инструментальные исследования: Повышение СОЭ, лейкоцитоз со сдвигом влево. Коагулограмма: увеличенное фибриногена, снижение фибринолитической активности крови. Бактериологическое
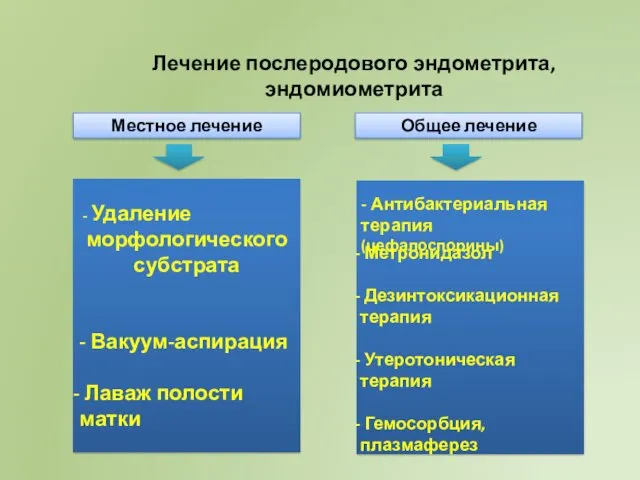
- 16. Лечение послеродового эндометрита, эндомиометрита Общее лечение Местное лечение - Удаление морфологического субстрата - Вакуум-аспирация Лаваж полости
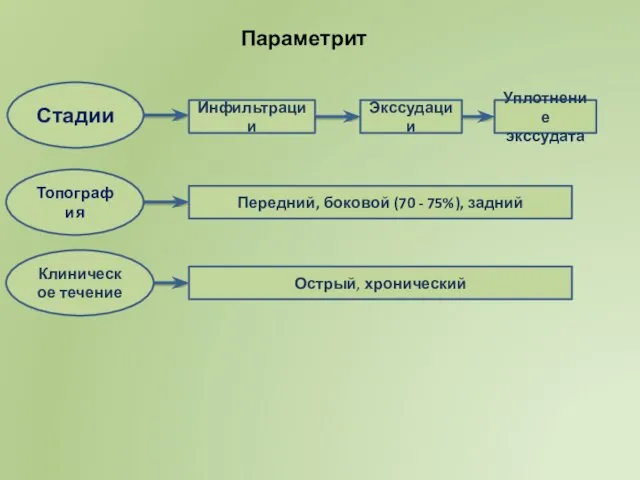
- 17. Параметрит Послеродовый параметрит - воспаление ретроперитонеальной фиброзно-жировой клетчатки малого таза. сахарный диабет туберкулез рак истощение Причины
- 18. Стадии Инфильтрации Экссудации Уплотнение экссудата Топография Передний, боковой (70 - 75%), задний Клиническое течение Острый, хронический
- 19. Клиника острого параметрита Начало на 5-12-й день после родов; Озноб; Повышение температуры тела до 38-39°С и
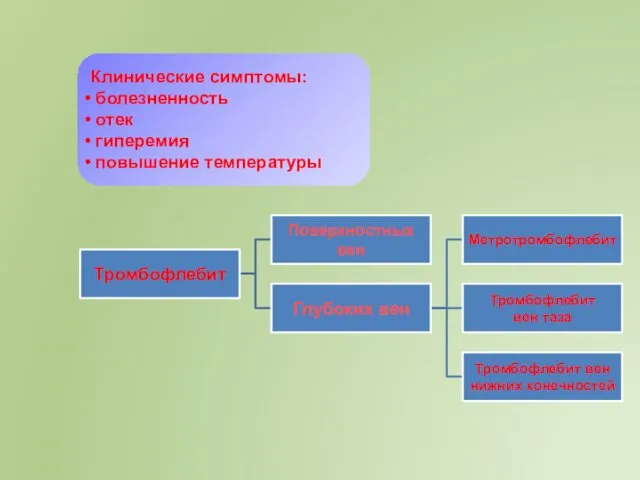
- 20. Послеродовый тромбофлебит Послеродовый тромбофлебит - воспаление стенки вены, с последующим образованием тромба. Акушерские операции Постгеморрагическая анемия
- 21. Клинические симптомы: болезненность отек гиперемия повышение температуры
- 22. Диагностика тромбофлебита Осмотр; Пальпация; Определение пульсации на периферических сосудах; Сравнительное измерение окружности конечностей; Допплерометрическое исследование кровотока;
- 23. Местное лечение Общее лечение - - Антибактериальная терапия (цефалоспорины) + Метронидазол; Антикоагулянтная терапия (низкомолекулярные гепарины); Тромболитическая
- 24. Послеродовый перитонит Послеродовый перитонит-острое воспаление брюшины, сопровождающиеся тяжелыми общими симптомами заболевания с прогрессирующим нарушением функций жизненно
- 25. Частота акушерского перитонита после КС колеблется от 0,1% до 1,5%. 37%-40% летальности составляют акушерские перитониты в
- 26. Классификация акушерского перитонита
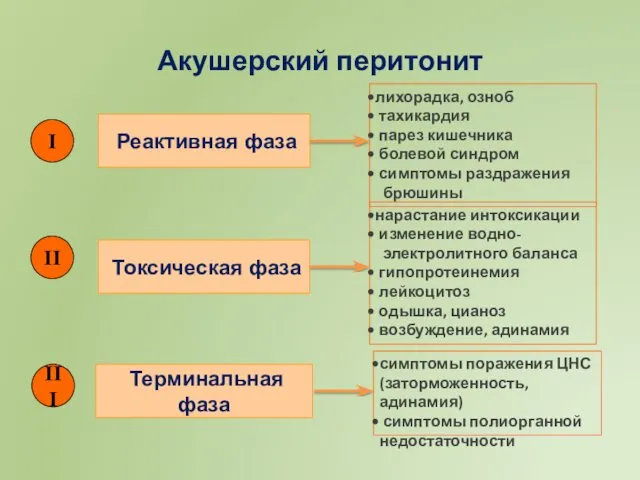
- 27. Акушерский перитонит I II III Реактивная фаза лихорадка, озноб тахикардия парез кишечника болевой синдром симптомы раздражения
- 28. Формы акушерского перитонита Ранний перитонит, возникающий в результате инфицирования брюшины во время операции Перитонит, развивающийся вследствие
- 29. Диагностика. Клинические проявления: Гипертермия; Тахикардия; Болезненность матки; Парез кишечника; Рвота; Симптомы раздражения брюшины.
- 30. Лабораторно-инструментальные исследования: Микробиологические-исследование крови, отделяемого из матки и брюшной полости с количественной оценкой микробной обсеменённости и
- 31. Лабораторно-инструментальные исследования: Биохимический анализ крови - нарушения белкового, липидного обмена, увеличение азотистых шлаков; определение С -реактивного
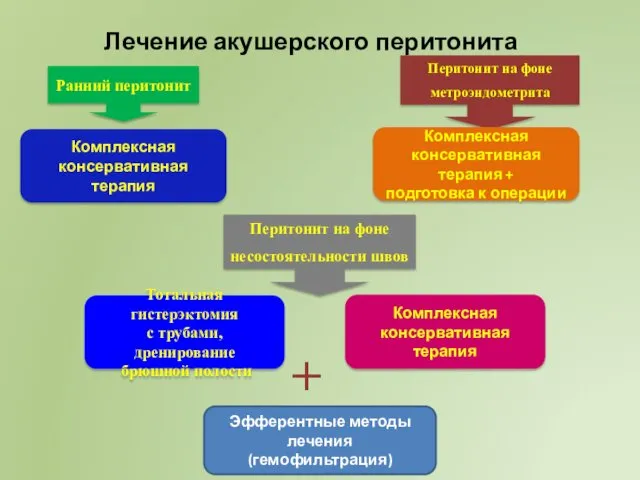
- 32. Лечение акушерского перитонита Ранний перитонит Комплексная консервативная терапия Перитонит на фоне метроэндометрита Комплексная консервативная терапия +
- 33. Лечение акушерского перитонита Антибактериальная терапия (по результатам посева, с учетом чувствительности патогенной флоры к АБ); Инфузионно-трансфузионная
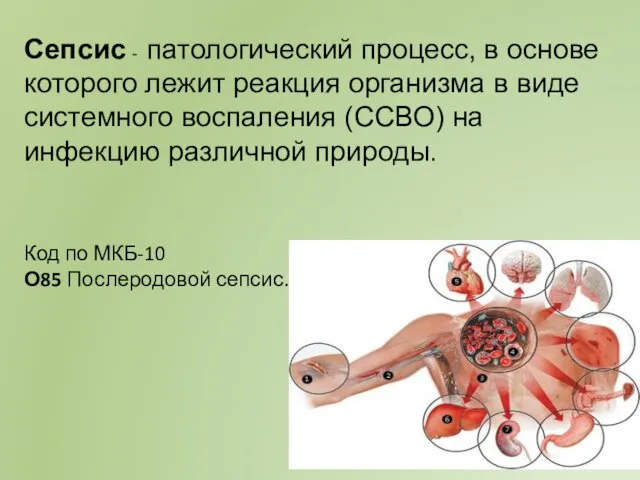
- 34. Сепсис - патологический процесс, в основе которого лежит реакция организма в виде системного воспаления (ССВО) на
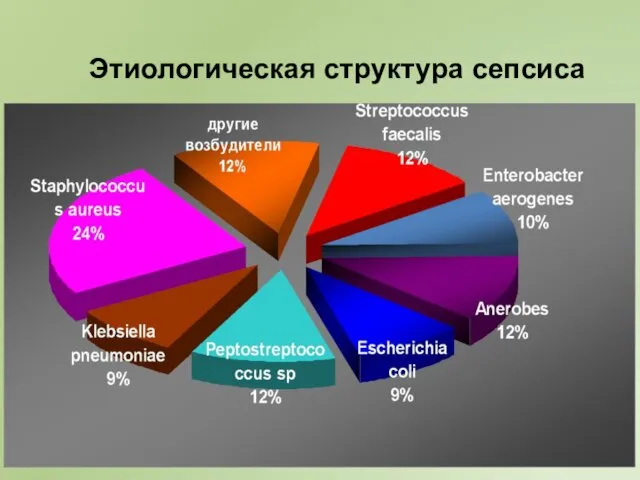
- 35. Этиологическая структура сепсиса
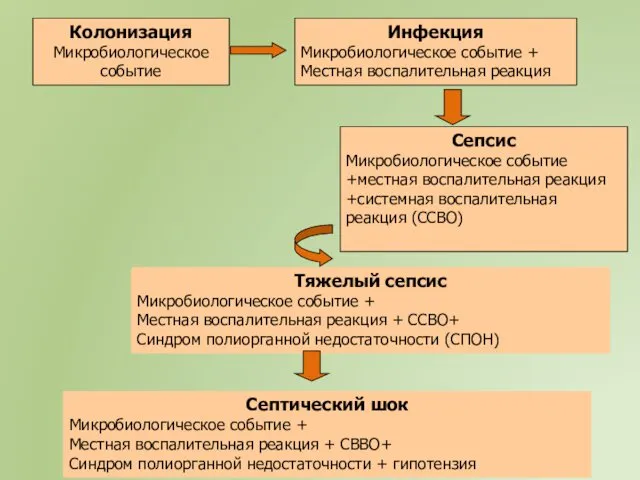
- 36. Колонизация Микробиологическое событие Инфекция Микробиологическое событие + Местная воспалительная реакция Сепсис Микробиологическое событие +местная воспалительная реакция
- 37. Достоверный диагноз сепсиса основывается на следующих признаках: Клинические проявления инфекции или выделение возбудителя; Наличие системной воспалительной
- 38. Классификация сепсиса
- 39. Классификация сепсиса
- 40. Диагностические критерии сепсиса: Общие критерии (гипертермия, температура тела выше 38,3°C, гипотермия, температура тела ниже 36°C, ЧСС>90
- 41. Диагностические критерии сепсиса: Гемодинамические критерии (артериальная гипотензия: САД 70%, сердечный индекс >3,5 л/мин/м2. Критерии органной дисфункции
- 42. Критерии органной дисфункции при сепсисе (Baue A. et al., 2000)
- 43. Критерии органной дисфункции при сепсисе (Baue A. et al., 2000)
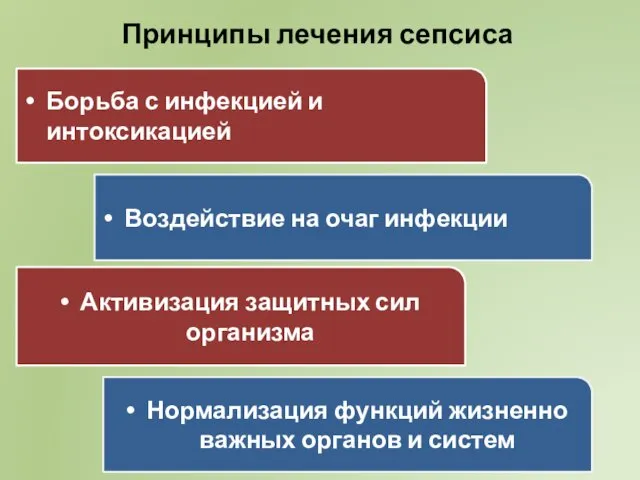
- 44. Борьба с инфекцией и интоксикацией Нормализация функций жизненно важных органов и систем Активизация защитных сил организма
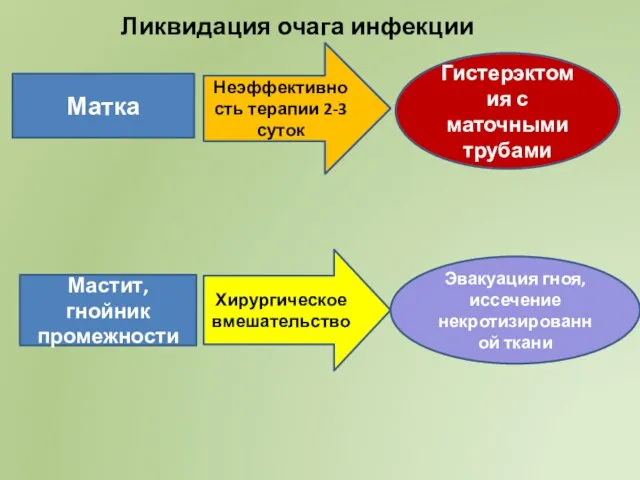
- 45. Матка Мастит, гнойник промежности Неэффективность терапии 2-3 суток Хирургическое вмешательство Гистерэктомия с маточными трубами Эвакуация гноя,
- 46. Антибактериальная терапия сепсиса Выбор антибактериальных препаратов определяется характером и чувствительностью микрофлоры; Обязательно применение препаратов метронидазола (в/в);
- 47. Инфузионно-трансфузионная терапия сепсиса Проводится с целью: Дезинтоксикации; поддержания ОЦК; устранения анемии, гипопротеинемии; коррекции нарушений водно-электролитного, коллоидно-осмотического,
- 48. В женской консультации выявляют беременных, относящихся к группе высокого риска развития послеродовых инфекционных заболеваний или уже
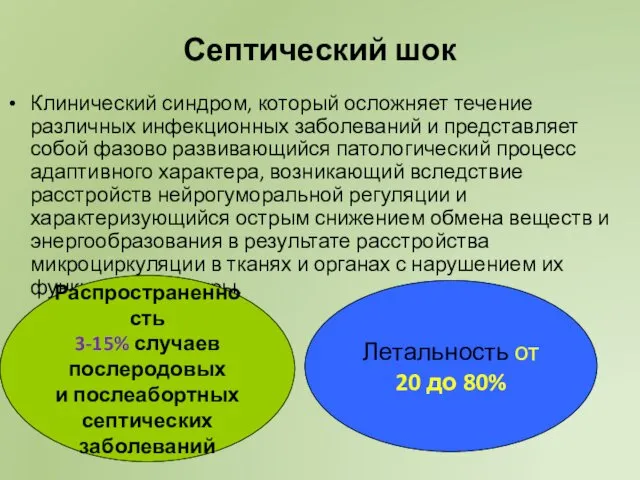
- 49. Септический шок Клинический синдром, который осложняет течение различных инфекционных заболеваний и представляет собой фазово развивающийся патологический
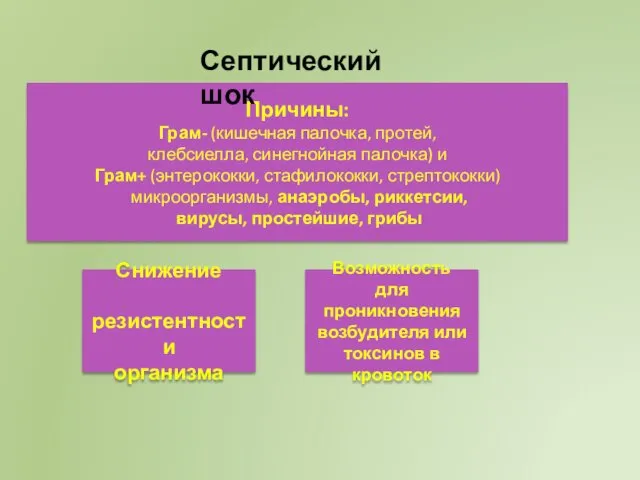
- 50. Причины: Грам- (кишечная палочка, протей, клебсиелла, синегнойная палочка) и Грам+ (энтерококки, стафилококки, стрептококки) микроорганизмы, анаэробы, риккетсии,
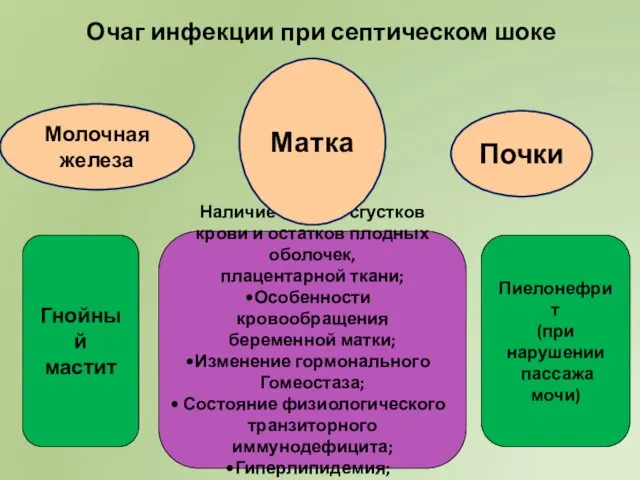
- 51. Очаг инфекции при септическом шоке Наличие в матке сгустков крови и остатков плодных оболочек, плацентарной ткани;
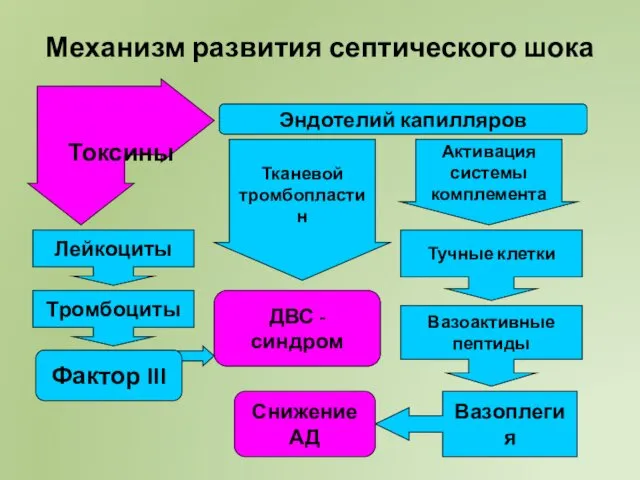
- 52. Механизм развития септического шока Токсины Эндотелий капилляров Тканевой тромбопластин Активация системы комплемента Лейкоциты Тромбоциты Тучные клетки
- 53. Клинические проявления: Гипертермия выше 38°С после хирургического вмешательства; Хирургическое вмешательство, произведенное в ближайшие 48 часов, или
- 54. Клинические проявления: Синдром полиорганной недостаточности Желудочно-кишечный тракт – тошнота, рвота, диарея. ЦНС – нарушения сознания без
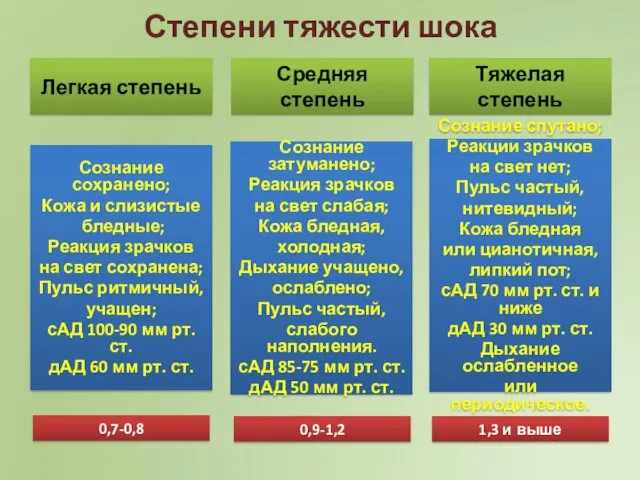
- 55. Степени тяжести шока Легкая степень Средняя степень Тяжелая степень Сознание сохранено; Кожа и слизистые бледные; Реакция
- 56. Лабораторная диагностика Клинический анализ крови; Гемостазиограмма (определение фибриногена, тромбоцитов, время свертывания, АЧТВ, Д-димеры); Биохимический анализ крови
- 57. Лечение септического шока внутривенная катетеризация; введение носового или эндотрахеального катетера; катетеризация мочевого пузыря. При шоке I
- 58. Лечение септического шока Лечение сепсиса + Глюкокортикостероиды (гидрокортизон, преднизолон); Гепарин и его низкомолекулярные аналоги (фраксипарин, клексан);
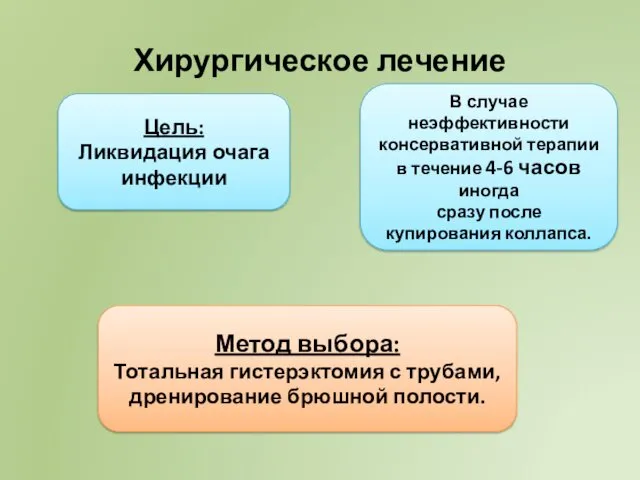
- 59. Хирургическое лечение Цель: Ликвидация очага инфекции В случае неэффективности консервативной терапии в течение 4-6 часов иногда
- 60. Послеродовый мастит Код по МКБ-10: О91 Инфекции молочной железы, связанные с деторождением. Послеродовый мастит - воспалительное
- 61. Преимущества грудного вскармливания Грудное молоко Полноценное питание; Легко усваивается и полноценно используется; Защищает от инфекций; Стоит
- 62. Возбудители послеродового мастита Стафилококк - 82%; E.coli; Стрептококк; Протей; Грибы.
- 63. Предрасполагающие факторы послеродового мастита Патологический лактостаз Нарушение правил грудного вскармливания Структурные изменения молочной железы Снижение иммунологической
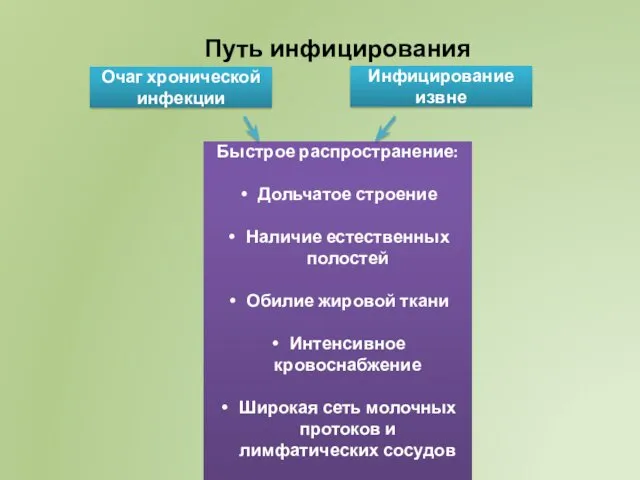
- 64. Путь инфицирования Очаг хронической инфекции Инфицирование извне Быстрое распространение: Дольчатое строение Наличие естественных полостей Обилие жировой
- 65. Классификация Серозный (начинающийся) Инфильтративный Гнойный Инфильтративно-гнойный (диффузный, узловой) Абсцедирующий Флегмонозный Гнойно-некротический Гангренозный
- 66. Диагностика Повышение температуры тела Ухудшение общего самочувствия Боль в молочной железе (особенно при кормлении) Увеличение молочной
- 67. Лабораторно-инструментальные исследования Клинический анализ крови - лейкоцитоз, сдвиг лейкоцитарной формулы влево, нарастание СОЭ Бактериологическое исследование молока,
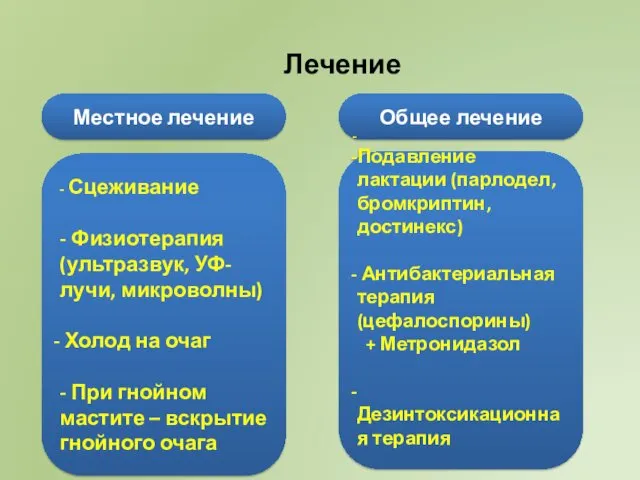
- 68. Лечение Местное лечение Общее лечение - Сцеживание - Физиотерапия (ультразвук, УФ-лучи, микроволны) Холод на очаг -
- 69. Грудное вскармливание при мастите При развитии мастита грудное вскармливание временно прекращают. Показания к подавлению лактации у
- 70. Хирургическое лечение Показания: Гнойный мастит - широкое вскрытие гнойного очага при минимальной травматизации молочных протоков: *Радиальный
- 71. Профилактика Своевременное выявление у беременных экстрагенитальных заболеваний; Повышение защитных сил организма; Обучение беременных правильной технике прикладывания
- 72. Литература Основная: Савельева Г.М. Акушерство: Учебник для мед. вузов, 2008 Дополнительная 1. КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ. АКУШЕРСВО И
- 74. Скачать презентацию










































 Физическая реабилитация при переломах позвоночника в зависимости от вида перелома и его локализации
Физическая реабилитация при переломах позвоночника в зависимости от вида перелома и его локализации Системная красная волчанка
Системная красная волчанка Новая классификация эпилептических приступов и эпилепсий. Разбор клинического случая
Новая классификация эпилептических приступов и эпилепсий. Разбор клинического случая Гигиенические требования к планировке и содержания детских и подростковых учреждениях
Гигиенические требования к планировке и содержания детских и подростковых учреждениях Пневмонии у детей (классификация, этиология, патогенез, клиника, осложнения, патогенетическая терапия )
Пневмонии у детей (классификация, этиология, патогенез, клиника, осложнения, патогенетическая терапия ) Гастроэнтеролог деонтологиясы
Гастроэнтеролог деонтологиясы Продукт добровольного медицинского страхования Клещевой энцефалит
Продукт добровольного медицинского страхования Клещевой энцефалит Воспалительные заболевания позвоночника. Хирургическое лечение
Воспалительные заболевания позвоночника. Хирургическое лечение Хирургия. Учебная литература
Хирургия. Учебная литература Вплив стресових факторів на організм людини
Вплив стресових факторів на організм людини Аномалии конституции (диатезы) у детей
Аномалии конституции (диатезы) у детей Іш сүзегі. Шигеллез
Іш сүзегі. Шигеллез Врожденная кишечная непроходимость
Врожденная кишечная непроходимость Кәсіби аурулар клиникасына кіріспе
Кәсіби аурулар клиникасына кіріспе Farmakologia_17_2023_LS_Zheludochnye_Lektsia
Farmakologia_17_2023_LS_Zheludochnye_Lektsia Лабораторная диагностика. Преаналитические требования. Интерпретация результатов ОАК
Лабораторная диагностика. Преаналитические требования. Интерпретация результатов ОАК Гемофилия. Гемофилия А этиологиясы және патогенезі
Гемофилия. Гемофилия А этиологиясы және патогенезі Жүрек қарыншалары мен жүрекшелері гипертрофиясының визуальді диагностика әдістері
Жүрек қарыншалары мен жүрекшелері гипертрофиясының визуальді диагностика әдістері Брюшной тиф
Брюшной тиф Уход за ребенком первого года жизни
Уход за ребенком первого года жизни Студенти-медики як конкурентне середовище
Студенти-медики як конкурентне середовище Аллергиялық жағдайлар кезінде дамитын шұғыл жағдайлардың диагностикалық тізбегі және жедел жәрдемі
Аллергиялық жағдайлар кезінде дамитын шұғыл жағдайлардың диагностикалық тізбегі және жедел жәрдемі Алиментарные заболевания
Алиментарные заболевания Патофизилогия системы дыхания
Патофизилогия системы дыхания Бесплодный брак
Бесплодный брак Сбор анамнеза стоматологического больного и описание локального статуса курируемого больного
Сбор анамнеза стоматологического больного и описание локального статуса курируемого больного Северо-восточный федеральный университет им. М.К. Аммосова. Медицинский институт
Северо-восточный федеральный университет им. М.К. Аммосова. Медицинский институт Развитие репродуктивной системы женщины
Развитие репродуктивной системы женщины