Содержание
- 2. ЛС, влияющие на органы дыхания Группы препаратов: 1. Противокашлевые средства 2. Отхаркивающие средства 3. Стимуляторы дыхания:
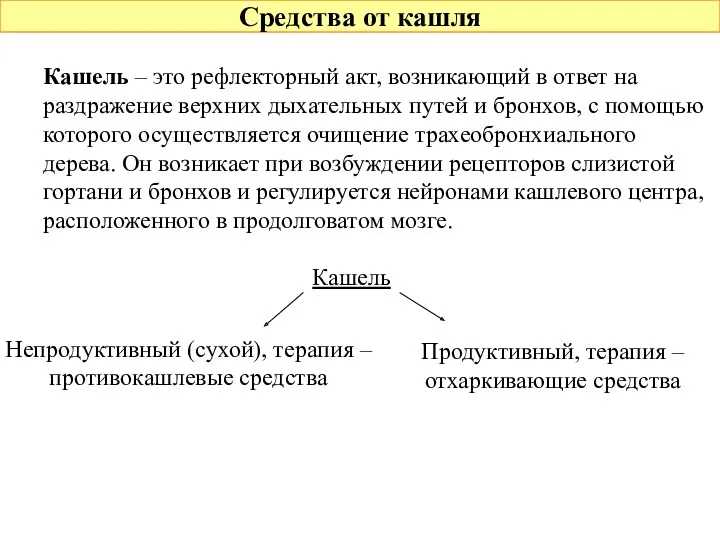
- 3. Средства от кашля Кашель – это рефлекторный акт, возникающий в ответ на раздражение верхних дыхательных путей
- 4. Противокашлевые средства Противокашлевые препараты уменьшают интенсивность и частоту кашля и подразделяются на: - препараты наркотического действия,
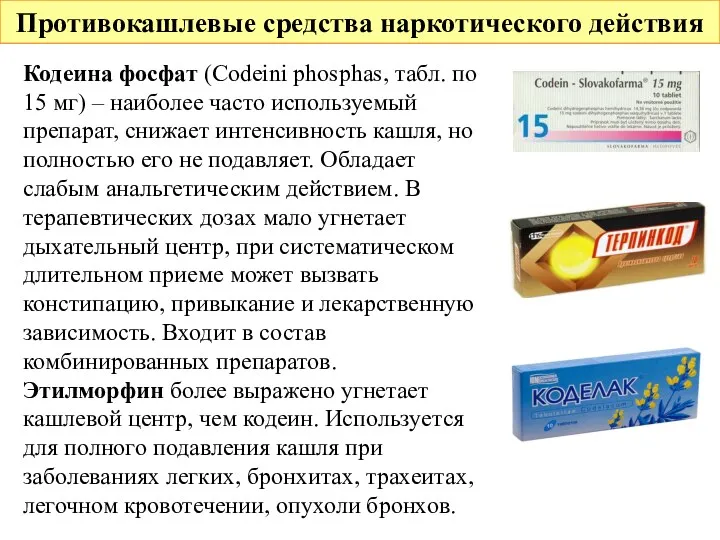
- 5. Противокашлевые средства наркотического действия Кодеина фосфат (Codeini phosphas, табл. по 15 мг) – наиболее часто используемый
- 6. Противокашлевые средства ненаркотического действия Противокашлевые препараты центрального действия Менее эффективны, чем наркотические, но не угнетают дыхательный
- 7. Противокашлевые средства ненаркотического действия Противокашлевые препараты периферического действия Преноксдиазина гидрохлорид (Prenoxdiazini hydrochloridum, табл. по 100 мг)
- 8. Отхаркивающие средства Это препараты, способствующие удалению из дыхательных путей мокроты (слизи, секретируемой бронхиальными железами) с целью
- 9. Мукосекретики Препараты рефлекторного действия При приеме внутрь оказывают раздражающее действие на рецепторы слизистой оболочки желудка и
- 10. Мукосекретики Препараты прямого действия – калия йодид, натрия гидрокарбонат: - при приеме внутрь выделяются слизистой оболочкой
- 11. Муколитики Это препараты, которые непосредственно действуют на мокроту, вызывая ее деполимеризацию, таким образом разжижая ее. Ацетилцистеин
- 12. Муколитики Бромгексин (Bromhexinum, табл. по 8 и 16 мг, драже по 4, 8 и 16 мг;
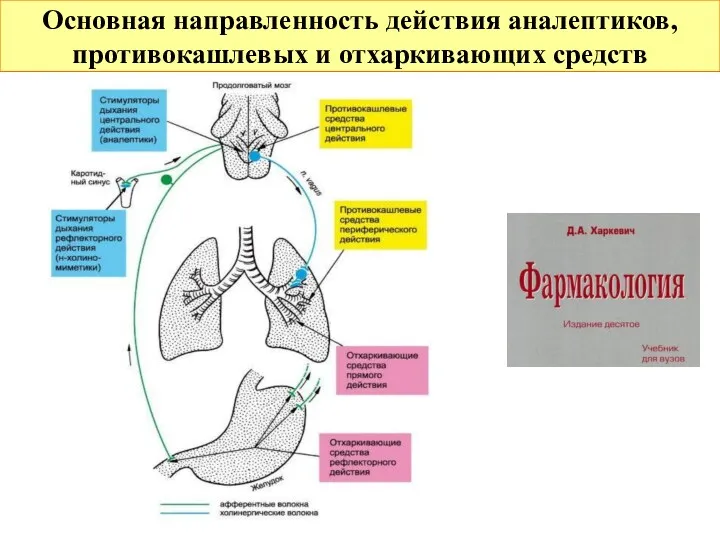
- 13. Основная направленность действия аналептиков, противокашлевых и отхаркивающих средств
- 14. Сурфактанты Это поверхностно-активные вещества, заменяющие (временно) природный сурфактант при нарушениях его образования. Назначаются при респираторном дистресс-синдроме
- 15. Средства, применяемые для терапии бронхообструктивного синдрома
- 16. Бронхообструктивный синдром (БОС) Это комплекс симптомов, обусловленных сужением просвета бронхов, нарушением бронхолегочной проходимости, повышением объема и
- 17. Бронхиальная астма (БА): Выделяют: 1) Инфекционно-аллергическая БА – связана с сенситизацией организма бактериальными аллергенами. В основе
- 18. Бронхиальная астма (БА) 2) Неинфекционная аллергическая (атопическая) БА – является аллергическим заболеванием и вызывается неспецифическими аллергенами.
- 19. Средства терапии БОС I. Средства с противовоспалительным и противоаллергическим действием – средства базисной терапии: 1) препараты
- 20. Средства базисной терапии БОС 1. Глюкокортикоиды используются в качестве заместительной и патогенетической терапии, т.к. влияют почти
- 21. Каскад арахидоновой кислоты глюкокортикоиды
- 22. Средства базисной терапии БОС 1. Глюкокортикоиды Для терапии БОС используются препараты системного (преднизолон, метилпреднизолон, дексаметазон) и
- 23. Средства базисной терапии БОС 2. Стабилизаторы мембран тучных клеток используются для профилактики приступов БА: - обладают
- 24. Средства базисной терапии БОС 2. Стабилизаторы мембран тучных клеток Кетотифен (Ketotiphenum, табл. по 1 мг) обладает
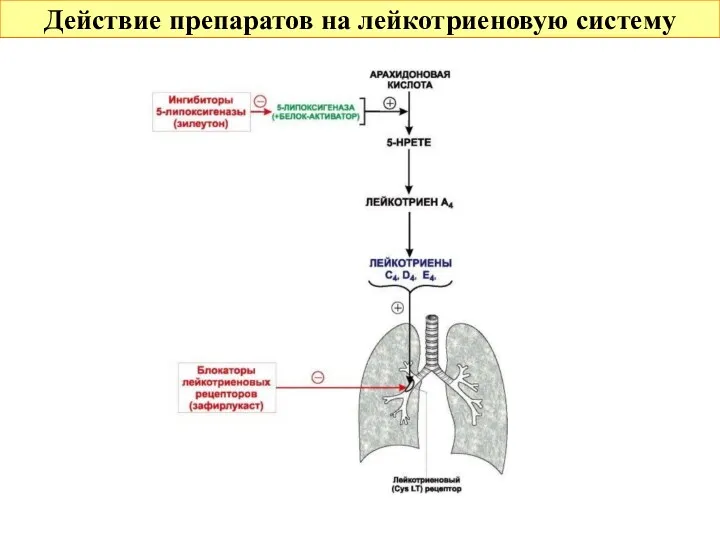
- 25. Средства базисной терапии БОС 3. Средства с антилейкотриеновым действием: а) ингибитор 5-липооксигеназы – зилеутон Применяется для
- 26. Средства базисной терапии БОС 3. Средства с антилейкотриеновым действием: б) блокаторы лейкотриеновых рецепторов Зафирлукаст (Zafirlukastum, табл.
- 27. Действие препаратов на лейкотриеновую систему
- 28. Средства базисной терапии БОС 4. Антигистаминовые препараты Гистамин (90 % содержится в тучных клетках, 10 %
- 29. Средства базисной терапии БОС 4. Антигистаминовые препараты, поколения: 1 поколение – время действия препаратов 6-12 ч:
- 30. Бронхолитические средства Тонус бронхов зависит от многих причин, но в целом он сводится к соотношению «регуляторов»
- 31. Бронхолитические средства 1. стимуляторы β2-адренорецепторов могут быть: - неселективными агонистами β-адренорецепторов, т.е. действовать на β1- и
- 32. Бронхолитические средства 1. стимуляторы β2-адренорецепторов Сальметерол (Salmeterolum, аэрозоль дозированный, содержащий 120 доз по 25 мкг), формотерол
- 33. Бронхолитические средства 2. М-холинолитики При БОС повышается активность парасимпатической нервной системы с увеличением количества М-холинорецепторов в
- 34. Бронхолитические средства 2. М-холинолитики Ипратропия бромид (Ipratropii bromidum, дозированный аэрозоль для ингаляций, содержащий 200 доз (в
- 35. Бронхолитические средства У пациентов с БОС в бронхах увеличено количество А1-пуринергических рецепторов, стимуляция которых вызывает спазм
- 37. Скачать презентацию






























 Балаларда Helicobacter pylori – инфекциясымен шақырылған асқорыту жолының жоғары бөлігін емдеу схемасы
Балаларда Helicobacter pylori – инфекциясымен шақырылған асқорыту жолының жоғары бөлігін емдеу схемасы Анестезия и интенсивная терапия в абдоминальной хирургии. Особенности анестезии при плановых и экстренных вмешательствах
Анестезия и интенсивная терапия в абдоминальной хирургии. Особенности анестезии при плановых и экстренных вмешательствах Болезнь Крона
Болезнь Крона Мешел тәріздес аурулар және бой өсудің, тіс дамуының өзгерістері
Мешел тәріздес аурулар және бой өсудің, тіс дамуының өзгерістері Геморрагический васкулит
Геморрагический васкулит Ортопедическое лечение больных с дефектами зубных рядов мостовидными зубными протезами
Ортопедическое лечение больных с дефектами зубных рядов мостовидными зубными протезами Пародонтальные способы местного обезболивания
Пародонтальные способы местного обезболивания Физиология беременности
Физиология беременности Спирография. Спирограмма
Спирография. Спирограмма Основные принципы продления действия ЛВ
Основные принципы продления действия ЛВ Ранние половые связи и их последствия
Ранние половые связи и их последствия Современная концепция сестринского ухода
Современная концепция сестринского ухода Организация оказания медицинской помощи в амбулаторно - поликлинических учреждениях
Организация оказания медицинской помощи в амбулаторно - поликлинических учреждениях Информационно-энергетическая медицина и эссенции доктора Баха
Информационно-энергетическая медицина и эссенции доктора Баха CBL. Гинекология
CBL. Гинекология Мышцы нижней конечности
Мышцы нижней конечности Клещевой энцефалит
Клещевой энцефалит Қан кету және қан түкіру кезіндегі алғашқы көмек
Қан кету және қан түкіру кезіндегі алғашқы көмек WELLNESS - тестирование. Весы с жироанализатором
WELLNESS - тестирование. Весы с жироанализатором Стратегия подбора терапии компонентами крови
Стратегия подбора терапии компонентами крови Обучающий семинар Нефро-лиги. Пациент и лекарственное обеспечение
Обучающий семинар Нефро-лиги. Пациент и лекарственное обеспечение Всероссийский конкурс: Лучший специалист со средним медицинским и фармацевтическим образованием. Паллиативная медицинская помощь
Всероссийский конкурс: Лучший специалист со средним медицинским и фармацевтическим образованием. Паллиативная медицинская помощь Значение онкомаркеров для диагностики колоректального рака
Значение онкомаркеров для диагностики колоректального рака Европейские рекомендации по управлению массивным кровотечением и коагулопатией после травмы
Европейские рекомендации по управлению массивным кровотечением и коагулопатией после травмы Лекарственные препараты растительного происхождения
Лекарственные препараты растительного происхождения Семейное воспитание аутичных детей
Семейное воспитание аутичных детей Кардиогенный шок и его причины
Кардиогенный шок и его причины Анемии новорожденных
Анемии новорожденных